Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta ortopédica mexicana
versión impresa ISSN 2306-4102
Acta ortop. mex vol.28 no.2 Ciudad de México mar./abr. 2014
Artículo original
Tratamiento postquirúrgico de hernia discal lumbar en rehabilitación. Revisión sistemática
Postoperative treatment for lumbar disc herniation during rehabilitation. Systematic review
Santana-Ríos JS,* Chávez-Arias DD,** Coronado-Zarco R,*** Cruz-Medina E,* Nava-Bringas T****
Instituto Nacional de Rehabilitación
* Alta Especialidad en Rehabilitación Ortopédica.
** Subdirector Médico.
*** Jefe de División. Rehabilitación Ortopédica.
**** Servicio de Rehabilitación de Columna.
Servicio de Rehabilitación de Columna, Instituto Nacional de Rehabilitación (INR).
Dirección para correspondencia:
Dr. J. Samuel Santana Ríos
Instituto Nacional de Rehabilitación.
Calzada México-Xochimilco Núm. 289,
Col. Arenal de Guadalupe,
14389 México, D.F.
Tel. 59 99 10 00
E-mail: sam_santanadr@yahoo.com
RESUMEN. Existen diversos programas e intervenciones para la rehabilitación de pacientes postoperados por hernia discal lumbar (HDL) sintomática. Para determinar el valor de las diferentes intervenciones de rehabilitación dentro del tratamiento postoperatorio de pacientes con HDL sintomática. Material y métodos: Revisión Sistemática. Búsqueda en bases de datos electrónicas desde Enero del 2000 hasta Octubre del 2012. Dos revisores independientes certificados para el uso de la escala PEDro evaluaron los ensayos clínicos incluidos en la revisión final; se incluyeron únicamente aquéllos con alta calidad metodológica; un tercer evaluador fungió de árbitro en caso de discrepancia entre los revisores. Hubo cegamiento de autores, instituciones y revistas para mejorar la precisión de calificaciones y validez interevaluador. Resultados: Se consideraron 15 ensayos clínicos para ser revisados por los evaluadores; 8 (53.3%) se consideraron de alta calidad metodológica (promedio 7.7 de 10 puntos). Se aleatorizaron 1099 participantes a diferentes grupos de tratamiento. No fue posible realizar un metaanálisis con los datos de los ensayos debido a las múltiples intervenciones y variables de desenlace utilizadas. Conclusiones: Se recomienda un programa de rehabilitación inmediata en pacientes postoperados por primera vez de microdisectomía. La intervención cognitiva con reforzamiento positivo aunado al ejercicio es un tratamiento eficaz; incluso se considera alternativo a la fusión vertebral en pacientes postoperados por HDL con recurrencia de síntomas posterior a una primera intervención. Los resultados de la actividad postquirúrgica temprana son generalmente excelentes y sin complicaciones. Se requiere aumentar el número y calidad metodológica de ensayos clínicos enfocados al tema para sustentar la utilidad de estas intervenciones en la práctica clínica diaria.
Palabras clave: columna, tratamiento, hernia discal lumbar, revisión sistemática.
ABSTRACT. Various programs and interventions are available for the rehabilitation of patients who have undergone surgery for symptomatic lumbar disc herniation (LDH). Our aim is to determine the value of the different rehabilitation interventions included in the postoperative treatment of patients with symptomatic LDH. Material and methods: Systematic review. Search in electronic data bases from January 2000 to October 2012. Two independent reviewers certified in the use of the PEDro (Physiotherapy Evidence Data Base) scale assessed the clinical trials included in the final version; only those with high methodological quality were included. A third reviewer acted as arbitrator in case of discrepancy between reviewers. The reviewers were blinded to the authors, institutions and journals to increase the precision of their ratings and the inter-reviewer validity. Results: Fifteen clinical trials were reviewed by the reviewers; 8 (53.3%) were considered as having a high methodological quality (average of 7.7/10). Were randomized 1099 participants to different treatment groups. It was not possible to conduct a meta-analysis with the clinical trial data due to the multiple interventions and outcome measures used. Conclusions: An immediate rehabilitation program is recommended in patients undergoing micro-diskectomy for the first time. Cognitive intervention with positive reinforcement together with exercise is an effective treatment. It is even considered as an alternative to vertebral fusion in patients who underwent LDH surgery with symptom recurrence after the first surgery. The results of early postoperative activity are usually excellent and involve no complications. The number and the methodological quality of the clinical trials on this topic need to be increased to justify the usefulness of these interventions in the daily clinical practice.
Key words: spine, treatment, lumbar disc herniation, systematic review.
Introducción
La lumbalgia es una causa común que provoca limitaciones en las actividades de la vida diaria y ausentismo laboral en la población económicamente activa; entre 70 y 80% de la población general presentará al menos un episodio de lumbalgia en su vida. Una de las principales causas de lumbalgia crónica es la degeneración del disco intervertebral que aumenta después de los 40 años y está propiciada por una cascada de múltiples eventos celulares, inflamatorios y mecánicos complejos que condicionan inestabilidad segmentaria en la unidad funcional.1,2,3
El prolapso del disco intervertebral lumbar puede generar compresión o irritación en alguna raíz nerviosa lumbosacra, siendo la causa más común de ciática (dolor o adormecimiento irradiado hacia la región glútea o hacia las piernas causado por un pinzamiento o compresión nerviosa en la región lumbar) o síndrome radicular lumbosacro (dolor que se irradia hacia el glúteo o piernas asociado con una tensión en una o más raíces nerviosas lumbosacras o déficit neurológico).4,5,6,7
El tratamiento para la hernia discal puede ser conservador o quirúrgico. El tratamiento quirúrgico no necesariamente resuelve la sintomatología, ya que la tasa de éxito varía entre 60 y 90%, en otros términos, entre 10 y 40% de los pacientes no tienen resultados favorables y continuarán con sintomatología como dolor, déficit motor, disminución de la funcionalidad e incapacidad para reintegrarse al trabajo. De este grupo de pacientes, entre 3 y 12% requerirá reintervención quirúrgica por recurrencia de la hernia discal lumbar.2
Existen diversas técnicas y modalidades terapéuticas para rehabilitar a los pacientes postoperados de hernia discal que han sido reconocidas como factores necesarios que condicionan un resultado favorable en estos pacientes,2,3 sin embargo, aún existe controversia en relación con el tipo de intervenciones que existen para la rehabilitación de los pacientes postoperados por hernia discal lumbar, cuáles son las más adecuadas, qué tipo de pacientes deben recibirlas, cuándo deben iniciarse y qué riesgos existen al implementar estas intervenciones, ya que existe temor por parte de los pacientes y del personal de salud involucrado con relación a la creencia de que estas intervenciones pudieran condicionar recurrencia de herniación o mayor inestabilidad intersegmentaria (Manniche 1995, 1996; Carrage, 1999).2
Una perspectiva de la práctica basada en evidencia, que fue definida por Sackett como "el uso consciente, explícito y con juicio de la mejor evidencia actual en la toma de decisiones sobre el cuidado de los pacientes de manera individual", puede sugerir descontinuar el uso de tratamientos que son claramente inefectivos y considerar únicamente aquéllos que muestran evidencia de su efectividad.8
Por ello, es necesario conocer la eficacia reportada en la literatura actual de las diferentes estrategias y tratamientos para la rehabilitación de los pacientes postoperados de hernia discal para poder realizar un abordaje terapéutico estructurado basado en la evidencia actual.
Material y métodos
Para el presente estudio, se incluyeron ensayos clínicos aleatorizados publicados en inglés o español que incluyeran a hombres o mujeres, mayores de 18 años, con hernia discal lumbar sintomática manifestada como lumbalgia, ciática o síndrome radicular lumbar, que fueron sometidos a tratamiento quirúrgico y que también se les aplicara cualquier modalidad o estrategia terapéutica utilizada para la rehabilitación de pacientes postoperados por hernia discal lumbar.
Las medidas de desenlace principal que se usaron fueron las siguientes: dolor lumbar (EVA, ENA, cuestionario de dolor de McGill, Low Back Pain Rating Score), discapacidad (Índice de Discapacidad de Oswestry, Cuestionario Roland-Morris [RMQ], satisfacción y calidad de vida [SF-36, Likert, efecto global percibido por el paciente]), entre otras variables sociodemográficas y sicológicas (ansiedad, miedo de evitar actividades físicas o laborales por la creencia de poder lesionarse con las mismas, etcétera).
No se incluyeron ensayos clínicos que consideren población pediátrica o adolescente con lumbalgia secundaria a hernia discal, mujeres embarazadas y pacientes con lumbalgia secundaria a procesos no relacionados con hernia o degeneración discal, fibromialgia u otros síndromes dolorosos miofaciales.
Se utilizaron los resultados de búsqueda obtenidos a través de bases de datos electrónicas (Medline, CINAHL, PubMed, Scielo, Medigraphic, librería Cochrane de Revisiones sistemáticas y la base de datos electrónica PEDro) y referencias relevantes en ensayos clínicos encontrados desde Enero de 2000 hasta Octubre de 2012 (Figura 1).

La selección de los ensayos clínicos se realizó mediante el uso del título, resumen y palabras clave; dos revisores independientes que concluyeron un programa de entrenamiento y están certificados por The George Institute for Global Health de Australia para evaluar ensayos clínicos utilizando la escala PEDro trabajaron de manera independiente en la evaluación de los artículos seleccionados; dicha escala se muestra en la tabla 1. Se consideraron los ensayos clínicos con calificaciones mayores a 6/10; un tercer evaluador fungió de árbitro en caso de alguna discrepancia entre las calificaciones otorgadas por los evaluadores; se realizó cegamiento de los autores, instituciones y revistas de donde fueron realizados y publicados los estudios seleccionados con la finalidad de mejorar la precisión de la calidad de las calificaciones y la validez interevaluador.
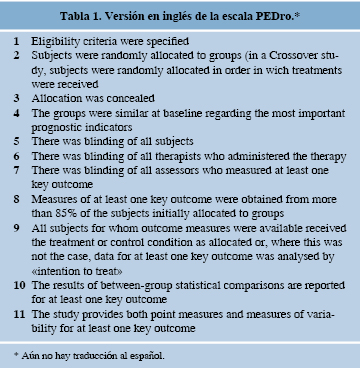
La escala PEDro (Tabla 1) está basada en la lista Delphi, desarrollada por Verhagen (1998), la cual consiste en 11 preguntas que tienen la finalidad de identificar a los ensayos clínicos que incluyan terapia física, adecuada validez interna y que tengan información estadística suficiente que permita interpretar sus resultados; el criterio 1 se relaciona con la validez externa del ensayo clínico. No obstante, este criterio no se considera para la calificación final. Esta escala ha mostrado una validez interevaluador aceptable (Moseley, 1999), sin embargo, no debe utilizarse para comparar la calidad de ensayos clínicos realizados en áreas diferentes a terapia física, principalmente porque no es posible satisfacer todos los ítems de la escala cuando se incluyen tratamientos con fisioterapia. La concordancia observada por cada pregunta se encuentra entre 70% (grupos similares en la basal) a 96% (cegamiento de terapistas) y el coeficiente de correlación interclase para el puntaje total de la escala (puntaje resultante de agregar todas las preguntas, excepto la especificación de los criterios de selección) es de 0.54.
Métodos estadísticos
Estadística descriptiva: no fue posible realizar un metaanálisis con los datos de los ensayos clínicos debido a las múltiples intervenciones y variables de desenlace utilizadas.
Resultados
La búsqueda inicial arrojó 1,441 resultados; se excluyeron 570 citas con base en el título y resumen (artículos claramente no relacionados con el tema, otros idiomas que no fueran inglés y texto incompleto); 871 citas fueron potencialmente relevantes, de las cuales 658 se eliminaron por no tener texto completo o por no cumplir criterios de ensayos clínicos controlados; 84 citas eran referentes a revisiones sistemáticas.
Se identificaron 129 ensayos clínicos, de los cuales se eliminaron 18 por texto incompleto; de 111 ensayos clínicos con texto completo se eliminaron 96 (la intervención no se ajustó a criterios establecidos).
Se consideraron 15 ensayos clínicos para ser revisados por los evaluadores de manera independiente, se incluyeron 8 ensayos clínicos9,10,11,12,13,14,15,16 y en consenso se descartaron 7 (46.6%) por considerarse de moderada o baja calidad metodológica, con un puntaje menor a 6 en la escala PEDro (promedio de 4 puntos, rango 3 a 5 puntos) y por no apegarse a los criterios establecidos.17,18,19,20,21,22,23
Los 8 ensayos clínicos que finalmente se incluyeron por su calidad metodológica (53.3%), tuvieron un promedio de 7.7 de 10 puntos y un rango de 7 a 8 puntos en la escala PEDro.9,10,11,12,13,14,15,16
Una limitante metodológica en los 15 estudios revisados fue el hecho de no haber cegado a quienes brindaban y recibían el tratamiento, es decir, el cegamiento del terapista y del paciente; en 7 estudios (38.8%) hubo falla en reportar el análisis de intención a tratar, en 8 estudios (53.3%) no hubo cegamiento de asignación de tratamiento ni cegamiento de evaluadores o asesores, en un estudio no hubo cegamiento de evaluadores y en otro estudio no hubo análisis de intención a tratar (Tabla 2).
En los 8 ensayos clínicos incluidos se aleatorizaron 1,099 participantes para asignarlos a diferentes grupos de tratamiento. Se midió una gran variedad de variables de desenlace, sin embargo, todas incluían por lo menos una medición de dolor y otra de funcionalidad; otras variables medidas fueron la satisfacción del paciente, variables sicológicas incluyendo estrés, ansiedad, expectativas y la presencia de miedo que conduce a conductas evitativas de movimiento por temor a lesionarse. Las principales características de los ensayos clínicos incluidos se presentan en las tablas 3 y 4.
No fue posible realizar un metaanálisis con los datos de los ensayos clínicos incluidos debido a las múltiples intervenciones y variables de desenlace que se utilizaron para la rehabilitación de pacientes postoperados por hernia discal.
Intervenciones
Fusión vertebral versus terapia cognitiva y ejercicio en pacientes postoperados de hernia discal9
No hubo diferencias significativas en características basales entre los grupos. Previo a ser asignados a un tratamiento, todos los pacientes tuvieron mayores expectativas de mejoría en caso de ser asignados al tratamiento quirúrgico. Con ambos tratamientos hubo mejoría significativa en el índice de Oswestry (ODI) al año de seguimiento, sin diferencias significativas que apoyaran más a un tratamiento sobre otro; de 47.0 (DE ± 9.4) a 38.1 (DE ± 9.1) en el grupo de fusión vertebral (p = 0.023) y de 45.1 (DE ± 9.1) a 32.3 (DE ± 19.1) en el grupo de intervención cognitiva y ejercicio (p = 0.001). Al ajustar la diferencia media en el ODI por género y las expectativas previas al tratamiento hubo diferencias significativas a favor de la intervención cognitiva y ejercicio de -9.7 (-21.7 a 1.7).
Dos pacientes que pertenecían al grupo de tratamiento conservador y que finalmente recibieron tratamiento quirúrgico durante el seguimiento tampoco mejoraron en el ODI con el tratamiento quirúrgico.
Los pacientes del grupo de intervención cognitiva y ejercicios mejoraron en todas las variables secundarias en el seguimiento a un año (función general, dolor en miembros pélvicos, uso de medicamentos para el dolor, miedo para realizar actividades físicas o de trabajo, distancia dedos-piso), excepto en percepción de dolor lumbar (p = 0.07), trabajo (p = 0.13) y distrés emocional (p = 0.08). Los pacientes tratados quirúrgicamente no mejoraron en ninguna de las variables, excepto en la percepción de dolor lumbar (p = 0.02). Las diferencias al año de seguimiento entre los grupos no fueron significativas a excepción de la distancia dedos-piso y disminución en el miedo y creencias para realizar actividad física a favor del grupo de intervención cognitiva y ejercicio (p = 0.009). La tasa de éxito de acuerdo con los observadores independientes fue mayor con el tratamiento conservador (67 versus 57%). No se excluye el hecho de que la intervención cognitiva y ejercicios son más efectivos que la fusión lumbar.
Fusión vertebral con rehabilitación postoperatoria a elección del cirujano versus intervención cognitiva y ejercicios10
Hubo mejoría en la funcionalidad (ODI) al año de seguimiento en ambos grupos; la diferencia media de cambio entre los grupos fue de 2.3 (IC 95% -6.8 a 11.4, p = 0.33). Ambos grupos mejoraron significativamente en todas las variables de desenlace (dolor lumbar, uso de analgésicos, distrés emocional, satisfacción con la vida y retorno a la actividad laboral), excepto en la percepción de dolor en miembros pélvicos en el grupo tratado con intervención cognitiva y ejercicio y el miedo para realizar actividades físicas y laborales, así como la movilidad de la columna lumbar mediante la distancia dedos-piso en el grupo con tratamiento quirúrgico.
La percepción de dolor en miembros pélvicos mediante la EVA fue menor con el tratamiento quirúrgico, mientras que con el tratamiento conservador hubo menor miedo para realizar actividades físicas y laborales y hubo mayor movilidad en la columna lumbar mediante la medición de la distancia dedos-piso.
La tasa de éxito de acuerdo con la valoración por un evaluador independiente fue mayor con la intervención cognitiva y ejercicio en comparación con el tratamiento quirúrgico (76 versus 70%). Hubo 18% de complicaciones tempranas con el tratamiento quirúrgico.
Terapia física versus masaje a cuello (falso tratamiento) versus no tratamiento en pacientes postoperados por primera vez de hernia discal11
Hubo mejoría significativa en la puntuación de la escala sobre lumbalgia (LBPRS) en el grupo que recibió terapia física de rehabilitación en comparación con el grupo que no recibió tratamiento (diferencia media 11.24, CI 95%); sin embargo, al comparar el tratamiento de terapia física con el falso tratamiento no hubo diferencias significativas (diferencia media 4.14, CI 95%). Los pacientes con falso tratamiento tuvieron tendencia a mejorar más que los pacientes sin tratamiento. Cabe mencionar que 50.5% de los pacientes considerando los tres grupos realizaban de forma regular las indicaciones de ejercicio en casa que se dieron en el período de cointervención al homogenizar la muestra en el período postquirúrgico temprano. Otro 33% de los mismos lo hacía de manera irregular.
A los 18 meses de seguimiento, hubo mejoría significativa en las escalas que medían el dolor lumbar al compararlas con las escalas basales, sin embargo, no hubo diferencias significativas en los resultados ni en las escalas secundarias (satisfacción del paciente, variables socioeconómicas y sicológicas) entre los grupos.
Terapia física con enfoque conductual dentro de una clínica versus entrenamiento en casa12
No hubo diferencias entre los grupos en relación con la discapacidad por el dolor lumbar mediante el ODI a los 3 y 12 meses posteriores a la cirugía. Al año de seguimiento, hubo mejoría en la calidad de vida y en la percepción de dolor lumbar en el grupo de entrenamiento en casa; sin embargo, los pacientes con terapia física multidimensional en la clínica tuvieron mayor grado de conformidad con la subsecuente actividad física regular y estuvieron más satisfechos con la ayuda que recibieron del terapista.
Hubo mayor disminución del dolor lumbar e incremento en la escala de calidad de vida en el grupo con entrenamiento en casa, aunque los pacientes del grupo de terapia en clínica tuvieron mayores niveles de actividad a los 12 meses del postoperatorio y estuvieron más satisfechos con el tratamiento en la evaluación a los 3 meses del postoperatorio.
Terapia física con estabilización lumbar versus terapia física con técnicas combinadas versus mantenerse activo13
Hubo disminución de la percepción de dolor en piernas (ciática) y discapacidad relacionada con el dolor lumbar posterior al tratamiento quirúrgico (p < 0.05).
La percepción del dolor se mantuvo sin cambios en los 3 grupos a los 24 meses del postoperatorio (PO), mientras que la discapacidad disminuyó de manera más importante durante la fase de rehabilitación y posteriormente se mantuvo sin cambios, sin mostrar diferencias entre los grupos.
La terapia física durante 12 semanas posterior a la cirugía de descompresión no tuvo efecto en modificar la percepción de dolor ni la discapacidad a los 24 meses, aunque hubo una tendencia de mayor beneficio global con el grupo de estabilización lumbar.
Mantenerse activo en casa con las actividades que el paciente disfruta es tan bueno como llevar un programa supervisado de rehabilitación, pero sin el costo adicional en pacientes que tuvieron cirugía no complicada por hernia discal.
La mayoría de los pacientes (68%) tuvieron buen apego al tratamiento en casa; 27% tuvieron un apego adecuado y 5% poco apego al tratamiento. En el grupo de técnicas combinadas, los terapistas también incluyeron ejercicios que incluían estabilización lumbar en 30% de los pacientes. Otras técnicas o conceptos utilizados fueron Maitland, escuela de columna/conceptos de reacondicionamiento de columna que incluyen fortalecimiento y otros ejercicios.
No hay diferencia en el gusto del tratamiento entre ejercicios de estabilización o realizar actividades por sí mismos en casa (36 versus 35%), menos pacientes preferirían terapia combinada (20%) y a 9% de los pacientes les es indiferente el tipo de tratamiento que preferiría en caso de darle la opción de elegirlo.
Tratamiento habitual versus tratamiento con actividad graduada y enfoque conductual
Hubo mejoría significativa en la funcionalidad (ODI) en ambos grupos, con 19.3% de diferencia a favor del tratamiento habitual, no obstante, no hubo diferencia significativa entre los resultados de los dos tratamientos con el efecto Global percibido, arcos de movilidad, funcionalidad y disminución de molestia principal en las actividades de la vida diaria humana (AVDH).
Las escalas de kinesiofobia, percepción inadecuada al dolor y subescalas de salud general y función social del SF-36 no mostraron mejoría significativa para apoyar algún tratamiento.
El número de reintervenciones quirúrgicas fue mínimo (1 paciente por grupo), indicando que el ejercicio es una actividad segura en el postoperatorio de pacientes sometidos a cirugía por hernia discal.
Inicio de ejercicios de rehabilitación dentro de las 2 horas versus inicio de ejercicios de rehabilitación dentro del primer día del postoperatorio por hernia discal
Se logró movilidad independiente y retorno a la actividad laboral más rápidamente al iniciar ejercicios de rehabilitación dentro de las 2 horas del postoperatorio (7 versus 19 horas; diferencia media de 9 horas, CI 95% 1.25 a 14.5, p = 0.009 y 6 versus 8 semanas; diferencia media 2 semanas, CI 95% a 6, p = 0.002, respectivamente).
A las 15 horas del PO se obtuvo una marcha de manera independiente en 80% del grupo que inició terapia dentro de las 2 primeras horas y en 40% en el grupo que inició después.
Los dos grupos tuvieron buena evolución en funcionalidad y dolor a las 4 semanas y 3 meses del PO, sin diferencias significativas entre los grupos.
El iniciar ejercicio de forma temprana (dentro de las 2 primeras horas del postoperatorio) no aumentaron las tasas de revisión y no existieron implicaciones negativas para los puntajes de dolor o discapacidad respecto a iniciar terapia más tardíamente.
Tratamiento conservador versus tratamiento quirúrgico
En el manejo de pacientes con hernia discal, 50% de los pacientes asignados al tratamiento quirúrgico se operaron en los primeros 3 meses de ingresar al estudio, mientras que 30% del grupo con tratamiento conservador se operaron en el mismo período.
El análisis de intención a tratar demostró que hubo mejoría en todas las variables analizadas en los dos grupos durante 2 años de seguimiento (calidad de vida, funcionalidad, severidad de ciatalgia, satisfacción con los síntomas y estatus laboral). Las diferencias entre los grupos durante el seguimiento favorecieron al tratamiento quirúrgico, sin embargo, estas diferencias fueron pequeñas y no alcanzaron significancia estadística al medir las variables principales (calidad de vida y funcionalidad). La severidad de síntomas favoreció al tratamiento quirúrgico (-1.6; 95% CI -2.9 a -0.4; p = .003), sin embargo, se debe considerar que hubo falta de apego al tratamiento en ambos grupos; algunos pacientes asignados al tratamiento quirúrgico rechazaron el procedimiento y algunos del tratamiento conservador pasaron al grupo con tratamiento quirúrgico.
Hubo 4% de pacientes que requirieron reintervención quirúrgica en el primer año de seguimiento y 50% de los mismos se debió a recurrencia de herniación en el mismo nivel.
No hubo evidencia de daño con alguno de los dos tratamientos y ningún paciente de los dos grupos desarrollo síndrome de cauda equina.
Discusión
Diferentes consensos recomiendan que el tratamiento inicial para hernia discal debe ser conservador con énfasis en la educación del paciente, evitar el reposo en cama, permanecer activo, continuar con las actividades de la vida diaria y un adecuado tratamiento para el dolor. Si posterior a 6-8 semanas no se han resulto los síntomas con el tratamiento conservador, se sugiere una valoración quirúrgica y manera inmediata en aquellos pacientes con síndrome de cauda equina, paresia aguda o progresiva. Aquellos pacientes que no deseen tratamiento quirúrgico y puedan tolerar los síntomas pueden optar por continuar con tratamiento conservador. Siempre hay que considerar la preferencia del paciente y hacer un balance entre los riesgos y beneficios de ambas opciones para hacer una decisión individualizada centrada en el paciente.24
Se ha demostrado que a pesar de que el tratamiento quirúrgico disminuye los síntomas de ciática más pronto, la mejoría a largo plazo (1-2 años) no difiere entre el tratamiento conservador y el quirúrgico.
En el seguimiento de un año en pacientes con antecedente de cirugía por hernia discal y persistencia de sintomatología mayor a un año que reciben tratamiento quirúrgico con fusión vertebral o tratamiento conservador con intervención cognitiva y ejercicio, en ambos grupos hay mejoría en la funcionalidad (ODI), hay mayor beneficio con el tratamiento conservador al presentar mejoría en todas las variables secundarias incluyendo diferencia significativa en distancia dedos-piso y disminución de miedo para realizar actividades físicas y laborales. Sin embargo, en la única variable que no hay mejoría es en la percepción del dolor lumbar y distrés emocional, en cambio, en el grupo quirúrgico no hay mejoría en ninguna variable y la única mejoría es en la percepción del dolor lumbar mediante el EVA,9,10 lo cual puede estar influenciado por la expectativa que tienen todos los pacientes de mayor beneficio si se es tratado quirúrgicamente.9,10 Estos aspectos pueden generar que las valoraciones de la percepción del dolor (que es una experiencia individual y subjetiva) y los aspectos emocionales asociados en los pacientes que no se asignaron al tratamiento quirúrgico no sean satisfactorias o no logren representar adecuadamente el efecto esperado por un componente sicológico que puede ser el deseo de ganancia secundaria de ser tratados quirúrgicamente. Brox reportó que cuando el tratamiento conservador no es satisfactorio para algunos pacientes y se procede a cirugía, los resultados tampoco serán necesariamente favorables.9,10
En los estudios sobre rehabilitación que incluyen ejercicio, muchas veces no es posible lograr enmascarar el tratamiento. Generalmente no hay intervenciones únicas, ya que se aplican diferentes modalidades terapéuticas de forma simultánea y no es éticamente posible compararlo con un grupo sin tratamiento. En un intento por homogeneizar la muestra previo a la asignación de un tratamiento, se puede someter a todos los pacientes a la misma intervención de terapia física, con la indicación de continuar el programa en casa a pesar de ser asignado a un grupo y tenga que realizar el tratamiento al que se asignó más el programa en casa, lo cual puede generar que no haya diferencias significativas entre los grupos ya que ambos grupos pueden beneficiarse por la intervención inicial y la mayor o menor influencia de ésta dependerá en parte del apego que tenga el paciente al tratamiento. Por ejemplo, al intentar enmascarar una intervención al aplicar un falso tratamiento (masaje en región cervical) en un paciente que acude por hernia discal lumbar, en el análisis se observa mejoría de la sintomatología a pesar de aplicar un "falso tratamiento", lo cual puede ser explicado por la presencia de diferentes estímulos mecánicos aferentes que interfieren en las vías de transmisión del dolor, además de tener un efecto al disminuir la ansiedad y estrés, los cuales son componentes sicológicos que se ha demostrado influyen en la percepción del dolor. Estos aspectos frecuentemente limitan la calidad metodológica de los ensayos clínicos que incluyen terapia física o ejercicio e influyen en la medición de variables de desenlace, las cuales generalmente incluyen mediciones subjetivas como la percepción del dolor (EVA) o autorreportes que miden la calidad de vida o funcionalidad, conduciendo a resultados que reportan que los tratamientos que incluyen rehabilitación o ejercicio no son efectivos, no alcanzan significancia estadística para recomendar su uso y/o que los beneficios observados pueden ser un simple reflejo de la historia natural de la enfermedad, a diferencia de estudios con fármacos donde es posible evitar el efecto Hawthorne (el paciente cambia su actitud, mejora sus condiciones de salud por ser observados y participar en el estudio), enmascarar la intervención para el paciente, cegar a quienes dan el tratamiento o a quienes miden las variables de desenlace.
Dependiendo de la selección de los pacientes y las definiciones, la tasa de éxito del tratamiento quirúrgico para hernia discal se encuentra ente 60 y 90%.12
Brox et al reportan que, de acuerdo con los resultados observados al comparar fusión vertebral versus intervención cognitiva y ejercicio como tratamiento en pacientes con degeneración discal, de 12 ó 13 pacientes sometidos a tratamiento quirúrgico, sólo uno se va a beneficiar con el mismo; incluso existe la teoría de que la disminución de la sintomatología por lumbalgia y ciatalgia, que se reporta de hasta un tercio de los pacientes operados sin hernia discal, se debe posiblemente a una denervación local causada por el procedimiento quirúrgico.10
En ensayos clínicos aleatorizados no existen diferencias significativas entre el efecto del tratamiento entre fusión intervertebral e intervención cognitiva y el ejercicio en pacientes que desarrollan lumbalgia crónica posterior a cirugía por hernia discal, por lo que no se recomienda la fusión vertebral en estos pacientes.
El rol de los principios fisiológicos del ejercicio y ejercicios específicos aún son motivo de debate. Existe una fuerte evidencia para recomendar ejercicio o terapia conductual en pacientes con lumbalgia, sin embargo, hay pobre evidencia sobre programas o técnicas específicas.
Conclusiones
Los principales objetivos que se buscan en pacientes postoperados por hernia discal son disminuir el dolor, la reintegración a las actividades cotidianas tan pronto como sea posible y prevenir recurrencias de dolor lumbar o ciática.
Los pacientes con hernia discal presentan mejorías en la calidad de vida y funcionalidad al ser tratados, ya sea quirúrgica o conservadoramente en un período de seguimiento de dos años.
Se recomienda un programa de rehabilitación inmediato dentro de las 2 primeras horas del postquirúrgico en los pacientes sometidos por primera vez a microdisectomía por hernia discal,14 para que se logre más rápidamente el inicio de la marcha de forma independiente y el egreso hospitalario14 además de la disminución de los costos asociados y el retorno más rápido a las actividades laborales.
En los pacientes sometidos a fusión vertebral, se debe fomentar regresar a la actividad cotidiana tan pronto se retiren los puntos de sutura o grapas en la piel. Los resultados de la actividad postquirúrgica temprana son generalmente excelentes y no tienen complicaciones.9,10,14
Se recomienda trabajar con un equipo multidisciplinario incluyendo intervención cognitiva con reforzamiento positivo, además del ejercicio posterior a un tratamiento quirúrgico por hernia discal, esto con la finalidad de que el paciente comprenda la importancia de la actividad temprana y con ello se disminuyan las conductas evitativas que presenta el paciente por miedo a realizar movimiento o actividades diarias que creen podrían lesionarlos, lo cual se ha demostrado que es falso y que, al contrario, generan mayor discapacidad.
De acuerdo con la medicina basada en evidencia, la intervención cognitiva y el ejercicio son mejores que el tratamiento tradicional en pacientes con lumbalgia crónica asociada con degeneración discal, siendo un tratamiento alternativo al tratamiento quirúrgico, con lo que se logra un cambio en la conducta ante el dolor, logrando disminuir las creencias y miedo a lesionarse por realizar algún movimiento o actividad que implique movimiento, lográndose una mayor movilidad de la columna y menor número de sesiones de terapia, lo cual puede implicar reducción de gastos en el sistema de salud.
Los pacientes con hernia discal que son sometidos por primera vez a tratamiento quirúrgico, sin comorbilidades y que no presentan complicaciones postoperatorias, pueden llevar un programa en casa siempre y cuando se den las indicaciones adecuadas de entrenamiento postoperatorio que incluyan indicaciones de incrementar actividades gradualmente, ejercicios de estabilización lumbar, incrementar número de repeticiones para fortalecer progresivamente la musculatura lumbar, abdominal y de miembros pélvicos, además de estiramiento, procurando el retorno gradual a actividades diarias y laborales, debe mantenerse el contacto con el médico en caso de dudas en el tratamiento.
Se debe considerar el entorno biosicosocial, predictores de mal pronóstico y las expectativas que generan en el paciente el ser tratado conservadoramente, ya que generalmente tienen mayores expectativas de beneficio con un tratamiento quirúrgico y esto puede influir en la satisfacción e interpretación subjetiva de los resultados del tratamiento, principalmente en relación con la percepción del dolor.
Hay pocos ensayos clínicos con adecuada calidad metodológica que incluyan intervenciones para favorecer la rehabilitación de los pacientes postoperados de hernia discal. A pesar de que hay una fuerte evidencia para recomendar ejercicio e intervenciones cognitivas en pacientes postoperados por hernia discal, se carece de evidencia sobre programas o técnicas específicas, por lo que se requiere aumentar el número y la calidad metodológica de los ensayos clínicos enfocados al tema, con estrategias dirigidas a intentar enmascarar los tratamientos que reciben los pacientes y lograr el cegamiento de los sujetos de estudio y evaluadores de las variables de desenlace para así poder sustentar la utilidad de estas intervenciones en la práctica clínica diaria.
REFERENCIAS
1. Rubin DI: Epidemiology and risk factors for spine Pain. Neurol Clin. 2007; (25): 353-71. [ Links ]
2. Ostelo RW, de Vet HC, Waddell G, Kerckhoffs MR, Leffers P, van Tulder MW: Rehabilitation after lumbar disc surgery. Cochrane Database Syst Rev. 2014; 14:3 CD003007. [ Links ]
3. Canbulat N, Sasani M, Ataker Y, Oktenoglu T, Berker N, Ercelen O, et al: A rehabilitation Protocol for Patients with lumbar degenerative Disk disease treated with lumbar total disk replacement. Arch Phys Med Rehabil. 2011; 92: 670-6. [ Links ]
4. Vroomen PC de Krom MC, Slofstra PD, Knottnerus JA: Conservative treatment of sciatica: a systematic review. J Spinal Disord. 2000; 13(6): 463-9. [ Links ]
5. Wahlström J, Burström L, Nilsson T, Järvholm B: Risk factors for hospitalization due to lumbar disc disease. Spine. 2012; 37: 1334-9. [ Links ]
6. McCall IW: Lumbar herniated disc. Radiol Clin N Am. 2000; 38(6): 1293-309 [ Links ]
7. National Health and Medical Research Council 2000. [ Links ]
8. Moseley AM, Herbert RD, Sherrington C, Maher CG: Evidence for Physiotherapy practice. A survey of the Physiotherapy Evidence Database (PEDro). Aust J Physiother. 2002; 48: 43-9. [ Links ]
9. Brox JI, Reikeras O: Lumbar instrumented fusion compared with cognitive intervention and exercises in patients with chronic back pain after previous surgery for disc herniation: a prospective randomized controlled study. Pain. 2006; 122: 145-55. [ Links ]
10. Brox JI, Sorensen R: Randomized clinical trial of lumbar instrumented fusion and cognitive intervention and exercises in patients with chronic low back pain and disc degeneration. Spine. 2003; 28(17): 1913-21. [ Links ]
11. Erdogmus CB, Resch KL: Physiotherapy-based rehabilitation following disc herniation operation. Results of a randomized clinical trial. Spine. 2007; 32(19): 2041-9. [ Links ]
12. Johansson AC, Linton SJ, Bergkvist L, Nilsson O, Cornefjord M: Clinic-based training in comparison to home-based training after first-time lumbar disc surgery: a randomised controlled trial. Eur Spine J. 2009; 18: 398-409 [ Links ]
13. Mannion AF, Denzler R, Dvorak J, Müntener M, Grob D: A randomised controlled trial of post-operative rehabilitation after surgical decompression of the lumbar spine. Eur Spine J. 2007; 16: 1101-17 [ Links ]
14. Newsome RJ, May S, Chiverton N, Cole A: A prospective, randomised trial of immediate exercise following lumbar microdiscectomy: a preliminary study. Physiotherapy. 2009; 95: 273-9. [ Links ]
15. Ostelo RW, de Vet HC, Berfelo MW, Kerckhoffs MR, Vlaeyen JW, Wolters PM, van den Brandt PA: Effectiveness of behavioral graded activity after first time lumbar disc surgery short term results of a randomized controlled trial. Eur Spine J. 2003; 12: 637-44. [ Links ]
16. Weinstein JN, Lurie JD, Tosteson TD, Skinner JS, Hanscom B, Tosteson AN, et al: The Spine Patient Outcomes Research Trial (SPORT): A randomized trial. JAMA. 2006; 296: 2441-50. [ Links ]
17. Häkkinen A, Ylinen J: Effects of home strength training and stretching versus stretching alone after lumbar disk surgery: a randomized study with a 1-year follow-up. Arch Phys Med Rehabil. 2005; 86: 865-70. [ Links ]
18. Kim Y-S, Park J, Shim JK: Effects of aquatic backward locomotion exercise and progressive resistance exercise on lumbar extension strength in patients who have ondergone lumbar diskectomy. Arch Phys Med Rehabil. 2010; 91: 208-14. [ Links ]
19. Kim Y-S, Park J, Hsu J, Cho KK, Kim YH, Shim JK Kim: Effects of training frequency on lumbar extension strength in patients recovering from lumbar discectomy. J Rehab Med. 2010; 42: 839-45. [ Links ]
20. Kulig K, Beneck GJ, Selkowitz DM, Popovich JM Jr, Ge TT, Flanagan SP, et al: An intensive, progressive exercise program reduces disability and improves functional performance in patients after single-level lumbar microdiskectomy. Phys Ther J. 2009; 89: 1145-57. [ Links ]
21. Millisdotter M, Strömqvist B: Early neuromuscular customized training after surgery for lumbar disc herniation: a prospective controlled study. Eur Spine J. 2007; 16: 19-26. [ Links ]
22. Yilmaz F, Yilmaz A, Merdol F, Parlar D, Sahin F, Kuran B: Efficacy of dynamic lumbar stabilization exercise in lumbar microdiscectomy. J Rehabil Med. 2003; 35: 163-7. [ Links ]
23. Gencay C, Gunendi Z, Can S, Sepici V, Ceviker N: The effects of early aerobic exercise after single level lumbar microdiscectomy: a prospective controlled trial. Eur Phys Rehab. 2010; 46(4): 489-95. [ Links ]
24. Koes B, Tulder M, Peul W: Diagnosis and treatment of sciatica. Clinical Review. BMJ. 2007; 334: 1313-7. [ Links ]
Nota
Este artículo puede ser consultado en versión completa en: http://www.medigraphic.com/actaortopedica














