Introducción
Se puede definir al Bruxismo como una actividad repetitiva de los músculos masticatorios caracterizada por apretar o rechinar los dientes y/o de apretar o desplazar la mandíbula, cuyas acciones pueden ocurrir en dos situaciones circandianas; durante el día (bruxismo diurno, céntrico o primario) y durante la noche (bruxismo del sueño, excéntrico o secundario) (Lobbezoo, 2013) , (Pighin, et al., 2021) .
El bruxismo diurno se caracteriza por ser una actividad semi -involuntaria de la mandíbula, aquí se aprieta los dientes mientras que el individuo está despierto, generalmente no sucede el rechinamiento de los dientes y está relacionado con un hábito parafuncional como morder objetos; las fuerzas aplicadas están controladas por los mecanismos de defensa y se realizan contracciones musculares isométricas (Nascimento & Silva, 2018) .
El bruxismo nocturno se produce en periodos de inconsciencia del paciente, durante periodos de estrés, preocupación, excitación, ocasionando desgastes en los bordes incisales de los dientes, produciendo ruidos fuertes al rechinar los dientes, además de producir una contrición isotónica muscular, también está relacionado con enfermedades neurológicas, problemas psiquiátricos, disturbios del sueño y uso de medicamentos (Mira & Sales, 2016) .
Manfredini (Manfredini, et al, 2013) menciona que la prevalencia del bruxismo en niños presenta un rango bastante amplio entre 3,5 y el 40,6% con una disminución conforme avanza la edad y sin diferencias de género.
Al hablar de los factores etiológicos que pueden provocar el bruxismo en niños, todavía no se define con exactitud su etiología, por lo cual, el manejo clínico es trascendental para diagnosticar los multi factores etiológicos que lo provocan, pudiendo clasificarlos en factores etiológicos locales, sistémicos, hereditarios, ocupacionales y psicológicos (Castroflorio et al., 2015) .
Restrepo (Restrepo et al., 2006) menciona, que según un análisis genético, el bruxismo está relacionado a la herencia autosómica dominante; es decir, que el hombre es el factor de riesgo para trasmitir esta anomalía. Con relación a la edad Serra-Negra (Serra-Negra, et al., 2009) no encontró relación de la edad con el bruxismo. Por otro lado, Guoa (Guo, et al., 2018) encontró que las edades entre 5 a 7 y de 11 a 12 son edades con factor de riesgo relacionado con el bruxismo.
Dentro de los factores etiológicos ocupacionales, pacientes con carácter fuerte, activan una reacción alta del eje hipotalámico-adrenal que controlan la liberación de catecolaminas, las cuales se encontraron altos en la orina (adrenalina, noradrenalina, dopamina) (Serra-Negra, et al., 2009) . Por otro lado, Antonio (Antonio, et al., 2006) lo relaciona con la falta de actividad física, tensión emocional, problemas familiares, crisis existenciales, estados de ansiedad, depresión, miedo y hostilidad, niños en fase de autoafirmación, pruebas escolares y práctica de deportes competitivos. Así como, Soares (Soares, et al., 2016) corrobora esta información y adiciona que los mioespasmos, la enuresis nocturna, salivación nocturna, actividades para funcionales como morder objetos, problemas de conducta, síntomas emocionales, o problemas de salud también se encuentran relacionados.
Al hablar del bruxismo de sueño, se encuentra que los factores etiológicos relacionados son: exposición al humo o a la nicotina, ya que este puede activar los reflejos trigeminocardiaco, el cual se relaciona con la patogenia del bruxismo del sueño. El sueño intranquilo, o el dormir con la luz o la televisión encendida o ruidos en la habitación, podrían afectar el riesgo relacionado con el bruxismo. Según Castroflorio (Castroflorio, et al., 2015) , confirmaron que dormir menos de 8 horas diarias podría estar relacionado con padecer de bruxismo nocturno, por lo que recomiendan no dormir menos de 11 a 12 horas diarias.
El dolor de cabeza es un factor de riesgo relacionado con el bruxismo; sin embargo, no encontraron un mecanismo exacto que relacione la posible interacción entre el bruxismo y el dolor de cabeza. Con relación a los factores etiológicos locales, se encontró que los niños con bruxismo pueden estar relacionados con traumatismo oclusales, contactos prematuros, reabsorciones radiculares, presencia de cálculos dentales, quistes odontogénicos, dientes perdidos, exceso de material restaurador, tensión muscular y falta de desarrollo del sistema masticatorio neuromuscular.
Con relación a los factores etiológicos a nivel sistémico, se encontró a niños que presentan problemas o obstrucciones de las vías aéreas por asma o infecciones de las vías aéreas superiores, haciendo que duerman con la boca abierta o ronquen, además de deficiencias nutricionales y vitamínicas. Pacientes con parásitos intestinales, disturbios otorrinolaringoló-gicos, disturbios gastrointestinales, desórdenes endócrinos, parálisis cerebral, síndrome de down, deficiencia mental, también pueden presentar estar enfermedad.
El bruxismo es considerado una puerta de escape, ya que la cavidad bucal posee una conexión afectiva, aparte de ser una zona privilegiada para la expresión de impulsos reprimidos, emociones y conflictos. Dentro del mismo contexto, Diniz y Silva (Diniz, et al., 2009) mencionan que los niños que no satisfacen sus deseos y necesidades, aprietan o rechinan los dientes para compensar esos problemas o como una forma de autoagresión o forma de liberar esa tensión como un estado de alerta.
Dentro de las señales clínicas están relacionadas con asimetrías faciales, debilidad labial, respiración bucal, lesiones en la mucosa bucal, denticiones en el borde lateral de la lengua, mordida cruzada anterior y posterior, desgastes de las estructuras de soporte de los dientes, (desgastes lisos, rechinamiento y desgastes rugosos, apretamiento), ensanchamiento de la lamina dura, fracturas dentarias o de restauraciones, incremento de la línea alba, formación de trincas o facetas en los dientes, erosiones cervicales en los dientes, problemas periodontales, mobilidad dentaria, desarrollo de una falsa clase III, aceleración del proceso de rizólisis en dientes deciduos, alteración en la cronología de erupción de dientes permanentes y apiñamiento dental. Por otro lado, en relación a los síntomas relacionados al bruxismo se encuentran: hipersensibilidad pulpar, dolores de cabeza, hipertrofia y dolor a la palpación de los músculos masticadores (masetero, temporal y pterigoideo lateral), dolores y disturbios en la ATM, dolores al abrir o masticar.
Las complicaciones de pacientes bruxistas están relacionados con pérdida de la estructura (esmalte y dentina) de forma progresiva, destrucción de las estructuras periodontales, pérdida ósea, mobilidad y abceso periodontal, pulpitis o necrosis pulpar, y alteraciones témporo mandibulares.
Por otro lado, mencionan que el bruxismo interfiere en la dirección de crecimiento craniofacial al provocar movimientos constantes, disfuncionales y fuertes dolores en los músculos masticadores, produciendo también la disminución vertical de la oclusión, generando un estrechamiento de estos músculos y provocando cambios o modelaciones óseas inadecuadas como asimetrías faciales (Diniz et al., 2009) .
Para realizar el diagnóstico de estos pacientes es importante realizar una evaluación Clínica y una anamnesis correcta. Dentro de la evaluación clínica se realizó la palpación con dígito presión de los músculos temporal, masetero, pterigoideo lateral, esternocleidomastoideo, trapecio, occipital de forma unilateral con una escala de dolor del 0 al 5 donde el 0 no hay dolor y el 5 existe mucho dolor. Otra opción de evaluación es a través de la electromiogr afía, que permite evaluar cómo están funcionando los músculos.
Otro mecanismo de evaluación es realizar el cuestionario o el Índice de Fonseca, el cual permite identificar la severidad de los signos y síntomas de las Disfunciones Témporo Mandibulares (DTM), para cada una de las preguntas existes tres posibilidades de respuestas (si, no, tal vez), con diferentes puntuaciones (10,0, 5), con la suma de todas las preguntas permite clasificar a los pacientes en categorías de severidad de síntomas; sin DTM (0 a 15 puntos), DTM leve (20 a 45 puntos), DTM moderada (50 a 65 puntos) y DTM severa de (70 a 100 puntos).
El tratamiento para estos pacientes es multidisciplinar; es decir, estos pacientes deben ser tratados por el área de odontología, fonoaudiología, terapia del lenguaje, psicólogo, acupuntura. A nivel odontológico, el tratamiento está relacionado con aliviar los síntomas y proteger al sistema estomatognático, a través de férulas o placas interoclusales que permiten relajar los músculos tensionados, así como evitar el desgaste de los dientes y reducir el dolor de la ATM.
Otras opciones de tratamiento proponen el uso de drogas que regulan el metabolismo de ladopamina (Sakai et al., 2017) . Por otro lado, mencionan que las férulas podrían detener o interferir en el crecimiento natural de los maxilares y los dientes, así como alterar la dimensión vertical y aumentar el tono muscular, lo que los pacientes con bruxismo pueden complicar aún más su caso.
Al colocar un plano inclinado, las estructuras neuromusculares se encontrarán más relajadas lo que podría aliviar el dolor y mejorar los signos y síntomas de la ATM. Otra opción de tratamiento es la ortodoncia, según Masci (Masci, et al., 2013) , puede corregir los parámetros neuromusculares, mejorando la estética y funcionalidad de la ATM. La corrección de las mordidas profundas con ortodoncia mejora la posición neuromuscular de la mandíbula, permitiendo un crecimiento funcional y equilibrado.
Las placas de mordida en niños son dispositivos interoclusales removibles, que cubren todos los dientes de uno de los arcos maxilares y que necesita estar bien estable y ajustada para funcionar correctamente. Esta es una placa de acetato, con un grosor de 1,5 a 3mm, el cual debe s er usado por 90 días y se debe realizar ajustes con papel articular de 12mm una vez al mes para conseguir estabilidad funcional neuromuscular.
Esta placa de mordida tiene las propiedades de poseer efectos reversibles, al alterar la propiocepción de músculos, no interfiere en el crecimiento de los maxilares, ayuda a reposicionar la mandíbula en relación céntrica, protege a los dientes contra la af racción y el desgaste, disminuye la actividad muscular, evita la erupción atrasada o impactación de los dientes permanentes y evita las mal formaciones de la dentina y el esmalte.
Se menciona que es importante tratar el sueño del niño, ya que muchos factores etiológicos lo relacionan dentro de las recomendaciones que Howard (Howard, 2013) mencionan son: mantener un horario estable para ir a dormir y despertarse, evitar el consumo de alimentos que contengan cafeína ya que causa somnolencia y provoca una sensación de alerta, realizar actividad física de forma regular en el periodo de la mañana o la noche ya que permite un sueño reparador, un baño con agua caliente antes de dormir permite el calentamiento del cuerpo y la subsecuente disminución de calor provoca el sueño, el cuarto debe ser tranquilo relajante con temperatura estable sin ruido ni luz en el entorno, no realizar actividades estimulantes antes de dormir como juegos, películas de acción, discusiones familiares, si no consigue conciliar el sueño dentro de 20 a 30 minutos es recomendable levantarse de la cama y realizar alguna actividad fuera del dormitorio como leer un libro.
Desarrollo
Relato de caso clínico
Anamnesis
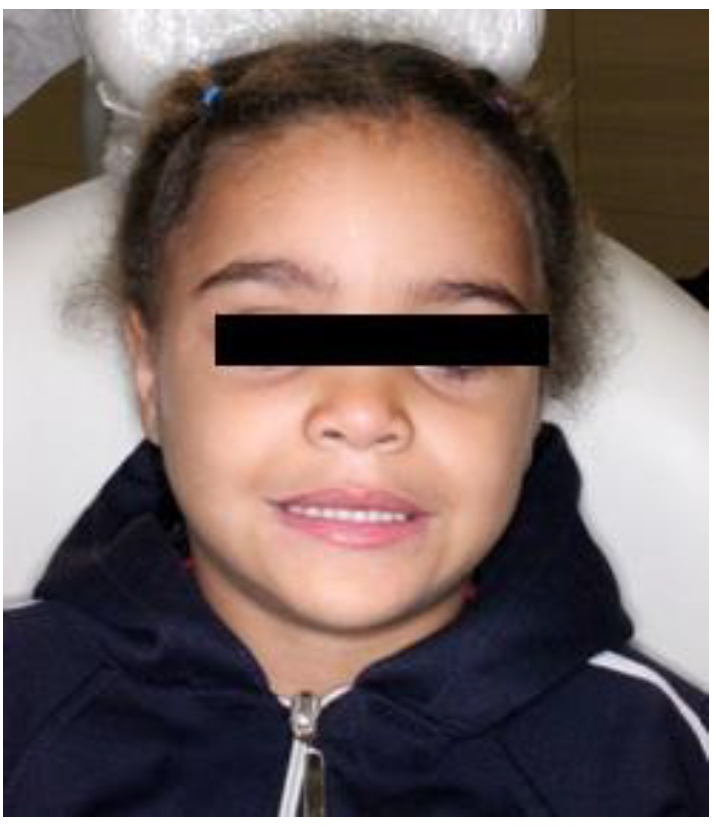
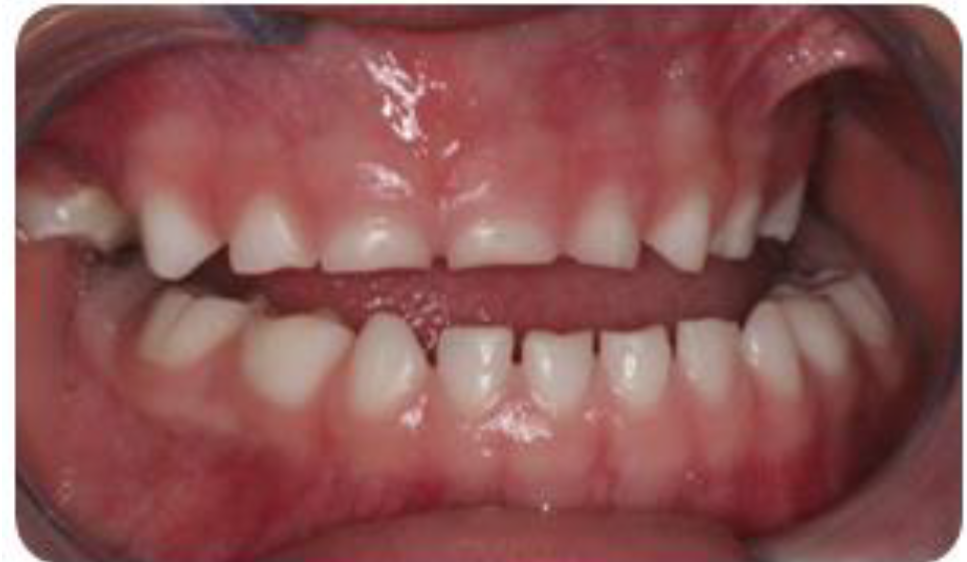
Paciente llega a la consulta acompañado de su madre cuyo nombre es Kimberly Kesia Ramón, con fecha de nacimiento el 19 de Junio del 2008, con la edad de 5 años, cuya Queja Principal es dolor de cabeza en la parte frontal hace 1 año, con presencia de desgastes dentarios por bruxismo y hábito de morder objetos. Existe también dolor en los periodos de la tarde y noche , y siente picos de dolor semanalmente. La madre menciona que la niña rechina los dientes cuando está nerviosa.
Evaluación clínica
Durante la evaluación clínica, la paciente menciona dolores de cabeza y cuello, en el análisis auditivo no se observa dolor en los oídos, ni sensación de oídos tapados, escucha con claridad y no siente zumbidos.
Dentro de la evaluación clínica, se realiza el Índice de Fonseca, el cual permite evaluar y determinar alguna alteración a nivel de la Articulación Témporo Mandibular, cuyas respuest as están relacionadas con la queja principal de la paciente. A continuación, se presenta la Tabla 1 Índice de Fonseca, donde se presentan las preguntas y respuestas correspondientes a esta información.
Tabla 1 Índice de Fonseca.
| Preguntas | Sí | No |
| ¿Siente dificultad para abrir bien la boca? | X | |
| ¿Siente dificultad para mover la mandíbula para los lados? | X | |
| ¿Tiene cansancio/dolor muscular cuando mastica? | X | |
| ¿Siente dolor de cabeza con frecuencia? | X | |
| ¿Siente dolor en el Cuello o nuca? | X | |
| ¿Siente dolor en el oído o algún parte de la ATM? | X | |
| ¿Siente Ruidos en la ATM al abrir la boca o masticar? | X | |
| ¿Tiene algún hábito de apretar o rechinar los dientes? | X | |
| ¿Siente que sus dientes no se articulan bien? | X | |
| ¿Se considera una persona Tensa o Irritada? | X |
Fuente: Índice de Fonseca.
Al preguntar a la paciente sobre los Hábitos de Sueño se encontró, que duerme 3 horas después del almuerzo, duerme 9 horas todas las noches de 10 pm a 7 am, siente dificultad de respirar cuando duerme, tiene problemas para dormir, se levanta durante la noche, ronca cuando duerme, aprieta y rechina los dientes en la noche, tiene dolores de cabeza al despertarse, se siente cansada y agotada al levantarse, y se despierta muy temprano.
Con relación a los hábitos comportamentales, realiza poca actividad física, se muerde los labios y se muerde los dedos.
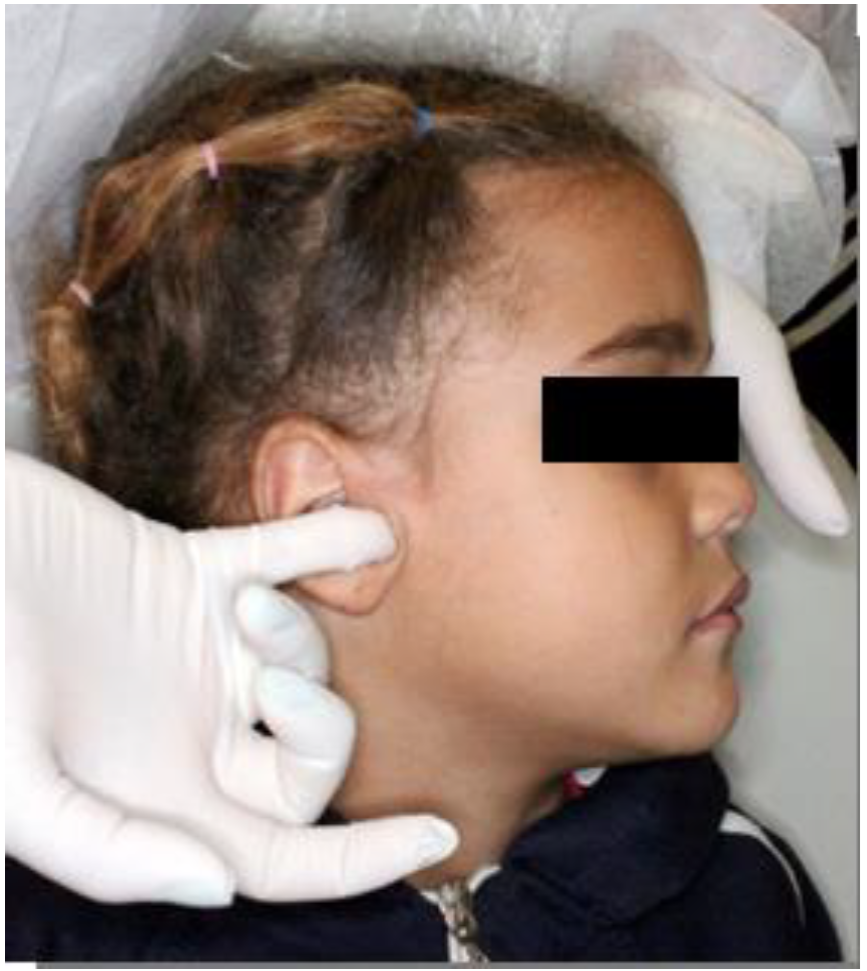
Dentro de la evaluación clínica se realizó la palpación con dígito presión de los músculos temporal, masetero, pterigoideo lateral, esternocleidomastoideo, trapecio, occipital de forma unilateral con una escala de dolor del 0 al 5 donde el 0 no hay dolor y el 5 existe mucho dolor, donde se observa mayor dolor del lado derecho.
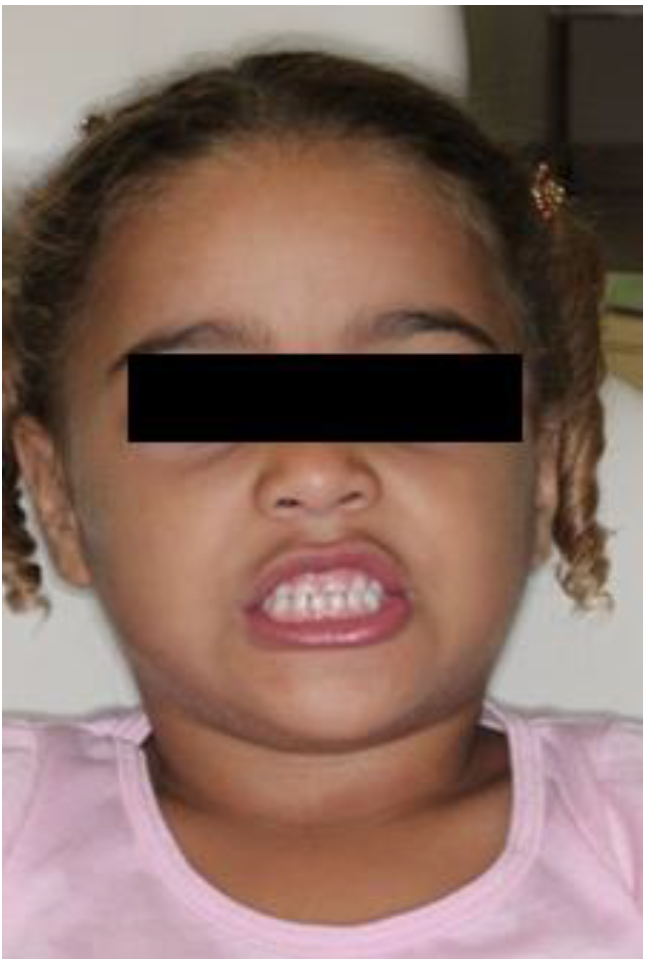
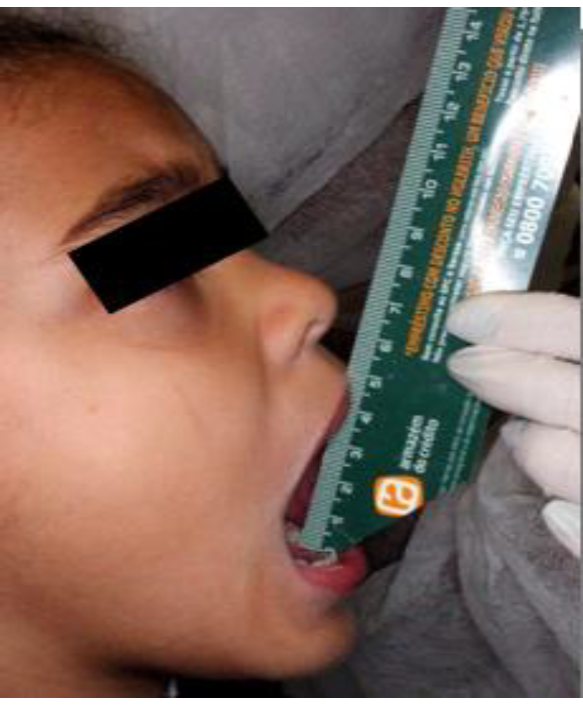
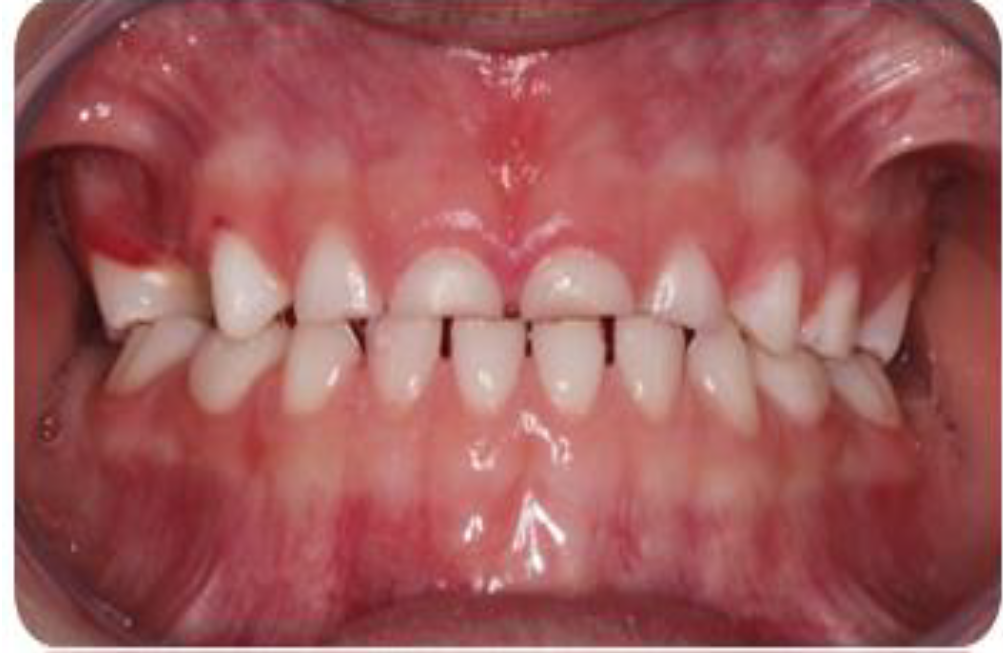
Evaluación de los movimientos mandibulares, con presencia de desvió de línea media, con abertura máxima de 43 mm y lateralidad izquierda de 7 mm, sin presencia de overjet u overbite.
En la evaluación de la ATM, no siente dolor en la ATM derecha, no existe crepitaciones en la abertura y cierre, no presenta trabamientos al cerrar o abrir durante la masticación.
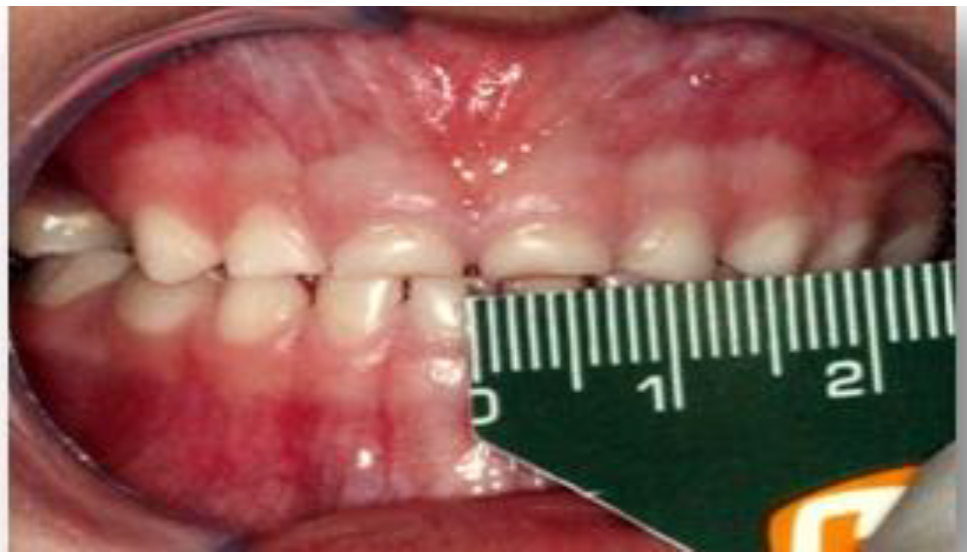
En la evaluación dentaria, se observa ausencia de la pieza 54, sin presencia de overjet y overbite, con clase I molar y caninos y desvío de línea media.
Tratramiento
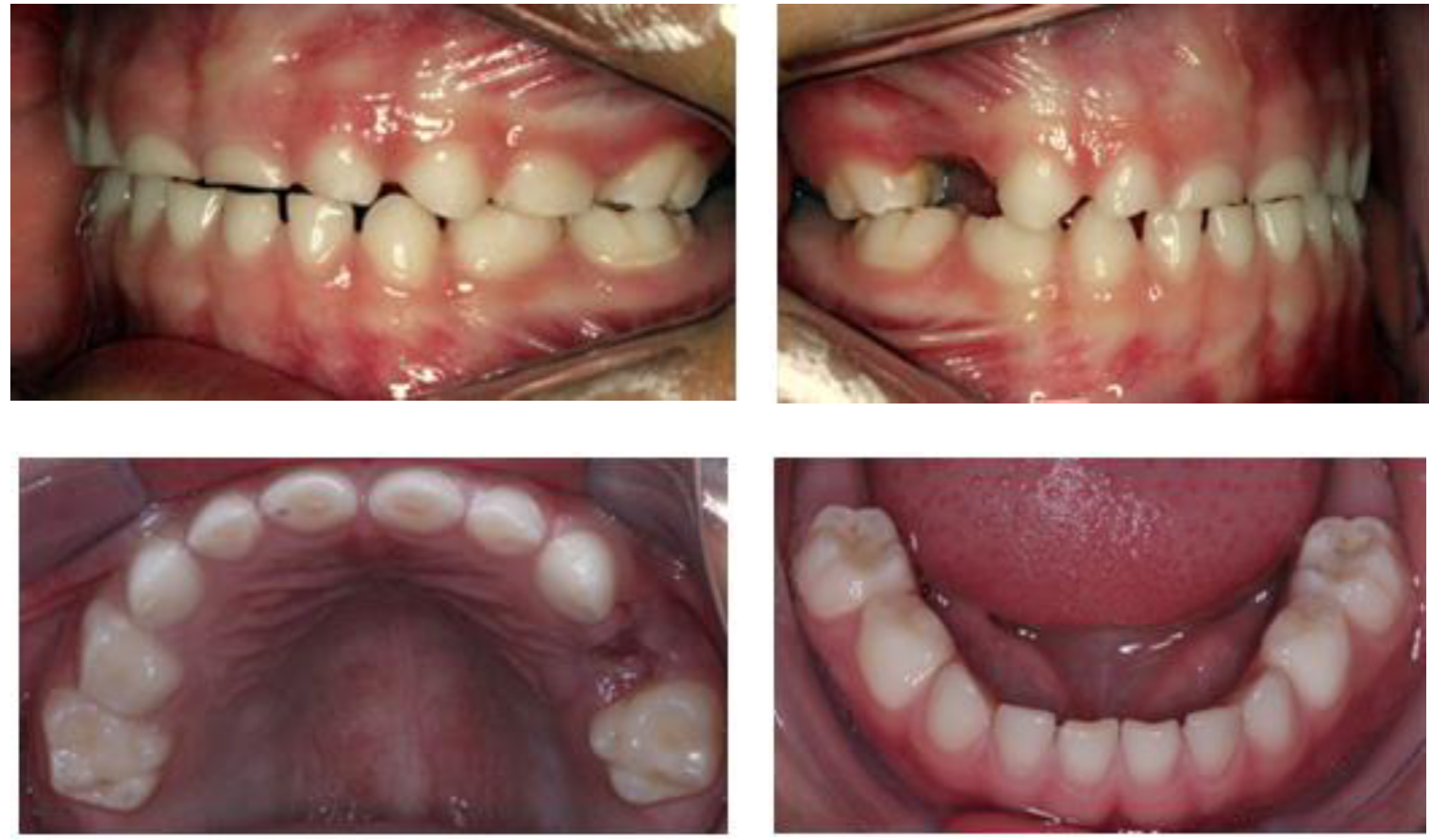
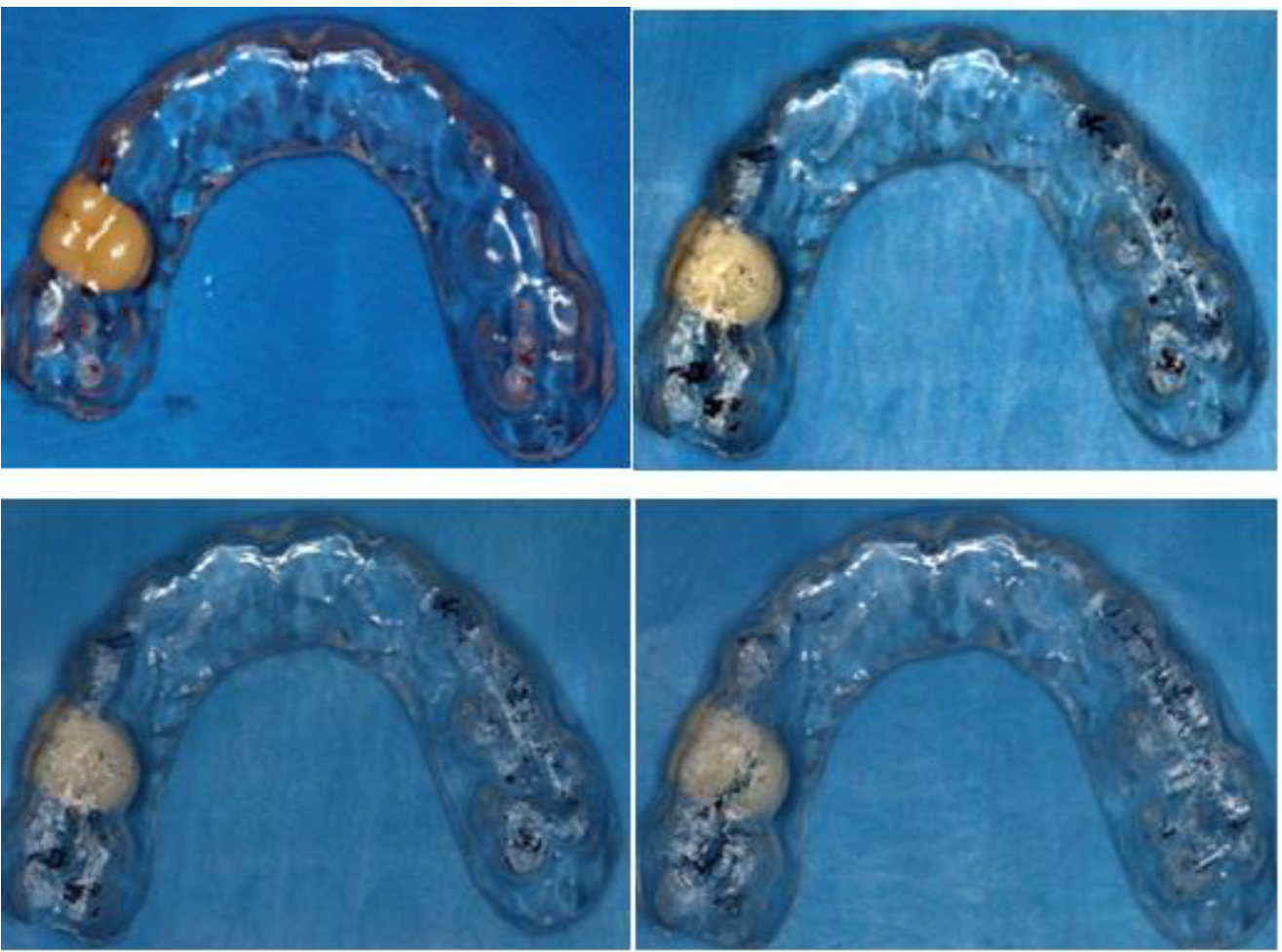
Con relación al Plan de Tratamiento, se recomendó realizar cambios de comportamiento, se mencionó indicaciones sobre la terapia del sueño, se encaminó a realizar más actividad física y se instaló la placa de mordida que en este caso se colocó un diente de acrílico para servir como mantenedor de espacio de la pieza ausente. Después de elaborada la placa de acetato, se realiza el ajuste de la placa en boca para que los puntos oclusales sean estables y equilibrados de forma bilateral.

Figura 14. Ajuste oclusal bilateral para establecer puntos de contactos estables y equilibrados. Después de realizar los controles oclusales y la instalación de la placa se realizaron controles pos-instalación a los 15,30,60 y 90 días.
Discusión del caso
Al hablar de la Incidencia de bruxismo en niños, Serra-Negra (Serra-Negra, et al., 2009) no encontró relación de la edad con el bruxismo. Por otro lado, Guoa (Guo, et al., 2018) encontró que las edades entre 5 a 7 y de 11 a 12 son edades con factor de riesgo relacionado con el bruxismo, y en este caso clínico, la paciente tiene 5 años, por lo cual está dentro de las edades que Nascimento & Silva (2018) mencionan como edades más predisponentes.
Pacientes de carácter fuerte activan una reacción alta del eje hipotalámico-adrenal que controlan la liberación de catecolaminas, las cuales se encontraron con niveles altos de catecolaminas urinarias (adrenalina, noradrenalina, dopamina) en los niños con bruxismo, confirmando estos resultados los estudios encontrados por Serra-Negra, (Serra-Negra, et al., 2009) .
En la paciente, se observa que la madre menciona que la niña es de carácter fuerte, no es fácil de comunicarse, además de no dormir correctamente en las noches, se despierta constantemente y no presenta un sueño profundo y reparador, por lo cual está relacionado con los factores etiológicos comportamentales que producen el bruxismo nocturno.
Por otro lado, Antonio (Antonio, et al., 2006) lo relacionan con la falta de actividad física, tensión emocional, problemas familiares, crisis existenciales, estados de ansiedad, depresión, miedo y hostilidad, niños en fase de autoafirmación, pruebas escolares, práctica de deportes competitivos. Así como, Soares (Soares, et al., 2016) que corroboran esta información y adicionan que los mioespasmos, la enuresis nocturna, salivación nocturna, actividades para funcionales como morder objetos, problemas de conducta, síntomas emocionales, o problemas de salud mental fueron factores de riesgo relacionado con el bruxismo. En la paciente se observó que duerme en un promedio de 9 horas en la noche y toma siesta de 3 horas en la tarde, menciona también que tiene dificultad de respirar cuando duerme, así como aprieta y rechina los dientes, por lo que se presenta con dolores de cabeza al despertarse y s e siente cansada, por lo cual son síntomas relacionados a los descritos anteriormente.
El sueño intranquilo, o el dormir con la luz o la televisión encendida o ruidos en la habitación podría afectar el riesgo relacionado con el bruxismo. En la paciente, se preguntó cómo es el protocolo para dormir de la paciente y se observó que no tiene un horario coordinado, están las luces y la televisión prendidas, por lo que se realizó recomendaciones y se pasaron todas las indicaciones para que aplique la terapia de Higiene del Sueño, el cual tiene como objetivo desarrollar ciertos protocolos o indicaciones que permiten que el paciente pueda tener un sueño más regular, profundo y reconfortable.
Con relación a las horas del sueño, autores como Castroflorio (Castroflorio, et al., 2015) confirman que dormir menos de 8 horas diarias podría estar relacionado con padecer de bruxismo nocturno, por lo que recomiendan no dormir menos de 11 a 12 horas diarias. Este caso, no corrobora con estos resultados ya que la paciente duerme 3 horas de siesta en la tarde y 8 horas en la noche; sin embargo, se puede reconocer que no es un sueño continuo si no que la niña si se despierta mucho durante la noche.
Niños que presentan problemas o obstrucciones de las vías aéreas por asma o infecciones de las vías aéreas superiores, hace que duerman con la boca abierta o ronquen, así como, deficiencias nutricionales y vitamínicas están relacionados con síntomas de bruxismo nocturno. Por otro lado, Gonçalves y Toledo (Antonio, et al., 2006) mencionan, que la presencia de parásitos intestinales, disturbios gastrointestinales, desordenes endócrinos, parálisis cerebral, síndrome de down, deficiencia mental, pueden también estar relacionados con esta alteración. En la paciente, durante la evaluación clínica y anamnesis no se encontró algún problema de los que la madre menciona que la niña presente; problemas respiratorios o haya sido detectada con algún problema a nivel de otorrinolaringología, ni alguna presencia de alergias, por lo cual los resultados no corroboran los resultados encontrados por estos autores.
A nivel odontológico para tratar a estos pacientes, Castroflorio, et al. (2015) mencionan, que las férulas podrían detener o interferir en el crecimiento natural de los maxilares y los dientes, así como alterar la dimensión vertical y aumentar el tono muscular, lo que los pacientes con bruxismo puede complicar aún más su caso. Al colocar un plano inclinado, las estructuras neuromusculares se encontrarán más relajadas lo que podría aliviar el dolor y mejorar los signos y síntomas de la ATM.
Así como, Solanki (Sakai, et al., 2017) menciona que el tratamiento de pacientes bruxistas debe basarse en aliviar los síntomas y proteger al sistema estomatognático, a través de férulas o placas interoclusales que permiten relajar los músculos tensionados, así como evitar el desgaste de los dientes y reducir el dolor de los músculos masticatorios. Este caso clínico, está en concordancia con los resultados encontrados por Lobbezoo (2013) y Sakai, et al., (2017), ya que al instalar la placa interoclusal en la paciente se pudo observar como la paciente mencionaba en los controles a los 15 y 30 días, alivio de los dolores de cabeza, ausencia de dolor a la palpación de los músculos masticatorios, así como un control de los desgaste de las estructuras de los dientes a nivel incisal.
Conclusiones
Se concluyó en este trabajo que es necesario el diagnóstico precoz del bruxismo en niños, a través de una correcta anamnesis y examen clínico para tratarlos anticipadamente y evitar daños ocasionados no solo a nivel dental, sino también muscular, articular y de bienestar general del niño.











 nueva página del texto (beta)
nueva página del texto (beta)