Introducción
La diabetes mellitus (DM) es una enfermedad metabólica crónica de alta prevalencia. El número de personas con DM a nivel mundial es de 537 millones en 2021 (prevalencia 10,5%), y el total de personas que murieron por esa enfermedad, y sus complicaciones, fue de 6,7 millones. Para el año 2045 la población con DM aumentaría a 783 millones. La creciente prevalencia de la DM y aumentos asociados en la morbilidad y la mortalidad son de gran preocupación mundial1. En Costa Rica, por su parte, se estimó para el 2021, que el 10% de la población tenía diagnóstico de DM2.
El pie diabético (PD) es la causa más común de complicaciones y hospitalizaciones en pacientes con DM3. Se define como PD: “infección, ulceración o destrucción de los tejidos del pie de una persona con diabetes mellitus diagnosticada actual o previamente, generalmente acompañada de neuropatía y/o enfermedad arterial periférica en la extremidad inferior”4. Los problemas del PD son comunes en todo el mundo y tienen importantes consecuencias económicas para los pacientes, sus familias y la sociedad5. La prevalencia mundial de los pacientes con DM y PD es del 6,3%6, siendo la complicación que genera más discapacidad ya que es responsable del 85% de las amputaciones no traumáticas7.
La mortalidad en pacientes con PD ha reportado un aumento de más del doble, en comparación con los pacientes diabéticos sin historia de PD8. Este riesgo es atribuible en parte a una mayor carga por enfermedad cardiovascular (ECV), siendo la principal causa de muerte9,10; además, otros factores que se han asociado con una alta mortalidad entre los pacientes con antecedente de PD son edad, sexo masculino, tabaquismo, enfermedad arterial periférica, enfermedad renal, entre otras11.
En Costa Rica la atención de los pacientes en la Unidad de Pie Diabético del Hospital San Juan es un modelo único y especializado en atención de pacientes con PD. A nivel país, a pesar de que la tasa de mortalidad en personas con diabetes es alta, y se evidencia el riesgo que representa el PD, no hay investigación en Costa Rica que haya estudiado la frecuencia de mortalidad en pacientes con PD, así como los factores que la afectan. En vista de lo anterior, el objetivo de este estudio es identificar factores clínicos y sociodemográficos asociados a la mortalidad en los pacientes internados del 2017 al 2019 por pie diabético, en el Salón de la Unidad de Pie Diabético del Hospital San Juan de Dios de Costa Rica.
Materiales y métodos
Se realizó un estudio observacional, analítico, de cohorte retrospectivo. Se incluyó el total de pacientes diabéticos internados en la Unidad de Pie Diabético (UPD) del Hospital Artículo OriginalMortalidad pacientes internados por pie diabético, Costa RicaSan Juan de Dios (HSJD), de la Caja Costarricense de Seguro Social (CCSS) de Costa Rica, en los años 2017, 2018 y 2019. Los criterios de inclusión fueron: diagnóstico de PD, con 18 años o más cumplidos, ambos sexos, internado en la unidad en los años de estudio y tener infección por PD; por otro lado, los criterios de exclusión fueron: haber registrado varios internamientos en el periodo de estudio para no duplicar la información del tiempo de seguimiento, así como las variables de interés asociadas a ese caso, pacientes cuyos números de asegurados o temporales no se les pudo dar seguimiento, pacientes que no aparecieron en el sistema de consultas civiles del Tribunal Supremo de Elecciones (TSE) o en el Expediente Digital Único en Salud (EDUS) de la CCSS, presencia de comorbilidades con un incremento de mortalidad a corto tiempo (cáncer en etapa terminal, enfermedad cerebrovascular, enfermedad cardiovascular aguda), pacientes con enfermedad cardiovascular como segunda causa de muerte. Esto último con el fin de mantener en el estudio solamente usuarios que la presenten como primera causa.
Se recurrió a la base de datos de la UPD-HSJD, diseñada para el seguimiento de los pacientes ingresados. Asimismo, se utilizó la clasificación de distritos según grado de urbanización publicado por el Instituto Nacional de Estadística y Censos (INEC) en el 2018. Finalmente, se utilizó, el EDUS y el TSE para obtener la causa de muerte.
La variable dependiente fue la muerte (dicotómica) y las variables independientes están constituidas por variables sociodemográficas y clínicas. Las variables fueron categorizadas de la siguiente forma: (I) Edad: al no cumplir con el criterio de monotonía se categorizó de acuerdo con la mediana en menor a 60 años y 60 años y más (II) Sexo: hombre y mujer. (III) Ausencia de pareja Sí: persona soltera, viuda o divorciada No: persona casada/unión libre. (IV) Escolaridad: ninguna, primaria incompleta, primaria completa, secundaria incompleta, secundaria completa, universitaria incompleta, universitaria completa. (V) Residencia: urbano/predominantemente urbano y rural/predominantemente rural. (VI) Aseguramiento: asegurado y no asegurado. (VII) Años de evolución de la diabetes: menos de 15 años y 15 años o más. (VIII) Clasificación de infección de Infectious Diseases Society of America (IDSA): moderada y severa. (XI) Hemoglobina glicosilada: adecuada y no adecuada, de acuerdo con la edad. (X) Tasa de filtración glomerular: ≥ 60 ml/min/1,73m2 (normal a leve disminución) y < 60 ml/min/1.73m2 (moderada disminución a falla renal). (XI) Obesidad (≥ 30 kg/m2). El resto de las variables fueron analizadas en su forma dicotómica (Sí/No): alcohol, antecedente de consumo de alcohol, cardiopatía, retinopatía, hipertensión arterial (HTA), dislipidemia, úlcera previa, amputación menor previa, amputación mayor previa, tabaquismo activo, antecedente tabaquismo, uso de insulina prescrita, enfermedad arterial periférica (EAP), osteomielitis, hospitalización previa, anemia, hipoalbuminemia, amputación menor y amputación mayor.
Se calcularon frecuencias absolutas y porcentuales en el caso de variables categóricas. Para las variables cuantitativas continuas se realizó pruebas de normalidad (Shapiro Francia); las variables con distribución normal se les calculó la media y la desviación estándar (DE); por su parte, aquellas con una distribución no paramétrica se les calculó la mediana y el rango intercuartílico. Se realizaron pruebas de hipótesis, donde se consideró significativo un valor de p <0,05. Las variables cuantitativas normalmente distribuidas se analizaron mediante la prueba t de Student para dos muestras independientes, y las no distribuidas normalmente se compararon utilizando la prueba de Wilcoxon para dos muestras independientes. Se utilizó el estadístico Chi cuadrado de Pearson y la prueba de Irwin-Fisher para evaluar la posible asociación de las variables cualitativas con la variable dependiente. Mediante el programa de acceso abierto Epitools12se calcularon las proporciones e intervalos de confianza (IC). Además, se realizó un análisis estratificado entre variables que podrían presentar interacción o confusión como insumo para el análisis multivariado y la selección de las variables candidatas.
Para el análisis de sobrevida la variable dependiente corresponde al tiempo de seguimiento de los pacientes, desde la aparición de la úlcera hasta la muerte (no censurados) o finalización del estudio (31 de diciembre de 2021) (censurados). Se realizó un análisis principal para todas las causas de muerte y un análisis complementario para muerte cardiovascular exclusivamente, ambas con la misma base de datos. Se utilizó el método de Kaplan Meier y la prueba de Log-Rank para evaluar la diferencia entre las curvas (<0,05). La regresión de riesgos proporcionales de Cox fue utilizada para la construcción de los modelos multivariados. Se calculó la razón de riesgos (HR) con su respectivo intervalo de confianza al 95 % para las variables de exposición. Se siguió un esquema de modelaje paso a paso hacia adelante en que se incluyeron las variables de interés teórico y aquellas que cumplieran con el criterio de Hosmer-Lemeshow (p<0,25) en el análisis bivariado.
En el primer modelo para mortalidad por todas las causas se incluyeron las variables: años de evolución de la diabetes, cardiopatía, HTA, EAP, hospitalización previa, anemia, tasa de filtración glomerular (TFG), hipoalbuminemia, obesidad, ausencia de pareja, edad y sexo.
El segundo modelo, exclusivo para mortalidad cardiovascular, incluyó las variables: cardiopatía, HTA, EAP, TFG, ausencia de pareja, amputación mayor, años de evolución de la diabetes, edad y sexo.
Ambos modelos se analizaron a través del supuesto de riesgos proporcionales de Cox. El análisis estadístico fue realizado con StataIC 13.
Resultados
Durante el período de estudio fueron internados 244 pacientes en la UPD-HSJD; de ellos, seis fueron excluidos por tener reingresos durante los años del estudio (n=2), repetición en la base de datos (n=2) y que presentaron la enfermedad cardiovascular como segunda causa de muerte (n=2); así, un total de 238 pacientes fueron incluidos en el análisis final, con un período de seguimiento de 5,2 años.
Según las características sociodemográficas de los pacientes internados por PD, con respecto a la mortalidad, del total de fallecidos la mayoría eran personas que no contaban con pareja, con residencia en zona urbana/predominantemente urbana y hombres; no obstante, las mujeres quienes representaban un número menor en la población en estudio tuvieron mayor proporción de defunciones. La mediana de la edad fue de 60 años (53-67). Con respecto a las características clínicas de los pacientes fallecidos, mayormente tenían 15 años o más de ser diabéticos, al momento del internamiento se encontraban con una clasificación de IDSA de moderada y severa, y presentaban osteomielitis. La mayoría de los pacientes fallecidos eran hipertensos, presentaban enfermedad arterial periférica, anemia, hemoglobina glicosilada inadecuada y obesidad (Tabla 1).
Tabla 1 Costa Rica: Características clínicas y sociodemográficas según mortalidad de los pacientes hospitalizados por pie diabético del 2017 al 2019 en el Salón de la Unidad de Pie Diabético del Hospital San Juan de Dios (n=238; 100%).
| Variables | Categorías | Total | Mortalidad + (n= 56; 23.53 %) | Intervalo de confianza (IC) 95 % | Valor de p | ||
|---|---|---|---|---|---|---|---|
| n | % | LI | LS | ||||
| Características sociodemográficas | |||||||
| Edad | < 60 años | 110 | 19 | 7,98 | 11,35 | 25,41 | 0,035¹ |
| ≥60 años | 128 | 37 | 15,55 | 21,76 | 37,28 | ||
| Sexo | Hombre | 167 | 35 | 20,96 | 15,47 | 27,75 | 0,152¹ |
| Mujer | 71 | 21 | 29,58 | 20,23 | 41,02 | ||
| Ausencia de pareja | Sí | 134 | 53 | 39,55 | 31,68 | 48,01 | 0,000¹ |
| No | 104 | 3 | 2,88 | 0,99 | 8,14 | ||
| Escolaridad | Ninguna | 15 | 7 | 46,67 | 24,81 | 69,98 | 0,178² |
| Primaria incompleta | 61 | 17 | 27,87 | 18,19 | 40,17 | ||
| Primaria completa | 93 | 23 | 24,73 | 17,08 | 34,38 | ||
| Secundaria incompleta | 36 | 5 | 13,89 | 6,08 | 28,66 | ||
| Secundaria completa | 19 | 3 | 15,79 | 5,52 | 37,57 | ||
| Universidad incompleta | 3 | 0 | 0,00 | 0,00 | 56,15 | ||
| Universidad completa | 11 | 1 | 9,09 | 1,62 | 37,74 | ||
| Residencia | Urbano/predominante urbano | 193 | 47 | 24,35 | 18,84 | 30,87 | 0,535¹ |
| Rural/predominante rural | 45 | 9 | 20,00 | 10,90 | 33,82 | ||
| Aseguramiento | Asegurado | 231 | 54 | 23,38 | 18,38 | 29,24 | 0,669² |
| No asegurado | 7 | 2 | 28,57 | 8,22 | 64,11 | ||
| Características clínicas | |||||||
| Evolución de la Úlcera (días, mediana, rango intercuartílico) | 20 (7, 60) | 0,827 | |||||
| Años de evolución Diabetes Mellitus | < 15 años | 105 | 13 | 12,38 | 7,38 | 20,04 | 0,000¹ |
| ≥ 15 años | 133 | 43 | 32,33 | 24,97 | 40,68 | ||
| Alcohol | Sí | 40 | 7 | 17,50 | 8,75 | 31,95 | 0,324¹ |
| No | 198 | 49 | 24,75 | 19,26 | 31,20 | ||
| Antecedente de consumo de alcohol | Sí | 51 | 14 | 27,45 | 17,11 | 40,95 | 0,456¹ |
| No | 187 | 42 | 22,46 | 17,07 | 28,96 | ||
| Cardiopatía | Sí | 37 | 14 | 37,84 | 24,06 | 53,90 | 0,026¹ |
| No | 201 | 42 | 20,90 | 15,85 | 27,04 | ||
| Retinopatía | Sí | 60 | 19 | 31,67 | 21,31 | 44,23 | 0,086¹ |
| No | 178 | 37 | 20,79 | 15,47 | 27,33 | ||
| Hipertensión Arterial | Sí | 183 | 52 | 28,42 | 22,38 | 35,34 | 0,001¹ |
| No | 55 | 4 | 7,27 | 2,86 | 17,26 | ||
| Dislipidemia | Sí | 85 | 21 | 24,71 | 16,76 | 34,83 | 0,750¹ |
| No | 153 | 35 | 22,88 | 16,93 | 30,15 | ||
| Úlcera previa | Sí | 19 | 6 | 31,58 | 15,36 | 53,99 | 0,402² |
| No | 219 | 50 | 22,83 | 17,77 | 28,83 | ||
| Amputación menor previa | Sí | 74 | 18 | 24,32 | 15,98 | 35,21 | 0,846¹ |
| No | 164 | 38 | 23,17 | 17,37 | 30,20 | ||
| Amputación mayor previa | Sí | 13 | 5 | 38,46 | 17,71 | 64,48 | 0,192² |
| No | 225 | 51 | 22,67 | 17,68 | 28,87 | ||
| Tabaquismo activo | Sí | 11 | 2 | 18,18 | 5,14 | 47,70 | 1,000² |
| No | 227 | 54 | 23,79 | 18,71 | 29,73 | ||
| Antecedente Tabaquismo | Sí | 90 | 16 | 17,78 | 11,25 | 26,94 | 0,103¹ |
| No | 148 | 40 | 27,03 | 20,52 | 34,70 | ||
| Insulina prescrita | Sí | 185 | 48 | 25,95 | 20,16 | 32,71 | 0,101¹ |
| No | 53 | 8 | 15,09 | 7,85 | 27,05 | ||
| Enfermedad Arterial Periférica | Sí | 98 | 39 | 39,80 | 30,67 | 49,70 | 0,000¹ |
| No | 140 | 17 | 12,14 | 7,72 | 18,59 | ||
| Clasificación IDSA** | Moderada | 127 | 22 | 17,32 | 11,73 | 24,84 | 0,016¹ |
| Severa | 111 | 34 | 30,63 | 22,82 | 39,73 | ||
| Osteomielitis | Sí | 220 | 50 | 22,73 | 17,69 | 28,71 | 0,384² |
| No | 18 | 6 | 33,33 | 16,28 | 56,25 | ||
| Hospitalización previa | Sí | 79 | 25 | 31,65 | 22,45 | 42,55 | 0,037¹ |
| No | 159 | 31 | 19,50 | 14,09 | 26,34 | ||
| Anemia | Sí | 183 | 49 | 26,78 | 20,89 | 33,62 | 0,031¹ |
| No | 55 | 7 | 12,73 | 6,30 | 24,02 | ||
| Hemoglobina glicosilada | Adecuada | 60 | 15 | 25,00 | 15,78 | 37,23 | 0,756¹ |
| Inadecuada | 178 | 41 | 23,03 | 17,46 | 29,75 | ||
| Tasa filtración glomerular | ≥60 ml/min/1,73m2 | 147 | 23 | 15,65 | 10,66 | 22,38 | 0,000¹ |
| <60 ml/min/1,73m2 | 91 | 33 | 36,26 | 27,13 | 46,51 | ||
| Hipoalbuminemia* | Sí | 182 | 48 | 26,37 | 20,51 | 33,22 | 0,023¹ |
| No | 41 | 4 | 9,76 | 3,86 | 22,55 | ||
| Obesidad (IMC ≥ 30 kg/ m2) | Sí | 115 | 41 | 35,65 | 27,49 | 44,74 | 0,000¹ |
| No | 123 | 15 | 12,20 | 7,53 | 19,15 | ||
| Amputación menor | Sí | 142 | 31 | 21,83 | 15,83 | 29,32 | 0,452¹ |
| No | 96 | 25 | 26,04 | 18,31 | 35,62 | ||
| Amputación mayor | Sí | 47 | 15 | 31,91 | 20,40 | 46,17 | 0,130¹ |
| No | 191 | 41 | 21,47 | 16,24 | 27,82 | ||
| Amputación mayor | Sí | 47 | 15 | 31,91 | 20,40 | 46,17 | 0,130¹ |
| No | 191 | 41 | 21,47 | 16,24 | 27,82 | ||
Fuente: Elaboración propia *15 valores perdidos; **Infectious Diseases Society of America ¹Prueba de chi-cuadrado de Pearson ²Prueba exacta de Fisher LI: Límite inferior LS: Límite superior IMC: Índice de masa corporal
La tasa de mortalidad en pacientes con pie diabético fue de 23,53%, siendo la enfermedad cardiovascular la principal causa, seguida por enfermedad renal y enfermedad por SARS-CoV-2 (Tabla 2).
Tabla 2 Causas de mortalidad en pacientes hospitalizados por pie diabético del 2017 al 2019 en el Salón de la Unidad de Pie Diabético del Hospital San Juan de Dios, Costa Rica, (n= 56; 23,53 %). Seguimiento hasta el 31 de diciembre 2021.
| Causa de muerte | n | % |
|---|---|---|
| Enfermedad cardiovascular | 20 | 35,70 |
| Enfermedad renal | 8 | 14,29 |
| Enfermedad SARS-CoV-2 | 8 | 14,29 |
| Enfermedad respiratoria | 6 | 10,71 |
| Falla multiorgánica o sepsis por otras causas | 6 | 10,71 |
| Sepsis asociada a pie diabético | 3 | 5,36 |
| Enfermedad gastrointestinal | 3 | 5,36 |
| Cáncer | 1 | 1,79 |
| Encefalopatía metabólica por hipoglicemia | 1 | 1,79 |
Fuente: Elaboración propia
En el análisis estratificado no se presentaron interacciones entre variables. Por su parte, las variables obesidad, HTA, EAP y TFG presentaron confusión con la variable cardiopatía.
Las curvas de Kaplan-Meier para la mortalidad por todas las causas muestran diferencias significativas en las variables ausencia de pareja, obesidad, años de evolución de DM ≥ 15 años y EAP (Figura 1).
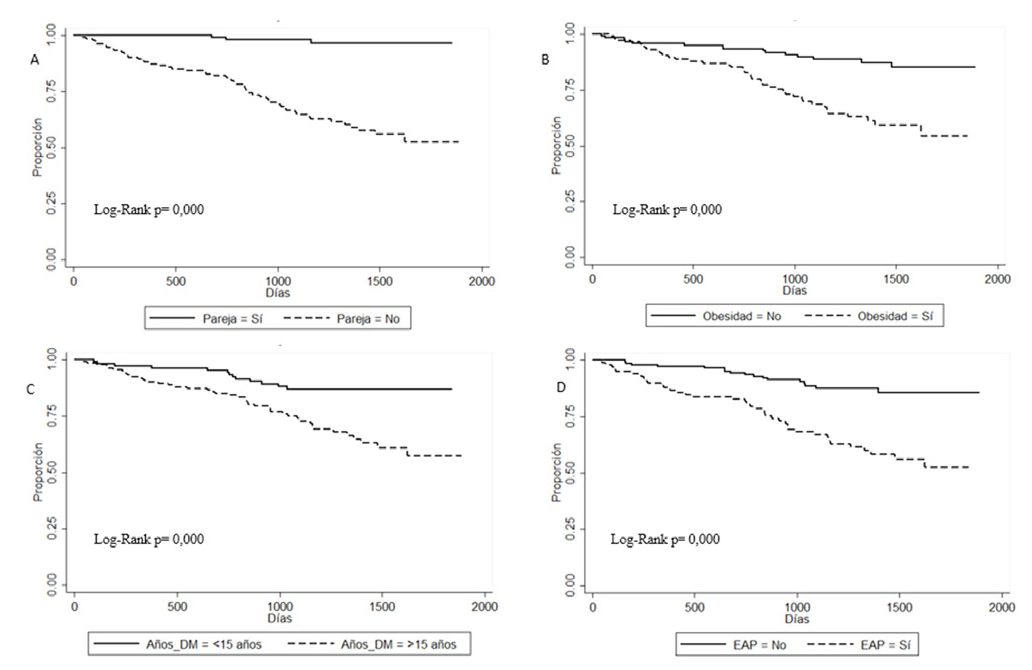
Figura 1 Curvas de supervivencia de Kaplan Meier, Mortalidad en pacientes con pie diabético. A. Supervivencia por ausencia de pareja. B. Supervivencia por el antecedente de obesidad. C. Supervivencia por los años de evolución de la DM. D. Supervivencia por el antecedente de EAP. Fuente: Elaboración propia
En la Tabla 3 se muestran las variables seleccionadas para el análisis bivariado y multivariado por regresión de riesgos proporcionales de Cox para todas las causas de muerte. En el análisis multivariado ajustado por edad y sexo, las variables predictoras de mortalidad fueron la ausencia de pareja (HR: 13,09; IC 95 %: 4,04-42,31; p = 0,000), la obesidad (HR: 2,89; IC 95 %: 1,59-5,27; p = 0,001), la EAP (HR: 2,26; IC 95 %: 1,25-4,09; p = 0,007) y los años de evolución de la DM ≥ 15 años (HR: 1,99; IC 95 %: 1,04-3,82; p = 0,039).
Tabla 3 Análisis bivariado y multivariado por regresión de Cox de factores de riesgo de mortalidad de los pacientes hospitalizados por pie diabético en el Salón de la Unidad de Pie Diabético del Hospital San Juan de Dios del 2017 al 2019, para todas las causas de muerte .
| Variables | Análisis Bivariado | Análisis Multivariado (Modelo 1) | ||||
|---|---|---|---|---|---|---|
| Razón de riesgos | IC al 95 % | Valor de p | Razón de riesgos | IC al 95 % | Valor de p | |
| Sexo (Mujer) | 1,53 | 0,88-2,62 | 0,128 | 1,18 | 0,68-2,03 | 0,562 |
| Edad (≥60 años) | 1,82 | 1,05-3,18 | 0,033 | 1,18 | 0,66-2,10 | 0,584 |
| Ausencia de pareja | 16,35 | 5,11-52,32 | 0,000 | 13,09 | 4,04-42,31 | 0,000 |
| Obesidad | 3,46 | 1,91-6,25 | 0,000 | 2,89 | 1,59-5,27 | 0,001 |
| Enfermedad Arterial Periférica | 3,68 | 2,08-6,50 | 0,000 | 2,26 | 1,25-4,09 | 0,007 |
| Años de evolución de la Diabetes Mellitus (≥ 15 años) | 2,97 | 1,59-5,52 | 0,001 | 1,99 | 1,04-3,82 | 0,039 |
| Tasa Filtración Glomerular (Moderada a falla renal) | 2,73 | 1,60-4,65 | 0,000 | |||
| Cardiopatía | 2,11 | 1,15-3,87 | 0,015 | |||
| Hipertensión Arterial | 4,34 | 1,57-11,99 | 0,005 | |||
| Hipoalbuminemia | 2,97 | 1,07-8,23 | 0,037 | |||
| Anemia | 2,12 | 0,96-4,68 | 0,063 | |||
| Amputación Mayor | 1,52 | 0,84-2,75 | 0,162 | |||
Fuente: Elaboración propia Análisis bivariado y multivariado por regresión de Cox, se incluyen variables por criterio de Hosmer-Lemeshow (p <0,25) e interés teórico. Modelo 1: método paso a paso ajustado por edad y sexo, se analizó a través del supuesto de riesgos proporcionales de Cox (p= 0,644).Mortalidad pacientes internados por pie diabético, Costa Rica.
La figura 2muestra curvas de Kaplan-Meier para la mortalidad por muerte cardiovascular según obesidad, enfermedad arterial periférica y cardiopatía.
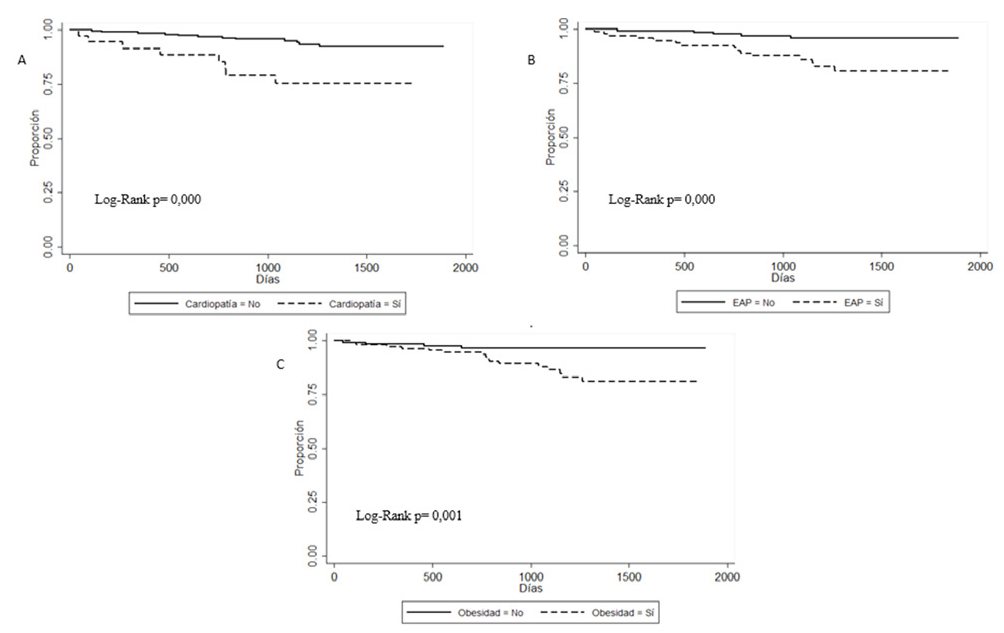
Figura 2 Curvas de supervivencia de Kaplan Meier, Mortalidad Cardiovascular. A: Supervivencia por el antecedente de cardiopatía. B. Supervivencia por el antecedente de EAP. C. Supervivencia por el antecedente de obesidad. Fuente: Elaboración propia
En el análisis multivariado ajustado por edad y sexo, las variables predictoras de mortalidad cardiovascular fueron obesidad (HR: 6,42; IC 95 %: 2,07-19,87; p = 0.001), EAP (HR: 3,88; IC 95 %: 1,39-10,79; p = 0,009) y cardiopatía (HR: 4,11; IC 95 %: 1,62-10,46; p = 0,003) (Tabla 4).
Tabla 4 Análisis bivariado y multivariado por regresión de Cox de factores de riesgo de mortalidad de los pacientes hospitalizados por pie diabético en el Salón de la Unidad de Pie Diabético del Hospital San Juan de Dios del 2017 al 2019, para causa de muerte cardiovascular
| Variables | Análisis Bivariado | Análisis Multivariado (Modelo 1) | ||||
|---|---|---|---|---|---|---|
| Razón de riesgos | IC al 95 % | Valor de p | Razón de riesgos | IC al 95 % | Valor de p | |
| Sexo (Mujer) | 1,32 | 0,53-3,33 | 0,545 | 1,11 | 0,44-2,80 | 0,831 |
| Edad (≥60 años) | 2,81 | 1,02-7,73 | 0,046 | 1,93 | 0,69-5,39 | 0,209 |
| Obesidad | 4,94 | 1,65-14,79 | 0,004 | 6,42 | 2,07-19,87 | 0,001 |
| Enfermedad Arterial Periférica | 4,76 | 1,73-13,11 | 0,003 | 3,88 | 1,39-10,79 | 0,009 |
| Años de evolución de la Diabetes Mellitus (≥ 15 años) | 2,64 | 0,96-7,28 | 0,060 | |||
| Tasa Filtración Glomerular (Moderada a falla renal) | 4,37 | 1,68-11,38 | 0,003 | |||
| Cardiopatía | 4,20 | 1,71-10,28 | 0,002 | 4,11 | 1,62-10,46 | 0,003 |
| Hipertensión Arterial | 6,25 | 0,84-46,67 | 0,074 | |||
| Amputación Mayor | 2,79 | 1,14-6,83 | 0,025 | |||
Fuente: Elaboración propiaAnálisis bivariado y multivariado por regresión de Cox, se incluyen variables por criterio de Hosmer-Lemeshow (p <0,25) e interés teórico. Modelo: método paso a paso ajustado por edad y sexo, se analizó a través del supuesto de riesgos proporcionales de Cox (p= 0,311).
Discusión
La tasa de mortalidad en pacientes con pie diabético de nuestro estudio, en los cinco años de seguimiento (23,53%), es muy similar a la reportada por otros estudios con el mismo período de seguimiento. Jeyaraman et al.13, reportaron una tasa de mortalidad de 24,60 %. Dillon et al.14 en una revisión sistemática, determinaron que la mortalidad a cinco años de pacientes diabéticos con amputación parcial del pie, fue de un 40,00 %. Por su parte, Walsh et al. (2016)15, indican que la presencia de úlceras del pie diabético está fuertemente asociada con un mayor riesgo de muerte, en su estudio, reportan que el 42,20 % de las personas con úlceras en los pies murieron en los cinco años siguientes a la aparición de la úlcera. De igual forma, Sohn et al.16, reportan una mortalidad de 37,00 % durante el seguimiento.
En el presente estudio, la principal causa de muerte fue ECV (35,60%), hallazgo ya previamente descrito17.Un estudio realizado por Iso18, afirma que la ECV es una complicación de la DM, lo que explica que sea la principal causa de muerte en pacientes con DM.
Las segundas causas de muerte fueron la enfermedad renal y la COVID-19 (14,30 %). Jeyaraman et al.13, encontraron que la enfermedad renal crónica representó el 24,60 % del total de muertes ocurridas en su población de estudio. Corona et al.19the real impact of COVID-19 in the European Union (EU), en un metaanálisis, encontraron entre los pacientes fallecidos por la COVID-19 que la DM era el mejor predictor en la mortalidad.
La duración prolongada de la DM se asocia con el riesgo de mortalidad20,21, Li et al.22 afirman que el mayor riesgo de muerte se encontraba en los pacientes con 15 años o más de evolución de la DM, concordando con nuestro estudio. Herrington et al.23, determinaron que los años de evolución de la DM en combinación con un inadecuado control glicémico aumenta la tasa de mortalidad en enfermedades vasculares, renales e infecciosas en pacientes con DM. La duración de la DM es un marcador de exposición acumulada a la hiperglicemia crónica, que contribuye a los efectos adversos de la enfermedad22.
Estudios previamente han analizado este aspecto, estableciendo que los pacientes casados tienen un factor protector para el desarrollo del PD24,25 y la soltería es un factor de riesgo para mortalidad en pacientes con historia de PD16, en nuestro estudio se demuestra una menor sobrevida de los pacientes con ausencia de pareja (solteros, divorciados y viudos) en mortalidad por todas las causas.
Kposova et al.26, hallaron que ser hombre divorciado o separado se relaciona significativamente con la mortalidad por DM. Escolar-Pujolar et al.27 analizaron las muertes por DM por nivel educativo y estado civil, entre sus resultados, detallan que mujeres viudas, hombres solteros y personas de ambos sexos divorciadas tenían mayor riesgo de mortalidad. La relación entre no contar con pareja y la mortalidad se ha explicado ante una posible desventaja en cuanto a pobre red de apoyo familiar y social, desordenado estilo de vida, inconveniente autocuidado27,28.
La obesidad se ha descrito como un factor de riesgo importante para PD29,30, sin embargo, para mortalidad en pacientes con antecedente de PD ha sido discutido como controversial, e incluso documentándolo como factor protector31,32,33. Múltiples estudios sobre mortalidad en DM reafirman esta evidencia, mayormente en pacientes adultos mayores34.
La obesidad como factor protector de mortalidad denominada como la paradoja de la obesidad ha sido muy discutida. Entre las hipótesis están una mejor movilización de células progenitoras, disminución de la producción de tromboxano, mejor estado nutricional y porcentaje muscular en adultos mayores; sin embargo, es altamente cuestionado por tomar como parámetro el IMC y dejar del lado otros aspectos como porcentaje de grasa corporal, estado nutricional, valoración cardiorrespiratoria, u otros factores que afectan los riesgos para la salud y la mortalidad del paciente35.
Hay estudios que contradicen esta paradoja al igual que el nuestro, en el cual pacientes con obesidad tuvieron una menor sobrevida, tanto para mortalidad por todas las causas, como en mortalidad por causa cardiovascular. Tobias et al.36, en un estudio sobre IMC y mortalidad en pacientes con DM, describen un riesgo más bajo en mortalidad con un IMC de 22,5 al 24,9 y no hubo evidencia de un efecto protector de la obesidad sobre la mortalidad por todas las causas. Por otro lado, Eeg-Olofsson et al.37, indicaron que pacientes con sobrepeso y obesidad tenían un riesgo aumentado de cardiopatía coronaria y mortalidad.
En nuestra cohorte, la enfermedad arterial periférica es un factor explicativo de mortalidad, tanto por todas las causas como para muerte cardiovascular. Se ha relacionado previamente con mortalidad en pacientes con DM38,39,específicamente, respecto al PD, ha demostrado ser un factor predictor de mortalidad40. Mader et al.41 indican tasas anuales de mortalidad del 6% en pacientes con PD y enfermedad arterial periférica, Morbach et al.42, así mismo, afirman que disminuye la sobrevida a largo plazo de estos pacientes.
Es bien conocido que la DM y la enfermedad arterial periférica conducen a una mayor morbilidad y mortalidad, así como un curso más acelerado de la enfermedad43, su coexistencia genera un entorno proinflamatorio y protrombótico asociado a eventos cardiovasculares desfavorables para la vida del paciente, que debe considerarse por alto riesgo de un desenlace fatal39, siendo por tanto predictor de muerte cardiovascular en pacientes con DM44,45. Winkley et al.46, encontraron que las personas con enfermedad arterial periférica tenían tres veces más riesgo de muerte y en más del 50.00 % de los casos fue de causa cardiovascular. Kamil et al.47, indican que los pacientes con DM y enfermedad arterial periférica tienen un riesgo aumentado de presentar enfermedad de las arterias coronarias.
En nuestra investigación el antecedente de cardiopatía es un factor predictivo en mortalidad por causa de muerte cardiovascular. Se ha descrito que la presencia de ECV y de PD concomitante, reducen la sobrevida a cinco años48y diez años en los pacientes49,50. Se ha descrito asimismo, que la enfermedad arterial coronaria y el infarto agudo de miocardio son los principales contribuyentes de mortalidad en general en los pacientes con DM51.
Dentro de las limitaciones están: las causas de muerte que se obtuvieron del acta de defunción fueron clasificadas por el clínico, adicionalmente, la información para tiempo de evolución de la DM y la fecha del inicio de la úlcera fue autorreferida por los pacientes.
Conclusión
El presente estudio logró identificar factores asociados con la mortalidad de pacientes con antecedente de PD, para un seguimiento de cinco años. En cuanto a mortalidad por todas las causas se asociaron años de evolución de la DM mayor o igual a 15 años, no contar con pareja, la obesidad y la EAP. Respecto a la muerte por enfermedad cardiovascular, las variables asociadas a esta fueron la obesidad, enfermedad arterial periférica y la cardiopatía. Si se intervienen los factores modificables como la obesidad y los de riesgo cardiovascular, se podría mejorar la sobrevida y la calidad de vida de estos pacientes.











 nueva página del texto (beta)
nueva página del texto (beta)



