Introducción
El carcinoma primario de uretra es una rara entidad maligna que no supera el 1% del total de las neoplasias a nivel mundial. Es mas frecuente en hombres que en mujeres con una relación 3:1 y su incidencia aumenta con la edad (>75 años).1,2
La etiología sugerida para esta neoplasia son la irritación crónica de la uretra que puede ser secundario a cateterización, infección, radiación, divertículos uretrales o estenosis de uretra.3,4
Existen múltiples subtipos histológicos provenientes de diferentes líneas celulares que potencialmente pueden presentar comportamiento clínico y biológico diferente por lo que se pudiera requerir un abordaje terapéutico diferente para cada caso.
El subtipo histológico predominante es el carcinoma urotelial el cual está presente en 54-65% de los casos, seguido de carcinoma escamoso de uretra en un 16-22% y adenocarcinoma en un 10-16%, existen otros subtipos mas raros que incluyen el melanoma o sarcoma.1,3
El estadiaje clínico, patológico y graduación del carcinoma de uretra se adhiere a la clasificación proporcionada por UICC por sus siglas en inglés (Union for International Cancer Control) en el 2017 y la Organización Mundial de la Salud en el 2016.5,6
La mayoría de las series documentadas en la literatura se basan en cantidad pequeña de cohortes o reporte de casos, esto ha limitado el conocimiento en cuanto al optimo manejo del carcinoma de uretra comparado con otras neoplasias
Alrededor del 50% de los pacientes sintomáticos se presentan ya con una enfermedad localmente avanzada, presentando macrohematuria, uretrorragia, masa extrauretral u obstrucción a nivel de cuello vesical.7
El diagnóstico requiere de un abordaje múltiple, la citología urinaria tiene una sensibilidad limitada de 50-80% dependiendo de la histología del tumor.8 La cistoscopía nos apoyará a valorar las características del tumor y detectar invasión a vejiga, es necesaria la toma de biopsia mediante resección transuretral o biopsia en frío para la confirmación histopatológica. 9,10
La NCCN recomienda como estudios de extensión para detección de metástasis realizar TAC de abdomen y tórax o radiografía de tórax.11
Anteriormente se optaba por la preservación peneana mediante un penectomía parcial para el tratamiento de carcinoma de uretra con tumores distales en hombres. La NCCN recomienda siempre realizar uretrectomía en hombres con cistoprostatectomía o no si el tumor esta localizado a nivel de uretra bulbar.12
Caso clínico
Paciente masculino de 73 años, con antecedente heredofamiliar de hermana con cáncer de vejiga y hermano con cáncer de laringe, hipertensión arterial sistémica de larga evolución bajo tratamiento médico, fumador crónico con un índice tabáquico de 72.5 paq/año además de alcoholismo ambos activos. Antecedente quirúrgico hace seis años de prostatectomía radical asistida por robot más linfadenectomía pélvica extendida bilateral por cáncer de próstata Gleason 8 (5+3), márgenes quirúrgicos negativos, sin invasión extraprostática, vesículas seminales o ganglios linfáticos. A pesar de pobre apego a vigilancia oncológica se presento a consulta con niveles de antígeno prostático específico total de 0.75 ng/mL por lo que se le indicó bloqueo androgénico total y radioterapia haciendo caso omiso a esta indicación y perdiendo su seguimiento en nuestro centro de trabajo.
Inició su padecimiento 6 años posterior a prostatectomía radical asistida por robot al presentar de forma espontánea uretrorragia intermitente la cual evoluciona hasta presentarse de manera continua como hematuria inicial no dolorosa sin formación de coágulos.
Es referido a nuestro centro de trabajo por su médico de cabecera para una valoración, se retoma seguimiento oncológico por antecedente de cáncer de próstata realizándose estudios de laboratorio entre ellos antígeno prostático específico con resultado de 1.96 ng/mL, sin datos de anemia, sin alteraciones bioquímicas y con urocultivo negativo. Debido a recurrencia bioquímica se inicia bloqueo androgénico a base de Zoladex( 10.8 mg (acetato de goserelina) vía subcutánea posterior a 10 días de bicalutamida 50 mg vía oral.
Se decide complementar con tomografía de abdomen simple y contrastada encontrando los siguientes hallazgos:
Fase simple: Ambas unidades renales sin alteraciones en su morfología, en adecuada posición, vejiga sin alteraciones, ausencia de próstata por antecedente quirúrgico.
Fase contrastada: Ambos riñones con adecuada captación del medio de contraste, sin presencia de lesiones sólidas, sin dilatación de sistema colectores, vejiga sin tumoración evidente, con pared lisa y delgada, ausencia quirúrgica de próstata, adenopatía a nivel de cadena ilíaca interna derecha de hasta 1.2 cm de diámetro mayor. Resto sin alteraciones (Figura 1)
Se complementa abordaje diagnóstico con citología urinaria seriada,3 en donde se reporta células uroteliales con atipia recomendándose uretrocistoscopía y toma de biopsia. Se programa el procedimiento y la probable toma de biopsia en caso de evidencia de zona sospechosa.
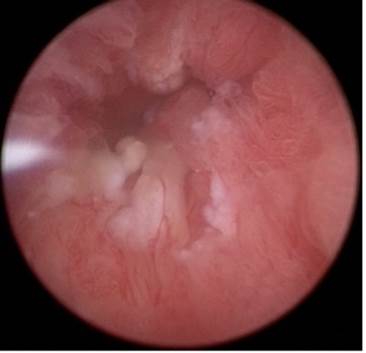
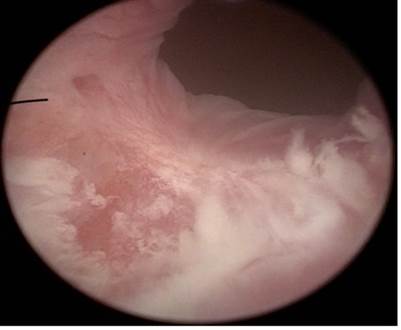
Uretrocistoscopía
Se realiza protocolo quirúrgico completo, bajo anestesia regional, se procede a realizar uretrocistocopía con camisa de cistoscopio 19 FR observándose tumoración a nivel de uretra bulbar con características de crecimiento papilar y sésil que obstruye parcialmente el cuello vesical sin evidencia de tumoración en interior de vejiga, se procede a realizar resección transuretral de tumor de uretra para toma de muestra, se realiza hemostasia y se coloca sonda transuretral. (Figuras 2 y 3)
Reporte de patología
Se recibe reporte histopatológico de RTU de tumor de uretra bulbar en donde se reporta lo siguiente:
Carcinoma papilar, subtipo urotelial, infiltrante, ulcerado y de alto grado
Se estadifica como T1N1M0
Se decide realizar cistoscopía inicial y cistectomía, más linfadenectomía, más conducto ileal tipo Bricker con técnica laparoscópica pura intracorpórea, así como uretrectomía total.
Técnica quirúrgica endoscópica
Previo protocolo quirúrgico bajo anestesia general, se coloca paciente en litotomía, se realiza uretrocistoscopía en donde se evidencian múltiples tumoraciones a nivel de uretra bulbar y cuello vesical de crecimiento papilar y sésil con obstrucción de 80% de la luz del cuello vesical, se ingresa a vejiga sin evidencia de tumoraciones en su interior.
Tiempo quirúrgico laparoscópico
Se adiciona al paciente posición de Trendelenburg a 30º para abordaje inicial, se realiza incisión supraumbilical y con técnica de mini Hasson se coloca trocar de 10 mm para la óptica (30º), se inicia neumoperitoneo. Se evidencian múltiples adherencias laxas asa-pared, bajo visión directa se colocan tres trocares de 5 mm y un trocar de 10 mm similar al posicionamiento para cistectomía por laparoscopía y se procede a liberar adherencias.
Se localizan uréteres de ambos lados disecándolos proximalmente, se colocan clips distalmente y se cortan ambos uréteres. Se realiza disección de espacio prevesical identificando vejiga firmemente adherida a recto, se diseca y libera con corte frío y con uso de tecnología LigaSureTM Blunt Tip de 5 mm-37 cm sin evidencia de lesión a recto.
Se procede a liberar vejiga con LigaSureTM y posteriormente corte a nivel de unión vesicouretral con energía monopolar. Se inicia linfadenectomía bilateral identificando de lado derecho a nivel de cadena iliaca interna conglomerado ganglionar visualizado previamente en estudio de imagen.
Para la creación del conducto tipo Bricker se tomaron aproximadamente 15 cm de íleon distal a 18 cm de la válvula ileocecal, identificando arcadas vasculares y respetándolas. Se corta segmento con tijera y energía monopolar bajo transiluminación.
Para la anastomosis de segmentos intestinales se utilizaron 2 cartuchos de endograpadora lineal EndoGIATM de 60mm COVIDIENTM.
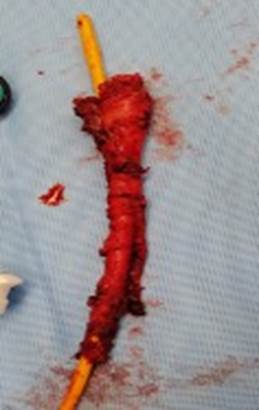
Se procede al cierre de mesocolon con sutura VicrylTM 2-0 ETHICONTM, se realiza reimplante ureteral con técnica de Taguchi previa cateterización con sonda de alimentación 8 Fr para posteriormente exteriorizar estoma de conducto ileal tipo Bricker, extracción de pieza quirúrgica (Figura 4) y colocación de drenaje Blake 18 Fr.
Tiempo quirúrgico de uretrectomía total
Realizamos incisión pene-escrotal por línea media, se identifican cuerpos cavernosos y cuerpo esponjoso así como uretra, la cual se diseca de distal a proximal hasta la porción bulbar hasta realizar su corte, se extrae pieza quirúrgica y se cierra por capas con VicrylTM 2-0 colocándose drenaje Penrose 1/8”, cierre de piel con puntos subdérmicos con Monocryl 3-0 ETHICONTM. (Figura 5).
Seguimiento postquirúrgico
Durante su estancia intrahospitalaria el paciente tolera vía oral a las 24 horas postquirúrgicas, al mismo tiempo que inicia movilización dentro de cama y posterior deambulación a las 48 horas.
Volúmenes urinarios adecuados alrededor de 1500 cc/día, se egresa al cuarto día de estancia intrahospitalaria y se retira drenaje a Blake a los diez días postquirúrgicos de forma ambulatoria
A las dos semanas postquirúrgicas desarrolla seroma a nivel de la herida de uretrectomía requiriendo curaciones y vigilancia de forma ambulatoria sin complicaciones.
A los 41 días postquirúrgicos se retiran sondas de alimentación.
Reporte de histopatología
Se reporta sitio de tumor a nivel de uretra bulbar con extensión a cuello vesical y tercio proximal de uretra peneana, como tipo histológico se sugiere carcinoma urotelial de alto grado con infiltración hasta tejido subepitelial con un tamaño tumoral de 2.5x0.8x0.8 cm; se identifica invasión angiolinfática, sin datos de invasión perineural.
Borde quirúrgico proximal de uretra positivo y borde distal de uretra negativo a 2.5 cm.
Se identifican seis ganglios linfáticos con datos de hiperplasia folicular reactiva negativo para metástasis, el mayor de 1.8x1.5 cm.
Por lo anterior clasificado como carcinoma primario de uretra de alto grado según la WHO/ISUP, T1N0M0 (TNM Staging System for Urethral Carcinoma 8th ed., 2017), grupo pronóstico estadio I según la AJCC (American Joint Committee on Cancer).
Discusión
El carcinoma de uretra es una de las neoplasias mas raras a nivel mundial no superando el 1% de la totalidad de las neoplasias malignas en el mundo.1 Su etiología es variada y puede estar relacionada a procesos infecciosos, estenosis de uretra, cateterización uretral, así como procesos irritativos e inflamatorios de la uretra.3 La mayoría de los pacientes que se presentan con manifestaciones clínicas se encuentran en estadios localmente avanzados de la enfermedad hasta un 50% de ellos.7 Existen diferentes subtipos histológicos y cada uno de ellos podrá tener un comportamiento clínico y biológico diferente.3 Al día de hoy no existe duda de que el diagnóstico, tratamiento y seguimiento dependerá de la clasificación histológica y la localización anatómica del tumor. El tratamiento puede incluir desde la resección parcial de la uretra con preservación del pene hasta cirugía radical como la cistectomía o cistoprostatectomía con uretrectomía total o parcial.13
Algunas cohortes reportan tasas de sobrevida global a largo plazo de 11-42% en mujeres y 0-38% en hombres con enfermedad avanzada.14 El abordaje laparoscópico con creación de conducto ileal extracorpóreo fue reportado por primera vez por Sánchez et al., en 1993.15 La realización de la derivación urinaria es compleja y habitualmente se realiza de forma extracorpórea, con la finalidad de realizar una cirugía menos invasiva, algunos urólogos se dieron a la tarea de explorar la factibilidad de realizar la derivación urinaria de manera intracorpórea siendo reportada por primera vez por Gill et al., en 2000 y 2002.16 En la actualidad esta técnica pura intracorpórea no ha sido del todo adoptada por los urólogos debido a la amplia curva de aprendizaje necesaria, así como el tiempo quirúrgico más prolongado en manos con poca experiencia y las posibles complicaciones transoperatoria.17
Conclusiones
El carcinoma primario de uretra es una entidad rara, poco estudiada debido a la escasa cantidad de casos reportados, es por eso por lo que ante la presencia de este caso en nuestro centro se decidió mostrar el comportamiento de esta entidad, así como el abordaje diagnóstico y terapéutico empleado con la finalidad de mostrar los resultados obtenidos y contribuir al conocimiento de esta patología. Si bien es cierto que la tecnología y los abordajes mínimamente invasivos están cada vez más disponibles para la población estos procedimientos requieren de alta destreza y curva de aprendizaje mayor, así también mostramos los resultados obtenidos con este abordaje mínimamente invasivo en donde la morbimortalidad del paciente disminuye significativamente y mejora técnicamente la realización de este complejo procedimiento en abdómenes previamente intervenidos quirúrgicamente.











 nueva página del texto (beta)
nueva página del texto (beta)