Antecedentes
La relevancia de los trastornos alimentarios en las últimas 5 décadas tiene que ver con la prevalencia que alcanzaron la anorexia y bulimia nerviosas , del 1 al 3% en mujeres jóvenes (APA, 2000).
Podríamos comenzar por señalar la historia de los trastornos alimentarios con la anorexia nerviosa como primer referente, la cual se menciona por primera vez en 1874 en un comunicado de medicina en Oxford, se refería a una forma peculiar de enfermedad, que se producía casi siempre en mujeres jóvenes y que se caracterizaba por una emaciación y ausencia de apetito.
En un primer momento el Dr. William Gull la llamó apepsia histérica , posteriormente coincidiría con su colega francés Lasègue en llamarla anorexia nerviosa , ambos serán reconocidos como iniciadores del estudio científico de esta enfermedad (Goldbloom, 1997).
No obstante, ya existía un reconocimiento del origen psicológico de la anorexia nerviosa , a finales del siglo XIX los descubrimientos de caquexia hipofisaria otorgarían más credibilidad a la etiología endocrina en esta patología, dando como resultado una serie de trabajos en torno a exploraciones biológicas y fisiopatológicas. Estas concepciones serán abandonadas gracias a las aportaciones de Decourt (1954, como se cita en Guillemot y Laxenaire, 1994), -quien fundamenta el origen psiquiátrico del trastorno- y al éxito de los tratamientos que los psiquiatras conseguían empleando el aislamiento y la separación del paciente respecto a su familia.
De tal forma que es después de la II Guerra Mundial cuando se inicia con la concepción actual de los trastornos alimentarios . En la década de 1960 el modelo de la neurosis sirve de base para explicaciones psicopatológicas, que intentan su evaluación y pronóstico, consiguiendo que la siguiente década se les considere un área de interés en la Medicina y en la Psiquiatría.
Hasta 1980, fundamentado en los estudios de Russell (1979) y Bruch (1973) entre otros, aparece por primera vez la anorexia nerviosa en el Manual Diagnóstico y Estadístico de los Trastornos Mentales en su tercera versión (DSM III, APA, 1980), la cual contaba con la bulimia como un subtipo. Posteriormente en la tercera versión revisada (DSM-III-TR, APA, 1987) se agrega al término de bulimia , el origen psicológico de la enfermedad, llamándola bulimia nerviosa , la cual aparece como entidad nosológica independiente, considerando los criterios diagnósticos propuestos por Russell (1979) para esta.
En 1994 con la aparición de la cuarta edición del manual (DSM-IV, APA, 1994), surgen importantes cambios en el área de los entonces llamados trastornos de la conducta alimentaria , se dividen en dos grandes grupos, los considerados de la infancia y los de inicio en la adolescencia, estos últimos se agrupan en específicos -que incluyen a la anorexia y bulimia nerviosa - y los no específicos , o TCANE, que incluyen a los cuadros subclínicos, y al trastorno por atracón , con una serie de criterios diagnósticos para su investigación (fig. 1), en su versión revisada -DSM-IV-TR, APA, 2000-, no habrá cambios en esta estructura. Y es en el 2013 con el DSM-5, donde volvemos a encontrar cambios relevantes en la concepción de estas psicopatologías.

Figura 1 Esquema sobre los trastornos de la conducta alimentarios de acuerdo al DSM-IV-TR. Fuente: American Psychiatric Association (APA, 2002).
Por ello el objetivo del presente artículo es analizar los cambios en trastornos alimentarios en cuanto a sus criterios diagnósticos y sus implicaciones en el ámbito clínico, de tal forma que sea una guía práctica para aquellos que comienzan a realizar el diagnóstico de estas psicopatologías o bien que conocen poco el DSM-5. Con dicha finalidad, se presentan tablas de comparación para cada trastorno. Dado que es un texto que pretende ser difundido en el habla hispana, se retomaron las traducciones del DSM-IV-TR de la editorial Masson (2002) y del DSM-5 de la editorial médica Panamericana (2014), se hace mención de ello porque algunas de las diferencias pueden deberse a la traducción, en las cuales no se ahondará, sino solo en aquellos cambios que aparecen con relevancia para el diagnóstico.
Cambios generales
Comenzaremos por señalar a nivel general los cambios en la nueva versión del DSM-5 (APA, 2013), uno muy relevante es eliminar la concepción de trastornos de la infancia y de la adolescencia, por lo que los trastornos de pica, rumiación y de la ingestión alimentaria de la infancia o la niñez se integran con la anorexia nerviosa, bulimia nerviosa y el trastorno de atracones (fig. 2).
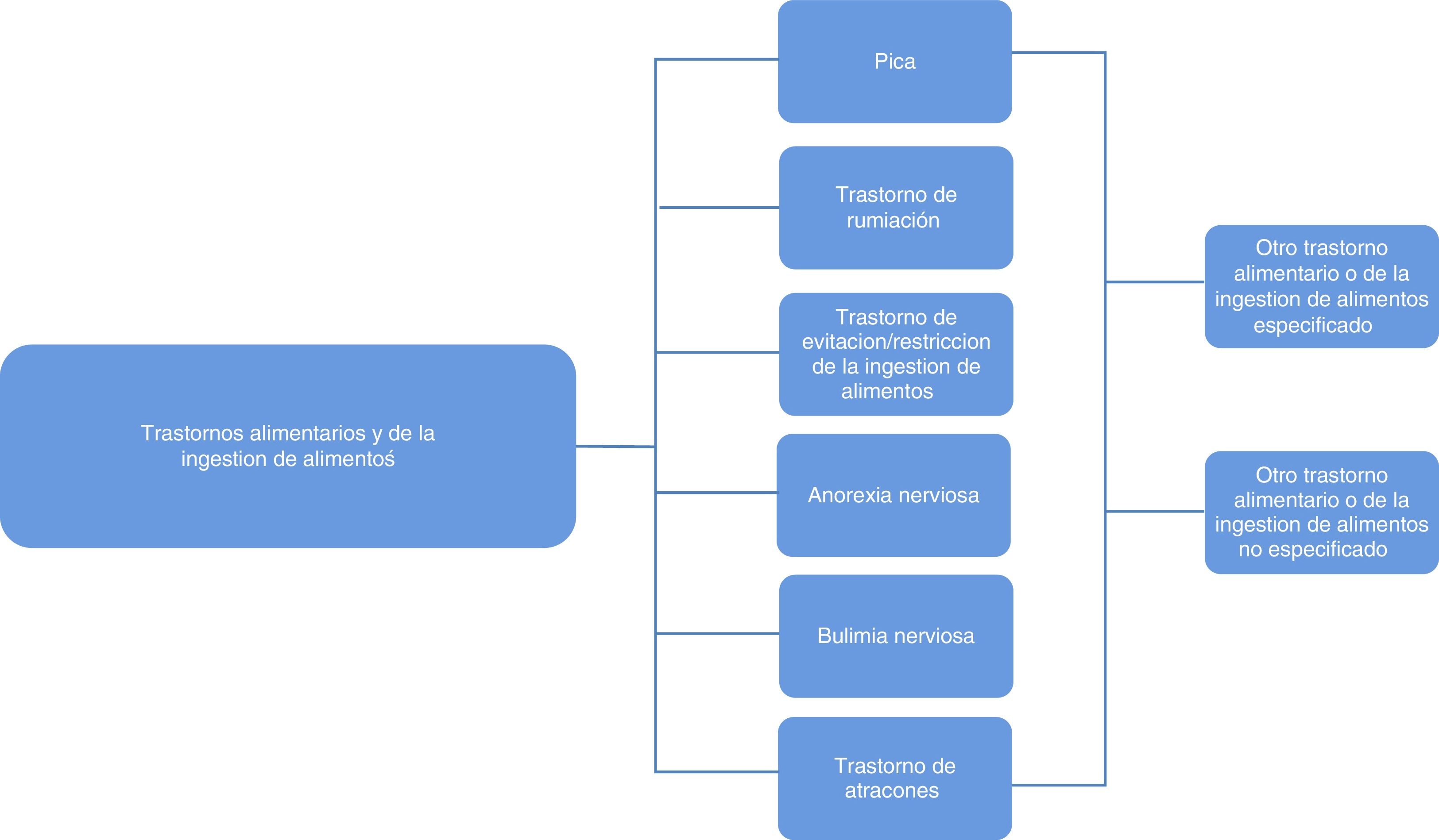
Figura 2 Esquema de la Clasificación de los trastornos de la conducta alimentaria de acuerdo al DSM-5. Fuente American Psychiatric Association (APA, 2013).
Esto implicó un cambio de nominación y definición, como puede observase en la tabla 1. La nueva definición integra una concepción más amplia de los trastornos alimentarios , que incluye la posibilidad de alteraciones no solo en el comportamiento alimentario, sino en la absorción de los alimentos, contemplando áreas de deterioro significativo, ampliando el espectro del diagnóstico a cualquier edad.
Tabla 1 Cambios en el nombre y la definición de los trastornos alimentarios, del DSM-IV-TR al DSM-5
| DSM-IV-TR (1994) | DSM-5 (2014) |
|---|---|
| Nombre | |
| Trastornos de la conducta alimentaria | Trastornos alimentarios y de la ingestión de alimentos |
| Definición | |
| Se caracterizan por alteraciones graves de la conducta alimentaria | Alteración persistente en la alimentación o en el comportamiento relacionado con la alimentación que lleva a una alteración en el consumo o en la absorción de los alimentos y que causa un deterioro significativo de la salud física o del funcionamiento psicosocial |
Otro cambio se refiere a los antes llamados trastornos de la conducta alimentaria no especificados, ahora en el DSM-5 denominados otro trastorno de la conducta alimentaria o de la ingesta de alimentos especificado, donde se indica específicamente el criterio que falta para cumplir todo el cuadro clínico de uno de los trastornos alimentarios, y se incluyen ejemplos como anorexia nerviosa atípica, trastorno por purgas, etc. Además, se añade una categoría de otro trastorno de la conducta alimentaria o de la ingesta de alimentos no especificado.
Esta nueva agrupación de los trastornos alimentarios genera interesantes preguntas, así como un amplio campo de investigación, por ejemplo: en cuanto a su pertinencia diagnóstica y prevalencia. Además de la vinculación a aspectos básicos como la imagen corporal, las influencias de los modelos estéticos corporales, temas tan implicados en el campo de la anorexia y bulimia nerviosas.
Esta nueva versión del DSM, agrega datos a referir por el clínico en todos los trastornos: tal es el caso de la remisión y para la anorexia nerviosa , bulimia nerviosa y trastorno de atracones , además ha de señalarse el nivel de gravedad.
A continuación analizaremos cada trastorno, con tablas de comparación para poder mostrar más detalladamente los cambios.
Trastorno de pica (pica)
Se puede observar en la tabla 2 sus criterios diagnósticos en el DSM-5, donde se percibe que puede ser diagnosticada a cualquier edad, con respecto al DSM-IV-TR existen cambios en la redacción de los criterios en la nueva versión, algunos de ellos podrían deberse a la traducción, no obstante, es claro que se agrega a la ingestión de sustancias no nutritivas, sustancias no alimentarias , lo cual parece aclarar que lo consumido no es alimento, y además es inapropiado para el desarrollo del individuo, tal es el caso de cabellos, papel o gis, entre otros. En el caso de los adultos es obvio que ellos saben que no es apropiado consumirlos, pese a ello lo hacen. No obstante, debe descartarse que sea una práctica culturalmente aceptada.
Tabla 2 Comparación en los criterios diagnósticos del trastorno de pica en el DSM-5 respecto al DSM-VI-TR
| DSM-IV-TR (2000) | DSM-5 (2014) |
|---|---|
| Pica | Pica |
| A. Ingestión persistente de sustancias no nutritivas durante un periodo de por lo menos un mes | A. Ingestión persistente de sustancias no nutritivas y no alimentarias durante un periodo mínimo de un mes |
| B. La ingestión de sustancias no nutritivas es inapropiada para el nivel de desarrollo | B. La ingestión de sustancias no nutritivas y no alimentarias es inapropiada al grado de desarrollo del individuo |
| C. La conducta ingestiva no forma parte de prácticas sancionadas culturalmente | C. El comportamiento alimentario no forma parte de una práctica culturalmente aceptada o socialmente normativa |
| D. Si la conducta ingestiva aparece exclusivamente en el transcurso de otro trastorno mental (p. ej., retraso mental, trastorno generalizado del desarrollo, esquizofrenia) es de suficiente gravedad como para merecer atención clínica independiente | D. Si el comportamiento alimentario se produce en el contexto de otro trastorno mental (p. ej., discapacidad intelectual [trastorno del desarrollo intelectual], trastorno del espectro autista, esquizofrenia) o afección médica (incluido el embarazo), es suficientemente grave para justificar la atención clínica adicional |
| Nota de codificación: el código CIE-9-MC para pica es 307-52 y se utiliza en niños o adultos. Los códigos CIE-10 para pica son (F98.3) en niños y (F50.8) en adultos | |
| Especificar si: | |
| En remisión: después de haberse cumplido todos los criterios para la pica con anterioridad, los criterios no se han cumplido durante un periodo continuado |
En el texto, el DSM-5 refiere que para su diagnóstico se recomienda una edad mínima de 2 años, para poder excluir el hábito de llevarse a la boca objetos, propio del desarrollo normal de los niños. En los adultos parece más probable que se produzca en el contexto de una discapacidad intelectual o de otros trastornos mentales, si se produce únicamente en el contexto de otro trastorno mental, debe hacerse un diagnóstico diferenciado de pica , cuando el comportamiento alimentario es lo suficientemente grave.
El trastorno de pica es el único que puede ser diagnosticado en presencia de cualquier otro trastorno de la conducta alimentaria y de la ingesta de alimentos . Debido a que la ingestión de sustancias no nutritivas y no alimentarias puede suceder en el transcurso de algunas presentaciones de anorexia nerviosa que cursan con la ingestión de pañuelos de papel como forma de intentar controlar el apetito, en esos casos el diagnóstico primario debe ser anorexia nerviosa .
Delaney et al. (2015), refieren que tanto la pica como la rumiación permanecen poco entendidas y poco detectadas, debido en parte a la inconsistencia en su operacionalización, es decir, por lo que se refiere a la pica , diferentes estudios reportan haber tomado en cuenta la ingestión de algunos alimentos con bajo valor nutricional, otros consideran una definición más estricta que incluye -no comida, no nutritivo- o simplemente no cumplen con el criterio de recurrencia o duración. Además algunos estudios transversales consideran estratos demográficos específicos (embarazadas, personas con deficiencias de hierro, con discapacidad intelectual, etc.), y en general no se investiga en ausencia de signos físicos.
De acuerdo con el DSM-5, la pica sigue sin conocerse de manera suficiente y su prevalencia no es clara en la población en general.
Trastorno de rumiación
De acuerdo con el DSM-5 (2013), el trastorno de rumiación , al igual que el de pica , puede diagnosticarse a cualquier edad, siendo particularmente más frecuente en los individuos que presentan también discapacidad intelectual.
En la tabla 3 se puede observar en el criterio A, ya no se menciona el periodo de funcionamiento normal, si bien no se hace explícito, es obvio que el clínico debe de considerarlo, además en este criterio permanece un mes como el tiempo mínimo de presencia de la conducta, aunque que para niños parece muy adecuado, no sabemos si en los adultos sea tiempo suficiente, las investigaciones al respecto serán relevantes.
Tabla 3 Cambios en los criterios diagnósticos del trastorno de rumiación en el DSM-5 respecto al DSM-VI-TR
| DSM-IV-TR (2000) | DSM-5 (2014) |
|---|---|
| Rumiación | Rumiación |
| A. Regurgitaciones y nuevas masticaciones repetidas de alimento durante un periodo de por lo menos un mes después de un periodo de funcionamiento normal | A. Regurgitación repetida de alimentos durante un periodo mínimo de un mes . Los alimentos regurgitados se pueden volver a masticar, a tragar o se escupen |
| B. La conducta en cuestión no se debe a una enfermedad gastrointestinal ni a otra enfermedad médica asociada (p. ej., reflujo esofágico) | B. La regurgitación repetida no se puede atribuir a una afección gastrointestinal asociada u otra afección médica (p.ej., reflujo esofágico, estenosis pilórica) |
| C. La conducta no aparece exclusivamente en el transcurso de una anorexia nerviosa o de una bulimia nerviosa. Si los síntomas aparecen exclusivamente en el transcurso de un retraso mental o de un trastorno generalizado del desarrollo, son de suficiente gravedad como para merecer atención clínica independiente | C. El trastorno de la conducta alimentaria no se produce exclusivamente en el curso de la anorexia nerviosa, la bulimia nerviosa, el trastorno de atracones o el trastorno de evitación/restricción de la ingesta de alimentos |
| D. Si los síntomas se producen en el contexto de otro trastorno mental (p. ej., discapacidad intelectual [trastorno del desarrollo intelectual] u otro trastorno del neurodesarrollo), son suficientemente graves para justificar atención clínica adicional | |
| Especificar si: | |
| En remisión: después de haberse cumplido con anterioridad todos los criterios para el trastorno de rumiación, los criterios no se han cumplido durante un periodo continuado |
Las personas con anorexia nerviosa y bulimia nerviosa también pueden presentar regurgitación y posteriormente escupir los alimentos como un mecanismo para perder las calorías ingeridas. No obstante, hay que distinguirlo de este trastorno , que difiere sustancialmente en su evolución clínica, no hay temor a engordar, ni la autovaloración depende del peso corporal.
Su prevalencia, al igual que en la pica no es concluyente, debido en parte a que los datos referentes al trastorno de rumiación son desconocidos fuera de poblaciones muy específicas, de acuerdo con Delaney et al. (2015) existen muy pocos datos epidemiológicos que se refieran a esta, ya que la falta de información sobre el trastorno de rumiación es parcialmente atribuible a la confidencialidad de los síntomas.
Trastorno de evitación/restricción de la ingesta de alimentos
Sustituye y amplía el diagnóstico del trastorno de la ingestión alimentaria de la infancia o la niñez del DSM-IV TR, pero observamos importantes cambios en la tabla de comparación (tabla 4).
Tabla 4 Cambios en los criterios diagnósticos del trastorno de evitación/restricción de la ingesta de alimentos en el DSM-5 respecto al DSM-VI-TR
| DSM-IV-TR (2000) | DSM-5 (2014) |
|---|---|
| Trastorno de la ingestión alimentaria de la infancia o la niñez | Trastorno de evitación/restricción de la ingesta de alimentos |
| A. Alteración de la alimentación manifestada por una dificultad persistente para comer adecuadamente, con incapacidad significativa para aumentar de peso o con pérdidas significativas de peso durante por lo menos un mes | A. Trastorno de la conducta alimentaria y de la ingesta de alimentos (p.ej., falta de interés aparente por comer o alimentarse; evitación a causa de las características organolépticas de los alimentos; preocupación acerca de las consecuencias repulsivas de la acción de comer) que se pone de manifiesto por el fracaso persistente para cumplir las adecuadas necesidades nutritivas y /o energéticas asociadas a uno (o más) de los hechos siguientes: |
| 1. Pérdida de peso significativa (o fracaso para alcanzar el aumento de peso esperado o crecimiento escaso en los niños) | |
| 2. Deficiencia nutritiva significativa | |
| 3. Dependencia de la alimentación enteral o de suplementos nutritivos por vía oral | |
| 4. Interferencia importante en el funcionamiento psicosocial | |
| B. La alteración no se debe a una enfermedad gastrointestinal ni a otra enfermedad médica asociada (p.ej., reflujo esofágico) | B. El trastorno no se explica mejor por la falta de alimentos disponibles o por una práctica asociada culturalmente aceptada |
| C. El trastorno no se explica mejor por la presencia de otro trastorno mental (p.ej., trastorno de rumiación) o por la no disponibilidad de alimentos | C. El trastorno de la conducta alimentaria no se produce exclusivamente en el curso de la anorexia nerviosa o la bulimia nerviosa, y no hay pruebas de un trastorno en la forma en que uno mismo experimenta el propio peso o constitución |
| D. El inicio es anterior a los 6 años de edad | D. El trastorno de la conducta alimentaria no se puede atribuir a una afección médica recurrente o no se explica mejor por otro trastorno mental. Cuando el trastorno de la conducta alimentaria se produce en el contexto de otra afección o trastorno, la gravedad del trastorno de la conducta alimentaria excede a la que suele asociarse a la afección o trastorno y justifica la atención clínica adicional |
| Especificar si: | |
| En remisión: después de haberse cumplido con anterioridad todos los criterios para los trastornos de la conducta alimentaria y de la ingesta de alimentos, los criterios no se han cumplido durante un periodo continuado |
Su principal característica diagnóstica es la evitación o restricción en la ingesta de alimentos, que en DSM-5 se especifica mejor en el apartado A y se añaden cinco características, donde debe presentarse al menos una, que nos remiten a las consecuencias de esta conducta, como el bajo peso, deficiencias nutricias significativas, afectaciones importantes en el ámbito psicosocial, entre otras.
Se conserva el considerar que la práctica alimentaria no esté relaciona con la falta de disponibilidad de alimentos o con prácticas culturales, ni con los comportamientos propios del desarrollo normal (criterio B), y el distinguirla de prácticas observadas en el transcurso de la anorexia o bulimia nerviosas (criterio C), parece muy atinado. Debido a que es más conocido en el domino clínico y tratamiento este tipo de conductas en las pacientes con anorexia nerviosa y bulimia nerviosa.
Este trastorno se puede diagnosticar a cualquier edad, con lo cual se quitó el criterio D del DSM-IV-TR y en el DSM-5 se propone el poder diferenciarlo de un problema médico o mental, también podría considerarse concurrente a otros trastornos, si se cree que tiene una relevancia clínica. No obstante, debe diferenciarse de una anorexia nerviosa , es decir, la restricción de alimentos está dada por otros motivos que no son el miedo a la obesidad.
Anorexia nerviosa
Es un trastorno que dada su historia es el que ha sufrido más cambios, y no es la excepción en el DMS-5, donde presenta importantes transformaciones, que se pueden observar en la tabla 5.
Tabla 5 Cambios en los criterios diagnósticos de la anorexia nerviosa en el DSM-5 respecto al DSM-VI-TR
| DSM-IV-TR (2000) | DSM-5 (2014) |
|---|---|
| Anorexia nerviosa | Anorexia nerviosa |
| A. Rechazo a mantener el peso corporal igual o por encima del valor mínimo normal considerando la edad y talla (p. ej., pérdida de peso que da lugar a un peso inferior al 85% del esperable, o fracaso en conseguir el aumento de peso normal durante el periodo de crecimiento, dando como resultado un peso corporal inferior al 85% del peso esperable) | A. Restricción de la ingesta energética en relación con las necesidades, que conducen a un peso corporal significativamente bajo con relación a la edad, el sexo, el curso del desarrollo y la salud física. Peso significativamente bajo se define como un peso que es inferior al mínimo normal o, en niños y adolescentes, inferior al mínimo esperado |
| B. Miedo intenso a ganar peso o a convertirse en obeso, incluso estando por debajo del peso normal | B. Miedo intenso a ganar peso o engordar, o comportamiento persistente que interfiere en el aumento de peso, incluso con un peso significativamente bajo |
| C. Alteración de la percepción del peso o la silueta corporal, exageración de su importancia en la autoevaluación o negación del peligro que comporta el bajo peso corporal | C. Alteración en la forma en que uno mismo percibe su propio peso o constitución, influencia impropia del peso o la constitución corporal en la autoevaluación, o falta persistente de reconocimiento de la gravedad del bajo peso corporal actual. Nota de codificación: el código CIE-9-MC para la anorexia nerviosa es 307.1, que se asigna con independencia del subtipo. El código CIE-10-MC depende del suptipo (véase a continuación) |
| D. En las mujeres pospuberales presencia de amenorrea; por ejemplo, ausencia de al menos tres ciclos menstruales consecutivos. (Se considera que una mujer presenta amenorrea cuando sus menstruaciones aparecen únicamente con tratamientos hormonales, p. ej., con la administración de estrógenos) | |
| Especificar el tipo: | Especificar si: |
| Tipo restrictivo: durante el episodio de anorexia nerviosa, el individuo no recurre regularmente a atracones o a purgas (p. ej., provocación del vómito o uso excesivo de laxantes, diuréticos o enemas) | (F50.01) Tipo restrictivo: durante los últimos tres meses, el individuo no ha tenido episodios recurrentes de atracones o purgas (es decir, vómito autoprovocado o utilización incorrecta de laxantes, diuréticos o enemas). Este subtipo describe presentaciones en las que la pérdida de peso es debida, sobre todo a la dieta, el ayuno y/o el ejercicio excesivo |
| Tipo compulsivo / purgativo: durante el episodio de anorexia nerviosa, el individuo recurre regularmente a atracones o a purgas (p. ej., provocación del vómito o uso excesivo de laxantes, diuréticos o enemas) | (F50.02) Tipo con atracones/purgas: durante los últimos tres meses, el individuo ha tenido episodios recurrentes de atracones o purgas (es decir, vómito autoprovocado o utilización incorrecta de laxantes, diuréticos o enemas) |
| Especificar si: | |
| En remisión parcial: después de haberse cumplido con anterioridad todos los criterios para la anorexia nerviosa, el criterio A (peso corporal bajo) no se ha cumplido durante un periodo continuado, pero todavía se cumple el criterio B (miedo intenso a aumentar de peso o a engordar, o comportamiento que interfiere en el aumento de peso) o el criterio C (alteración de la autopercepción del peso y la constitución).En remisión total: después de haberse cumplido con anterioridad todos los criterios para la anorexia nerviosa, no se ha cumplido ninguno de los criterios durante un periodo continuado | |
| Especificar la gravedad actual: | |
| La gravedad mínima se basa, en los adultos, en el índice de masa corporal (IMC) actual (véase a continuación) o, en niños y adolescentes, en el percentil del IMC. Los límites siguientes derivan de las categorías de la Organización Mundial de la Salud para la delgadez en adultos; para niños y adolescentes, se utilizarán los percentiles de IMC correspondientes. La gravedad puede aumentar para reflejar los síntomas clínicos, el grado de discapacidad funcional y la necesidad de supervisión | |
| Leve: IMC ≥ 17 kg/m2 | |
| Moderado: IMC 16-16.99 kg/m2 | |
| Grave: IMC 15-15.99 kg/m2 | |
| Extremo: IMC <15kg/m2 |
En el criterio A, se centra en comportamientos como la restricción de la ingesta de calorías, y ya no incluye la palabra "rechazo" en términos de mantenimiento de peso corporal por debajo de lo considerado normal.
Otro cambio, muy relevante es que se quita el criterio de bajo peso, definido como "85% del peso esperable" -DSM-IV-TR- y se deja solo bajo peso como "un peso que es inferior al mínimo normal", si bien hay que especificar en el nivel de gravedad -que remite exclusivamente al peso-, deberá probarse en el ámbito de la clínica y la investigación que es suficiente con hablar de bajo peso.
Es importante recordar que el primer criterio de peso fue un 25% por debajo del peso normal en la primera versión de los criterios de anorexia nerviosa (DSM III, APA, 1980). Y ha cambiado al 15% por debajo del peso normal (DSM-IV-TR, 1994) con la justificación de poder atender a las pacientes antes de que se ponga en riesgo su vida.
No obstante, estos cambios, podrían aumentar los casos y a nivel de epidemiología podría confundirse con un incremento considerable en la prevalencia de este trastorno, cuando realmente es una reubicación de las pacientes con trastorno del comportamiento alimentario no especificado que no alcanzaban el criterio de peso. Estudios recientes señalan que la prevalencia de anorexia nerviosa podría aumentar en un 50%, si se aplican estos criterios (Hay, Girosi y Mond, 2015; Smink, van Hoeken, Oldehinkel y Hoek, 2014).
El criterio B de miedo intenso a ganar peso se conserva, aclarando su sentido en el cuadro clínico al señalar que este "interfiere en el aumento de peso".
Una de las características más conocidas de este padecimiento es la "alteración en la percepción del peso" -criterio C-, que es considerarse gorda o con sobrepeso a pesar de estar emaciada, este criterio se conserva, al igual que la negación de la gravedad de su peso corporal. Lo cual es un gran acierto, porque es muy distinguible en este trastorno.
El criterio D, la presencia de amenorrea en mujeres pospuberales, durante al menos tres ciclos, es retirado en el DSM-5. Debe considerarse que si se ha modificado el criterio de peso corporal (criterio A) es muy probable que para algunas mujeres se continúe con la menarca, por lo que era lógico modificar este.
Además ya hace más de una década que viene hablándose de la necesidad de revisar este, debido a que es un criterio que dificultaba el diagnóstico, porque no puede ser aplicado a los varones, a las mujeres posmenopáusicas, ni a las que utilizan reemplazo hormonal (Attia y Roberto, 2009).
Al igual que su versión anterior habrá que especificar los tipos de anorexia nerviosa , y aunque son prácticamente los mismos, observamos que el restrictivo continúa con su mismo nombre y el compulsivo/purgativo se cambia a tipo atracones/purgas, además se añade aquí un criterio de tiempo (que el individuo haya tenido 3 meses este tipo de conductas), que antes estaba señalado en la amenorrea.
Bulimia nerviosa
Uno de los cambios que se observan en el DSM-5 es la frecuencia con que debe presentarse el atracón alimentario y las conductas compensatorias inapropiadas (criterio C), ya que se reduce la frecuencia con que deben ocurrir estos comportamientos para ser considerados patológicos (al menos una vez a la semana [tabla 6]). Estudios al respecto señalan que las características clínicas de los pacientes que exhiben uno o dos atracones a la semana son similares (Behar y Arancibia, 2014).
Tabla 6 Cambios en los criterios diagnósticos de la bulimia nerviosa en el DSM-5 respecto al DSM-VI-TR
| DSM-IV-TR (2000) | DSM-5 (2014) |
|---|---|
| Bulimia nerviosa | Bulimia nerviosa |
| A. Presencia de atracones recurrentes. Un atracón se caracteriza por: 1.- Ingesta de alimento en un corto espacio de tiempo (p. ej., en un periodo de 2 h) en cantidad superior a la que la mayoría de las personas ingerirían en un periodo de tiempo similar y en las mismas circunstancias 2.- Sensación de pérdida de control sobre la ingesta de alimento (por ejemplo, sensación de no poder parar de comer o no poder controlar el tipo o la cantidad de comida que se está ingiriendo) | A. Episodios recurrentes de atracones. Un episodio de atracón se caracteriza por los dos hechos siguientes: 1.- Ingestión, en un periodo determinado (p. ej., dentro de un periodo cualquiera de dos h), de una cantidad de alimentos que es claramente superior a la que la mayoría de las personas ingerirían en un periodo similar en circunstancias parecidas. 2.- Sensación de falta de control sobre lo que se ingiere durante el episodio (p. ej., sensación de que no se puede dejar de comer o controlar lo que se ingiere o la cantidad de lo que se ingiere) |
| B. Conductas compensatorias inapropiadas, de manera repetida, con el fin de no ganar peso, como son provocación del vómito, uso excesivo de laxantes, diuréticos, enemas u otros fármacos, ayuno y ejercicio excesivo | B. Comportamientos compensatorios inapropiados recurrentes para evitar el aumento de peso, como el vómito autoprovocado, el uso incorrecto de laxantes, diuréticos u otros medicamentos, el ayuno o el ejercicio excesivo |
| C. Los atracones y las conductas compensatorias inapropiadas tienen lugar, como promedio, al menos dos veces a la semana durante un periodo de tres meses | C. Los atracones y los comportamientos compensatorio inapropiadas se producen, de promedio, al menos una vez a la semana durante tres meses |
| D. La autoevaluación está exageradamente influida por el peso y la silueta corporal | D. La autoevaluación se ve indebidamente influida por la constitución y el peso corporal |
| E. La alteración no aparece exclusivamente en el transcurso de la anorexia nerviosa | E. La alteración no se produce exclusivamente durante los episodios de anorexia nerviosa |
| Especificar tipo: | Especificar si: |
| Tipo purgativo: durante el episodio de la bulimia nerviosa, el individuo se provoca regularmente el vómito o usa laxantes, diuréticos o enemas en exceso | |
| Tipo no purgativo: durante el episodio de bulimia nerviosa, el individuo emplea otras conductas compensatorias inapropiadas, como el ayuno o el ejercicio intenso, pero no recurre regularmente a provocarse el vómito ni usa laxantes, diuréticos o enemas en exceso | |
| En remisión parcial: después de haberse cumplido con anterioridad todos los criterios para la bulimia nerviosa, algunos pero no todos los criterios no se han cumplido durante un periodo continuado En remisión total: después de haberse cumplido con anterioridad todos los criterios para la bulimia nerviosa, no se ha cumplido ninguno de los criterios durante un periodo continuado | |
| Especificar la gravedad actual: | |
| La gravedad mínima se basa en la frecuencia de comportamientos compensatorios inapropiados (véase a continuación). La gravedad puede aumentar para reflejar otros síntomas y el grado de discapacidad funcional. | |
| Leve: un promedio de 1-3 episodios de comportamientos compensatorios inapropiados a la semana | |
| Moderado: un promedio de 4-7 episodios de comportamientos compensatorios inapropiados a la semana | |
| Grave: un promedio de 8-13 episodios de comportamientos compensatorios inapropiados a la semana | |
| Extremo: un promedio de 14 episodios o más de comportamientos compensatorios inapropiados a la semana |
La prevalencia de la bulimia nerviosa , de acuerdo con Kessler et al. (2013) va de 0.5 a 1 en muestras de Estados Unidos y Europa, se estima que la disminución en el criterio de frecuencia del atracón y comportamientos compensatorios podría aumentar un 30% su prevalencia (Smink et al., 2014) a un 40% (Hay et al.). Por lo que no debemos confundirnos en los futuros estudios.
Asimismo, en DSM-5 desparecen los subtipos de bulimia nerviosa , dado que en la práctica clínica, el subtipo no purgativo era poco común y tendía a confundirse con el diagnóstico del trastorno de atracones (Ramacciotti et al., 2005; Van Hoeken, Veling, Sinke, Mitchell y Hoek, 2009). Aunque es importante aclarar que el ayuno y/o el ejercicio excesivo siguen considerándose como comportamientos compensatorios con la finalidad de no ganar peso en la bulimia nerviosa , por lo que este tipo de pacientes podrían seguir siendo diagnosticados.
Además, en el DSM-5, se deben agregar especificaciones de remisión y de gravedad, que en el caso de la BN se define en función de las frecuencias de las conductas compensatorias. Lo cual parece estar fundamentado en que las pacientes con bulímia nerviosa que presentan una mayor gravedad presentan mayor número de conductas compensatorias (Grilo, Ivezaj y White, 2015a)
Trastorno de atracones
En la tabla 7 se presentan los cambios en los criterios diagnósticos del trastorno de atracones en el DSM-5 respecto al DSM-VI-TR. Como se puede observar su nombre sufrió modificaciones, se cambió trastorno por atracón a trastorno de atracones , sin embargo su nombre en inglés permanece igual -binge eating disorder- , por lo que podría usarse indistintamente, ya que es un cambio solo en la traducción.
Tabla 7 Cambios en los criterios diagnósticos del trastorno de atracones en el DSM-5 respecto al DSM-VI-TR
| DSM-IV-TR (2000) | DSM-5 (2014) |
|---|---|
| Trastorno por atracón | Trastorno de atracones |
| A. Episodios recurrentes de atracones. Un episodio de atracón se caracteriza por las dos condiciones siguientes: | A. Episodios recurrentes de atracones. Un episodio de atracón se caracteriza por los dos hechos siguientes: |
| 1. Ingesta, en un corto periodo de tiempo (p. ej., en 2 h), de una cantidad de comida definitivamente superior a la que la mayoría de la gente podría consumir en el mismo tiempo y bajo circunstancias similares | 1. Ingestión, en periodo determinado (p. ej., dentro de un periodo cualquiera de dos h), de una cantidad de alimentos que es claramente superior a la que la mayoría de las personas ingerirían un periodo similar en circunstancias parecidas |
| 2. Sensación de pérdida del control sobre la ingesta durante el episodio (p. ej., sensación de que uno no puede parar de comer o controlar qué o cuánto está comiendo) | 2. Sensación de pérdida de falta de control sobre lo que se ingiere durante el episodio (p. ej. sensación de que no se puede dejar de comer o no se puede controlar lo que se ingiere lo la cantidad de lo que se ingiere) |
| B. Los episodios de atracón se asocian a tres (o más) de los siguientes síntomas: | B. Los episodios de atracones se asocian a tres (o más) de los hechos siguientes: |
| 1. Ingestión mucho más rápida de lo normal | 1. Comer mucho más rápidamente de lo normal |
| 2. Comer hasta sentirse desagradablemente lleno | 2. Comer hasta sentirse desagradablemente lleno |
| 3. Ingesta de grandes cantidades de comida a pesar de no tener hambre | 3. Comer grandes cantidades de alimentos cuando no se siente hambre físicamente |
| 4. Comer a solas para esconder su voracidad | 4. Comer solo debido a la vergüenza que se siente por la cantidad que se ingiere |
| 5. Sentirse a disgusto con uno mismo, depresión o gran culpabilidad después del atracón | 5. Sentirse luego a disgusto con uno mismo, deprimido o muy avergonzado |
| C. Profundo malestar al recordar los atracones | C. Malestar intenso respecto a los atracones |
| D. Los atracones tienen lugar como medida, al menos dos días a la semana durante 6 meses Nota: el método para determinar la frecuencia difiere del empleado en el diagnóstico de la bulimia nerviosa: futuros trabajos de investigación aclaran si el método para establecer un umbral de frecuencia debe basarse en la cuantificación de los días en que hay atracones o en la cuantificación de su número | D. Los atracones se producen, de promedio, al menos una vez a la semana durante tres meses |
| E. El atracón no se asocia a estrategias compensatorias inadecuadas (p. ej., purgas, ayuno y ejercicio físico excesivo) y no aparece exclusivamente en el transcurso de una anorexia o bulimia nerviosa | E. El atracón no se asocia a la presencia recurrente de un comportamiento compensatorio inapropiado, como en la bulimia nerviosa, y no se produce exclusivamente en el curso de la bulimia nerviosa o la anorexia nerviosa |
| Especificar si: | |
| En remisión parcial: después de haberse cumplido con anterioridad todos los criterios para el trastorno de atracones, los atracones se producen con una frecuencia media inferior a un episodio semanal durante un periodo continuado En remisión total: después de haberse cumplido con anterioridad todos los criterios para el trastorno de atracones, no se ha cumplido ninguno de los criterios durante un periodo continuado | |
| Especificar la gravedad actual: | |
| La gravedad mínima se basa en la frecuencia de los episodios de atracones (véase a continuación)La gravedad puede aumentar para reflejar otros síntomas y el grado de discapacidad funcional | |
| Leve: 1-3 atracones a la semana | |
| Moderado: 4-7 atracones a la semana | |
| Grave: 8-13 atracones a la semana | |
| Extremo: 14 o más atracones a la semana |
Asimismo, el trastorno de atracones se pone en el DSM-5 al mismo nivel que la anorexia nerviosa y bulimia nerviosa , abandonando su estatus de trastorno no especificado y con criterios diagnósticos en estudio.
Después de más de una década de estudios, se ha documentado una frecuencia alta, parecida a la anorexia y bulimia nerviosa (Faiburn y Cooper, 2011) y dada su relevancia clínica, es actualmente una de las psicopatologías más investigadas. De acuerdo con Attia et al. (2013) este trastorno generó más de mil artículos desde su aparición en el DSM-IV (1994).
Son pocos los cambios que se observan en sus criterios diagnósticos en el DSM-5, solo es la frecuencia del atracón alimentario y el lapso de tiempo de presencia de dicha conducta (criterio D). De acuerdo con ello, el atracón debe ocurrir al menos una vez a la semana durante tres meses. Cabe señalar que, el criterio de frecuencia con que debe presentarse el atracón para ser considerado como una conducta patológica en el DSM 5, es igual para el trastorno de atracones y bulimia nerviosa .
Las investigaciones demuestran la utilidad clínica de la ocurrencia del atracón una vez a la semana (Grilo y White, 2011; Wonderlich, Gordon, Mitchell, Crosby y Engel, 2009), ya que permite tener cuadros patológicos menos severos, para intervenir o incidir a un nivel más temprano, lo que posibilita una recuperación en un menor tiempo.
Aunque la disminución en el criterio de frecuencia de los atracones tiene que tomarse en cuenta en los estudios de prevalencia, ya que sin duda tendrá efectos sobre esta. Se ha documentado que el trastorno de atracones es más frecuente en población de obesos que acuden a tratamiento para perder peso --19 a 30%-- (Castro y Ramírez, 2013; Napolitano y Himes, 2011).
Al igual que en la anorexia y bulimia nerviosas , se agregan especificaciones de remisión y de gravedad a los criterios diagnósticos del trastorno de atracones . Pero en este caso la gravedad se basa en la frecuencia de los episodios de atracones.
De acuerdo con Grilo, Ivezaj y White (2015b), las mujeres con trastorno de atracones con gravedad extrema muestran más patología alimentaria en comparación con las de gravedad leve y moderada.
Otro trastorno de la conducta alimentaria o de la ingesta de alimentos especificado
Aquellos trastornos que no cumplían con todos los criterios para ser diagnosticados como una anorexia o bulimia nerviosas , eran incluidos en el DSM-IV (APA, 1994) y DSM-IV-TR (APA, 2000) en los trastornos de la conducta alimentaria no especificados.
Con la nueva versión el DSM-5 se conserva esta categoría, pero ahora se llamarán especificados y se solicita al clínico que en este apartado se especifique -de ahí su nombre- por qué no se cumplen los criterios, es decir, que se aclare con relación a qué trastorno se está vinculando, para ello se dan una serie de ejemplos, como pueden observarse en la tabla 8; anorexia nerviosa atípica, bulimia nerviosa de frecuencia baja, etc. Se incluye al trastorno de atracones, el trastorno por purgas. Es importante aclarar que se dan algunos ejemplos para mostrar al clínico cómo puede referirse al trastorno, ya sea por la falta de un criterio, o porque no se cumple la frecuencia de la conducta problema, pero no estarían incluidos todos casos, por lo que se pueden incluir otras variantes (tabla 9).
Tabla 8 Cambios en los criterios diagnósticos del otro trastorno de la conducta alimentaria o de la ingesta de alimentos especificado en el DSM-5 respecto al DSM-VI-TR
| DSM-IV-TR (2000) | DSM-5 (2014) |
|---|---|
| Trastornos de la conducta alimentaria no específicado | Otro trastorno de la conducta alimentaria o de la ingesta de alimentos especificado |
| La categoría de trastorno de la conducta alimentaria no especificada se refiere a los trastornos de la conducta alimentaria que no cumplen los criterios para ningún trastorno de la conducta alimentaria específica. Algunos ejemplos son: | Esta categoría se aplica a presentaciones en las que predominan los síntomas característicos de un trastorno de la conducta alimentaria o de la ingesta de alimentos que causan malestar clínicamente significativo o deterioro en lo social, laboral u otras áreas importantes del funcionamiento, pero que no cumplen todos los criterios de ninguno de los trastornos de la categoría diagnóstica de los trastornos de la conducta alimentaria o de la ingesta de alimentos. La categoría de otros trastornos de la conducta alimentaria o de la ingesta de alimentos especificado se utiliza en situaciones en las que el clínico opta por comunicar el motivo específico por el que la presentación no cumple los criterios para un trastorno de la conducta alimentaria o de la ingesta de alimentos específico. Esto se hace registrando "otro trastorno de la conducta alimentaria o de la ingesta de alimentos especificados", seguido del motivo específico p. ej., "bulimia nerviosa de frecuencia baja". Algunos ejemplos de presentaciones que se pueden especificar utilizan la designación "otro especificado" son los siguientes: |
| 1. En mujeres se cumplen todos los criterios diagnósticos para la anorexia nerviosa, pero las menstruaciones son regulares | |
| 2. Se cumplen todos los criterios diagnósticos para la anorexia nerviosa excepto que, a pesar de existir una pérdida de peso significativa, el peso del individuo se encuentra dentro de los límites de la normalidad | |
| 3. Se cumplen todos los criterios diagnósticos para la bulimia nerviosa, con la excepción de que los atracones y las conductas compensatorias inapropiadas aparecen menos de 2 veces por semana o durante menos de 3 meses | 1. Anorexia nerviosa atípica: se cumplen todos los criterios para la anorexia nerviosa, excepto que, a pesar de la pérdida de peso significativa, está dentro o por encima del intervalo normal |
| 4. Empleo regular de conductas compensatorias inapropiadas después de ingerir pequeñas cantidades de comida por parte de un individuo de peso normal (p. ej., provocación del vómito después de haber comido dos galletas) | 2. Bulimia nerviosa (de frecuencia de baja y/o duración limitada): se cumplen todos los criterios para la bulimia nerviosa, excepto que los atracones y los comportamientos compensatorios inapropiados se producen, de promedio, menos de una vez a la semana y/o durante menos de tres meses |
| 5. Masticar y expulsar, pero no tragar, cantidades importantes de comida | 3. Trastorno de atracón (de frecuencia baja y/o duración limitada): se cumplen todos los criterios para el trastorno de atracones, excepto que los atracones y los comportamientos compensatorios inapropiados se producen, de promedio, menos de una vez a la semana y/o durante menos de tres meses. |
| Trastorno por atracón: se caracteriza por atracones recurrentes en ausencia de conducta compensatoria inapropiada típica de la bulimia nerviosa | 4. Trastorno por purgas: comportamientos de purgativas recurrentes para influir en el peso o la constitución (p. ej., vómitos autoprovocados, uso incorrecto de laxantes, diuréticos u otros medicamentos) en ausencia de atracones |
| 5. Síndrome de ingesta nocturna de alimentos: episodios recurrentes de ingesta de alimentos por la noche, que se manifiesta por la ingesta de alimentos al despertar del sueño o por un consumo excesivo de alimentos después de cenar. Existe consciencia y recuerdo de la ingesta. La ingesta nocturna de alimentos no se explica mejor por influencias externas, como cambios en el ciclo de sueño-vigilia del individuo o por normas sociales locales. La ingesta nocturna de alimentos causa malestar significativo y/o problemas del funcionamiento. El patrón de ingesta alterado no se explica mejor por el trastorno de atracones u otro trastorno mental, incluso el consumo de sustancias, y no se puede atribuir a otro trastorno clínico o a un efecto de la medicación |
Tabla 9 Criterios diagnósticos del trastorno de la conducta alimentaria o de la ingesta de alimentos no especificado de acuerdo al DSM-5
| DSM-5 (2014) |
|---|
| Trastorno de la conducta alimentaria o de la ingesta de alimentos no especificado |
| Esta categoría se aplica a presentaciones en las que predominan los síntomas característicos de un trastorno de la conducta alimentaria o de la ingesta de alimentos que causan malestar clínicamente significativo o deterioro en lo social, laboral u otras áreas importantes del funcionamiento, pero que no cumplen todos los criterios de ninguno de los trastornos en la categoría diagnóstica de los trastornos de la conducta alimentaria y de la ingesta de alimentos. La categoría del trastorno de la conducta alimentaria o de la ingesta de alimentos no especificado se utiliza en situaciones en las que el clínico opta por no especificar el motivo de incumplimiento de los criterios de un trastorno de la conducta alimentaria y de la ingesta de alimentos específico, e incluye presentaciones en las que no existe suficiente información para hacer un diagnóstico más específico (p. ej., en servicios de urgencias) |
Trastorno de la conducta alimentaria o de la ingesta de alimentos no especificado
Esta categoría aparece en el DSM-5 como el complemento de los trastornos de la conducta alimentaria o de la ingestión de alimentos especificados , ya que se utilizan cuando el clínico no especifica cuál de los criterios de los trastornos específicos falta, esto se debe a que no se cuenta con la suficiente información, no obstante, no se debe olvidar que deben existir síntomas característicos de los trastornos alimentarios y tener una malestar clínicamente significativo, para poder diagnosticarlo.
Conclusiones
- En el DSM-5, la estructura de los trastornos alimentarios cambia, desaparecen los trastornos de la infancia y adolescencia, creando un solo espectro, lo cual permite hacer el diagnóstico de cualquiera de ellos en cualquier edad. Además se pide al clínico realizar especificaciones de gravedad y remisión, lo cual complementará la información de los casos.
- Dados los cambios en la estructura, la definición de los trastornos alimentarios se amplía, ahora su concepción añade a la conducta alimentaria los problemas en la absorción de los alimentos, además de explicitar áreas de deterioro. Esto trae sin lugar a duda consideraciones de mayor número de conductas patológicas en cuanto al comportamiento alimentario, por lo que el clínico tiene una mayor oportunidad de categorizar comportamientos anómalos.
- Los antes llamados trastornos de la infancia, se modifican en cuanto a su edad de diagnóstico, pica y rumiación no sufren grandes cambios, no así el trastorno de evitación/restricción de la ingesta de alimentos, que añade características de las conductas anómalas y de sus consecuencias en el ámbito físico y psicosocial. Y en ella podrían incluirse un buen número de conductas de restricción de alimentos, que tienen su origen en la contaminación de los alimentos u otras ideas que reducen cada vez más la dieta de las personas.
- En el caso de los antes llamados trastornos de la conducta alimentaria de la adolescencia, se incluye al trastorno de atracones, con criterios muy similares al DSM-IV-TR, solo se precisa el criterio de duración y frecuencia del atracón. Lo cual le quita su categoría de "trastorno en investigación", para tener una relevancia semejante a la anorexia o bulimia nerviosa .
- En el caso de la bulimia , se quita la especificación de subtipos, no obstante, se incluye a la antes llamada bulimia no purgativa , debido a que se siguen considerando las conductas compensatorias no purgativas, por lo que el ejercicio y la restricción alimentaria siguen siendo consideradas.
- La anorexia nerviosa es donde observamos mayores cambios en el diagnóstico, en cuanto a solo hablar de bajo peso corporal y la eliminación de la amenorrea como criterio diagnóstico. El tiempo del padecimiento que antes era referido en la amenorrea (3 meses) se considera en los tipos: restrictivo y con atracones/purgas . No debemos olvidar que estos cambios incrementarán los casos de anorexia nerviosa , y esto no se deberá a un repunte de la enfermedad, sino a la reubicación de los casos que tenían importantes síntomas clínicos, pero no cumplían con todos los criterios.
- Los antes llamados trastornos de la conducta alimentaria no especificados en el DSM-5 aparecen como otro trastorno de la conducta alimentaria o de la ingesta de alimentos especificado, considerando que se debe señalar qué criterios no se cumplen, esta área será importante en la investigación clínica, quienes de acuerdo a los hallazgos señalarán su pertinencia.
- Los cambios antes referidos en los trastornos alimentarios y de la ingestión de alimentos , sin lugar a duda impactarán en la epidemiología de estos trastornos -principalmente en anorexia y bulimia nerviosas -. En los casos de pica, rumiación y evitación de alimentos -, su mayor visibilidad, proporcionará nuevos datos de prevalencia y otros campos de investigación poco explorados en las psicopatologías alimentarias.











 nueva página del texto (beta)
nueva página del texto (beta)


