Introducción
En México y en el mundo la incidencia de hernia inguinal está calculada entre 3 y 5%.1 Su historia se remonta a registros de los médicos sumerios en Mesopotamia 4,000 años a.C. donde aparece el concepto de “herniotomía”.2 A lo largo del tiempo se han desarrollado técnicas que refuerzan las paredes del conducto inguinal, con resultados muy variables entre las técnicas. Las técnicas que se desarrollan actualmente bajo el concepto “libre de tensión” utilizan malla sintética y han dado los mejores resultados hasta el momento.3 Ger describe en 1982 la primera reparación herniaria laparoscópica, y en 1992 Arregui y colaboradores describen el procedimiento de reparación transabdominal preperitoneal.4
Aparte de las técnicas de reparación abierta convencionales, la cirugía laparoscópica de mínimo acceso es la técnica preferida por algunos autores. Sin embargo, el debate sobre la vía de abordaje que se debe realizar persiste. En Latinoamérica se calcula que solamente 8% de las hernioplastias se realizan con abordaje laparoscópico.5 Muchos de los estudios publicados que se orientan a la comparación de técnicas de reparación abierta contra el abordaje laparoscópico de mínimo acceso son estudios no aleatorizados.6 Otros estudios, incluyendo metaanálisis, demuestran poca o nula diferencia entre los beneficios de ambos abordajes.7-11
Material y métodos
Se realizó una revisión sistemática de la literatura y un metaanálisis según los parámetros de Cochrane12 para comparar los resultados de ambos abordajes quirúrgicos. Es un tipo de estudio documental, retrospectivo con enfoque cuantitativo. El propósito fue encontrar la información relevante sobre la TL, y TAPP para la reparación de hernias inguinales directas e indirectas. Se realizó la búsqueda de información en bancos digitales reconocidos (ClinicalKey, PubMed y Cochrane). Para el estudio se incluyeron los ensayos clínicos aleatorizados escritos en inglés (excepto Köeninger y colaboradores en 1998 en alemán, que pertenece a la misma serie de pacientes que los estudios de Köeninger y colaboradores y Butters y su equipo)13-15 a partir de 1992, año en el que se introdujo TAPP a la práctica quirúrgica. No se consideró el país de origen o el hospital de procedencia para la inclusión de la información. Para la búsqueda se utilizaron las palabras: hernia inguinal, Lichtenstein, TAPP y los operadores boléanos AND, OR y NOT.
Se incluyeron 13 ensayos clínicos controlados aleatorizados (11 grupos de pacientes), donde se comparaba directamente el abordaje TL contra la TAPP en pacientes con hernioplastia inguinal para la reparación de hernia inguinal directa o indirecta, unilateral o bilateral. Los artículos seleccionados tomaron en cuenta pacientes mayores de 18 años (ambos sexos), a quienes se les realizó hernioplastia con abordaje TL o con TAPP. Asimismo, los artículos excluían a todos aquellos pacientes mayores de 75 años, pacientes con hernias complicadas o recurrentes, pacientes que se tuvieron que intervenir de urgencia, y pacientes con hernias femorales.
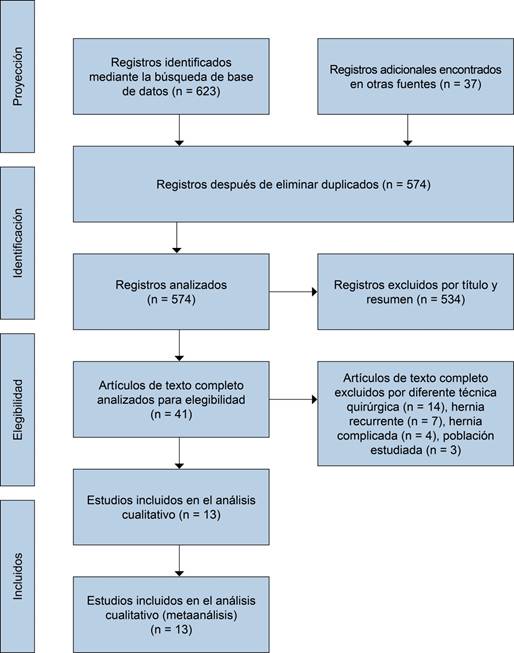
Se utilizó la metodología PRISMA para la inclusión y exclusión de los estudios filtrados. Por medio de las palabras clave se buscaron e identificaron los artículos en las diferentes bases de datos. Se eliminaron los duplicados y los estudios que no cumplían con los criterios de inclusión o exclusión. Con los resultados alcanzados se analizó el texto completo para el análisis de la información y su inclusión en este metaanálisis.16
Se recuperó información sobre las características de cada estudio incluyendo año de publicación, país, número de pacientes que participaron en el estudio, abordajes quirúrgicos utilizados y seguimiento. Se investigó sobre las características de los pacientes incluidos en cada estudio en relación con su edad, sexo y tipo de hernia. Se analizaron los resultados de cada artículo en cuanto a número de cirujanos involucrados, su experiencia, técnica de aleatorización, dolor postoperatorio, dolor crónico, tiempo quirúrgico, tiempo de hospitalización, hematoma, recurrencia e infección. El dolor agudo y crónico fue extraído y reportado en la escala análoga visual del dolor (EVA), y se homologaron todos los resultados en una escala de 0-10. El dolor agudo postoperatorio se analizó en cuatro grupos por temporalidad. El grupo A reporta el dolor en las primeras 12 horas posoperatorias, el grupo B en las 12-24 horas, el grupo C de 24-48 horas y el grupo D de 48-72 horas postquirúrgicas.
Los datos de los estudios seleccionados se organizaron por variable analizada, agrupándolos en diagramas de forest plot. Estos diagramas muestran el peso de cada estudio representado por el tamaño del cuadro, la razón de momios o diferencia significativa estimada por la posición en el eje x y la línea horizontal representa el intervalo de confianza. Se excluyeron de cada grupo de análisis los artículos que no reportaban esa variable en particular.
Se analizaron variables dicotómicas y continuas, en el caso de las variables dicotómicas se calculó la razón de momios y en el caso de las variables continuas se calculó la diferencia significativa. En los estudios que reportan sus resultados con media y rango, se estimó la desviación estándar (DE) utilizando las fórmulas de Luo y colaboradores17 Además, se calculó la heterogeneidad del estudio utilizando la distribución de Pearson o χ2, estableciendo una significancia estadística de p < 0.05. Se reportó el intervalo de confianza (IC95%) para cada valor analizado. Todas las variables se analizaron bajo el modelo efectos aleatorios (random effects).
Para el análisis estadístico y la generación de forest plots se utilizó el programa Review Manager (RevMan 5), versión 5.3 Copenhagen: The Nordic Cochrane Centre, The Cochrane Collaboration, 2014.
Resultados
En la búsqueda se identificaron 574 estudios. Mediante los criterios de inclusión y exclusión y las características de los artículos se seleccionaron 13 ensayos clínicos controlados aleatorizados (11 grupos de pacientes), los cuales comparaban directamente la TL contra la TAPP en la hernioplastia inguinal.13-15,18-27 Los dos artículos de Köeninger y colaboradores13,14 y el de Butters y colaboradores15 comparan al mismo grupo de pacientes en diferente año, por lo que se analizaron como un solo estudio, contando con un total de 11 grupos para el metaanálisis (Figura 1). Los datos generales de los ensayos seleccionados se resumen en la Tabla 1.
Tabla 1: Análisis comparativo entre series de pacientes tratados con técnicas laparoscópicas y abiertas.
| Núm. pacientes | Edad | Sexo masculino/femenino | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Autor | Año | País | Periodo | Lichtenstein | TAPP | Lichtenstein | TAPP | Lichtenstein | TAPP | Seguimiento (meses) |
| Abbas et al.(18) | 2012 | Egipto | Mayo 2008-septiembre 2011 | 97 | 88 | 34.62 ± 11.18 | 35.89 ± 12.104 | 94/3 | 86/2 | 17.9 (8-30) |
| Anadol et al.(19) | 2004 | Turquía | N/A | 25 | 25 | 41.2 ± 10.9 | 41.8 ± 10.8 | 25/0 | 25/0 | 13.5 (8-28) |
| Benedetto et al.(20) | 2017 | España | 2013-2015 | 73 | 61 | 54.7 (27-70) | 52 (31-70) | 68/5 | 48/2 | 12 |
| Hamza et al.(21) | 2010 | Egipto | N/A | 25 | 25 | 35.12 ± 10.11 | 36.73 ± 12.06 | 25/0 | 25/0 | 24 semanas |
| Heikkinen et al.(22) | 1998 | Finlandia | Diciembre 1994-junio 1995 | 20 | 18 | 55.5 (26-29) | 51.0 (34-68) | 20/0 | 17/1 | 17 |
| Koju et al.(23) | 2017 | Nepal | Octubre 2012-marzo 2014 | 51 | 51 | 49.20 ± 18.18 | 44.27 ± 15.04 | N/A | N/A | 12 |
| Köninger et al, Butters et al.(13-15) | 1998, 2004 2007 | Alemania | 12 meses | 76 | 81 | 53 (26-74) | 53 (30-74) | 25/0 | 25/0 | 52 (46-60) |
| Nadim et al.(24) | 2013 | Pakistán | Enero 2011-abril 2012 | 50 | 50 | 35.0 ± 11.07 | 39.50 ± 9.43 | 40/10 | 43/7 | Seis semanas |
| Picchio et al.(25) | 1999 | Letonia | Noviembre 1996-diciembre 1997 | 52 | 52 | 55.2 ± 12.4 | 57.7 ± 11.0 | 40/12 | 37/15 | Cuatro semana |
| Pokorny et al.(26) | 2008 | Austria | 1998-2002 | 69 | 93 | 52 (19-84) | 49 (21-78) | 64/5 | 86/7 | Hasta 36 |
| Salma et al.(27) | 2015 | Pakistán | Enero 2009-diciembre 2009 | 30 | 30 | 61.48 ± 7 | 30/0 | 30/0 | Hospitalización | |
Este metaanálisis incluye un total de 1,172 pacientes, 585 en el grupo a los que se les realizó la TL y 587 en el grupo de la técnica TAPP. Respecto a los cirujanos que intervinieron a los pacientes, en siete artículos fueron realizadas por un grupo de cirujanos,14,18,20,23,25-27 en tres artículos por un solo cirujano,21,22,24 y en un artículo no refieren este dato.19 En cuanto a la experiencia de los cirujanos, siete artículos los reportan como experimentados,14,18,19,21,24-26 un artículo con moderada experiencia22 y tres artículos no lo reportan.20,23,27 La técnica de aleatorización de cada estudio varía, con cuatro artículos con asignación de números aleatorios,21,23,24,26 tres con aleatorización por computadora,20,25,27 dos que utilizan sobres sellados,14,22 uno con asignación por pelotas numeradas18 y un artículo no lo reporta.19
En la Tabla 2A se puede observar cómo en todos los estudios analizados las medias de tiempo quirúrgico fueron mayores en el caso de la cirugía laparoscópica (TAPP). En el cálculo se favorece al grupo TL por una diferencia significativa, 20.80 minutos menor que el grupo TAPP (IC95%, 11.87-29.73, p < 0.00001). La mayoría de los estudios no reportan el periodo quirúrgico que tomaron en cuenta, es decir, si el tiempo contó desde que ingresa el paciente a quirófano, es sedado o inicia el procedimiento, tampoco definen cómo establecen el final de la cirugía.
Tabla 2: Tiempos.
| TAPP | Lichtenstein | Diferencia media | ||||
|---|---|---|---|---|---|---|
| Estudio o subgrupo | Media ± DE | Total | Media ± DE | Total | Peso (%) | IV, aleatorios, IC95% |
| A. Tiempo quirúrgico | ||||||
| Abbas 2012 | 46.19 ± 8.92 | 88 | 45.28 ± 9.850 | 97 | 11.8 | 0.91 [-1.79, 3.61] |
| Anadol 2004 | 57.40 ± 12.22 | 25 | 54.24 ± 14.370 | 25 | 11.0 | 3.16 [-4.23, 10.55] |
| Benedetto 2017 | 100.3 ± 17.50 | 61 | 97.1 ± 10.000 | 73 | 11.5 | 3.20 [-1.75, 8.15] |
| Hamza 2010 | 96.12 ± 22.50 | 25 | 34.21 ± 23.500 | 25 | 9.6 | 61.91 [49.16, 74.66] |
| Heikkinen 1998 | 73.25 ± 19.75 | 18 | 67.75 ± 13.250 | 20 | 10.1 | 5.50 [-5.32, 16.32] |
| Koju 2017 | 96.08 ± 27.08 | 51 | 42.55 ± 5.950 | 51 | 10.9 | 53.53 [45.92, 61.14] |
| Köninger 2004 | 52.00 ± 23.78 | 94 | 48.00 ± 17.270 | 90 | No estimable | |
| Nadim 2013 | 87.10 ± 11.60 | 50 | 55.4 ± 10.730 | 50 | 11.6 | 31.70 [27.32, 36.08] |
| Picchio 1999 | 49.60 ± 5.40 | 25 | 33.9 ± 6.200 | 25 | 11.7 | 15.70 [12.48, 18.92] |
| Pokorny 2008 | 66.00 ± 6.00 | 93 | 48.0 ± 4.500 | 69 | 11.8 | 18.00 [16.38, 19.62] |
| Total (IC95%) | 436 | 435 | 100.0 | 20.80 [11.87, 29.73] | ||
| TAPP = transabdominal preperitoneal. | ||||||
| Heterogeneidad: Tau(2) = 174.50; χ2 = 358.00, df = 8 (p < 0.00001); I(2) = 98%. | ||||||
| Prueba de efecto general: Z = 4.57 (p = 0.00001). | ||||||
| B. Tiempo de hospitalización | ||||||
| Abbas 2012 | 1.25 ± 1.18 | 88 | 1.26 ± 0.87 | 97 | 12.4 | -0.01 [-0.31, 0.29] |
| Anadol 2004 | 2.24 ± 0.97 | 25 | 1.52 ± 0.51 | 25 | 11.1 | 0.72 [0.29, 1.15] |
| Benedetto 2017 | 1.03 ± 0.25 | 61 | 1.41 ± 0.67 | 73 | 13.6 | -0.38 [-0.55, -0.21] |
| Hamza 2009 | 1.16 ± 0.47 | 25 | 1.20 ± 0.50 | 25 | 12.7 | -0.04 [-0.31, 0.23] |
| Koju 2017 | 2.23 ± 0.62 | 51 | 2.96 ± 0.20 | 51 | 13.5 | -0.73 [-0.91, -0.55] |
| Nadim 2013 | 2.78 ± 0.64 | 50 | 3.50 ± 0.67 | 50 | 12.9 | -0.72 [-0.98, -0.46] |
| Picchio 1999 | 2.30 ± 0.10 | 52 | 2.20 ± 0.10 | 52 | 14.1 | 0.10 [0.06, 0.14] |
| Pokorny 2008 | 5.00 ± 0.33 | 93 | 5.00 ± 0.00 | 69 | No estimable | |
| Salma 2015 | 1.61 ± 1.43 | 30 | 1.46 ± 0.52 | 30 | 9.8 | 0.15 [-0.39, 0.69] |
| Total (IC95%) | 475 | 472 | 100.0 | -0.14 [-0.45, 0.17] | ||
| TAPP = transabdominal preperitoneal. | ||||||
| Heterogeneidad: Tau(2) = 0.17; χ2 = 148.77, df = 7 (p < 0.00001); I(2) = 95%. | ||||||
| Prueba de efecto general: Z = 0.90 (p = 0.37). | ||||||
TAPP = transabdominal preperitoneal.
Heterogeneidad: Tau2 = 0.17; χ2 = 148.77, df = 7 (p < 0.00001); I2 = 95%.
Prueba de efecto general: Z = 0.90 (p = 0.37).
Cinco estudios reportan tiempo de estancia hospitalaria (Tabla 2B). Otros estudios registran el tiempo de regreso al trabajo o a las actividades diarias, pero con metodologías distintas, por lo que no fueron tomados en cuenta, la mayoría de estos estudios reportan que el grupo TL tardaba más tiempo en retornar a las actividades diarias. En el caso de tiempo de hospitalización el rango fue de uno a 10 días de hospitalización. La diferencia media entre grupos es de 0.14 días (IC95%, -0.45, 0.17, p = 0.37). Se desconocen los sistemas y/o servicios de salud a los que pertenecían los pacientes, así como protocolos y políticas hospitalarias de cada estudio.
De los 13 estudios incluidos sólo cinco reportan infección de la herida quirúrgica en su muestra (Tabla 3A). En el forest plot se puede observar la tendencia que favorece significativamente a TAPP, el cálculo muestra una razón de 0.26 (IC95%, 0.07-0.99, p = 0.05).
Tabla 3: Complicaciones agudas.
| TAPP | Lichtenstein | Razón de Momios | ||||
|---|---|---|---|---|---|---|
| Estudio o subgrupo | Eventos | Total | Eventos | Total | Peso (%) | M-H, aleatorios, IC95% |
| A. Infección | ||||||
| Abbas 2012 | 0 | 88 | 3 | 97 | 20.0 | 0.15 [0.01, 3.00] |
| Benedetto 2017 | 0 | 61 | 2 | 73 | 19.2 | 0.23 [0.01, 4.94] |
| Hamza 2010 | 1 | 25 | 1 | 25 | 22.4 | 1.00 [0.06, 16.93] |
| Koju 2017 | 0 | 51 | 2 | 51 | 19.1 | 0.19 [0.01, 4.11] |
| Pokorny 2008 | 0 | 84 | 2 | 63 | 19.2 | 0.15 [0.01, 3.09] |
| Total (IC95%) | 309 | 309 | 100.0 | 0.26 [0.07, 0.99] | ||
| Total de eventos | 1 | 10 | ||||
| TAPP = transabdominal preperitoneal. | ||||||
| Heterogeneidad: Tau(2) = 0.00; χ2 = 1.19, df = 4 (p = 0.88); I(2) = 0%. | ||||||
| Prueba de efecto general: Z = 1.97 (p = 0.05). | ||||||
| B. Hematoma | ||||||
| Abbas 2012 | 7 | 88 | 8 | 97 | 37.7 | 0.96 [0.33, 2.77] |
| Benedetto 2017 | 4 | 61 | 5 | 73 | 22.8 | 0.95 [0.24, 3.72] |
| Heikkinen 1998 | 0 | 18 | 1 | 20 | 4.0 | 0.35 [0.01, 9.18] |
| Picchio 1999 | 2 | 52 | 4 | 52 | 13.9 | 0.48 [0.08, 2.74] |
| Pokorny 2008 | 7 | 84 | 3 | 63 | 21.7 | 1.82 [0.45, 7.33] |
| Total (IC95%) | 303 | 305 | 100.0 | 0.96 [0.50, 1.84] | ||
| Total de eventos | 20 | 21 | ||||
| TAPP = transabdominal preperitoneal. | ||||||
| Heterogeneidad: Tau(2) = 0.00; χ2 = 1.78, df = 4 (p = 0.78); I(2) = 0%. | ||||||
| Prueba de efecto general: Z = 1.12 (p = 0.91). | ||||||
TAPP = transabdominal preperitoneal.
Heterogeneidad: Tau2 = 0.00; χ2 = 1.78, df = 4 (p = 0.78); I2 = 0%.
Prueba de efecto general: Z = 1.12 (p = 0.91).
Cinco estudios reportan hematoma en sus resultados (Tabla 3B). El grupo TL presentó un caso más de hematoma postquirúrgico (20 vs. 21). La razón de momios es de 0.26 favoreciendo a TAPP (IC95%, 0.50-1.84), pero el resultado no es estadísticamente significativo (p = 0.91).
Se incluyeron en total seis estudios para el análisis del dolor agudo postoperatorio, ya que lo reportaban utilizando la escala análoga visual del dolor (EVA) en escala 0-10 (Tabla 4). Otros estudios utilizaban dosis y frecuencia de medicación, pero por la heterogeneidad de los resultados se excluyeron.
Tabla 4: Dolor postoperatorio.
| TAPP | Lichtenstein | Diferencia media | ||||
|---|---|---|---|---|---|---|
| Estudio o subgrupo | Media ± DE | Total | Media ± DE | Total | Peso (%) | IV, aleatorios, IC95% |
| A. 0-12 horas | ||||||
| Anadol 2004 | 3.89 ± 0.82 | 25 | 5.41 ± 1.3 | 25 | 61.2 | -1.52 [-2.12, -0.92] |
| Hamza 2010 | 5.80 ± 1.50 | 25 | 6.50 ± 3.5 | 25 | 10.0 | -0.70 [-2.19, 0.79] |
| Salma 2015 | 4.43 ± 1.59 | 30 | 6.23 ± 1.87 | 30 | 28.8 | -1.80 [-2.68, -0.92] |
| Total (IC95%) | 80 | 80 | 100.0 | -1.52 [-1.99, -1.05] | ||
| TAPP = transabdominal preperitoneal. | ||||||
| Heterogeneidad: Tau(2) = 0.00; χ2 = 1.55, df = 2 (p = 0.46); I(2) = 0%. | ||||||
| Prueba de efecto general: Z = 6.31 (p = 0.00001). | ||||||
| B. 12-24 horas | ||||||
| Anadol 2004 | 2.09 ± 0.87 | 25 | 3.720 ± 1.130 | 25 | 16.7 | -1.63 [-2.19, -1.07] |
| Benedetto 2017 | 2.60 ± 1.00 | 61 | 4.600 ± 0.833 | 73 | 17.0 | -2.00 [-2.32, -1.68] |
| Hamza 2010 | 4.13 ± 1.20 | 25 | 4.630 ± 2.220 | 25 | 15.6 | -0.50 [-1.49, 0.49] |
| Koju 2017 | 2.00 ± 0.63 | 51 | 3.900 ± 0.740 | 51 | 17.1 | -1.90 [-2.17, -1.63] |
| Nadim 2013 | 6.64 ± 1.97 | 50 | 8.360 ± 1.420 | 50 | 16.4 | -1.72 [-2.39, -1.05] |
| Picchio 1999 | 3.10 ± 0.20 | 52 | 2.700 ± 0.200 | 52 | 17.2 | 0.40 [0.32, 0.48] |
| Total (IC95%) | 264 | 276 | 100.0 | -1.23 [-2.49, 0.03] | ||
| TAPP = transabdominal preperitoneal. | ||||||
| Heterogeneidad: Tau(2) = 2.40; χ2 = 509.62, df = 5 (p = 0.00001); I(2) = 99%. | ||||||
| Prueba de efecto general: Z = 1.91 (p = 0.06). | ||||||
| C. 24-48 horas | ||||||
| Anadol 2004 | 1.47 ± 0.70 | 25 | 1.73 ± 0.45 | 25 | 35.3 | -0.26 [-0.59, 0.07] |
| Nadim 2013 | 5.28 ± 2.01 | 50 | 6.90 ± 2.22 | 50 | 27.7 | -1.62 [-2.45, -0.79] |
| Picchio 1999 | 2.30 ± 0.20 | 52 | 1.80 ± 0.1 | 52 | 37.0 | 0.50 [0.44, 0.56] |
| Total (IC95%) | 127 | 127 | 100.0 | -0.36 [-1.22, 0.51] | ||
| TAPP = transabdominal preperitoneal. | ||||||
| Heterogeneidad: Tau(2) = 0.53; χ2 = 44.48, df = 2 (p = 0.00001); I(2) = 96%. | ||||||
| Prueba de efecto general: Z = 0.80 (p = 0.42). | ||||||
| D. 48-72 horas | ||||||
| Anadol 2004 | 0.94 ± 0.42 | 25 | 1.31 ± 0.59 | 25 | 54.6 | -0.37 [-0.65, -0.09] |
| Nadim 2013 | 3.70 ± 1.56 | 50 | 5.22 ± 2.18 | 50 | 45.4 | -1.52 [-2.26, -0.78] |
| Total (IC95%) | 75 | 75 | 100.0 | -0.89 [-2.01, 0.23] | ||
| TAPP = transabdominal preperitoneal. | ||||||
| Heterogeneidad: Tau(2) = 0.58; χ2 = 8.03, df = 1 (p = 0.005); I(2) = 88%. | ||||||
| Prueba de efecto general: Z = 1.56 (p = 0.12). | ||||||
TAPP = transabdominal preperitoneal.
Heterogeneidad: Tau2 = 0.58; χ2 = 8.03, df = 1 (p = 0.005); I2 = 88%.
Prueba de efecto general: Z = 1.56 (p = 0.12).
El grupo A (primeras 12 horas postoperatorias) se conformó por tres estudios (Tabla 4A). Se observa una diferencia media que favorece a TAPP de -1.52 (IC95%, -1.99, -1.05), valor p ≤ 0.00001.
El grupo B (12-24 horas postquirúrgicas) agrupa a cinco estudios (Tabla 4B). La diferencia media es de -1.23 en favor de TAPP (IC95%, -2.49, -0.03), valor p ≤ 0.06.
En cuanto al grupo C (24-48 horas) el análisis de tres estudios arroja una diferencia media de -0.36 en favor del grupo TAPP, (IC95%, -1.22, -0.51), valor p = 0.42 (Tabla 4C).
El último grupo (48-72 horas postoperatorias) sólo es descrito por dos estudios (Tabla 4D). En éstos la diferencia media es de -0.89 en favor de TAPP (IC95%, -2.01, -0.23), valor p = 0.12.
Cuatro estudios reportan dolor crónico (Tabla 5A). En el grupo TL se presentaron 15 eventos más que en el grupo TAPP (21 vs. seis). En el cálculo acumulado la razón de momios de 0.32 en favor de TAPP (IC95%, 0.13-0.82), presenta un valor p = 0.02.
Tabla 5: Complicaciones crónicas.
| TAPP | Lichtenstein | Razón de Momios | ||||
|---|---|---|---|---|---|---|
| Estudio o subgrupo | Eventos | Total | Eventos | Total | Peso (%) | M-H, aleatorios, IC95% |
| A. Dolor crónico | ||||||
| Abbas 2012 | 2 | 88 | 7 | 97 | 34.4 | 0.30 [0.06, 1.48] |
| Benedetto 2017 | 1 | 61 | 9 | 73 | 20.0 | 0.12 [0.01, 0.96] |
| Heikkinen 1998 | 0 | 18 | 1 | 20 | 8.3 | 0.35 [0.01, 9.18] |
| Pokorny 2008 | 3 | 85 | 4 | 66 | 37.4 | 0.57 [0.12, 2.63] |
| Total (IC95%) | 252 | 256 | 100.0 | 0.32 [0.13, 0.82] | ||
| Total de eventos | 6 | 21 | ||||
| TAPP = transabdominal preperitoneal. | ||||||
| Heterogeneidad: Tau(2) = 0.00; χ2 = 1.46, df = 3 (p = 0.69); I(2) = 0%. | ||||||
| Prueba de efecto general: Z = 2.38 (p = 0.02) | ||||||
| B. Recurrencia | ||||||
| Abbas 2012 | 3 | 88 | 5 | 97 | 28.5 | 0.65 [0.15, 2.80] |
| Benedetto 2017 | 4 | 61 | 4 | 73 | 29.8 | 1.21 [0.29, 5.06] |
| Hamza 2010 | 1 | 25 | 0 | 25 | 5.8 | 3.12 [0.12, 80.39] |
| Koju 2017 | 3 | 51 | 0 | 51 | 6.8 | 7.43 [0.37, 147.67] |
| Nadim 2013 | 3 | 50 | 6 | 50 | 29.1 | 0.47 [0.11, 1.99] |
| Total (IC95%) | 275 | 296 | 100.0 | 0.92 [0.42, 2.00] | ||
| Total de eventos | 14 | 15 | ||||
| TAPP = transabdominal preperitoneal. | ||||||
| Heterogeneidad: Tau(2) = 0.00; χ2 = 3.67, df = 4 (p = 0.45); I(2) = 0%. | ||||||
| Prueba de efecto general: Z = 0.21 (p = 0.83). | ||||||
TAPP = transabdominal preperitoneal.
Heterogeneidad: Tau2 = 0.00; χ2 = 3.67, df = 4 (p = 0.45); I2 = 0%.
Prueba de efecto general: Z = 0.21 (p = 0.83).
En el grupo TAPP se presentaron 14 casos de recurrencia de hernia inguinal, mientras que en el grupo TL 15, esto en los cinco estudios que lo reportan (Tabla 5B). El forest plot muestra una tendencia que favorece al grupo TAPP, con una razón de momios de 0.92 (IC95%, 0.42-2.00), valor p = 0.83.
Discusión
Un procedimiento quirúrgico cuenta con muchas variables y factores que dificultan el estudio y comparación entre los resultados de uno u otro abordaje. Es difícil realizar un ensayo controlado aleatorizado que tome en cuenta y controle todas estas variables como el tiempo, dolor, complicaciones, etc. Por esta razón, no toda la bibliografía encontrada medía las mismas variables. Se realizó esta revisión sistemática con el fin de analizar los resultados de estos ensayos. Se discutirá cada variable analizada a continuación:
En lo que respecta a la duración de la cirugía, se establece que la técnica abierta tiene menor duración comparada con la técnica laparoscópica, en este análisis se observa una diferencia significativa en el tiempo. Estos resultados concuerdan con algunos estudios previos.7-9,11 Se podría explicar por la menor dificultad técnica de la cirugía abierta y la complejidad de la técnica laparoscópica en condiciones no ideales de la cavidad (adherencias).
De los estudios que registraron el tiempo de hospitalización de los pacientes, no se encontró diferencia significativa entre las técnicas, algunos artículos refieren menor tiempo de hospitalización en el caso de TAPP, pero sin significancia.15,21
En el caso de infección de herida quirúrgica existieron más casos en la técnica abierta con significancia estadística. Aunque sólo cinco estudios reportan esta complicación.
El hematoma postquirúrgico se presentó en menos de 10% de los pacientes, no se encontró diferencia estadísticamente significativa entre los grupos.
No fue fácil el análisis del dolor agudo, la técnica para evaluarlo en cada artículo era distinta. Algunos utilizaban la escala análoga del dolor, otros la medicación e incluso algunos sólo un sistema binario, preguntando si había dolor o no. Además, el tiempo postquirúrgico en el que se evaluó el dolor difería en muchos artículos.
Respecto a los hallazgos, se puede observar una tendencia hacia menor presentación de dolor agudo en el grupo TAPP, encontrando una diferencia significativa en las primeras 12 horas postquirúrgicas. Los demás grupos analizados no mostraron diferencias estadísticamente significativas, pero sí una tendencia en favor del grupo TAPP.
En el caso de esta variable se debe tomar en consideración que la EVA es subjetiva, y depende del control analgésico que se le dé a cada paciente.
Se necesitan más ensayos clínicos aleatorizados para comparar estos abordajes, además deben contar con mayor control, registro y reporte de las variables y resultados. En este metaanálisis observamos algunas ventajas de la técnica laparoscópica TAPP frente a TL, principalmente en cuestión de dolor y complicaciones agudas, excepto en el caso del tiempo quirúrgico, el cual es menor en la técnica abierta.
La variabilidad del tiempo de seguimiento de cada estudio dificulta el análisis de las complicaciones crónicas a largo plazo.
En el caso del dolor crónico se puede establecer que la técnica TAPP presenta menor riesgo frente a la TL. Se encontró una diferencia significativa en este estudio, lo que va acorde a estudios previos.11,28 En el caso de la técnica abierta se realiza una incisión mayor, además de la disección del cordón espermático y el músculo cremáster, lo que se podría asociarse a mayor dolor crónico, mientras que con la técnica TAPP existe una disección de peritoneo parietal que ocasiona una peritonitis local, relacionándose posiblemente con mayor dolor agudo postoperatorio.
La recurrencia de hernias inguinales se observó en más pacientes del grupo TAPP versus el TL, pero al realizar el análisis no se encontró diferencia estadísticamente significativa entre las técnicas. Es posible que sea necesario el estudio de una población mayor. La experiencia del cirujano y otros factores podrían estar relacionados con esta complicación.
Este metaanálisis es uno de los pocos que se han establecido en relación con la hernioplastia inguinal TAPP vs. Lichtenstein, por lo que la información de ensayos o estudios se vuelve compleja por la cantidad de variables presentes en los procedimientos. Si bien no existe diferencia significativa, este estudio aporta fundamentos para la comprensión de las variables de este tipo de procedimientos.











 nueva página del texto (beta)
nueva página del texto (beta)