Introducción
La anestesia regional con frecuencia se emplea en procedimientos obstétricos, ortopédicos y urológicos, comúnmente los anestésicos locales intratecales y epidurales se combinan con opioides para prolongar la analgesia; sin embargo, éstos no prolongan el tiempo de bloqueo motor y pueden atenuar la respuesta al estrés quirúrgico, además de asociarse con efectos secundarios como depresión respiratoria, retención urinaria, prurito, inestabilidad hemodinámica, náusea y emesis. Existen otros fármacos que pueden potenciar la antinocicepción, entre los que destacan epinefrina, clonidina, ketamina, y neostigmina.
A nivel celular, interviene en más de 300 actividades enzimáticas, sus principales aplicaciones clínicas se relacionan al antagonismo de los canales de calcio y los receptores N-metil D-aspartato (NMDA) antagonizando los receptores de glutamato (principal neurotransmisor excitatorio cerebral) y disminuyendo el calcio intracelular. La forma de aplicación clínica que más se utiliza es el sulfato de magnesio (MgSO4), también ha demostrado tener un papel importante en la sepsis, manejo de la preeclampsia, eclampsia, hipokalemia, protector contra isquemia miocárdica en cirugía de corazón, crisis asmática y control del dolor crónico. Otras propiedades del mismo son: analgésico, potenciador de la relajación neuromuscular, disminución de pérdidas hemáticas (vasodilatador e hipotensión), efecto anticoagulante (antagonista del calcio que interviene en la cascada de la coagulación).
A nivel neuroaxial también se han observado propiedades analgésicas. Esto se debe a la regulación del flujo de calcio intracelular y al antagonismo de los receptores N-metil D-aspartato (NMDA). La variabilidad de la analgesia viene dada por la limitación del paso de la molécula a través de la barrera hematoencefálica. Se ha observado que potencia el efecto analgésico de los opioides, disminuyendo su consumo hasta en 25%, puede suprimir el dolor neuropático e incrementar la duración de la analgesia.1
El sulfato de magnesio (MgSO4) es un fármaco de bajo costo si lo comparamos con otros coadyuvantes actualmente usados, destacando su alto rango de seguridad a dosis terapéuticas, ya que presenta efectos muy adversos.
En los últimos 20 años ha habido diferentes estudios en los cuales se ha especulado sobre su uso como un coadyuvante por vía intratecal, si bien su mecanismo aún no ha sido estudiado por completo, su uso se remonta al año 1906 cuando Haubold y Meltzer administraron de 1 a 2 gramos en un paciente logrando bloqueo motor y sensitivo por tres horas.2 En la época moderna Lejuste y colaboradores reportaron en 1985 los efectos de la administración de 1 g de magnesio intratecal de forma accidental en una paciente embarazada de 22 años produciendo un bloqueo motor que duró 90 minutos con recuperación completa.3 Derivado de estas observaciones Buvanendran y su equipo realizaron el primer estudio prospectivo aleatorizado en humanos, en el que se comparó magnesio y fentanilo sin anestésico local vs. fentanilo con placebo en pacientes en trabajo de parto, la duración de la anestesia fue satisfactoriamente prolongada en el grupo de magnesio; midieron la baricidad del sulfato de magnesio (MgSO4) mezclado con fentanilo, usando un refractómetro, y encontraron que el fentanilo mezclado con solución salina normal es ligeramente hipobárico respecto al líquido cefalorraquídeo, asimismo cuando se añaden 100 mg de sulfato de magnesio (MgSO4) el fentanilo se comporta como hiperbárico, en este estudio cuando se utilizó la bupivacaína hiperbárico se incrementó significativamente la duración de la anestesia espinal, sin observar este resultado cuando se empleó bupivacaína isobárica. Estas observaciones han sido de interés debido a la heterogeneidad de los resultados en la amplia investigación realizada en torno a los adyuvantes, elevando la sospecha de un mecanismo relacionado con la baricidad de la mezcla (aportada por el magnesio) en el efecto anestésico logrado.4
La anestesia regional es una técnica segura y poco costosa que provee una respuesta autonómica, somática y endocrina durante el transoperatorio, su seguridad ha sido ampliamente evaluada, por lo que se ha convertido en una de las herramientas que más emplean los especialistas en anestesiología. En la década de los 80 se realizaron diversos ensayos con el uso de anestésico local y opioides por vía peridural y subaracnoidea. Durante los últimos años se han realizado múltiples estudios de investigación con el uso de sulfato de magnesio (MgSO4) como adyuvante para diferentes técnicas anestésicas y analgésicas sistémicas, regionales y locales, en los cuales se ha comprobado su efectividad ampliando la duración del bloqueo sensitivo y motor y mejorando el perfil de analgesia durante y posterior al periodo operatorio.
Existe investigación reciente que ha comparado el uso de opioides más sulfato de magnesio (MgSO4) como adyuvante con resultados favorables, sin alteraciones hemodinámicas y sin efectos secundarios en las poblaciones estudiadas.
Material y métodos
Estrategias de búsqueda e identificación de estudios: se realizó una búsqueda sistematizada por los dos investigadores principales de ensayos clínicos controlados desde 1998 hasta 2018 publicados en idioma español e inglés, utilizando los motores de búsqueda de Medline, PubMed, EMBASE, RefSeek, TripDataBase, ResearchGate, Ovid, ScopeMed, Hindawi y Google Scholar, con las palabras clave/términos MeSH: subaracnoideo, intratecal, espinal, peridural, neuroaxial y magnesio. Los resultados fueron comparados y sólo aquéllos que cumplieron satisfactoriamente los criterios de búsqueda fueron revisados con el moderador. Asimismo se realizó una búsqueda de metadatos mediante el motor de búsqueda Crossref, con una estrategia de revisión de referencias cruzadas. Se compilaron los resultados de ambos investigadores.
Selección de estudios: los datos fueron colectados mediante un formato electrónico desarrollado en Google Forms con base en los criterios de inclusión y exclusión mediante la revisión de resúmenes por dos investigadores de manera individual, se generaron dos bases de datos que fueron comparadas por el moderador. El moderador hizo una revisión cotejando la veracidad de los datos para evitar errores de transcripción, se resolvieron las controversias y discrepancias mediante una lista comparativa y el análisis de los datos, lo cual permitió generar una base de datos final para el análisis cualitativo.
Criterios de inclusión y exclusión: se incluyeron estudios prospectivos del tipo ensayo clínico controlado, aleatorizado, ciego y doble ciego, en los cuales se empleó bloqueo neuroaxial lumbar con técnica subaracnoideo y peridural, en los que se emplearon anestésico local combinados con adyuvantes del tipo opioides lipofílicos y magnesio en poblaciones adultas sin importar el procedimiento quirúrgico realizado. Se excluyeron los estudios en los cuales se empleó otro tipo de adyuvantes como benzodiacepinas u opioides hidrofílicos, aquéllos en los que el grupo control no tuvo anestésico local y/o se emplearon otros medicamentos como la dexmedetomidina y la dexametasona (excepto en aquellos estudios en los que se presentaron grupos independientes donde se administró magnesio + anestésico local y se utilizaron controles sin otros fármacos, en cuyo caso se extrajo la población de estudio incluyente), posterior al análisis cualitativo se eliminaron estudios cuyos resultados no fueron reportados en desviación estándar, los que no se encontraron en su totalidad en la red para su análisis, los que no evaluaron los pronósticos establecidos por el estudio, aquéllos en los que se combinaron dosis peridural y/o subaracnoideo y/o intravenoso de sulfato de magnesio (MgSO4) y aquéllos en los que la infusión fue continua y en los cuales se emplearon diferentes anestésico local en el grupo experimental y control.
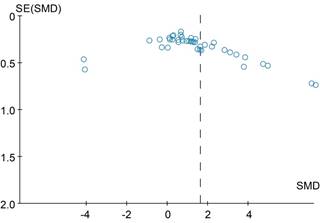
Evaluación del sesgo de publicación: se realizó evaluación del sesgo de publicación o no publicación de resultados dependiendo la naturaleza de los mismos, se corroboró la presencia de éstos en las Tablas de datos así como su descripción y análisis, de manera intencionada se hizo una búsqueda de cartas al editor y notas aclaratorias relacionadas con controversias en dichos estudios, se eliminó el sesgo de publicación mediante el uso de referencias cruzadas así como diferentes motores de búsqueda en sitios diferentes de indexación, el sesgo de lenguaje se eliminó mediante la inclusión del idioma inglés y español. El sesgo de reporte selectivo se eliminó mediante el uso de dos bases de datos con dos investigadores en independiente con la evaluación de un moderador. Se evaluó el riesgo de sesgo mediante funnel plot en búsqueda de asimetría (Figura 1).
Evaluación de la calidad de la investigación: se evaluó la calidad en la investigación, usando de manera independiente por cada autor la escala JADAD, la cual consiste en dos puntos si reporta aleatorización, dos puntos si reporta ciego, y un punto si reporta outcome de todos los pacientes reclutados. Sólo se incluyeron estudios con una escala mayor de tres puntos.
Evaluación de pronósticos/variables: el pronóstico principal evaluado fue la duración del bloqueo sensitivo, que se definió como el tiempo desde la administración neuroaxial de los fármacos hasta el inicio del dolor referido por el paciente en la EVA ≥ 3/10 y/o el primer requerimiento de analgésico y/o la regresión de dos segmentos de la altura máxima del bloqueo evaluado mediante la técnica pin prick, los pronósticos secundarios fueron la duración del bloqueo motor, que se definió como el tiempo desde la administración neuroaxial de los fármacos hasta que el paciente logró un Bromage 0, el tiempo de inicio del bloqueo sensitivo que se definió como el tiempo desde la administración hasta la ausencia de dolor a nivel de T10 mediante la técnica de pin prick (cada cinco minutos durante 25 minutos). El tiempo de inicio del bloqueo motor se definió como el tiempo entre la administración y el Bromage 3. Estas variables fueron evaluadas en diferentes subpoblaciones, subaracnoideo vs. peridural (se evaluó el tiempo de instalación del bloqueo sensitivo y motor), fentanilo vs. sulfato de magnesio (MgSO4) (se evaluó la duración del bloqueo sensitivo), isobárica vs. hiperbárico (duración del bloqueo sensitivo).
Manejo de datos: los datos fueron compilados mediante la base de datos electrónica generada por Google Forms, donde fueron compilados de manera independiente por los dos autores principales, ambas bases de datos fueron comparadas y evaluadas por el moderador, las discrepancias fueron evaluadas mediante la reinspección de los artículos originales. Los datos fueron procesados por el programa estadístico RevMan 5.3.
Análisis
Las características individuales de cada estudio se resumen en la Tabla 1, se emplearon técnicas metaanalíticas para la combinación de datos de variables continuas con la diferencia de medias estandarizadas con un CI (intervalo de confianza) de 95%, usando un modelo de efectos aleatorios (Random Effects), se consideró diferencia estadística cuando el IC 95% no incluyó 0. El análisis de sensibilidad se realizó con respecto al grupo control usando salina u opioides vs. el grupo experimental magnesio en presencia de múltiples grupos de intervención en los que se emplearon diferentes dosis de sulfato de magnesio (MgSO4) y/o fentanilo, se extrajo la muestra de ambas dosis y se comparó cada una duplicando la muestra de los controles. Se evaluó la heterogeneidad utilizando I2, el cual describe el porcentaje de variación en los hallazgos de los estudios que es debido a las diferencias entre los estudios más que al azar. Debido a que se detectó una heterogeneidad significativa, se asumió que no existía ningún efecto verdadero en los datos que fuese constante entre las diferentes poblaciones, por esta causa se empleó el modelo de efectos aleatorios. Se realizó el análisis de los subgrupos en función de las variables, inicio del bloqueo sensitivo e inicio del bloqueo motor, en los grupos subaracnoideo y peridural; asimismo, se evaluó un segundo subgrupo en relación con la duración del bloqueo sensitivo entre el grupo sulfato de magnesio (MgSO4) y fentanilo y un tercer grupo entre el empleo del anestésico local isobárica e hiperbárico.
Tabla 1:
| Autor | Tipo de estudio | Año | JADAD | Tipo de cirugía | N | Control (n) | MgSO4 (n) | Concentración de Mg (%) | Vol. de fármacos (mL) | AL | Dosis de AL (μg) | Opioide | Dosis de opioide (μg) | Intervención dosis de Mg (μg) | Baricidad de al usado | Administrado vía SUBA | Administrado vía epidural |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Anshu(24) | RCT | 2017 | 5 | CG | 60 | 30 | 30 | 10 | 3.5 | BUPI | 15 | NA | NA | 50 | HB | BUPI/Mg | NA |
| Arora(25) | RCT | 2015 | 4 | OBS | 60 | 30 | 30 | 50 | 2.25 | BUPI | 10 | FENTA | 12.5 | 50 | HB | BUPI/Mg/FENTA | NA |
| Attari(26) | RCT | 2013 | 5 | NEURO | 105 | 70 | 35 | 50 | 3.6 | BUPI | 15 | FENTA | 25 | 50 | HB | BUPI/Mg/FENTA | NA |
| Attia(27) | RCT-DB | 2016 | 3 | CG | 20 | 20 | 20 | NA | 3 | BUPI | 12.5 | NA | NA | 50 | HB | BUPI/Mg | NA |
| Banihashem(28) | RCT-DB | 2015 | 5 | OBS | 80 | 40 | 40 | NA | 2.5 | BUPI | 10 | NA | NA | 50 | HB | BUPI/Mg | NA |
| Chaudhary 100 mg(29) | RCT-DB | 2016 | 5 | ORT | 60 | 30 | 30 | 50 | 3 | BUPI | 14 | NA | NA | 100 | HB | BUPI/Mg | NA |
| Chaudhary 50 mg(29) | RCT-DB | 2016 | 5 | ORT | 60 | 30 | 30 | 50 | 3 | BUPI | 14 | NA | NA | 50 | HB | BUPI/Mg | NA |
| Dayioglu(30) | RCT | 2009 | 5 | ORT | 60 | 30 | 30 | 15 | 4.4 | BUPI | 6 | FENTA | 10 | 50 | HB | BUPI/Mg/FENTA | NA |
| Dori(31) | RCT-DB | 2016 | 5 | ORT | 140 | 70 | 70 | 50 | 2.5 | BUPI | 10 | FENTA | 25 | 50 | HB | BUPI/Mg/FENTA | NA |
| El samahy(32) | RCT | 2008 | 4 | URO | 50 | 25 | 25 | 15 | 4.4 | BUPI | 10 | FENTA | 25 | 50 | ISOB | NR | NR |
| Elsharkawy(33) | RCT | 2018 | 5 | OBS | 60 | 30 | 30 | 10 | 25 | LEVOBUPI | 100 | NA | NA | 500 | ISOB | NR | Mg |
| Ghatak(34) | RCT-DB | 2010 | 3 | CG | 60 | 30 | 30 | NR | 19 | BUPI | 95 | NA | NA | 50 | ISOB | NA | BUPI/Mg |
| Gupta(35) | RCT | 2018 | 5 | CV | 60 | 40 | 20 | 10 | 17 | ROPI | 112.5 | FENTA | 50 | 100 | NA | NA | ROPI/Mg/FENTA |
| Hamalatha 50 mg(36) | RCT | 2017 | 5 | CG | 60 | 30 | 30 | 50 | 3.4 | LEVOBUPI | 15 | NA | NA | 50 | HB | LEVO-BUPI/Mg | NA |
| Hasanein R(37) | RCT | 2013 | 5 | OBS | 80 | 38 | 40 | 10 | 9.5 | BUPI | 10 | FENTA | 50 | 50 | ISOB | NA | Mg/FENTA |
| Hamalatha 100 mg(36) | RCT | 2017 | 5 | CG | 60 | 30 | 30 | 50 | 3.4 | LEVOBUPI | 15 | NA | NA | 100 | HB | LEVO-BUPI/Mg | NA |
| Katiyar 100 mg(38) | RCT | 2015 | 5 | CG | 60 | 30 | 30 | NR | 3.5 | BUPI | 15 | FENTA | 25 | 100 | HB | BUPI/Mg/FENTA | NA |
| Katiyar 50 mg(38) | RCT | 2015 | 5 | CG | 60 | 30 | 30 | NR | 3.5 | BUPI | 15 | FENTA | 25 | 50 | HB | BUPI/Mg/FENTA | NA |
| Khalili(39) | RCT-DB | 2011 | 5 | ORT | 79 | 39 | 40 | 50 | 3.2 | BUPI | 15 | NA | NA | 100 | ISOB | BUPI/Mg | NA |
| Khandelwal(40) | RCT-DB | 2017 | 5 | CG | 60 | 30 | 30 | 10 | 3.1 | BUPI | 15 | NA | NA | 50 | HB | BUPI/Mg | NA |
| Khezri(41) | RCT | 2012 | ORT | 90 | 60 | 30 | 10 | 3.5 | BUPI | 15 | FENTA | 25 | 50 | HB | BUPI/Mg/FENTA | NA | |
| Limbu(42) | RCT-DB | 2018 | 5 | ORT | 60 | 30 | 30 | 50 | 3.1 | BUPI | 15 | NA | NA | 75 | HB | BUPI/Mg | NA |
| Malleeswaran(43) | RCT | 2010 | 5 | ORT | 60 | 30 | 30 | 50 | 2.6 | BUPI | 10 | FENTA | 25 | 50 | HB | BUPI/Mg/FENTA | NA |
| Nagre(6) | RCT | 2017 | 5 | CV | 60 | 30 | 30 | NR | 11 | LEVOBUPI | 25 | FENTA | 50 | 100 | NR | NA | LEVO/BUPI/FENTA/Mg |
| Nath(44) | RCT | 2012 | 5 | GINE | 60 | 30 | 30 | NR | 2.5 | BUPI | 12.5 | FENTA | 25 | 100 | HB | BUPI/Mg/FENTA | NA |
| Omar(45) | RCT | 2018 | 3 | CG | 100 | 50 | 50 | 10 | 15 | LEVOBUPI | 14 | NA | NA | 50 | ISOB | NA | Mg |
| Ozalevli(46) | RCT | 2005 | 5 | ORT | 100 | 50 | 50 | 5 | 3.5 | BUPI | 10 | FENTA | 25 | 50 | ISOB | BUPI/Mg/FENTA | NA |
| Pandya(47) | RCT | 2013 | 3 | CG | 60 | 30 | 30 | 50 | 3.2 | BUPI | 15 | NA | NA | 100 | HB | BUPI/Mg | NA |
| Rana(48) | RCT-DB | 2016 | 5 | GINE | 60 | 30 | 30 | 10 | 2.2 | BUPI | 8.5 | FENTA | 20 | 50 | HB | BUPI/Mg/FENTA | NA |
| Rashad(49) | RCT | 2015 | 3 | ORT | 40 | 20 | 20 | 10 | 3.5 | BUPI | 15 | NA | NA | 50 | HB | BUPI/Mg | NA |
| Sarma(50) | RCT | 2015 | 5 | OBS | 60 | 30 | 39 | 50 | 2.25 | BUPI | 10 | FENTA | 12.5 | 50 | HB | BUPI/Mg/FENTA | NA |
| Sayed-Ahmed(51) | RCT | 2018 | 3 | OBS | 56 | 28 | 28 | 10 | 3.5 | BUPI | 2.5 | FENTA | 12.5 | 100 | HB | Mg/FENTA | NR |
| Shahi(52) | RCT-DB | 2014 | 5 | ORT | 80 | 40 | 40 | NR | 15 | BUPI | 70 | NA | NA | 50 | ISOB | NA | BUPI/Mg |
| Shoeibi(53) | RCT | 2007 | 5 | OBS | 80 | 40 | 40 | 10 | 2 | LIDO | 75 | NA | NA | 50 | ISOB | LIDO/Mg | NA |
| Shruthi(54) | RCT-DB | 2016 | 5 | CG | 40 | 20 | 20 | NR | 16 | BUPI | 75 | NA | NA | 50 | ISOB | NA | BUPI/Mg |
| Shukla(55) | RCT | 2011 | 4 | ORT | 60 | 30 | 30 | 50 | 3.1 | BUPI | 15 | NA | NA | 50 | HB | BUPI/Mg | NA |
| Theert(56) | RCT | 2016 | 5 | CG | 40 | 20 | 20 | 50 | 3.2 | BUPI | 13.7 | NA | NA | 100 | HB | BUPI/Mg | NA |
| Vasure(57) | RCT-DB | 2016 | 5 | ORT | 60 | 20 | 40 | 50 | 2.6, 3, 3.1 | BUPI | 12.5 | FENTA | 25 | 50 | HB | BUPI/Mg/FENTA | NA |
| Wapang(58) | RCT-DB | 2014 | 5 | ORT | 60 | 30 | 30 | 50 | 2.6 | BUPI | 12.5 | NA | NA | 50 | HB | BUPI/Mg | NA |
| Xiao(59) | RCT-DB | 2017 | 5 | OBS | 60 | 30 | 30 | 50 | 3 | BUPI | 15 | SUFENTA | 5 | 50 | HB | Mg/FENTA | NA |
| Yadav 100 mg(60) | RCT-DB | 2015 | 5 | CG | ? | ? | ? | NA | 3.5 | BUPI | 15 | FENTA | 25 | 100 | HB | BUPI/Mg/FENTA | NA |
| Yadav 50 mg(60) | RCT-DB | 2015 | 5 | CG | ? | ? | ? | NA | 3.5 | BUPI | 15 | FENTA | 25 | 50 | HB | BUPI/Mg/FENTA | NA |
| Yousef(61) | RCT | 2010 | 5 | OBS | 90 | 45 | 45 | 5 | 22 | BUPI | 25 | FENTA | 100 | 500 | ISOB | NA | Mg |
RCT = randomized controlled trial (ensayo clínico aleatorizado), DB = double blind (doble ciego), ORT = ortopedia, CG = Cirugía General, URO = urología, OBS = obstetricia, GINE = ginecológica, mL = mililitro, μg = microgramos; BUPI = bupivacaína, FENTA = fentanilo, Mg = magnesio, SUFENTA = sufentanilo, LevoBUPI = levobupivacaína, HB = hiperbárico, IB = isobárica, NA = no aplica.
Resultados
Se obtuvo un total de 373 referencias, 311 mediante la estrategia de búsqueda regular y 62 obtenidas mediante búsqueda de referencias cruzadas y metadatos, se analizó el Abstract obteniendo 141 para la aplicación de criterios de inclusión y exclusión, 114 artículos cumplieron con criterios de inclusión, excluyéndose de éstos 27 (no realizados en poblaciones humanas, reportes de caso, reportes de toxicidad y administración accidental, revisiones de literatura, revisiones sistemáticas y metaanálisis), se revisaron los 92 artículos restantes eliminando 27 por el empleo de otros adyuvantes sin grupo control de anestésico local en solitario y/o con fentanilo (ocho comparando con dexmedetomidina, cuatro clonidina, siete midazolam, tres con otros opioides). De los 68 artículos incluidos para el análisis cualitativo, se eliminaron 24 estudios durante el análisis cualitativo. Rheza Faiz,4 Bamgbade5 no se realizaron como bloqueo neuroaxial lumbar; Nagre6 realizó bloqueo torácico; Buvanendran,7 Rhadika8 eliminado por no incluir anestésico local; se elimimiaron Unlengc,9 Arcioni,10 Kharturia,11 Jabalameli12 por no contener resultados de desviaciones estándar; Cannata, Gardette, Schoeffler son mencionados en el metaanálisis de Morrison y colaboradores como datos recopilados vía telefónica, por lo cual se eliminaron; Marzouk,13 Paul14 se eliminaron por no encontrarse los artículos en la red; Farzanegan,15 Bilir,16 Rhadika,8 Lee,17 Donadi18 y Banwait19 evaluaron sólo variables de dolor postoperatorio; Wilder Smith20 utilizó una ruta de administración endovenosa; Radwan21 fue eliminado debido a que empleó una técnica de infusión continua epidural; Lenin22 fue eliminado debido a que en ambos grupos se utilizó magnesio; Paleti23 fue eliminado debido a que se comparó vs. midazolam solamente (Figura 2).
Se incluyeron 44 artículos durante la revisión cuantitativa con una población total de 2,962 pacientes, cuatro de ellos reportaron el uso de dos dosis diferentes sulfato de magnesio (MgSO4) 50/100 mg, las cuales se añadieron al análisis de forma independiente vs. el mismo control. Sólo 36 estudios mencionaron la característica del anestésico local hiperbárico (25) vs. isobárica (11), sólo 23 estudios reportaron la variable inicio del bloqueo motor (cuatro fueron por administración peridural (PD), 19 por administración subaracnoideo), 28 reportaron la duración del bloqueo motor (3 peridural y 25 ubaracnoideo) 30 estudios reportaron inicio del bloqueo sensitivo (5 peridural 25 subaracnoideo), sólo 10 estudios fueron aplicables para la evaluación del pronóstico sulfato de magnesio (MgSO4) vs. fentanilo (se excluyeron 13 que reportaron administración de fentanilo + sulfato de magnesio (MgSO4), dos estudios no reportaron desviaciones estándar). De los estudios incluidos que analizaron la aplicación con otros adyuvantes diferentes al fentanilo, pero contaron con grupo control libre de adyuvantes, sólo se extrajo la población compatible con la inclusión. 13 estudios evaluaron cirugía ortopédica, 13 cirugía abdominal no obstétrica, 11 cirugía obstétrica, uno cirugía ginecológica, dos cirugía vascular, uno cirugía urológica y uno neurocirugía. De los estudios antes mencionados en 34 de ellos la administración de sulfato de magnesio (MgSO4) fue subaracnoideo y sólo en nueve fue peridural.
En el análisis cualitativo en el grupo peridural se evaluó una población de 628 pacientes, siendo el grupo control de 323 pacientes y el grupo estudio magnesio de 305 pacientes; la dosis de sulfato de magnesio (MgSO4) fue de 5 mg en cinco estudios, 100 mg en dos estudios y 500 mg en dos de ellos. En cuanto al uso de opioides se usó fentanilo en tres casos en dosis de 50 microgramos en dos estudios y 100 microgramos en un estudio. Sólo en cinco estudios se reporta la concentración de sulfato de magnesio (MgSO4), siendo de 10% en cuatro casos y de 5% en una de las muestras. La dosis de sulfato de magnesio (MgSO4) que se usó fue de 50 mg en cinco estudios, 100 mg en dos estudios y 500 mg en dos más.
Se incluyeron 34 estudios en los que la intervención fue subaracnoideo, con una población total de 2,178 en la que el grupo control consta de 1,104 pacientes y de 1,074 el grupo estudio. La concentración del sulfato de magnesio (MgSO4) fue de 10% en seis casos, 15% en dos casos, 50% en 18 casos, en el resto no se menciona. El volumen de la dosis administrada registrada fue de 2.25 a 3.5 mililitro (mL), en 32 casos el anestésico local se usó bupivacaína, en dos levobupivacaína y en un estudio lidocaína al 10%. En cuanto a la baricidad, en 30 estudios la combinación fue hiperbárico, y en cuatro muestras se administró combinación isobárica (Tabla 1). En 18 estudios se usaron opioides como coadyuvantes, el más usado fue fentanilo a dosis de 10 microgramos en un estudio, 12.5 microgramos en tres estudios, 20 microgramos en un estudio y 25 microgramos en 12 estudios; sólo en un estudio se utilizó sufentanilo a dosis de 5 microgramos. En cuanto a la dosis de sulfato de magnesio (MgSO4), en nueve estudios se administró una dosis de 100 mg, en 24 estudios 50 mg y en un estudio 75 mg.
En ninguno de estos estudios se administraron dosis subaracnoideo y peridural combinadas (Tabla 1).
El análisis comparativo de todas las variables se realizó mediante la diferencia de medias estandarizadas con efectos aleatorios en un intervalo de confianza de 95%. En el análisis sobre la duración del bloqueo neuroaxial que comparó el uso de magnesio versus control, se analizó la muestra de 43 ensayos clínicos controlados con un total de 1,483 pacientes para el grupo magnesio (con dosis de 50 y 100 mg) y 1,479 para el grupo control, resultando en una diferencia de medias estandarizada = 1.54 (1.13 a 1.95 IC 95% p < 0.00001) en favor del grupo magnesio, con una heterogeneidad significativa (I2 = 96% p < 0.00001) (Tabla 2).
Tabla 2: Duración del bloqueo sensitivo neuroaxial.
| Magnesio | Control | |||||
|---|---|---|---|---|---|---|
| Estudio o subgrupo | Media ± DE | Total | Media ± DE | Total | Peso (%) | Diferencia significativa IV, aleatorio, IC 95% |
| Anshu 2017 | 220.78 ± 9.4 | 30 | 165.78 ± 17.6 | 30 | 2.1 | 3.85 [2.97, 4.72] |
| Arora 2015 | 284 ± 15 | 30 | 246 ± 11 | 30 | 2.1 | 2.85 [2.12, 3.58] |
| Attari 2013 | 96.1 ± 15.3 | 35 | 93.9 ± 25.4 | 35 | 2.2 | 0.10 [-0.37, 0.57] |
| Attia 2016 | 157 ± 36 | 20 | 112 ± 15 | 20 | 2.1 | 1.60 [0.88, 2.32] |
| Banihashem 2015 | 64.28 ± 10.07 | 40 | 61.33 ± 10.16 | 40 | 2.2 | 0.29 [-0.15, 0.73] |
| Buvanendran 2002 | 75 ± 27.5 | 25 | 60 ± 25 | 25 | 2.2 | 0.56 [-0.00, 1.13] |
| Chaudhary 2016, 100 mg | 303.73 ± 42.99 | 30 | 208.07 ± 41.89 | 30 | 2.2 | 2.2 [1.57, 2.88] |
| Chaudhary 2016, 50 mg | 248.53 ± 41.33 | 30 | 208.07 ± 41.89 | 30 | 2.2 | 0.96 [0.42, 1.50] |
| Dayioglu 2009 | 161.9 ± 37.6 | 30 | 135.7 ± 52.7 | 30 | 2.2 | 0.56 [0.05, 1.08] |
| Dori 2016 | 330.76 ± 80.9 | 70 | 280.98 ± 60.33 | 70 | 2.2 | 0.69 [0.35, 1.04] |
| El Samahy 2008 | 175 ± 23.6 | 25 | 138 ± 20.4 | 25 | 2.2 | 1.65 [1.00, 2.30] |
| El-Sharkawy 2018 | 311.3 ± 21.4 | 30 | 153.1 ± 22.18 | 30 | 1.8 | 7.16 [5.75, 8.58] |
| Ghatak 2010 | 130.33 ± 33.94 | 30 | 123 ± 28.8 | 30 | 2.2 | 0.23 [-0.28, 0.74] |
| Gupta 2018 | 248.4 ± 19.46 | 20 | 194.35 ± 39.76 | 20 | 2.1 | 1.69 [0.96, 2.43] |
| Hamalatha 2017, 100 mg | 245.5 ± 48.8 | 30 | 165.1 ± 34.3 | 30 | 2.2 | 1.88 [1.27, 2.50] |
| Hamalatha 2017, 50 mg | 207.5 ± 34.4 | 30 | 165.1 ± 34.3 | 30 | 2.2 | 1.22 [0.66, 1.77] |
| Hasanein R 2013 | 169 ± 50 | 38 | 105 ± 41 | 40 | 2.2 | 1.39 [0.89, 1.89] |
| Kandhelwal 2017 | 123 ± 16.6 | 30 | 94 ± 24.4 | 30 | 2.2 | 1.37 [0.81, 1.94] |
| Katiyar 2015, 100 mg | 328.13 ± 115.302 | 30 | 374.3 ± 128.058 | 30 | 2.2 | -0.37 [-0.88, 0.14] |
| Katiyar 2015, 50 mg | 274.87 ± 91.57 | 30 | 374.3 ± 128.058 | 30 | 2.2 | -0.88 [-1.41, -0.35] |
| Khalili 2011 | 178 ± 44.4 | 40 | 167.4 ± 32 | 39 | 2.2 | 0.27 [-0.17, 0.71] |
| Khezri MB 2012 | 133.7 ± 13.6 | 30 | 189.83 ± 13.25 | 30 | 2.1 | -4.13 [-5.04, -3.21] |
| Limbu 2017 | 92.33 ± 13.57 | 30 | 88.67 ± 15.48 | 30 | 2.2 | 0.25 [-0.26, 0.76] |
| Malleeswaran 2010 | 229.3 ± 15.1 | 30 | 187.7 ± 11 | 30 | 2.1 | 3.11 [2.34, 3.87] |
| Nagre 2017 | 250.2 ± 64.2 | 30 | 93 ± 28.26 | 30 | 2.1 | 3.13 [2.36, 3.90] |
| Nath 2012 | 291.4 ± 18.6 | 30 | 263.9 ± 23.3 | 30 | 2.2 | 1.29 [0.73, 1.85] |
| Omar 2018 | 294.98 ± 21.67 | 50 | 153.96 ± 10.04 | 50 | 1.9 | 8.29 [7.05, 9.52] |
| Ozlaevi 2005 | 173.6 ± 19.7 | 50 | 160.7 ± 19.5 | 50 | 2.2 | 0.65 [0.25, 1.06] |
| Pandya 2013 | 204.3 ± 6.34 | 30 | 169.7 ± 7.9 | 30 | 2.0 | 4.77 [3.75, 5.79] |
| Paul 2005 | 382.1 ± 46.9 | 30 | 180.8 ± 31.3 | 30 | 2.0 | 4.98 [3.93, 6.04] |
| Radhika 2018 | 143.4 ± 39.57 | 30 | 107 ± 25.82 | 30 | 2.2 | 1.08 [0.53, 1.62] |
| Rana 2017 | 192 ± 50.67 | 30 | 177.13 ± 62.42 | 30 | 2.2 | 0.26 [-0.25, 0.77] |
| Rashad 2015 | 136.2 ± 2.7 | 20 | 132.25 ± 2.48 | 20 | 2.1 | 149 [0.78, 2.20] |
| Said Ahmed 2008 | 168 ± 18.5 | 40 | 155 ± 18.2 | 40 | 2.2 | 0.70 [0.25, 1.15] |
| Sarma 2015 | 284 ± 15 | 30 | 246 ± 11 | 30 | 2.1 | 2.85 [2.12, 3.58] |
| Sayed-Ahmed 2018 | 226.8 ± 2.59 | 28 | 189.2 ± 3.5 | 28 | 1.3 | 12.04 [9.67, 14.41] |
| Shahi 2014 | 266.3 ± 60.9 | 40 | 157.3 ± 23.8 | 40 | 2.2 | 2.33 [1.76, 2.91] |
| Shoeibi 2007 | 160.8 ± 49.1 | 40 | 113.3 ± 27.4 | 40 | 2.2 | 1.18 [0.71, 1.66] |
| Shruthi 2016 | 95.75 ± 11.84 | 20 | 55.5 ± 8.57 | 20 | 2.0 | 3.82 [2.74, 4.89] |
| Shukla 2011 | 265 ± 65 | 30 | 194 ± 55 | 30 | 2.2 | 1.16 [0.61, 1.71] |
| Theerth 2016 | 244.67 ± 51.56 | 30 | 235.33 ± 55.78 | 30 | 2.2 | 0.17 [-0.34, 0.68] |
| Vasure 2016 | 136 ± 8.21 | 20 | 180 ± 12.56 | 20 | 2.0 | -4.06 [-5.19, -2.94] |
| Wapang 2014 | 184.5 ± 11.92 | 30 | 175.5 ± 11.25 | 30 | 2.2 | 0.77 [0.24, 1.29] |
| Xiao 2017 | 183 ± 11 | 30 | 148 ± 9 | 30 | 2.1 | 3.44 [2.62, 4.25] |
| Yousef 2010 | 139 ± 36 | 45 | 127.9 ± 34 | 45 | 2.2 | 0.31 [-0.10, 0.73] |
| Yudav 2015, 100 mg | 276.6 ± 125.2 | 18 | 272.8 ± 91.6 | 16 | 2.2 | 0.03 [-0.64, 0.71] |
| Yudav 2015, 50 mg | 252.5 ± 65.3 | 19 | 272.8 ± 91.6 | 16 | 2.2 | -0.25 [-0.92, 0.41] |
| Total (IC 95%) | 1,483 | 1,479 | 100.0 | 1.54 [1.13, 1.95] | ||
Heterogeneidad: Tau2 = 1.96; χ2 = 1,056.22, df = 46 (p < 0.00001). I2 = 96%. Prueba del efecto general: Z = 7.30 (p < 0.00001).
En el análisis de subgrupos en relación con su baricidad se obtuvo un total de 1,755 pacientes (880 para el grupo sulfato de magnesio (MgSO4) y 875 para el grupo control) en el subgrupo hiperbárico (HB), con una diferencia de medias estandarizada 1.55 (1.0 a 2.09 IC 95% p < 0.00001) heterogeneidad I2 = 96% p < 0.00001, en el grupo ISOB se incluyeron 817 pacientes (408 sulfato de magnesio (MgSO4), 409 control) con una diferencia de medias estandarizada 2.32 (1.41-3.24 IC 95% p < 0.00001) heterogeneidad de I2 =96% p < 0.00001, lo cual demuestra un efecto significativamente mayor en el grupo sulfato de magnesio (MgSO4) ISOB (Tabla 3).
Tabla 3: Duracion del bloqueo neuroaxial sensitivo en relación a su baricidad.
| Magnesio | Control | |||||
|---|---|---|---|---|---|---|
| Estudio o subgrupo | Media ± DE | Total | Media ± DE | Total | Peso (%) | Diferencia significativa IV, aleatorio, IC 95% |
| 2.5.1 hiperbárico | ||||||
| Yudav 2015, 50 mg | 252.5 ± 65.3 | 19 | 272.8 ± 91.6 | 16 | 3.5 | -0.25 [-0.92, 0.41] |
| Yudav 2015, 100 mg | 276.6 ± 125.2 | 18 | 272.8 ± 91.6 | 16 | 3.5 | 0.03 [-0.64, 0.71] |
| Xiao 2017 | 183 ± 11 | 30 | 148 ± 9 | 30 | 3.4 | 3.44 [2.62, 4.25] |
| Theerth 2016 | 244.67 ± 51.56 | 30 | 235.33 ± 55.78 | 30 | 3.6 | 0.17 [-0.34, 0.68] |
| Shukla 2011 | 265 ± 65 | 30 | 194 ± 55 | 30 | 3.6 | 1.16 [0.61, 1.71] |
| Sayed-Ahmed 2018 | 226.8 ± 2.59 | 28 | 189.2 ± 3.5 | 28 | 2.2 | 12.04 [9.67, 14.41] |
| Sarma 2015 | 284 ± 15 | 30 | 246 ± 11 | 30 | 3.5 | 2.85 [2.12, 3.58] |
| Rashad 2015 | 136.2 ± 2.7 | 20 | 132.25 ± 2.48 | 20 | 3.5 | 1.49 [0.78, 2.20] |
| Rana 2017 | 192 ± 50.67 | 30 | 177.13 ± 62.42 | 30 | 3.6 | 0.26 [-0.25, 0.77] |
| Pandya 2013 | 204.3 ± 6.34 | 30 | 169.7 ± 7.9 | 30 | 3.3 | 4.77 [3.75, 5.79] |
| Nath 2012 | 291.4 ± 18.6 | 30 | 263.9 ± 23.3 | 30 | 3.6 | 1.29 [0.73, 1.85] |
| Malleeswaran 2010 | 229.3 ± 15.1 | 30 | 187.7 ± 11 | 30 | 3.4 | 3.11 [2.34, 3.87] |
| Limbu 2017 | 92.33 ± 13.57 | 30 | 88.67 ± 15.48 | 30 | 3.6 | 0.25 [-0.26, 0.76] |
| Khezri MB 2012 | 133.7 ± 13.6 | 30 | 189.83 ± 13.25 | 30 | 3.3 | -4.13 [-5.04, -3.21] |
| Katiyar 2015, 50 mg | 274.87 ± 91.57 | 30 | 374.3 ± 128.058 | 30 | 3.6 | -0.88 [-1.41, -0.35] |
| Katiyar 2015, 100 mg | 328.13 ± 115.302 | 30 | 374.3 ± 128.058 | 30 | 3.6 | -0.37 [-0.88, 0.14] |
| Kandhelwal 2017 | 123 ± 16.6 | 30 | 94 ± 24.4 | 30 | 3.6 | 1.37 [0.81, 1.94] |
| Hamalatha 2017, 50 mg | 207.5 ± 34.4 | 30 | 165.1 ± 34.3 | 30 | 3.6 | 1.22 [0.66, 1.77] |
| Hamalatha 2017, 100 mg | 245.5 ± 48.8 | 30 | 165.1 ± 34.3 | 30 | 3.5 | 1.88 [1.27, 2.50] |
| Dori 2016 | 330.76 ± 80.9 | 70 | 280.98 ± 60.33 | 70 | 3.6 | 0.69 [0.35, 1.04] |
| Dayioglu 2009 | 161.9 ± 37.6 | 30 | 135.7 ± 52.7 | 30 | 3.6 | 0.56 [0.05, 1.08] |
| Chaudhary 2016, 50 mg | 248.53 ± 41.33 | 30 | 208.7 ± 41.89 | 30 | 3.6 | 0.96 [0.42, 1.50] |
| Chaudhary 2016, 100 mg | 303.73 ± 42.99 | 30 | 208.7 ± 41.89 | 30 | 3.5 | 2.22 [1.57, 2.88] |
| Banwait 2012 | 340 ± 28.8 | 30 | 164 ± 17.1 | 30 | 2.9 | 7.33 [5.89, 8.78] |
| Banihashem 2015 | 64.28 ± 10.07 | 40 | 61.33 ± 10.16 | 40 | 3.6 | 0.29 [-0.15, 0.73] |
| Attia 2016 | 157 ± 36 | 20 | 112 ± 15 | 20 | 3.5 | 1.60 [0.88, 2.32] |
| Attari 2013 | 96.1 ± 15.3 | 35 | 93.9 ± 25.4 | 35 | 3.6 | 0.10 [-0.37, 0.57] |
| Arora 2015 | 284 ± 15 | 30 | 246 ± 11 | 30 | 3.5 | 2.85 [2.12, 3.58] |
| Anshu 2017 | 220.78 ± 9.4 | 30 | 165.78 ± 17.6 | 30 | 3.4 | 3.85 [2.97, 4.72] |
| Subtotal (IC 95%) | 880 | 875 | 100.0 | 1.55 [1.00, 2.09] | ||
| Heterogeneidad: Tau2 = 2.12; χ2 = 664.73, df = 28 (p < 0.00001). I2 = 96%. Prueba del efecto general: Z = 5.52 (p < 0.00001). | ||||||
| 2.5.2 isobárico | ||||||
| Yousef 2010 | 139 ± 36 | 45 | 127.9 ± 34 | 45 | 9.5 | 0.31 [-0.10, 0.73] |
| Shruthi 2016 | 95.75 ± 11.84 | 20 | 55.5 ± 8.57 | 20 | 8.5 | 3.82 [2.74, 4.89] |
| Shoeibi 2007 | 160.8 ± 49.1 | 40 | 113.3 ± 27.4 | 40 | 9.4 | 1.18 [0.71, 1.66] |
| Shahi 2014 | 266.3 ± 60.9 | 40 | 157.3 ± 23.8 | 40 | 9.3 | 2.33 [1.76, 2.91] |
| Ozlaevi 2005 | 173.6 ± 19.7 | 50 | 160.7 ± 19.5 | 50 | 9.5 | 0.65 [0.25, 1.06] |
| Omar 2018 | 294.98 ± 21.67 | 50 | 153.96 ± 10.04 | 50 | 8.2 | 8.29 [7.05, 9.52] |
| Khalili 2011 | 178 ± 44.4 | 40 | 167.4 ± 32 | 39 | 9.5 | 0.27 [-0.17, 0.71] |
| Hasanein R 2013 | 169 ± 50 | 38 | 105 ± 41 | 40 | 9.4 | 1.39 [0.89, 1.89] |
| Ghatak 2010 | 130.33 ± 33.94 | 30 | 123 ± 28.08 | 30 | 9.4 | 0.23 [-0.28, 0.74] |
| El-Sharkawy 2018 | 311.3 ± 21.4 | 30 | 153.1 ± 22.18 | 30 | 7.9 | 7.16 [5.75, 8.58] |
| El Samahy 2008 | 175 ± 23.6 | 25 | 138 ± 20.4 | 25 | 9.2 | 1.65 [1.00, 2.30] |
| Subtotal (IC 95%) | 408 | 409 | 100.0 | 2.32 [1.41, 3.24] | ||
Heterogeneidad: Tau2 = 2.12; χ2 = 664.73, df = 28 (p < 0.00001). I2 = 96%. Prueba del efecto general: Z = 5.52 (p < 0.00001).
Heterogeneidad: Tau2 = 2.25; χ2 = 289.26, df = 10 (p < 0.00001). I2 = 97%. Prueba del efecto general: Z = 4.98 (p < 0.00001).
Prueba de diferencias de subgrupos: χ2 = 2.05, df = 1 (p < 0.15). I2 = 51.2%.
En el análisis sobre la duración del bloqueo neuroaxial con los adyuvantes, sulfato de magnesio (MgSO4) versus fentanilo se obtuvieron datos de ocho publicaciones, dos de ellas con diferentes dosis (50 y 100 mg de magnesio), 265 pacientes para el grupo magnesio (Mg) y 270 pacientes para el grupo fentanilo, obteniendo una diferencia de medias estandarizada 0.26 (1.07-1.58 p = 0.71), con una heterogeneidad de (I2 = 97%, p < 0.00001), sin mostrar una diferencia estadísticamente significativa entre ambos grupos (Tabla 4).
Tabla 4: Duración del bloqueo neuroaxial MgSO4 vs fentanilo.
| Magnesio | Control | |||||
|---|---|---|---|---|---|---|
| Estudio o subgrupo | Media ± DE | Total | Media ± DE | Total | Peso (%) | Diferencia significativa IV, aleatorio, IC 95% |
| Arora 2015 | 284 ± 15 | 30 | 246 ± 11 | 30 | 10.0 | 2.85 [2.12, 3.58] |
| Katiyar 2015, 100 mg | 328.13 ± 115.302 | 30 | 374.3 ± 128.058 | 30 | 10.2 | -0.37 [-0.88, 0.14] |
| Katiyar 2015, 50 mg | 274.87 ± 91.57 | 30 | 374.3 ± 128.058 | 30 | 10.2 | -0.88 [-1.41, -0.35] |
| Khezri MB 2012 | 132.06 ± 11.47 | 30 | 183.83 ± 13.25 | 30 | 9.9 | -4.12 [-5.04, -3.21] |
| Rana 2017 | 192 ± 50.67 | 30 | 177.13 ± 62.42 | 30 | 10.2 | 0.26 [-0.25, 0.77] |
| Sarma 2015 | 284 ± 15 | 30 | 246 ± 11 | 30 | 10.0 | 2.85 [2.12, 3.58] |
| Sayed-Ahmed 2018 | 247.2 ± 8.17 | 28 | 205.7 ± 3.06 | 28 | 9.3 | 6.63 [5.26, 8.01] |
| Vasure 2016 | 136 ± 8.21 | 20 | 180 ± 21.56 | 20 | 9.9 | -2.64 [-3.51, -1.77] |
| Yudav 2015, 100 mg | 276.6 ± 125.2 | 18 | 360 ± 132.1 | 21 | 10.1 | -0.63 [-1.28, 0.01] |
| Yudav 2015, 50 mg | 252.5 ± 65.3 | 19 | 360 ± 132.1 | 21 | 10.1 | -1.00 [-1.66, -0.33] |
| Total (IC 95%) | 265 | 270 | 100.0 | 0.26 [-1.07, 1.58] | ||
Heterogeneidad: Tau2 = 4.39; χ2 = 344.84, df = 9 (p < 0.00001). I2 = 97%.
Prueba del efecto general: Z = 0.38 (p = 0.71).
En la duración del bloqueo motor se realizó un análisis de subgrupos de 180 pacientes, en el grupo peridural (90 magnesio y 90 control) resultando en una diferencia de medias estandarizada de 4.52 (1.45 a 7.59 IC 95% p = 0.004) heterogeneidad I2 = 97% p < 0.00001 y para el grupo subaracnoideo 1,702 pacientes (854 magnesio y 848 control) con una diferencia de medias estandarizada 0.71 (0.35 a 1.08 CI 95% p < 0.0001) y heterogeneidad I2 = 92% p < 0.00001. Dejando un total de diferencia de medias estandarizada 0.99 (0.58 a 1.40 IC 95% p < 0.00001) heterogeneidad I2 = 94%. En el análisis de diferencia de subgrupos se encontró I2 =82.9 p = 0.02 (Tabla 5) mostrando mayor efecto con la administración peridural .
Tabla 5: Duración del bloqueo motor neuroaxial.
| Magnesio | Control | |||||
|---|---|---|---|---|---|---|
| Estudio o subgrupo | Media ± DE | Total | Media ± DE | Total | Peso (%) | Diferencia significativa IV, aleatorio, IC 95% |
| 2.2.1 subaracnoideo | ||||||
| Anshu 2017 | 271.44 ± 34.72 | 30 | 180 ± 18.41 | 30 | 3.2 | 3.25 [2.46, 4.03] |
| Arora 2015 | 210 ± 10 | 30 | 186.3 ± 12 | 30 | 3.4 | 2.12 [1.48, 2.76] |
| Attari 2013 | 130.2 ± 15.7 | 35 | 126.4 ± 25.5 | 35 | 3.6 | 0.18 [-0.29, 0.65] |
| Attia 2016 | 126 ± 36 | 20 | 263 ± 48 | 20 | 3.0 | -3.16 [-4.12, -2.21] |
| Banihashem 2015 | 31.38 ± 39.37 | 20 | 56.75 ± 32.35 | 20 | 3.4 | -0.69 [-1.33, -0.05] |
| Chaudhary 2016, 100 mg | 217.3 ± 40.03 | 30 | 157.97 ± 33.46 | 30 | 3.5 | 1.59 [1.00, 2.17] |
| Chaudhary 2016, 50 mg | 163.6 ± 37.89 | 30 | 157.97 ± 33.46 | 30 | 3.5 | 0.16 [-0.35, 0.66] |
| Dayioglu 2009 | 86.3 ± 23.7 | 30 | 82 ± 36 | 30 | 3.5 | 0.14 [-0.37, 0.65] |
| Hamalatha 2017, 100 mg | 219.5 ± 38.4 | 30 | 155 ± 29 | 30 | 3.4 | 1.87 [1.26, 2.48] |
| Hamalatha 2017, 50 mg | 183.2 ± 24.2 | 30 | 155 ± 29 | 30 | 3.5 | 1.04 [0.50, 1.58] |
| Kandhelwal 2017 | 138.3 ± 25.7 | 30 | 116.3 ± 16.4 | 30 | 3.5 | 1.01 [0.47, 1.55] |
| Katiyar 2015, 100 mg | 228.1 ± 96.18 | 30 | 211.93 ± 43.92 | 30 | 3.5 | 0.21 [-0.29, 0.72] |
| Katiyar 2015, 50 mg | 212.5 ± 49.505 | 30 | 211.93 ± 43.92 | 30 | 3.5 | 0.01 [-0.49, 0.52] |
| Khalili 2011 | 120 ± 13.1 | 40 | 122 ± 18.2 | 39 | 3.6 | -0.13 [-0.57, 0.32] |
| Khezri MB 2012 | 118 ± 14.65 | 30 | 119.5 ± 14.87 | 30 | 3.5 | -0.10 [-0.61, 0.41] |
| Limbu 2017 | 222.33 ± 59.77 | 30 | 204.13 ± 56.89 | 30 | 3.5 | 0.31 [-0.20, 0.82] |
| Malleeswaran 2010 | 200 ± 17.8 | 30 | 175.3 ± 18.3 | 30 | 3.5 | 1.35 [0.79, 1.91] |
| Nath 2012 | 240.6 ± 16.1 | 30 | 236.8 ± 10.8 | 30 | 3.5 | 0.27 [-0.23, 0.78] |
| Ozlaevi 2005 | 142.5 ± 21 | 50 | 140.6 ± 17 | 50 | 3.6 | 0.10 [-0.29, 0.49] |
| Pandya 2013 | 175.25 ± 7.69 | 30 | 145.75 ± 8.34 | 30 | 3.2 | 3.63 [2.79, 4.47] |
| Rana 2017 | 155.1 ± 59.79 | 30 | 148.37 ± 60.12 | 30 | 3.5 | 0.11 [-0.40, 0.62] |
| Rashad 2015 | 117.85 ± 2.7 | 20 | 118.55 ± 2.76 | 20 | 3.4 | -0.25 [-0.87, 0.37] |
| Sarma 2015 | 210 ± 10 | 30 | 186.3 ± 12 | 30 | 3.4 | 2.12 [1.48, 2.76] |
| Shukla 2011 | 251 ± 51 | 30 | 140 ± 34 | 30 | 3.4 | 2.53 [1.84, 3.22] |
| Wapang 2014 | 156.5 ± 12.26 | 30 | 148.5 ± 12.05 | 30 | 3.5 | 0.65 [0.13, 1.17] |
| Xiao 2017 | 148 ± 12 | 17 | 125 ± 10 | 17 | 3.2 | 2.03 [1.19, 2.88] |
| Yousef 2010 | 136 ± 36 | 45 | 127.9 ± 34 | 45 | 3.6 | 0.23 [-0.19, 0.64] |
| Yudav 2015, 100 mg | 237 ± 111.7 | 18 | 210 ± 44.1 | 16 | 3.4 | 0.30 [-0.37, 0.98] |
| Yudav 2015, 50 mg | 216 ± 50.7 | 19 | 210 ± 44.1 | 16 | 3.4 | 0.12 [-0.54, 0.79] |
| Subtotal (IC 95%) | 854 | 848 | 100.0 | 0.71 [0.35, 1.08] | ||
| Heterogeneidad: Tau2 = 0.93; χ2 = 351.40, df = 28 (p < 0.00001). I2 = 92%. Prueba del efecto general: Z = 3.80 (p = 0.0001). | ||||||
| 2.2.2 peridural | ||||||
| El-Sharkawy 2018 | 207.2 ± 9.3 | 30 | 113.9 ± 10.3 | 30 | 31.2 | 9.38 [7.58, 11.19] |
| Gupta 2018 | 213.85 ± 23.64 | 20 | 171.15 ± 37.72 | 20 | 34.4 | 1.33 [0.64, 2.02] |
| Shahi 2014 | 188 ± 21.1 | 40 | 126 ± 15.6 | 40 | 34.4 | 3.31 [2.62, 3.99] |
| Subtotal (IC 95%) | 90 | 90 | 100.0 | 4.52 [1.45, 7.59] | ||
Heterogeneidad: Tau2 = 0.93; χ2 = 351.40, df = 28 (p < 0.00001). I2 = 92%. Prueba del efecto general: Z = 3.80 (p = 0.0001).
Heterogeneidad: Tau2 = 7.01; χ2 = 70.37, df = 2 (p < 0.00001). I2 = 97%. Prueba del efecto general: Z = 2.89 (p = 0.004).
Prueba de diferencias de subgrupos: χ2 = 5.83, df = 1 (p = 0.02). I2 = 82.9%.
En relación al inicio del bloqueo sensitivo en el grupo subaracnoideo se incluyeron 1,539 pacientes, (770 magnesio y 769 control) encontrando una diferencia de medias estandarizada de 1.91 (1.31 a 2.51 IC 95% p < 0.00001) con una heterogeneidad de I2 = 96% p < 0.00001. En el grupo peridural se analizaron los datos de 280 pacientes 140 para cada grupo, se detectó una diferencia de medias estandarizada de -1.62 (- 2.48 a - 0.76 IC 95% p = 0.0002) heterogeneidad I2 89% p < 0.00001 (Tabla 6), lo cual muestra una diferencia significativa entre ambos grupos, retrasando la instalación del bloqueo por vía subaracnoideo y acelerándolo por vía peridural.
Tabla 6: Inicio del bloqueo sensitivo neuroaxial, subaracnoideo y peridural.
| Magnesio | Control | |||||
|---|---|---|---|---|---|---|
| Estudio o subgrupo | Media ± DE | Total | Media ± DE | Total | Peso (%) | Diferencia significativa IV, aleatorio, IC 95% |
| 2.3.1 subaracnoideo | ||||||
| Anshu 2017 | 4.84 ± 2.24 | 30 | 2.06 ± 0.79 | 30 | 4.0 | 1.63 [1.04, 2.22] |
| Arora 2015 | 8.7 ± 0.5 | 30 | 5.3 ± 0.5 | 30 | 3.4 | 6.71 [5.37, 8.05] |
| Attari 2013 | 4.3 ± 1.8 | 35 | 4.3 ± 1.7 | 35 | 4.0 | 0.00 [-0.47, 0.47] |
| Attia 2016 | 6.6 ± 2.7 | 20 | 5 ± 1.1 | 20 | 4.0 | 0.76 [0.12, 1.40] |
| Banihashem 2015 | 6.6 ± 1.12 | 20 | 5.65 ± 0.92 | 20 | 3.9 | 0.91 [0.25, 1.56] |
| Chaudhary 2016, 100 mg | 10.35 ± 2.15 | 30 | 8.98 ± 2.94 | 30 | 4.0 | 0.53 [0.01, 1.04] |
| Chaudhary 2016, 50 mg | 10 ± 2.49 | 30 | 8.98 ± 2.94 | 30 | 4.0 | 0.37 [-0.14, 0.88] |
| Dayioglu 2009 | 21.5 ± 4.5 | 30 | 22.9 ± 5 | 30 | 4.0 | -0.29 [-0.80, 0.22] |
| El-Samahy 2008 | 14 ± 3.1 | 25 | 5.1 ± 1.2 | 25 | 3.8 | 3.73 [2.79, 4.67] |
| Farooq 2017 | 3.4 ± 1.3 | 30 | 3.27 ± 1.11 | 30 | 4.0 | 0.11 [-0.40, 0.61] |
| Kandhelwal 2017 | 7.1 ± 2.5 | 30 | 6 ± 1.2 | 30 | 4.0 | 0.55 [0.04, 1.07] |
| Khalili 2011 | 21.5 ± 3.6 | 40 | 19.5 ± 6.4 | 39 | 4.1 | 0.38 [-0.06, 0.83] |
| Khezri MB 2012 | 5.86 ± 1.25 | 30 | 3.73 ± 0.82 | 30 | 4.0 | 1.99 [1.36, 2.61] |
| Limbu 2017 | 3.43 ± 1.41 | 30 | 3.97 ± 1.59 | 30 | 4.0 | -0.35 [-0.86, 0.16] |
| Nath 2012 | 10.1 ± 2 | 30 | 5.2 ± 1.1 | 30 | 3.9 | 3.00 [2.25, 3.75] |
| Ozlaevi 2005 | 16.5 ± 2.4 | 50 | 12.5 ± 3.8 | 50 | 4.1 | 1.25 [0.82, 1.68] |
| Rana 2017 | 1.51 ± 0.31 | 30 | 2.15 ± 0.74 | 30 | 4.0 | -1.11 [-1.66, -0.57] |
| Rashad 2015 | 5.95 ± 1.23 | 20 | 3.35 ± 0.99 | 20 | 3.8 | 2.28 [1.47, 3.10] |
| Sarma 2015 | 8.7 ± 0.5 | 30 | 5.3 ± 0.5 | 30 | 3.4 | 6.71 [5.37, 8.05] |
| Sayed-Ahmed 2018 | 4.4 ± 0.44 | 28 | 2.9 ± 0.28 | 28 | 3.8 | 4.01 [3.08, 4.94] |
| Shukla 2011 | 6.46 ± 1.33 | 30 | 4.14 ± 1.06 | 30 | 4.0 | 1.90 [1.29, 2.52] |
| Theerth 2016 | 7.06 ± 0.79 | 30 | 4.52 ± 1.11 | 30 | 3.9 | 2.60 [1.90, 3.30] |
| Vasure 2016 | 4.45 ± 0.74 | 20 | 1.62 ± 0.62 | 20 | 3.6 | 4.06 [2.94, 5.19] |
| Wapang 2014 | 8 ± 1.29 | 30 | 4.1 ± 0.55 | 30 | 3.8 | 3.88 [3.00, 4.76] |
| Xiao 2017 | 4 ± 0.1 | 17 | 3 ± 0.1 | 17 | 2.4 | 9.76 [7.21, 12.32] |
| Yousef 2010 | 6.3 ± 1.2 | 45 | 6.7 ± 1.1 | 45 | 4.1 | -0.34 [-0.76, 0.07] |
| Subtotal (IC 95%) | 770 | 769 | 100.0 | 1.91 [1.31, 2.51] | ||
| Heterogeneidad: Tau2 = 2.24; χ2 = 604.07, df = 25 (p < 0.00001). I2 = 96%. Prueba del efecto general: Z = 6.27 (p < 0.00001). | ||||||
| 2.3.2 peridural | ||||||
| Ghatak 2010 | 11.8 ± 3.21 | 30 | 18.73 ± 3.21 | 30 | 19.9 | -2.27 [-2.93, -1.62] |
| Gupta 2018 | 4.75 ± 1.01 | 20 | 7.37 ± 1.69 | 20 | 19.2 | -1.84 [-2.60, -1.09] |
| Nagre 2017 | 10.13 ± 2.41 | 30 | 10.53 ± 2.48 | 30 | 20.9 | -0.16 [-0.67, 0.35] |
| Shahi 2014 | 15.4 ± 2.1 | 40 | 19.7 ± 2.1 | 40 | 20.7 | -2.03 [-2.57, -1.48] |
| Shruthi 2016 | 12.85 ± 2.32 | 20 | 16.75 ± 1.74 | 20 | 19.2 | -1.86 [-2.62, -1.11] |
| Subtotal (IC 95%) | 140 | 140 | 100.0 | -1.62 [-2.48, -0.76] | ||
Heterogeneidad: Tau2 = 2.24; χ2 = 604.07, df = 25 (p < 0.00001). I2 = 96%. Prueba del efecto general: Z = 6.27 (p < 0.00001).
Heterogeneidad: Tau2 = 0.85; χ2 = 37.37, df = 4 (p < 0.00001). I2 = 89%. Prueba del efecto general: Z = 3.69 (p = 0.0002).
Prueba de diferencias de subgrupos: χ2 = 43.74, df = 1 (p < 0.00001). I2 = 97.7%.
El inicio del bloqueo motor para el subgrupo subaracnoideo incluyó un total de 1,120 pacientes 560 para cada grupo (magnesio/controles) con una diferencia de medias estandarizada de 1.61 (1.04 a 2.19 IC 95% p < 0.00001) con una heterogeneidad de I2 = 94% p < 0.00001. En el grupo peridural se incluyeron 240 pacientes (120 para cada grupo) con una diferencia de medias estandarizada de -2.56 (-4.13 a -0.98 IC 95% p = 0.001) y una heterogeneidad I2 = 95% p < 0.00001 (Tabla 7), mostrando retraso mediante el uso del sulfato de magnesio (MgSO4) por vía subaracnoideo y acelerando el bloqueo por vía peridural.
Tabla 7: Inicio del bloqueo motor subaracnoideo y peridural.
| Magnesio | Control | |||||
|---|---|---|---|---|---|---|
| Estudio o subgrupo | Media ± DE | Total | Media ± DE | Total | Peso (%) | Diferencia significativa IV, aleatorio, IC 95% |
| 2.4.1 subaracnoideo | ||||||
| Anshu 2017 | 7.38 ± 1.14 | 30 | 3.03 ± 0.65 | 30 | 4.8 | 4.63 [3.63, 5.62] |
| Arora 2015 | 9.2 ± 2 | 30 | 8.9 ± 1 | 30 | 5.4 | 0.19 [-0.32, 0.69] |
| Attari 2013 | 2.9 ± 1.2 | 35 | 2.9 ± 1.3 | 35 | 5.4 | 0.00 [-0.47, 0.47] |
| Attia 2016 | 6 ± 2.8 | 20 | 4.7 ± 0.44 | 20 | 5.2 | 0.64 [-0.00, 1.27] |
| Banihashem 2015 | 7.83 ± 5.67 | 20 | 8.57 ± 5.83 | 20 | 5.3 | -0.13 [-0.75, 0.49] |
| Chaudhary 2016, 100 mg | 4.38 ± 1.22 | 30 | 3.52 ± 1.62 | 30 | 5.4 | 0.59 [0.07, 1.11] |
| Chaudhary 2016, 50 mg | 4.12 ± 1.63 | 30 | 3.52 ± 1.62 | 30 | 5.4 | 0.36 [-0.15, 0.87] |
| Farooq 2017 | 4.87 ± 1.36 | 30 | 4.33 ± 1.4 | 30 | 5.4 | 0.39 [-0.12, 0.90] |
| Kandhelwal 2017 | 8.5 ± 3.6 | 30 | 6.7 ± 1.4 | 30 | 5.4 | 0.65 [0.13, 1.17] |
| Khezri MB 2012 | 8.1 ± 1.9 | 30 | 3.73 ± 0.82 | 30 | 5.1 | 2.95 [2.20, 3.69] |
| Limbu 2017 | 4.53 ± 2.33 | 30 | 4.4 ± 1.77 | 30 | 5.4 | 0.06 [-0.44, 0.57] |
| Malleeswaran 2010 | 5.7 ± 0.7 | 30 | 5.1 ± 1 | 30 | 5.4 | 0.69 [0.16, 1.21] |
| Rana 2017 | 3.46 ± 0.64 | 30 | 2.39 ± 2.51 | 30 | 5.4 | 0.58 [0.06, 1.09] |
| Rashad 2015 | 9.7 ± 1.38 | 20 | 4.05 ± 0.82 | 20 | 4.4 | 4.88 [3.59, 6.16] |
| Sarma 2015 | 6 ± 1 | 30 | 5 ± 1 | 30 | 5.3 | 0.99 [0.45, 1.53] |
| Sayed-Ahmed 2018 | 6.47 ± 0.42 | 28 | 5.2 ± 0.25 | 28 | 5.0 | 3.62 [2.75, 4.49] |
| Shukla 2011 | 7.18 ± 1.38 | 30 | 4.81 ± 1.03 | 30 | 5.3 | 1.92 [1.30, 2.54] |
| Theerth 2016 | 6.67 ± 1.57 | 30 | 4.42 ± 1.06 | 30 | 5.3 | 1.66 [1.07, 2.25] |
| Wapang 2014 | 9.8 ± 1.63 | 30 | 5.37 ± 0.56 | 30 | 5.0 | 3.59 [2.75, 4.42] |
| Xiao 2017 | 4 ± 0.1 | 17 | 2 ± 0.1 | 17 | 1.1 | 19.53 [14.55, 24.51] |
| Subtotal (IC 95%) | 560 | 560 | 100.0 | 1.61 [1.04, 2.19] | ||
| Heterogeneidad: Tau2 = 1.53; χ2 = 323.52, df = 19 (p < 0.00001). I2 = 94%. Prueba del efecto general: Z = 5.50 (p < 0.00001). | ||||||
| 2.4.2 peridural | ||||||
| El-Sharkawy 2018 | 4.35 ± 1.4 | 30 | 5.5 ± 1.3 | 30 | 25.8 | -0.84 [-1.37, -0.31] |
| Gupta 2018 | 8.88 ± 1.71 | 20 | 15.65 ± 3.34 | 20 | 24.6 | -2.50 [-3.35, -1.65] |
| Omar 2018 | 12.42 ± 1.69 | 50 | 19.34 ± 1.62 | 50 | 25.2 | -4.15 [-4.85, -3.44] |
| Shruthi 2016 | 13.85 ± 3.28 | 20 | 23.25 ± 3.35 | 20 | 24.4 | -2.78 [-3.67, -1.89] |
| Subtotal (IC 95%) | 120 | 120 | 100.0 | -2.56 [-4.13, -0.98] | ||
Heterogeneidad: Tau2 = 1.53; χ2 = 323.52, df = 19 (p < 0.00001). I2 = 94%. Prueba del efecto general: Z = 5.50 (p < 0.00001).
Heterogeneidad: Tau2 = 2.43; χ2 = 56.72, df = 3 (p < 0.00001). I2 = 95%.
Prueba del efecto general: Z = 3.19 (p = 0.001).
Prueba de diferencias de subgrupos: χ2 = 23.80, df = 1 (p < 0.00001). I2 = 95.8%.
Discusión
Tramer MR y colaboradores62 mostraron en 1996 que la aplicación perioperatoria de sulfato de magnesio (MgSO4) intravenoso estaba asociada con menor requerimiento de analgésicos, menos discomfort y mejor calidad del sueño en el periodo postoperatorio. Chanimov y su equipo63 realizaron en 1997 un estudio experimental en un modelo animal en el que se demostró que la administración sulfato de magnesio (MgSO4) muestra los mismos cambios histopatológicos que la administración de lidocaína, solución fisiológica o incluso la colocación de catéter subaracnoideo en médula espinal. La completa recuperación y consecuencias benignas que demostró la administración de sulfato de magnesio (MgSO4) subaracnoideo indican la ausencia de neurotoxicidad y dio la pauta para que se realizaran nuevas investigaciones sobre el mismo. En el año 2000 Kroin JS y colaboradores64 llevaron a cabo estudios mediante la administración de dosis en bolo subaracnoideo de morfina con sulfato de magnesio (MgSO4) observando que disminuía la alodinia mecánica en los casos en que se aplicó sulfato de magnesio (MgSO4), lo cual sugiere que el sulfato de magnesio (MgSO4) potencia la acción de la morfina espinal. Ko SHy su equipo65 observaron en 2001 que la administración Intravenoso en el perioperatorio de sulfato de magnesio (MgSO4) no afecta la concentración de sulfato de magnesio (MgSO4) en el líquido cefalorraquídeo y no encontraron efectos en el dolor postoperatorio. Buvanendran A y colegas7 en 2002 utilizaron sulfato de magnesio (MgSO4) como adyuvante al fentanilo en analgesia durante el trabajo de parto observando un efecto analgésico prolongado sin efectos secundarios aparentes. Arcioni R y colaboradores10 en 2007 realizaron un ensayo clínico aleatorizado, doble ciego con control a placebo en pacientes sometidos a cirugía ortopédica como un adyuvante epidural a la anestesia obtenida vía subaracnoideo identificando reducción significativa en el dolor postoperatorio y en los requerimientos analgésicos. El consumo de morfina en el postoperatorio fue 38% menor en pacientes con sulfato de magnesio (MgSO4) peridural y 49% menor en la administración subaracnoideo, cuando su administración fue combinada con bupivacaína la necesidad de dosis de rescate fue 69% menor. Bilir A. y colaboradores16 utilizaron en 2007 la administración de sulfato de magnesio (MgSO4) como adyuvante a fentanilo peridural, lo cual disminuyó considerablemente el consumo de dosis de rescate de opioides y apreciaron aumento en la duración del bloqueo sensitivo y bloqueo motor (p 0.05). Lysacowski C y su equipo66 realizaron en 2007 una revisión sistemática de ensayos clínicos aleatorizados y observaron resultados similares a los ya reportados en analgesia postoperatoria; sin embargo, no se encontró un balance estadístico suficiente para llegar a una conclusión con alta probabilidad de heterogeneidad metodológica. Kandil y colegas67 estudiaron en 2012 el uso preventivo de sulfato de magnesio (MgSO4) para reducir el uso de requerimiento de opioides durante cirugía ortopédica y encontraron que la adición de sulfato de magnesio (MgSO4) a bupivacaína se asocia a menor consumo de fentanilo en el transoperatorio, disminución del dolor y aumento en el tiempo de requerimientos de analgesia en el postoperatorio. Banwait y colaboradores19 realizaron en 2012 un estudio en pacientes sometidos a artroplastia de cadera usando bloqueo mixto y encontraron que la adición de sulfato de magnesio (MgSO4) al fentanilo para analgesia en el postoperatorio se asoció a mayor duración de la analgesia y menor requerimiento de dosis de rescate. En 2012 Ghodraty y su equipo68 compararon placebo con sulfato de magnesio (MgSO4) (25 mg/kg, 50 mg/kg) midiendo el tiempo hasta obtener condiciones ideales para intubación orotraqueal y observaron un incremento de la intensidad de relajación neuromuscular dosis dependiente y mayor velocidad de inicio de relajación neuromuscular (placebo 226 sg ± 52; magnesio (Mg) 25 mg/kg 209 sg ± 57; magnesio 50 mg/kg 188 sg ± 58; p = 0,047) con una diferencia estadísticamente significativa en el grupo de 50 mg/kg comparado con placebo. En 2013 Albrecht y colegas69 realizaron un metaanálisis que evalúa la administración intravenosa de sulfato de magnesio (MgSO4), el cual tuvo resultados similares a los neuroaxiales (reducción del consumo de morfina 24.4% en las primeras 24 horas postoperatorias y una reducción de las escalas numéricas de dolor en reposo y en movimiento 4.2% (IC 95% p < 0.0001) y 9.2% respectivamente (IC 95% p = 0.009). Uno de los estudios que mostraban este efecto fue el de Pandya y colaboradores, ensayo clínico aleatorizado47 en el que se dividían en cuatro grupos los pacientes (I 30 mg/kg sulfato de magnesio (MgSO4), II 40 mg/kg sulfato de magnesio (MgSO4), III 50 mg/kg sulfato de magnesio (MgSO4), Intravenoso 1.5 mg/kg de lidocaína en bolo pre intubación orotraqueal). Elsharkawy y su equipo33 reportaron en 2018 el estudio más reciente en analgesia obstétrica en 60 pacientes y encontraron que la adición de 500 mg de sulfato de magnesio (MgSO4) en comparación con placebo prolonga la duración de la analgesia (311.3 ± 21 vs 153.1 ± 22) disminuye el consumo de fentanilo (42.4 ± 5.3 vs. 94.4 ± 9) acortando el tiempo de BNM (4.4 vs. 8.2 min ENT#91;p 0.01ENT#93;). Farzanegan y colegas15 demostraron en 2018 que la adición de sulfato de magnesio (MgSO4) a bupivacaína en el bloqueo peridural disminuye el dolor postoracotomía así como la necesidad de administración de opioide.
El sulfato de magnesio (MgSO4) no cruza de manera efectiva la barrera hematoencefálica cuando se administra por vía Intravenoso; sin embargo, su eficacia ha sido demostrada potenciando a los opioides en la antinocicepción administrado por vía neuroaxial con un excelente perfil de seguridad ya demostrado en humanos; si bien no se han reportado eventos adversos, las dosis administradas vía subaracnoideo han sido relativamente pequeñas y no se han estudiado dosis superiores debido a las limitaciones en la diseminación cefálica con soluciones hiperbáricas.70 Estos resultados son concordantes con lo encontrado en el presente metaanálisis que muestra un aumento estadísticamente significativo en la duración del bloqueo neuroaxial, sensitivo y motor, con la administración de sulfato de magnesio (MgSO4) como coadyuvante, observando un retraso en la instalación del bloqueo sensitivo y bloqueo motor por vía subaracnoideo y acelerándolo por vía peridural. Del mismo modo, no se observó una diferencia estadísticamente significativa en la comparación de sulfato de magnesio (MgSO4) y fentanilo como coadyuvantes; sin embargo, este resultado que podría hablarnos de equivalencia no fue producto de una evaluación directa, sino más bien de un tercer grupo en las series encontradas, lo cual permitió la realización de esta comparativa, si bien esta apreciación había sido señalada en los resultados de algunos estudios, las diferencias detectadas en los resultados obligan a realizar más estudios que permitan contestar esta pregunta; pese a esta observación, debido a su excelente perfil costo-beneficio los autores consideramos al sulfato de magnesio (MgSO4) una alternativa adecuada como coadyuvante en caso de no contar con opioides, o bien requerir de técnicas libres de éstos. Asimismo, ha sido ampliamente demostrado en la literatura mejor perfil de coadyuvancia cuando se administran en conjunto (fentanilo, sulfato de magnesio (MgSO4) y anestésico local), por lo cual recomendamos su administración en caso de no contar con contraindicación de sulfato de magnesio (MgSO4) por la vía peridural y subaracnoideo.
Limitaciones del estudio
Las limitaciones de este metaanálisis están directamente relacionadas a la heterogeneidad de los resultados mostrados, los estudios emplearon metodología similar con poblaciones equivalentes en la mayoría de casos recurriendo al ciego y doble ciego; sin embargo, algunos de los procedimientos realizados emplearon más tiempo a la duración del bloqueo, por lo cual se tomó en cuenta la variable “tiempo a dosis rescate” como la duración del bloqueo sensitivo, en los casos en los que el bloqueo durase más que la cirugía, se empleó en la mayoría de los estudios la apreciación objetiva de los pacientes (la cual se asume es menor en el postoperatorio que en el transoperatorio). El resultado relacionado con la baricidad es una presunción que nos orienta a la necesidad de estudios más amplios en este aspecto, ya que no se cuenta con mediciones directas de la baricidad de las mezclas administradas en las diferentes investigaciones, por lo cual sólo se tomó en cuenta la baricidad del anestésico local empleado. El sulfato de magnesio (MgSO4) y el fentanilo con cierta frecuencia se emplean como adyuvantes en la misma mezcla, si bien este estudio muestra una posible equivalencia, se requieren más estudios que evalúen directamente este efecto además de otras variables; sin embargo, los autores consideramos que el sulfato de magnesio (MgSO4) es una buena alternativa al fentanilo como adyuvante con excelente perfil costo/beneficio y riesgo/beneficio.
Conclusiones
El sulfato de magnesio (MgSO4) como adyuvante en el bloqueo neuroaxial lumbar prolonga la duración del bloqueo motor y bloqueo sensitivo, aumenta el intervalo de inicio del bloqueo motor y bloqueo sensitivo cuando se administra por vía subaracnoideo y lo acorta cuando se administra por vía peridural, evidentemente tiene mayor efecto cuando se administra con anestésico local isobárica y es equivalente al fentanilo con mejor perfil costo/beneficio.











 nueva página del texto (beta)
nueva página del texto (beta)