Introducción
La apendicitis aguda es una de las patologías más comunes que necesitan manejo quirúrgico, y una de sus complicaciones más frecuentes es el desarrollo de masa apendicular (10%), que resulta de la perforación apendicular causando fiebre, leucocitosis y sintomatología sistémica, además de ser de difícil diagnóstico en pacientes obesos. El manejo quirúrgico de emergencia es controversial al compararse con el manejo conservador, a su vez es controvertido el uso de laparoscopia vs cirugía abierta. Dentro de las desventajas del tratamiento conservador están la recidiva de la sintomatología en un periodo de tres a cuatro semanas, además del riesgo de infección, mientras que una de las ventajas de la cirugía de emergencia puede ser que la condición inflamatoria nos puede llevar a una resección ileocecal o hemicolectomía; esta extensión depende de si la patología es inflamatoria o maligna, lo que es difícil decidir durante el tiempo quirúrgico.1-5
Fumitaka Saida y colaboradores realizaron un estudio para predecir de forma preoperatoria la necesidad de resección extensa por apendicitis. Identificaron cuatro factores de riesgo como predictores independientes. La masa apendicular, no visualización de apéndice, retraso de admisión > tres días y proteína C reactiva > 10 mg/dL, con un riesgo de 87.5% al presentar cuatro criterios positivos. El objetivo de este estudio fue evaluar cuál es la utilidad de aplicar criterios preoperatorios de apendicitis como predictor de complicaciones transoperatorias y postoperatorias.6
Material y métodos
Estudio retrospectivo, transversal, descriptivo en el que se incluyeron pacientes operados de apendicectomía en un periodo comprendido entre enero de 2016 y enero de 2017 en el Hospital Ángeles Mocel. Los criterios de inclusión fueron pacientes entre 18-60 años que ingresaron con diagnóstico de apendicitis aguda. Se excluyeron pacientes que fueron intervenidos con diagnóstico de abdomen agudo, ya sea de manera abierta o laparoscópica, y que durante el tratamiento quirúrgico se les diagnosticó apendicitis, pacientes con enfermedades autoinmunes, inmunosuprimidos y embarazadas.
Aplicamos los criterios previo a evento quirúrgico, masa apendicular, no visualización de apéndice, retraso de admisión > tres días y PCR > 10 mg/dL. Se compararon dos grupos: el grupo 1 con al menos un criterio positivo y el grupo 2 sin ningún criterio positivo. Se evaluó cuántos de ellos tuvieron mayor tiempo quirúrgico, estancia intrahospitalaria prolongada, así como complicaciones postoperatorias. Las variables con distribuciones no paramétricas se analizaron con U de Mann-Whitney. Prueba exacta de χ2 o Fisher para datos categóricos. Valores < 0.05 para una p significativa con IC de 95%. Se calculó sensibilidad y especificidad de los criterios. Se utilizaron curvas ROC para medir la discriminación del test, prueba de Hosmer-Lemeshow para calibración de datos. Se empleó el software SPSS (versión 20.0 para Windows).
Resultados
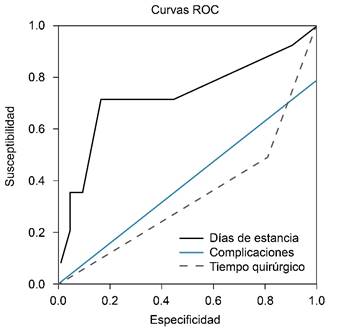
Se estudió una muestra de 100 pacientes, de los cuales 43 fueron excluidos. Una muestra total de 57 pacientes se dividió en dos grupos Grupo 1 (n = 14) pacientes con al menos un criterio predictivo positivo y grupo 2 (n = 43) sin ningún criterio positivo; la presencia de complicaciones, días de estancia intrahospitalaria y conversión quirúrgica (Tabla 1) mostraron diferencia significativa. Se obtuvieron curvas ROC para demostrar la habilidad discriminativa de los criterios predictivos, resultaron razonables (AUC = 0.732, IC95% = 0.57-0.84) para días de estancia intrahospitalaria (Figura 1), con una sensibilidad y especificidad de 46.7 y 83.3. La prueba Hosmer-Lemeshow mostró una buena calibración (χ2 = 6.65, p = 0.572).
Tabla 1.
| Grupo 1 (14) | Grupo 2 (43) | p | |
|---|---|---|---|
| Edad | 34.14 (17.6) | 36.74 (15.92) | 0.623 |
| Tiempo quirúrgico | 70.36 (42) | 58.65 (21.04) | 0.366 |
| Días de estancia intrahospitalaria | 4.79 (3.01) | 2.74 (1.51) | 0.007 |
| Leucocitosis | 14.14 (2.7) | 23.63 (35) | 0.380 |
| Cirugía realizada | |||
| Laparoscópica | 10 | 41 | |
| Abierta | 1 | 2 | |
| Conversión | 3 | 0 | 0.007 |
| Transfusiones | 0 | 1 | 0.490 |
| Complicaciones | 7 | 8 | 0.034 |
Discusión
La apendicetomía abierta ha sido considerada el estándar de oro para el tratamiento de apendicitis; sin embargo, la apendicetomía laparoscópica se ha introducido como el tratamiento de emergencia por la seguridad que ésta ha demostrado, así como la disminución del dolor postoperatorio, menos cantidad de infecciones y la facilidad de manejo en pacientes obesos.3,7
Sin embargo, existe controversia entre el uso de esta técnica cuando el paciente cursa con cuadros de peritonitis con una evolución de 48 horas. Quezada y su grupo analizaron la apendicetomía abierta con menor tiempo quirúrgico, pero más días de estancia intrahospitalaria, readmisión, íleo y obstrucción así como dos muertes durante el estudio a causa de sepsis en comparación con la cirugía laparoscópica, que mostró incidencia más alta de abscesos, pero mejor tolerancia a la vía oral y ausencia de adherencias. Pacientes con apéndice de tipo necrótico o perforado pueden tener menor riesgo de sufrir complicaciones infecciosas que un apéndice con presencia de peritonitis. Desafortunadamente, en el estudio no se muestra el índice de conversiones de cirugía laparoscópica abierta, ni tampoco la necesidad de extensión quirúrgica.8
La conversión de una apendicectomía laparoscópica (AL) a una apendicectomía abierta (AA) ocurre si durante la cirugía surgen complicaciones o la severidad de la enfermedad no permite un procedimiento laparoscópico seguro. La conversión aumenta costos y tiempos quirúrgicos, es por eso que sería útil determinar criterios preoperatorios que puedan predecir factores relacionados con la conversión para decidir el mejor manejo para el paciente.8
Antonacci y colaboradores demostraron en 440 pacientes que en 78.3% de casos se realizó exitosamente la cirugía laparoscópica y 29 fueron convertidos a cirugía abierta. La razón más común de conversión fue un severo proceso inflamatorio (48.3%), identificando cinco factores independientes relacionados con el riesgo de conversión; presencia de comorbilidades, de absceso apendicular, apéndice retrocecal, perforación apendicular y peritonitis difusa.9
Estos factores pueden ser evaluados oportunamente de forma preoperatoria. En nuestro estudio se utilizaron cuatro factores predictores de dificultad operatoria, los cuales hacen referencia a: masa apendicular en cualquier estudio de imagen, no visualización de apéndice por estudios de imagen, retraso de admisión > tres días y PCR > 10 mg/dL (Tabla 2). Demostrando que no hubo diferencia significativa en el tiempo quirúrgico entre el grupo con factores positivos y aquéllos con valores negativos. Sin embargo, de manera secundaria se pudo evaluar que el grupo con criterios positivos mostró mayor índice de conversiones de cirugía laparoscópica, además de que fue posible identificar que en los pacientes que no evidenciaron criterios positivos se decidió cirugía laparoscópica de primera instancia; aunque los números no representan diferencias significativas, estamos seguros de que si la población estudiada fuera más grande, existiría una franca diferencia en la decisión de cirugía abierta sobre la cirugía laparoscópica, ya que la presencia de peritonitis difusa, abscesos y otras complicaciones locales y sistémicas se vinculan de forma estrecha con la toma de decisiones operatorias (Tabla 1). Wang X. y su equipo estudiaron el uso de laparoscopia para tratar apendicitis complicadas, las infecciones del sitio quirúrgico fueron menores, en el grupo de laparoscopia la disminución del tiempo de estancia intrahospitalaria fue de 6.5 días, el uso de antibióticos y reincorporación a las actividades fue más rápida, estos resultados tuvieron significancia estadística, además de que no hubo conversión a procedimiento abierto.7
Tabla 2: Criterios predictores preoperatorios.
| Núm. de pacientes | |
|---|---|
| Masa apendicular | 3 |
| No se visualiza | 4 |
| Admisión retrasada | 7 |
| PCR > 10mg/dL | 4 |
El objetivo de nuestro estudio no es comparar las diferentes técnicas quirúrgicas, sino las complicaciones generales independientemente de si es abierta o laparoscópica, identificando mayor número de complicaciones postoperatorias en el grupo con criterios positivos preoperatorios (p = 0.034), de los cuales se hace referencia al dolor postoperatorio, náusea, vómito y fiebre postquirúrgica (Tabla 3). De esta misma forma tuvieron mayor número de días intrahospitalarios (p = 0.007), lo que conlleva a un mayor riesgo de infecciones intrahospitalarias, aumento en los costos, y mayor uso de antibióticos. Es lógico pensar que cuanto mayor sea el tiempo de evolución, mayor será el riesgo de complicaciones. Desafortunadamente, el seguimiento postquirúrgico para complicaciones tempranas no puede analizar infecciones de sitio quirúrgico en los dos grupos.
Se realizaron curvas ROC para demostrar la sensibilidad y especificidad del test preoperatorio, obteniendo una sensibilidad muy baja, pero los valores de especificidad y valor predictivo negativo están por encima de 80%, con un área bajo la curva de 0.732 (IC95% = 0.57-0.84), esto para demostrar estancia intrahospitalaria más prolongada, lo que definitivamente se vincula con complicaciones postoperatorias. No podemos utilizar esta clasificación como estándar de oro para predecir complicaciones prequirúrgicas o postquirúrgicas, pero sí puede emplearse por sus pocas variables y fácil aplicación como apoyo para toma de decisiones en pacientes con diagnóstico de apendicitis aguda, ya sea para decidir laparoscopia o cirugía abierta. Sin duda alguna la mayor debilidad de nuestro estudio es el número de muestra analizada, ya que la gran mayoría de los resultados no son estadísticamente significativos; sin embargo, no por eso no son clínicamente reveladores, además abren el panorama a estudios complementarios prospectivos sobre clasificaciones predictoras preoperatorias.
Conclusión
En nuestro estudio obtuvimos valores de especificidad y VPN por encima de 80% para el uso de criterios preoperatorios como precursor de complicaciones preoperatorias, por lo que encontrar criterios negativos puede ser una herramienta útil en la toma de decisiones entre utilizar cirugía laparoscópica o abierta de primera instancia, ya que esto determinará de manera secundaria la dificultad transoperatoria, así como la evolución postquirúrgica.











 nueva página del texto (beta)
nueva página del texto (beta)