Introducción
La entesis es el sitio en el cual, ya sea un tendón, un ligamento, o una cápsula articular se inserta al hueso; tradicionalmente a este sitio se le consideró como un área susceptible de alteraciones focales, así como de parte de la patología encontrada en: a) las espondiloartropatías, b) osteoartritis, c) artritis reumatoide, además pueden ser originadas por traumatismo, degeneración, enfermedad metabólica e inflamación. Siendo actualmente el término de “entesopatías” el más apropiado; por lo que el término entesitis se utiliza ante inflamación demostrada por cuadros clínicos específicos de espondilitis anquilosante, artritis psoriásica, artritis reactiva y espondiloartropatías indiferenciadas.
En la última década el concepto de entesis se ha modificado, catalogándose actualmente como de órgano entésico,1 considerándose a la entesis del tendón de Aquiles la más compleja, pues está conformada por: a) el sitio de inserción, b) fibrocartílago perióstico, c) fibrocartílago sesamoideo, d) la bursa retrocalcánea, e) membrana sinovial, f) cavidad sinovial y, g) el tejido graso adyacente; otras entesis resultan menos complejas. Su función, además de brindar un punto de apoyo a los tejidos (como el músculo, ligamento o tendón), consiste en la distribución de fuerzas de tensión, por lo que cuando éstas resultan excesivas, ya sea por su intensidad o su repetición, originan patología del órgano entésico, a su vez resultan ser el foco de afección de las espondiloartropatías.2 Las entesopatías pueden presentarse en prácticamente cualquier sitio en donde exista una inserción tisular al hueso. En las extremidades inferiores las más frecuentemente observadas son: la entesopatía de inserción del tendón de Aquiles y la denominada fascitis plantar, que pueden presentarse aisladas pero que con frecuencia por alteración biomecánica se presentan asociadas.3
La deformidad de Haglund4 es una alteración en la morfología del calcáneo, que forma una prolongación ósea vertical en la tuberosidad posterosuperior del calcáneo, el método más usado para su medición es el de las líneas de inclinación paralelas (parallel pitch lines, PPL por sus siglas en inglés) trazadas como una línea tangente a la superficie inferior del calcáneo, y otra paralela a ésta en la cara superior, a la altura del punto más alto de la cara posterior de la superficie de la articulación subastragalina; si la tuberosidad supera esta línea se puede considerar deformidad de Haglund. Actualmente los estudios de imagen con resonancia magnética y ultrasonido sugieren la presencia de cambios difusos que involucran tanto a los tejidos blandos adyacentes como al hueso subyacente, con cambios no sólo en hueso subcondral, sino incluso en la médula ósea, principalmente en espondiloartropatías. Presentamos un caso con dicha asociación.
Caso clínico
Mujer de 79 años, con antecedentes de obesidad, diabetes mellitus tipo 2 de 10 años de evolución, controlada con hipoglucemiantes orales; hipertensión arterial de siete años controlada con bloqueador de receptor de angiotensina 1; manejada desde hace cinco años con estatinas por hipercolesterolemia. Acude por dolor crónico en ambos talones, tanto a nivel plantar como en su cara posterior durante los últimos ocho meses, dificultando de manera importante la marcha. A la exploración: paciente obesa con índice de masa corporal (IMC) de 33.2, tensión arterial 150/90 mmHg; frecuencia cardiaca 80 latidos/min; frecuencia respiratoria 18 respiraciones/min. Postura: simetría en plano frontal, retropié pronado 14o bilateral; en plano sagital: cifosis dorsal, hiperlordosis lumbar, basculación pélvica, abdomen prominente, semiflexión de rodillas de 10o; cráneo cara y cuello sin alteraciones, tórax normal, abdomen doloroso globoso a expensas de panículo adiposo sin visceromegalias; los arcos de movilidad de miembros superiores normales, manos sin nódulos de Heberden; arcos de movilidad en cadera limitados por contractura de flexores de cadera en los últimos 15o de extensión resto normales, rodillas con contractura de flexores (isquiotibiales y tríceps sural limitando la extensión pasiva a menos 10o, no dolorosas a la movilización activa y pasiva, tobillos y pies con aumento de volumen de cara posterior de ambos talones (Figura 1), engrosamiento bilateral de tendón de Aquiles a nivel de su inserción dolor localizado a nivel de tuberosidad interna de ambos calcáneos con irradiación a zona plantar interna al momento de efectuar dorsiflexión de dedos de los pies. Al plantoscopio se observa pie plano grado III y hallux valgus bilateral de 20 grados; signo de Godet hasta tercio medio de ambas piernas, sensibilidad discretamente disminuida en ambos tobillos y pies, pulsos arteriales y llenado capilar normal. El cuestionario VISA-A3 utilizado para valorar la severidad de la tendinopatía del tendón de Aquiles mostró resultados de 28 (valor óptimo 100). Con diagnósticos de: fascitis plantar bilateral, deformidad de Haglund bilateral, entesopatía de inserción del tendón de Aquiles severa bilateral y neuropatía diabética, sin osteartritis generalizada. Se solicitan radiografías laterales de ambos tobillos y pies (Figuras 2 y 3). Los exámenes de laboratorio de velocidad de sedimentación globular y proteína C reactiva con resultados dentro de límites normales, glucosa 140 mg/dL, creatinina y ácido úrico dentro de límites normales. Se prescribió aplicación de crioterapia a talón (20 minutos TID), zapatos para diabético sin talón, con plantillas integradas en plastazote con soporte de arco longitudinal de 21 mm, ejercicios moderados de estiramiento de fascia plantar y de tríceps sural; tramadol en gotas a dosis de 10 mg cada ocho horas y paracetamol 500 mg, cada ocho horas, además de programa de reacondicionamiento físico en ergómetro de bicicleta fija, iniciando con 10 minutos/día con incrementos de cinco minutos semanales, además de control de disminución del peso corporal y manejo por endocrinología. Se explicó a la paciente que de no existir mejoría en un lapso de 10 semanas, la cirugía estaría indicada. En el seguimiento la paciente disminuyó 6 kg de peso, sus controles de glucosa mejoraron, con mejoría del dolor e incremento de velocidad y distancia de marcha, por lo que continúa con tratamiento conservador.
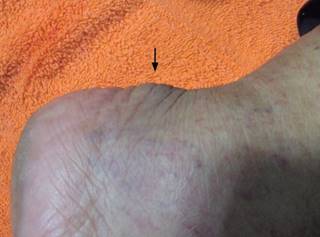
Figura 1: Aumento de volumen de cara posterior de talón (deformidad de Haglund), engrosamiento de tendón de Aquiles a nivel de su inserción, doloroso a la presión y a la dorsiflexión.
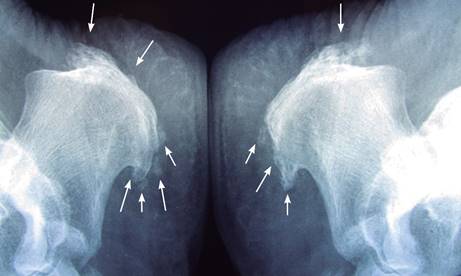
Figura 2: Radiografía lateral de ambos calcáneos, se observan calcificaciones (flechas) en: tendón de Aquiles, prolongación del plantar delgado, inserción del flexor corto de los dedos (cuadrado carnoso de Silvio) e inserción de la fascia plantar en la tuberosidad interna del calcáneo.
Discusión
La fascitis plantar y la tendinopatía de inserción del tendón de Aquiles son dos entesopatías muy frecuentes que originan dolor en el talón.5 El síndrome de Haglund descrito en 19276 se caracteriza por aumento de partes blandas en el talón, dolor focal en la inserción del tendón de Aquiles y dorsiflexión dolorosa del pie; se origina por atrapamiento del tendón aquíleo y la bursa retrocalcánea contra una tuberosidad posterosuperior del calcáneo aumentada de tamaño;7 el factor predisponente más frecuente es el calzado ajustado, además de un arco plantar aumentado, un tendón demasiado tenso y cualquier otra situación que favorezca la fricción entre el tendón y el hueso. La deformidad de Haglund4 es una alteración en la morfología del calcáneo, que forma una prolongación ósea vertical en la tuberosidad posterosuperior del calcáneo, el método más usado para su medición es el de las líneas de inclinación paralelas (parallel pitch lines) trazadas como una línea tangente a la superficie inferior del calcáneo, y otra paralela a ésta en la cara superior, a la altura del punto más alto de la cara posterior de la superficie de la articulación subastragalina; si la tuberosidad supera esta línea se puede considerar deformidad de Haglund.
En ambas entesopatías la etiología es multifactorial, incluyendo factores intrínsecos como diabetes, obesidad, hipertensión, hiperlipidemia, dorsiflexión anormal del tobillo, disminución de fuerza muscular a la dorsiflexión y a la flexión plantar, pronación excesiva del retropié (todos presentes en el caso que se presenta), pie cavo; así como factores extrínsecos como errores en el entrenamiento, zapatos inadecuados, uso de fármacos como estatinas (usadas por la paciente) y fluoroquinolonas.8 En especial en personas jóvenes, la tendinopatía de inserción del tendón de Aquiles se presenta en corredores con una prevalencia estimada de 6.5 a 18%.
El diagnóstico es clínico; radiológicamente se observa la deformidad de Haglund y alteración de la grasa de Kager, se puede apreciar líquido en la bursa retroaquílea; el tendón de Aquiles está engrosado en su inserción y su afectación puede incluir la degeneración mucosa o la rotura parcial. Como un problema de inserción, es frecuente la osificación del tendón de Aquiles, pudiendo observarse edema óseo en la región posterior del calcáneo.9 Por otra parte, parece que ambas entesopatías son un solo problema, ya que la prolongación tendinosa del músculo plantar delgado se extiende por la cara inferior del calcáneo (como se demuestra por las osificaciones presentes en las radiografías del caso presentado a dicho nivel). El beneficio de los estudios de imagen simples aún está en debate, ya que el 59% de los tendones asintomáticos pueden mostrar anormalidades en la imagen, lo que significa no buena correlación con la sintomatología. La resonancia magnética puede demostrar microrrupturas dentro del tendón en su inserción,10 el ultrasonido muestra agrandamiento del diámetro tendinoso y menor ecogenicidad, la cual está asociada a mayor sintomatología y severidad.11 En el diagnóstico diferencial se debe incluir la xantomatosis (produce un engrosamiento parecido del tendón de Aquiles), algunas entesopatías originadas en espondiloartropatías, gota y artritis reumatoide, que pueden provocar un aumento similar de partes blandas y especialmente la osteoartrosis la cual es la enfermedad más frecuente del sistema musculoesquelético. Este cuadro suele ceder con el tratamiento médico conservador12,13 que consta de dos fases, la primera consiste en descargar la tensión del tendón de Aquiles mediante taloneras, y la aplicación de crioterapia y antiinflamatorios tópicos, así como un programa de fisioterapia con estiramiento paulatino del tríceps sural; como segunda fase pueden utilizarse infiltraciones de ácido hialurónico o concentrado autólogo de plaquetas, además de aplicación de ondas de choque. De no haber mejoría, es recomendable el tratamiento quirúrgico; en los casos moderados, se puede realizar exclusivamente la exéresis ósea; mientras que en los casos más severos se debe efectuar la desinserción subtotal del tendón de Aquiles, la exéresis de la deformidad ósea, la limpieza de la zona degenerada del tendón de Aquiles con subsecuente anclaje del tendón ya sea con técnica abierta o procedimiento artroscópico.14,15 El resultado suele ser bueno en la gran mayoría de los casos.











 nueva página del texto (beta)
nueva página del texto (beta)



