Introducción
La halitosis es el olor desagradable procedente de la boca, la nariz, las vías respiratorias o el aparato digestivo. La palabra halitosis proviene del vocablo latino “halitus” cuyo significado es aliento y del griego antiguo “σις”, que es proceso. La halitosis es un síntoma bastante común que se traduce en aliento fétido y en sabor desagradable en la boca, que puede ser crónico o deberse a algo pasajero; su causa se debe, en la mayoría de los casos, a falta o mala higiene bucal, y a problemas de cavidad oral; con menos frecuencia se origina por circunstancias extraorales. De manera científica, la halitosis se define como el aire exhalado que contiene más de 75 partes/billón de componentes volátiles de sulfuro; desde el punto de vista social, genera un problema importante, ocasionando rechazo social, temor a presentarse en público, baja autoestima e incluso depresión.1
Caso clínico
Paciente masculino de 13 años de edad con antecedentes de nacimiento por cesárea sin especificar causa, padre con DM tipo 2; la madre relata que el paciente presentó reflujo durante los primeros tres meses de vida, manejado con fármacos no especificados. Acude a consulta específicamente por halitosis persistente de seis meses de evolución, notada por sus padres, compañeros de clase y amigos, ocasionando que no quisiera salir de casa, además del uso muy frecuente de lavado de cavidad oral y de tabletas mentoladas. Ha sido valorado por Pediatría, Odontología y Otorrinolaringología sin encontrar problemas en sus áreas respectivas, principalmente con interrogatorio dirigido. El paciente reportó presencia de saciedad temprana y episodios de pirosis nocturna ocasional durante los últimos seis meses. A la exploración física, a un metro de distancia se percibe mal olor cuando habla; en prueba de la cuchara con raspado de la lengua se cataloga como halitosis en grado V (olor pútrido). La exploración de cavidad oral y faringe resultó normal, al igual que el resto de la exploración. Cuenta con análisis de laboratorio: citometría hemática, química sanguínea 3, coprológico, coproparasitoscópico y coprocultivo, además de radiografía tele de tórax y de senos paranasales con resultados normales. Se practicó panendoscopia después de 12 horas de ayuno que mostró estómago dilatado con rastro de alimentos; las biopsias de esófago reportaron datos de esofagitis erosiva y gastritis crónica moderada, además de presencia de Helicobacter pylori (Figura 1). Con el diagnóstico presuntivo de gastroparesia, se efectuó un centellograma gástrico para valorar el vaciamiento gástrico con líquido marcado con tecnecio DTPA, con toma de imágenes cada 15 segundos, observando vaciamiento gástrico muy lento, con salida de líquido hasta el minuto 14 y T ½ de vaciado de 58 minutos. Como dato importante se observaron varios episodios de reflujo (Figura 2). Se le prescribieron procinéticos, inhibidor de bomba de protones y antibióticos para erradicación de Helicobacter pylori a dosis y tiempos recomendados y suspensión definitiva de uso de tabletas mentoladas. Con seguimiento a las ocho semanas, la madre del paciente refirió disminución de la halitosis sin desaparecer por completo. A nueva prueba de la cuchara se constató disminución del mal olor, catalogando en halitosis grado II (leve). Se practicó un segundo estudio gammagráfico de valoración de vaciamiento gástrico con sólido marcado con tecnecio DTPA, observando un solo evento de reflujo, estómago retencionista, pero con mejoría notable en relación a estudio previo, el inicio de vaciado a los cuatro minutos y un T ½ de vaciamiento de 35 minutos (Figura 3). Se continuó manejo con procinéticos, en la penúltima cita, a 16 semanas de la primera consulta; la prueba de la cuchara correspondió a halitosis grado I, existiendo además cambio favorable en el estado anímico del paciente, volviendo a tener relaciones interpersonales adecuadas a su edad. En la última cita, a 32 semanas de la primera consulta, el paciente incrementó su peso en 4 kilos y su talla en 3 cm. Continúa con manejo de procinéticos, suspendiendo el uso de inhibidor de bomba de protones. Se efectuó prueba rápida de Ureasa para H. pylori, con resultados negativos. Se le explicó la necesidad de mayor estudio sobre la gastroparesia, negándose a efectuarlos, pues siente que su problema está resuelto.
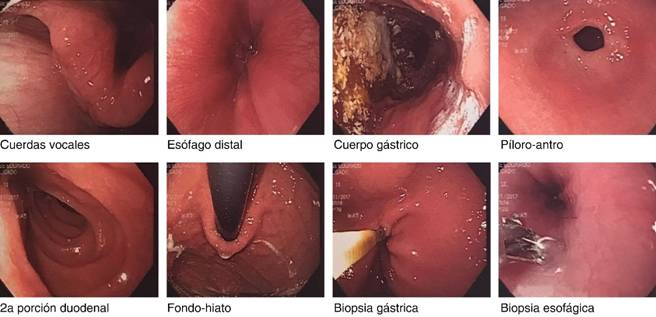
Figura 1: Hallazgos de endoscopia: oro- e hipofaringe normales, esófago sin alteraciones, línea Z a 35 cm, coincidiendo con pinzamiento diafragmático, estomago con restos de alimentos (después de 12 horas de ayuno), mucosa gástrica de antro de tipo micronodular, resto normal. El estudio histopatológico mostró: esofagitis crónica erosiva, gastritis crónica moderada y edema de lámina propia; la tinción inmunohistoquímica fue positiva para Helicobacter pylori.
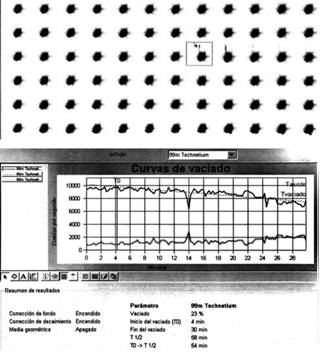
Figura 2: Gammagrafía gástrica inicial con líquido marcado con pertecneciato de sodio DTPA mostrando: cavidad gástrica retencionista, pequeña salida de alimento al minuto 14, iniciando un vaciado muy lento, con T ½ de 58 minutos, importantes eventos de reflujo gastroesofágico a lo largo del estudio.
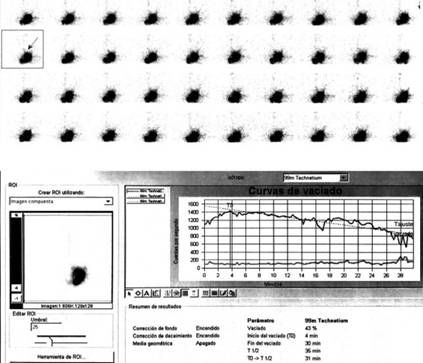
Figura 3: Gammagrafía gástrica de control, posterior a ocho semanas de tratamiento, mostrando: cavidad gástrica dilatada a expensas de alimento sólido marcado con pertecneciato de sodio DTPA, observando cavidad gástrica retencionista, pequeña salida de alimento al minuto 17 con vaciado lento, y T ½ de vaciado de 35 minutos, con un solo evento de reflujo confinado a tercio inferior al minuto seis.
Discusión
Respecto al caso que nos ocupa, los factores en la producción de halitosis considerados fueron: la presencia de gastroparesia, la infección por Helicobacter pylori, y el uso extraordinariamente frecuente de tabletas mentoladas; al respecto, los enantiómeros (+) y (-) del mentol conformados en forma de ciclohexanos provocan una sensación de frescor debido a la estimulación de los “receptores de frío” mediante la inhibición de las corrientes de Ca++ de las membranas neuronales; se utilizan como ingrediente en los siguientes productos: la inmensa mayoría de las pastas dentífricas, chicles y caramelos con sabor a menta, aceite de menta, medicamentos para el herpes labial, inhaladores, pastillas o ungüentos para tratar la congestión nasal, cremas y lociones para aliviar la picazón, medicamentos para tratar las encías, boca y garganta irritadas y en enjuagues bucales (la menta tiene efecto de relajación del cardias), por lo que la presencia de reflujo gastroesofágico es mayor, lo que favorece la esofagitis.
En relación a la prevalencia de halitosis, existen pocos estudios al respecto; se menciona una prevalencia del 22 al 50% en la población general,2 independientemente del género;3 se menciona que 5% de los casos llegan a ser severos.4 La mayoría de los adultos sufren halitosis en algún momento de su vida. Aproximadamente un 30% de los pacientes mayores de 60 años han padecido o padecen en algún momento halitosis. Con frecuencia, los pacientes con halitosis lo desconocen por la incapacidad de oler el propio aliento, o por la habituación resultante de una exposición mantenida. La halitosis puede clasificarse en fisiológica y patológica: la primera tiene carácter transitorio, generalmente producida por disminución del flujo salival durante el sueño o el ayuno, así como ingesta de algunos alimentos; la segunda se caracteriza por ser persistente, originada en cavidad oral en 85 a 90% de los casos; el resto de los casos (10 a 15%) responde a enfermedades o problemas extraorales.1 Una reciente clasificación5 de halitosis la divide en 5 tipos, correspondiendo el tipo 1 a su origen oral; el tipo 2 a la originada en vías aéreas; la 3 a la de origen gastroesofágico (donde se incluye el paciente presentado); la tipo 4 es debida a infecciones sanguíneas; y la de tipo 5 a la halitosis denominada subjetiva.
Desde el punto de vista etiológico, las causas más frecuentes con origen en cavidad oral son: higiene oral deficiente, caries, reconstrucciones y materiales dentales, enfermedad crónica periodontal, abscesos, gingivitis, estomatitis, úlceras, infecciones faríngeas, candidiasis, disfunción parotídea, amígdalas hipertróficas, enfermedades de origen nasal y cuerpo extraño en cavidad nasal, sinusitis, atresia coanal unilateral o tumores nasales, ocena, enfermedades laríngeas, fisura palatina, uso de fármacos como anticolinérgicos, antihistamínicos, ansiolíticos/antidepresivos, antipsicóticos, fenotiacinas, etcétera.
Desde el punto de vista extraoral, debe tenerse en cuenta: a) problemas digestivos como: divertículos esofágicos, reflujo gastroesofágico, úlcera gástrica, gastritis, hemorragias de tubo digestivo alto, infección por Helicobacter pylori, parasitosis intestinal, tricobezoar y fitobezoar; b) de origen respiratorio: infección de vías aéreas altas y bajas, agudas y crónicas, bronquiectasias, absceso pulmonar, neumonía necrotizante, empiema, tuberculosis, enfermedades malignas y cuerpo extraño en vías aéreas (especialmente en nariz durante la infancia); c) enfermedades sistémicas como: diabetes, insuficiencia renal, disfunción hepática, d) enfermedades autoinmunes como en el síndrome de Sjögren, enfermedades metabólicas, déficit vitamínico (A, B12) o mineral (Fe o Zn), y e) fiebre alta, deshidratación e intoxicaciones. Por lo anterior, para orientarnos en el diagnóstico, la historia clínica y la exploración deben ser exhaustivas.
La saliva6 es un líquido transparente excretado por células acinares y ductales; las células acinares de la parótida producen una secreción esencialmente serosa y en ella se sintetiza la α amilasa; esta glándula produce menos calcio que la submandibular; las mucinas proceden sobre todo de las glándulas submandibulares y sublinguales; las proteínas, ricas en prolina e histidina, de la parótida y de la submandibular; las glándulas salivales menores son esencialmente mucosas; la saliva tiene viscosidad variable, lo cual se atribuye al ácido siálico, es inodora como el agua, su Ph normal oscila entre 6.5 y 7, y su producción es en promedio de 1 L/día; químicamente es una secreción compleja proveniente de las glándulas salivales mayores en el 93% de su volumen; es estéril cuando sale de las glándulas salivales, dejando de serlo cuando se mezcla con el fluido crevicular, detritus, microorganismos, células descamadas de la mucosa oral, etcétera; su función es permitir que los alimentos se disuelvan y se pueda percibir su sabor a través del sentido del gusto, entre muchas otras funciones.
Respecto a la fisiopatología de la halitosis originada en cavidad oral,7 en general el mal olor se debe al metabolismo anaerobio de las bacterias en descomposición de restos de comida, por lo que se producen compuestos volátiles sulfurados; las bacterias frecuentemente encontradas en cavidad oral son: Peptostreptococcus, Eubacterium, Selenomonas, Centipeda, Bacteroides y Fusobacterium; algunos otras bacterias involucradas en la halitosis causada por enfermedad periodontal son: Porphyromonas gingivalis, Veillonella, Treponema denticola, Prevotella intermedia y Bacteroides forsythus.8 En la producción de la halitosis el Ph de la cavidad oral desempeña un papel importante, ya que éste se acidifica en presencia de hidratos de carbono por su proceso de fermentación, existiendo inhibición de la formación de compuestos sulfurados; por otra parte, el Ph se torna neutro o alcalino ante la presencia de proteínas, ya que su degradación ocasiona productos nitrogenados que incrementan la producción de compuestos sulfurados, provocando halitosis.
Las mediciones de la halitosis se efectúan de dos maneras: el método más utilizado es el denominado sensorial u organoléptico9 (desafortunadamente es subjetivo): el examinador huele el aliento del paciente a 10-15 centímetros de la boca, clasificándolo en escala del 0 al 5 (el 0 corresponde a no olor; 1 a escaso mal olor, 2 a halitosis leve, 3 a halitosis moderada, 4 a fuerte mal olor y 5 al máximo mal olor posible); otra forma consiste en raspado suave de la lengua con una cuchara, evaluando el olor en la escala anterior; la condición para efectuar la prueba es que el paciente debe abstenerse de comer o beber y de cualquier procedimiento de higiene bucal dos horas antes del procedimiento y no haber ingerido ajo, cebolla o especias en al menos 24 horas, así como no haber utilizado antibióticos durante los últimos siete días. Su correlación con mediciones instrumentales se estima en 58%. En el estudio de personas que acudieron a la Clínica de Halitosis en la Universidad de Toronto, en donde, para definir halitosis se consideró un puntaje igual o mayor a 3, en el 41% se corroboró su ausencia. Estos hallazgos son similares a los reportados en Israel y Japón. Las mediciones objetivas utilizadas para valorar la halitosis son el halímetro y la cromatografía gaseosa; el primero utiliza un sensor electroquímico que detecta la cantidad de partes por billón de partículas de gas sulfito de hidrógeno; mediciones superiores a 75 p/B son diagnósticas; la cromatografía gaseosa detecta compuestos volátiles de azufre, considerándose patológicos los niveles superiores a 200 p/B, y clasificándose como halitosis grave los resultados mayores de 500 p/B.10
La halitosis patológica de causa extraoral es un reto diagnóstico; debe ser estudiada por el médico de primer contacto o derivada al especialista correspondiente para determinar la causa y aplicar el tratamiento específico.11
El aparato digestivo puede originar halitosis12 debido a reflujo gastroesofágico (se ha detectado retraso del vaciamiento gástrico hasta del 40% en subgrupos de pacientes con enfermedad por reflujo gastroesofágico, divertículo de Zenker, obstrucción intestinal y fístulas). Se ha relacionado a la halitosis como uno de los síntomas de la infección por Helicobacter pylori (HP).13 En un estudio con 58 pacientes para determinar la relación entre HP y halitosis, se encontró que de 52 pacientes con halitosis, 57.2% (n = 30) fue positivo para infección por HP; al darles tratamiento de erradicación, el HP desapareció en 19 (63.3%), presentando disminución en los valores del halímetro en 78.9%, demostrando la correlación entre halitosis e infección por HP con una p < 0.001. Independientemente de que la bacteria produce sulfito de hidrógeno, su fuente de halitosis se encuentra en la boca, ya que es un sitio que funciona como reservorio de la bacteria detectado en saliva y placa dentobacteriana. La obtención oral de HP es controversial, desde 0 a 100% en cultivos y de 0 a 90% por PCR. Los pacientes con HP positivo en cavidad oral tienen infección gástrica; sin embargo, no siempre la infección gástrica coexiste con infección oral. La presencia de HP puede ocasionar manifestaciones digestivas que incluyen con mayor frecuencia a la gastritis en adultos; una pequeña proporción de pacientes puede llegar a desarrollar úlcera péptica o cáncer gástrico, dependiendo de la interacción con otros factores como la susceptibilidad del huésped y diferencias en la virulencia de distintas cepas de HP. En niños existe evidencia de que la infección por HP está asociada a gastritis antral; la úlcera péptica en niños es infrecuente y su incidencia desconocida. Respecto al cáncer gástrico y su relación con HP, se reporta que algunos pacientes, luego de un largo tiempo de sufrir infección por HP con gastritis crónica, presentan metaplasia intestinal y posteriormente pueden desarrollar adenocarcinomas y linfomas tipo MALT. Aunque el cáncer gástrico y las enfermedades linfoproliferativas son infrecuentes en niños, la adquisición de la bacteria en la niñez parece ser un factor crítico de riesgo de estas neoplasias. Existen datos de asociación entre HP y otras condiciones médicas como: enfermedad coronaria, gastropatías con pérdida de proteínas, infecciones entéricas recurrentes, enfermedades periodontales, cefalea, rosácea, alergia a los alimentos, baja estatura, enfermedades tiroideas y fenómeno Raynaud; sin embargo, son asociaciones aisladas que no cuentan con evidencias definitivas.
La halitosis también puede ser originada por gastroparesia,14 una alteración crónica de la motilidad gástrica en la que se produce un retraso en el vaciamiento en ausencia de obstrucción mecánica. Se caracteriza por alteración de la peristalsis antral, asociada con alteración de la trasmisión neural; ésta puede ser idiopática u originada por neuropatía y/o miopatía, como en diabetes mellitus, postvagotomía o escleroderma. Sus síntomas incluyen plenitud postprandial, saciedad precoz, náuseas, vómito, malestar abdominal y sensación de distensión, así como halitosis; sus complicaciones son: esofagitis, síndrome de Mallory-Weiss y formación de bezoares. Se calcula que la gastroparesia se presenta en 4% de la población, incrementándose a 30-50% en pacientes diabéticos, y de 24-40% en pacientes con dispepsia funcional, siendo más alta en las mujeres menores de 45 años. Se ha reportado asociación de infección por H. pylori y retardo en el vaciamiento gástrico, demostrando que este último mejora posterior al tratamiento de erradicación para H. pylori, no siendo concluyente en algunos reportes, por lo que permanece la controversia.
El diagnóstico de gastroparesia requiere demostrar el retraso en el vaciamiento gástrico; el estudio de elección es la gammagrafía de vaciamiento gástrico (utilizada en este caso). Consiste en la determinación del tiempo de permanencia en el estómago de un marcador radioactivo, no absorbible, ligado a uno de los componentes de una comida, valorando la función de almacenamiento y vaciado gástricos. La medida del vaciamiento gástrico con sólidos es la más adecuada, ya que el vaciamiento de contenido líquido puede ser normal en pacientes con gastroparesia avanzada. Para realizar esta prueba se marca una comida con un isótopo radioactivo (99mTC) y mediante una gamma-cámara abdominal se hacen detecciones de la radioactividad en estómago a lo largo de periodo postprandial, con obtención de imágenes a las 0, 1, 2 y 4 horas tras la ingesta; la retención gástrica mayor del 60% a las dos horas y mayor de 10% a las cuatro horas son consistentes con el diagnóstico de gastroparesia (en el caso motivo de este reporte, se encontró presencia de restos de alimentos después de 12 horas de ayuno).
En relación a la gastroparesia idiopática, se han observado en algunos casos hipoganglionosis y disminución del número de células intestinales de Cajal; se ha reportado la posibilidad de origen viral;15 los virus implicados en pocos casos incluyen: citomegalovirus, virus Epstein-Barr y varicela-zoster, pero en la mayoría de los enfermos con gastroparesia posviral no se descubre el microorganismo causal. En 20 a 40% de pacientes con dispepsia funcional hay retraso en el vaciamiento gástrico; en estos pacientes, los estudios clínicos controlados con placebo muestran que los fármacos procinéticos logran cambios favorables del vaciamiento gástrico, como en el caso presentado. Se anota que no se realizaron estudios de electrofisiología de vaciamiento gástrico, por no contar con ellos en la institución, además de negarse los padres del paciente a mayores intervenciones e interconsultas en centros especializados, independientemente de la explicación de que se desconoce el tiempo de la necesidad de uso de fármacos procinéticos por parte del paciente.
Respecto al tratamiento de la gastroparesia16,17 resistente a manejo con procinéticos, aún no existe consenso. En un estudio de 110 pacientes, el 74% respondió a cambio de fármaco procinético; tampoco se tiene respuesta al porqué algunos pacientes responden a un determinado fármaco procinético y otros no. En aquellos casos multirresistentes se ha propuesto la inyección pilórica vía endoscópica de toxina botulínica18 (con duración de cuatro meses), la colocación de un marcapaso gástrico;19,20 la piloroplastia endoscópica, la colocación de endoprótesis (stent) a nivel pilórico.21 La gastrostomía con sonda colocada en yeyuno y la gastrectomía parcial con gastroyeyunostomía en Y de Roux son otras posibilidades para casos especiales en donde se han ensayado otras modalidades terapéuticas sin resultados satisfactorios.











 nueva página del texto (beta)
nueva página del texto (beta)


