Introducción
Las fracturas del complejo orbitomalar, por su peculiar posición prominente en la cara, constituyen una patología común para el cirujano oral y maxilofacial.1-3 El hueso malar es el parachoques lateral mediofacial y forma parte del suelo y la pared lateral orbitaria. En las fracturas orbitomalares podemos encontrar afectación de sus cuatro arbotantes clásicos, que son su articulación con el maxilar (maxilomalares, apófisis piramidal y apófisis ascendente del maxilar), con el hueso frontal (frontomalar) y con el temporal (cigomaticomalar).4,5 En la actualidad se considera un quinto arbotante en su unión con el ala mayor del esfenoides (pared lateral orbitaria). El patrón de fractura más frecuente es aquel que recorre las suturas naturales del cigoma con el resto de los huesos con que se articula. Por ello, la antigua denominación de “fracturas en trípode” ha dejado de emplearse para sustituirla por “fracturas en tetrápode”.6,7
El hueso malar tiene una posición de gran importancia en el tercio medio facial. Entre sus funciones se encuentran proteger al globo ocular al dar proyección a la zona del pómulo, dar inserción al músculo masetero y absorber la fuerza de cualquier impacto antes de que afecte al encéfalo.8,9 A la importante función de parachoques mediofacial hay que añadir una importante trascendencia en la estética facial (pómulos prominentes) (Figuras 1 y 2).

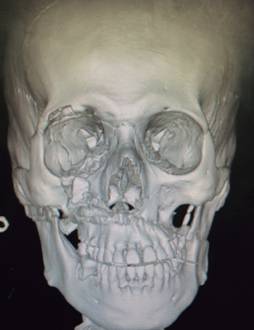
Figura 1: Tomografía computarizada con reconstrucción tridimensional donde se observa una fractura de malar en trípode con fractura de piso de órbita.

Figura 2: Tomografía computarizada con reconstrucción tridimensional donde se observa exclusivamente una fractura de malar en trípode.
El desplazamiento hacia abajo y lateral del cigoma fracturado se debe a sus inserciones musculares, especialmente a la del músculo masetero. Este desplazamiento se ve contrarrestado por la inserción superior de la fascia y el músculo temporal.10-12
Las fracturas del complejo orbitomalar representan el 13% de las fracturas craneofaciales, siendo más frecuentes únicamente las fracturas de los huesos propios nasales. Entre las causas más comunes de fracturas orbitocigomáticas están las agresiones, seguidas por los accidentes de tráfico, caídas y accidentes deportivos.13,14
El mecanismo por el que el hueso malar resulta dañado en las agresiones está relacionado con el giro de la cabeza que instintivamente hace el agredido cuando un objeto se dirige hacia su cara. Para evitar el impacto directo sobre el globo ocular, queda expuesta la zona prominente del malar -pómulo-. Con independencia de su frecuencia relativa y el mecanismo etiopatogénico de las fracturas orbitomalares, desde el punto de vista de su repercusión social, cabe destacar su elevada incidencia entre adolescentes y adultos jóvenes, por lo que un adecuado manejo terapéutico de estas lesiones resulta imprescindible para el futuro sociolaboral de estos pacientes.15-17
La base del tratamiento consiste en el abordaje de los focos de fractura, la correcta reducción anatómica de los fragmentos y la fijación -osteosíntesis- que permitan estabilidad, buen contacto óseo y una adecuada formación del callo de fractura.18,19
El objetivo es una mejoría funcional (tratamiento de signos y/o síntomas como diplopía, hiperestesias del nervio infraorbitario, limitación de los movimientos mandibulares, etcétera) y una mejora estética (tratamiento de la asimetría facial, distopía ocular, mal posiciones del párpado inferior, entre otros).20,21 La cirugía se realiza bajo anestesia general y, dependiendo del grado de desplazamiento de los fragmentos de la fractura, la reducción puede hacerse de manera abierta (por medio de abordajes que expongan directamente el foco de fractura) o cerrada (se accede y manipula el hueso fracturado a través de una incisión lejana).22 El periodo de ingreso hospitalario suele oscilar entre 24 y 48 horas, aunque puede verse ampliado dependiendo del grado de inflamación y si el desplazamiento de las fracturas obliga a realizar grandes abordajes para su reducción (Figuras 3 y 4). La inflamación suele mantenerse alrededor de una semana; por lo general, el periodo de reposo laboral no supera las tres semanas.23

Figura 3: Paciente con traumatismo de la región maxilofacial que involucra la región malar por un accidente automovilístico.
Material y métodos
El presente estudio se llevó a cabo en el Hospital General Regional Núm. 6 “Lic. Ignacio García Téllez” del Instituto Mexicano del Seguro Social en Cd. Madero, Tamaulipas, en el periodo comprendido del primero de octubre de 2014 al primero de octubre de 2015. Consistió en la evaluación de pacientes que ingresaron al Servicio de Urgencias con diagnóstico de trauma facial y fractura cigomaticomalar. Se seleccionaron 220 casos con diagnóstico de ingreso de trauma facial; de ellos, 68 fueron diagnosticados con fractura cigomaticomalar y/o asociada a probable fractura de piso de órbita. De los 68, 55 fueron del género masculino y 13 femeninos.
Los pacientes ingresaron con radiografías convencionales de cráneo Watters, Hirtz y Cadwell, las cuales no evidenciaban con claridad la presencia de trazos de fractura. Se solicitó tomografía computarizada de cráneo con reconstrucción en tercera dimensión, donde se apreciaron los trazos de fractura de tipo frontomalar, reborde infraorbitario, maxilomalar, cigomaticomalar y piso de órbita.
Se identificaron, en los 68 pacientes, 42 fracturas malares en trípode -esto es, disyunción de la región frontomalar, reborde infraorbitario a la base maxilomalar y arco cigomático-, 12 fracturas de reborde infraorbitario con componente de piso de órbita y 14 fracturas malares en trípode y componente de piso de órbita.
Los pacientes fueron intervenidos quirúrgicamente para la reducción y fijación abierta por vía percutánea mediante sistema rígido interno con miniplacas de titanio de 1.8 de grosor, de cuatro orificios y tornillos autorroscantes de 2.0 × 5 mm de longitud. La cirugía se llevó a cabo sin complicaciones. Cabe mencionar que las fracturas de piso de órbita fueron reducidas mediante la colocación de malla dinámica de titanio en la reconstrucción de dicha área para devolver la anatomía correspondiente y evitar el descenso del globo ocular y la diplopía en los pacientes.
Posteriormente a la intervención quirúrgica y al manejo médico farmacológico intrahospitalario, los pacientes fueron enviados de alta a su domicilio a las 48 horas postquirúrgicas; se programaron sus citas de control a los siete, 14 y 21 días.
Resultados
Los resultados postoperatorios de las reducciones abiertas fueron satisfactorios, con ausencia de complicaciones postoperatorias inesperadas. Se alcanzaron los objetivos terapéuticos prefijados: correcta proyección del malar, ausencia de sintomatología atribuible a la fractura orbitomalar, prevención de un potencial desarrollo posterior de patología como consecuencia de una deficiente reducción de la fractura, estabilidad de resultados, mínima morbilidad, satisfacción de las expectativas del paciente.
Conclusiones
El hueso malar es el parachoques lateral mediofacial y forma parte del suelo y la pared lateral orbitaria. Las fracturas orbitomalares son las más frecuentes en el área maxilofacial después de las fracturas de huesos propios nasales; constituyen una de las patologías traumáticas más comunes para el cirujano oral y maxilofacial de hoy.
Este tipo de fracturas requiere un tratamiento multidisciplinario que debe ser dirigido de forma coordinada por un cirujano maxilofacial y un oftalmólogo. La base del tratamiento consiste en el abordaje de los focos de fractura, la correcta reducción anatómica de los fragmentos y la fijación -osteosíntesis- que permitan estabilidad, buen contacto óseo y una adecuada formación del callo de fractura. El objetivo es una mejoría funcional (tratamiento de signos y/o síntomas como diplopía, hipoestesias del nervio infraorbitario, limitación de los movimientos mandibulares, etcétera) y una mejora estética (tratamiento de la asimetría facial, distopía ocular, malposiciones del párpado inferior, entre otros).
La tomografía computarizada con reconstrucción en tercera dimensión permite al cirujano maxilofacial y al oftalmólogo identificar los trazos de la fractura, su desplazamiento y asociación con otras estructuras óseas, para poder realizar la reducción y fijación de las mismas con el propósito de devolver la anatomía y función de la zona afectada. Esta herramienta se considera un auxiliar de diagnóstico indispensable en el manejo de dichos traumatismos.











 nueva página del texto (beta)
nueva página del texto (beta)