Introducción
El desarrollo de la neonatología ha tenido como consecuencia el incremento de la supervivencia de niños prematuros cada vez más pequeños. Aunado a esto, la etapa neonatal se caracteriza por ser una de las de crecimiento más acelerado y donde la nutrición tiene mayor impacto.1,2
Entre los factores que influyen en la nutrición neonatal se encuentran la manipulación de la alimentación (sonda orogástrica, alimentador, succión, seno materno), el tipo de leche que recibe (leche humana, leche maternizada para prematuro, leche maternizada, fórmulas especiales), el uso de fortificadores, el empleo de la técnica mamá canguro y la regulación de la temperatura, entre otros.1-3 Estas intervenciones favorecen que el neonato previamente enfermo se integre al percentil correspondiente y se equipare su crecimiento y desarrollo a los de un niño sano.
El paso inicial para el tratamiento del recién nacido está basado en el cálculo del volumen de líquidos que puede recibir el neonato. Para lograr un buen aporte calórico y un crecimiento adecuado se recomienda un volumen para alimentación enteral entre 150 y 180 mL/kg/día, tanto para niños de término como para niños pretérmino.4 El gasto energético basal es de 40-60 kcal/kg/día, se incrementa de 0-5 kcal/kg/día por actividad, 0-5 kcal/kg/día por termorregulación, 15 kcal/kg/día de gasto energético para el crecimiento, 20-30 kcal/kg/día para energía almacenada y 15 kcal/kg/día de pérdidas energéticas, con un total de requerimientos energéticos de 90 a 120 kcal/kg/día.5-9
La leche humana se considera la alimentación de elección en los neonatos. Contiene 67 calorías por cada 100 mL. Las fórmulas maternizadas están diseñadas para cubrir las necesidades nutricionales y fisiológicas de los neonatos. La Academia Americana de Pediatría proporciona directrices específicas para la composición de las fórmulas infantiles, de manera que se asemejen a la composición general de la leche humana, y en el caso de las fórmulas para prematuros, cubran los requerimientos de éstos. Dependiendo de la marca comercial, corresponderá el contenido calórico de las fórmulas maternizadas, pero en general se asemejan al aporte calórico de la leche humana. Por otro lado, las fórmulas maternizadas para prematuro contienen en promedio 81 calorías por cada 100 mL o 24, 27 o 30 kcal por onza.6-8
La vía de alimentación se debe individualizar en función de la edad de gestación, el estado clínico y la tolerancia a la alimentación. La coordinación de succión-deglución-respiración se logra hasta las 34 semanas de gestación, por lo que en menores de esta edad gestacional se recomienda la alimentación por sonda orogástrica.9,10 En México, se recomienda ofrecer la alimentación enteral en forma intermitente, en bolos o por sonda orogástrica a gravedad hasta que el recién nacido cumpla 34 semanas de edad corregida y después de esta edad mediante succión.11
Entre los factores que intervienen en la ganancia ponderal no sólo están el aporte calórico y el volumen que reciben, sino otros como la vía de alimentación, el uso de suplementos o los requerimientos de oxígeno.
Objetivo: Determinar la asociación entre el tipo de alimentación, volumen, aporte calórico, tipo de leche y comorbilidades en el incremento de peso en neonatos hospitalizados.
Material y métodos
En el periodo comprendido de julio de 2015 a julio de 2016 en la Unidad de Cuidados Intermedios Neonatales del Hospital Ángeles Pedregal se realizó un estudio observacional y prospectivo en neonatos en crecimiento y desarrollo. El protocolo fue aprobado por el Comité Local de Ética e Investigación.
Los criterios de selección fueron los siguientes: neonatos pretérmino, término y postérmino ingresados a cunero para su crecimiento y desarrollo, independientemente de los días de nacimiento; se excluyeron aquellos pacientes que no contaban con vía enteral total y otras enfermedades como: encefalopatía hipóxico isquémica, cardiopatía congénita compleja cianógena e infección activa; se eliminaron aquellos que durante su seguimiento presentaron deterioro del estado general con necesidad de ayuno, ventilación mecánica invasiva o cirugía, o con estancia menor a diez días.
El tiempo cero fue al momento del ingreso al Área de Terapia Intermedia y el seguimiento fue día con día hasta completar diez.
La variable de desenlace fue el aumento de peso igual o mayor a 15 gramos por día en promedio al día 10 de seguimiento.
Las variables de interés fueron: edad gestacional, peso al nacimiento, tipo de alimentación (succión, sonda orogástrica de entrada por salida, sonda orogástrica permanente, sonda orogástrica + alimentador, sonda + succión, succión + alimentador), tipo de leche (leche humana, fórmula para recién nacidos prematuros, fórmula para recién nacidos de término, leche humana + fórmula; otras fórmulas: parcialmente hidrolizada, extensamente hidrolizada, fórmula a base de soya, arroz o fórmula sin lactosa), volumen administrado por día y calorías por día. El retraso en el crecimiento intrauterino se definió como peso para la edad gestacional por debajo de la percentila 10 de acuerdo a las gráficas de Fenton.2,5
Se consideraron como variables confusoras la administración de oxígeno y el tiempo que permanecieron en incubadora.
La recolección de los datos se llevó a cabo por un médico residente de neonatología adiestrado para recabar datos y se emplearon como fuentes primarias de información las notas realizadas por los médicos tratantes y las hojas de enfermería. Para la edad gestacional se realizó medición pareada con método de Ballard y en el registro del peso se empleó báscula de precisión en todas las mediciones.
No se realizaron intervenciones en el tratamiento indicado por médicos tratantes y la persona que codificó los datos no tuvo relación directa con el proceso de análisis estadístico.
No se calculó tamaño de muestra y se incluyeron por muestreo de casos consecutivos todos los pacientes atendidos en el periodo mencionado.
Análisis estadístico
Se realizó análisis descriptivo en variables cualitativas con frecuencias y porcentajes absolutos; en variables cuantitativas se emplearon media como medida de tendencia central y desviación estándar como medida de dispersión.
En la estadística inferencial se empleó prueba exacta de Fisher en variables cualitativas. Para demostrar la diferencia inter- e intragrupos en edad gestacional, tipo de alimentación y peso se realizó prueba de ANOVA de muestras repetidas y se empleó análisis de Bonferroni como postprueba. Para determinar la independencia de las variables dependientes y confusoras se realizaron dos tipos de análisis: regresión lineal para determinar el incremento de peso en gramos según el valor cuantitativo de las variables; y prueba de χ2 de Mantel y Haenzel para determinar el incremento de peso al día 10, ajustada por confusores.
Se empleó el paquete estadístico SPSS versión 20 para MAC.
Resultados
Durante el periodo de estudio se ingresaron 115 neonatos, de los cuales 50 cumplieron los criterios de selección y 25 (50%) presentaron incremento ponderal igual o mayor a 15 g/día en promedio. Las causas de exclusión se muestran en la Figura 1.
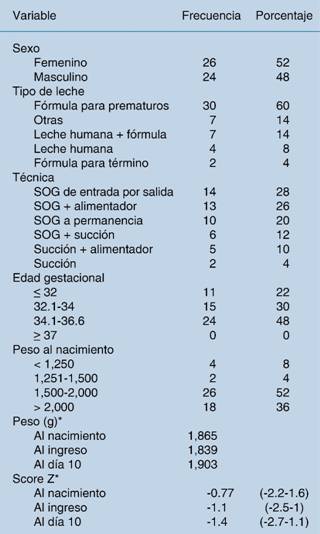
Del total, 26 fueron del sexo femenino (52%); la mediana de edad gestacional al inicio del estudio fue de 34.3 semanas de gestación (28 a 36.6 semanas de gestación) y la mediana de edad cronológica de 2.5 días (0 a 8 días). Cinco pacientes (10%) presentaron retraso en el crecimiento intrauterino. En 52% el peso al nacer fue de 1,500 a 2,000 gramos. La mediana del día 1 del score Z de peso para edad de gestación fue -1.1 (-0.09 a -2.88), mientras que la mediana del día 10 del score Z fue de -1.41 (-0.23 a -2.1). La fórmula para prematuros fue la leche seleccionada en el 60% y la técnica de alimentación más frecuente fue, en 28%, la sonda orogástrica a permanencia, seguida por la sonda orogástrica de entrada por salida y alimentador en el 26%. El resto de los datos descriptivos se muestran en el Cuadro 1.
Cuadro 1: Descripción general de los neonatos analizados.
SOG = Sonda orogástrica.
* Mediana (rango intercuartilar).
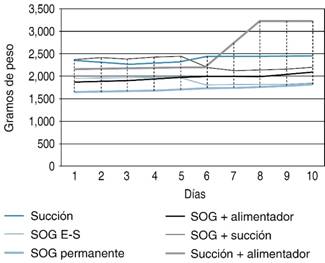
Al realizar la prueba de ANOVA de muestras repetidas dividida en grupos para tipo de alimentación, tipo de fórmula y peso al nacimiento la única que presentó diferencias significativas inter- e intragrupos fue la técnica con sonda orogástrica y alimentador, como se muestra en el Cuadro 2 y la Figura 2.
Cuadro 2: Promedio de peso por día y su relación con la técnica de alimentación.

SOG = Sonda orogástrica. DE = Desviación estándar.
Al realizar el análisis de regresión lineal, las variables de calorías por mililitro de fórmula, días de oxígeno, días de incubadora e incremento de volumen en mililitros no tuvieron significancia estadística, como se muestra en el Cuadro 3.
Cuadro 3: Modelo de regresión lineal para determinar las variables al incremento de peso en gramos al día 10.

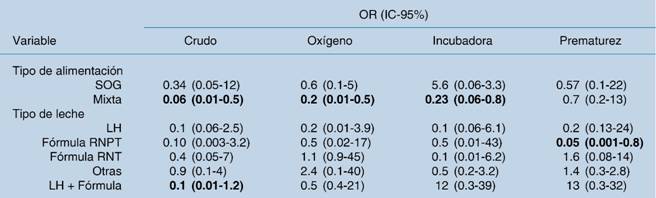
Al analizar los factores asociados a no incremento de peso ajustado por confusores (prematuridad, aporte de oxígeno e incubadora) la variable con mayor asociación y mayor probabilidad de incremento fue el tipo de alimentación y la alimentación mixta con leche materna, como se muestra en el Cuadro 4.
Discusión
En este estudio se comprobó que el tipo de alimentación es la variable más asociada al incremento de peso en neonatos hospitalizados. El escenario clínico de esta muestra de pacientes se asemeja al de otras unidades con crecimiento y desarrollo donde el objetivo principal es la ganancia ponderal para su egreso.12-14
En el caso de estos cincuenta pacientes evaluados, ninguno de ellos se encontraba bajo proceso agudo de enfermedad, por lo que la confusión del incremento calórico secundario a estados como fiebre, cardiopatía congénita y enfermedad intestinal no fue evaluada.
Se sabe que la alimentación con seno materno y fórmula maternizada (ya sea para prematuros o neonatos a término) tiene la misma efectividad para cubrir los requerimientos calóricos necesarios para el crecimiento.7,8 Es una práctica frecuente en los hospitales la alimentación con ambas leches, y en los pacientes analizados en este estudio ninguno fue alimentado con seno materno exclusivo. Los resultados no demostraron diferencias estadísticamente significativas, pero existe una tendencia a que la leche materna tenga más beneficio en el incremento de peso; este fenómeno lo explicamos en que probablemente el apego con la madre favorezca dicho efecto. Sin embargo, estas particularidades no fueron evaluadas en el estudio.
En las etapas iniciales, la leche de la madre tiene propiedades dinámicas en el aporte de lípidos, carbohidratos, proteínas, enzimas e inmunoglobulinas, y en conjunción con la estabilidad de una fórmula maternizada, ambas complementan de manera adecuada los requerimientos necesarios cuando un neonato se encuentra en recuperación de un estado patológico.15-17
Es de común conocimiento que la prematurez y el peso bajo al nacer son factores asociados al desarrollo de comorbilidades que retrasan la nutrición enteral total.1-6,18 En este estudio, dichas variables no representaron diferencias significativas en el incremento de peso debido a que, aunque todos fueron prematuros, sólo 10% tuvieron peso menor a 1,500 g. Para complementar dicho análisis es necesario incrementar el tamaño de la muestra.
Lo más destacado de este trabajo es que la técnica de alimentación es la más asociada al incremento de peso, siendo la técnica mixta con sonda orogástrica y alimentador la que demostró beneficios significativos. Esto se debe a que en el prematuro menor de 34 semanas de gestación el reflejo de succión no se coordina con la deglución, por lo que el inicio temprano de la succión en este tipo de pacientes favorece exclusivamente el gasto calórico sin proveer el beneficio de abastecimiento energético;19-22 sin embargo, el principio de la técnica mixta de alimentación es reducir en la medida posible el esfuerzo durante la alimentación (mediante el uso de la sonda orogástrica) sin excluir el proceso fisiológico de la alimentación (mediante el uso de alimentador y succión).
Se pretendió ajustar el efecto que tienen todas estas variables previamente comentadas, como el aporte de oxígeno y la regulación térmica en incubadora, con dos tipos de análisis estadísticos. En el primero se analizó el incremento de peso, cualquiera que éste haya sido, en un periodo de diez días, ajustando conforme a confusores y obteniéndose como resultado más relevante que la técnica de alimentación es la variable más implicada en el desarrollo de la variable dependiente. En otro se ajustaron de manera cuantitativa el aporte calórico por mililitro de fórmula, volumen administrado, días de oxígeno y días de incubadora sin que ninguna de ellas tuviera correlación con el incremento de peso.
Las ventajas de este trabajo radican en que el escenario donde se realiza es semejante a muchas unidades donde se atiende a neonatos en el país y puede ofrecer una perspectiva analítica del comportamiento de las prácticas empleadas en las conductas aplicadas en el proceso de nutrición de los neonatos en crecimiento y desarrollo.
La debilidad es el tamaño de la muestra, pues con una muestra mayor la variable dependiente (el incremento de peso de 15 g/día) podría ser evaluada de forma más objetiva. Se requiere que todos los participantes sean seguidos bajo las mismas condiciones y durante el mismo periodo de vida.
Conclusiones
La técnica de alimentación mixta con sonda orogástrica y alimentador es la que más se asocia al incremento de peso en neonatos enfermos frente a otras variables confusoras.
La alimentación con fórmulas maternizadas y leche materna podría intervenir en el incremento de peso en comparación con el uso exclusivo de fórmulas.











 nueva página del texto (beta)
nueva página del texto (beta)