Introducción
La enfermedad por reflujo gastroesofágico (ERGE) es un padecimiento frecuente en el mundo: corresponde al 70% de los desórdenes esofágicos y afecta aproximadamente a 7-10% de la población adulta.1 Con el advenimiento de los inhibidores de la bomba y otros fármacos, se ha reducido de forma importante el manejo quirúrgico;2 sin embargo, cuando el tratamiento médico falla o el paciente presenta condiciones que no permiten retrasar la cirugía, se vuelve de gran importancia el inicio de un protocolo prequirúrgico con el fin de ofrecer un manejo oportuno y efectivo.
La anormalidad principal en personas con reflujo es la incompetencia del esfínter esofágico inferior (EEI).3 La primera línea de tratamiento es la supresión ácida, principalmente mediante los inhibidores de la bomba de protones, los cuales proveen un control de aproximadamente 40-80%.4-6 Consecuentemente, sólo algunos individuos se benefician del control parcial de los síntomas. El tratamiento quirúrgico está indicado cuando no hay respuesta satisfactoria, en sujetos con tratamiento médico prolongado (> seis meses) o poco apego, los cuales se benefician con mejoría de los síntomas en un 90-97% a largo plazo.7,8 O bien, si existen complicaciones de la enfermedad (ulceración, estenosis, esófago de Barrett, neoplasias). Se ha demostrado en endoscopias seis o siete meses después de la cirugía, que sólo de 6 a 8% de los casos presentan esofagitis o progresión,9 lo que reduce el riesgo de este tipo de complicaciones. El abordaje quirúrgico también está indicado en pacientes con manifestaciones respiratorias por reflujo.10 Para poder identificar individuos candidatos a este tratamiento, es importante realizar un protocolo de estudio que incluya las técnicas diagnósticas que corroboren la anormalidad funcional y las complicaciones.11
Para el protocolo diagnóstico y preoperatorio de reflujo, además del cuadro clínico, se utilizan de forma regular estudios diagnósticos de apoyo, cada uno con sus indicaciones y limitaciones, por lo que queda a juicio médico la relevancia de cada uno.12),(13 Entre los estudios más utilizados se encuentran:
La esofagogastroscopia, para determinar la presencia de esofagitis (clasificación de Los Ángeles y Savary-Miller), estenosis o esófago de Barrett.
Manometría, para realizar diagnósticos diferenciales y valorar la presión del esfínter esofágico inferior (siendo sus valores normales de 12-30 mmHg) y la motilidad esofágica.10,13
pH-metría de 24 horas, para valorar exposición al ácido mediante el índice de DeMeester; anormal: > 14.3.
Serie esofagogastroduodenal, que permite valorar la anatomía de la zona en caso de un esófago corto y/o tamaño de la hernia;10 por ende, da lugar a una buena planeación y decisión de la técnica quirúrgica.
Cuando estos estudios se encuentran alterados y no hay repuesta adecuada al manejo médico, está indicada la cirugía antirreflujo.11,14
El tratamiento quirúrgico más utilizado es la funduplicatura laparoscópica, “estándar de oro”, la cual ha mostrado ser más efectiva que el tratamiento médico a mediano plazo,15 ya que en comparación con él (que sólo inhibe el reflujo ácido), la cirugía previene el reflujo de todo el contenido gástrico y, a su vez, puede evitar complicaciones severas como el esófago de Barrett.16 En décadas recientes se han desarrollado varias técnicas quirúrgicas para el tratamiento del reflujo y hernia hiatal, siendo las más utilizadas la funduplicatura Nissen y su variante Nissen-Rossetti (sin ligadura de vasos cortos). Estos procedimientos han mostrado buenos resultados a corto plazo de su realización.16
Material y métodos
Se realizó un estudio retrospectivo transversal mediante la revisión individualizada de los expedientes clínicos de los sujetos sometidos a funduplicatura por enfermedad por reflujo y hernia hiatal en el Hospital Nuevo Sanatorio Durango del año 2007 a 2011, periodo en el cual se realizaron 151 funduplicaturas laparoscópicas, con el objetivo de identificar los factores utilizados para decidir el procedimiento quirúrgico de dichos casos.
Se identificaron datos generales de la historia clínica como el sexo de las personas, los síntomas más frecuentes, así como los métodos diagnósticos utilizados para decidir el manejo quirúrgico:
Por endoscopia: grado de esofagitis de acuerdo con la clasificación de Los Ángeles; presencia o ausencia de esófago de Barrett.
Por manometría: longitud y presión basal del EEI.
Por PH-metría: de acuerdo con los resultados obtenidos con el índice de DeMeester.
Por serie esofagogastroduodenal: presencia y tamaño de hernia, así como esófago corto o alteraciones anatómicas esofágicas.
Se reunieron los resultados y se compararon con los parámetros descritos en la literatura para justificar el tratamiento quirúrgico.
Resultados
El grupo de investigación constó de 151 pacientes, 94 mujeres (62.2%) y 57 hombres (37.8%); de ellos, nueve (5.9%) no contaban con estudios completos: cinco no tenían manometría y cuatro, pH-metría. Quedaron 142 individuos con estudios completos.
Dentro de los datos clínicos, los síntomas referidos más frecuentes fueron pirosis, en 141 (99.29%) y reflujo, en 140 (98.5%) (Figura 1).
Datos endoscópicos: 142 sujetos (100%) se sometieron a endoscopia, identificándose con base en la clasificación de Los Ángeles: en el 100% se diagnosticó la presencia de esofagitis en todos los grados, incluyendo esófago de Barrett. Grado (A), 20 casos; grado (B), 71 casos; grado (C), 32 casos; grado (E), esófago de Barrett, 19 casos (Figura 2).
Datos manométricos: En las 142 personas intervenidas, se midió la longitud del esfínter esofágico inferior (EEI), con un promedio de 3.21 cm (rango de 2 a 4.3 cm), media de 3.5. Ninguno de los enfermos estudiados presentó longitud menor a 2 cm.
Se registró también la presión basal del EEI, con un promedio de 9.84 mmHg (rango 8-15 mmHg), media de 9.6. Comparada con los valores de la literatura, la mayoría presentó alteración funcional del esfínter. Ciento veinte pacientes (84.5%) fueron diagnosticados con incompetencia del esfínter esofágico inferior (presión basal < 9 mmHg) (Figura 3).
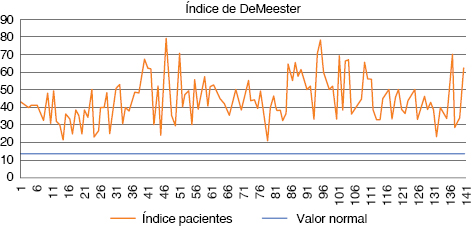
Índice de DeMeester por pH-metría: el 100% de los individuos presentó alteraciones de la pH-metría, con un índice promedio de 44.27 (rango 21.3-79), media de 42.7 (Figura 4).
Dentro del estudio de serie esofagogastroduodenal, únicamente 43 sujetos (30.2%) fueron sometidos al estudio. Se reportó la presencia de hernia hiatal por deslizamiento en 35 de ellos, con un tamaño promedio de la hernia de 3.3 cm (rango 2-6); no se reportó ninguna persona con esófago corto o alteración esofágica intrínseca.
Discusión
Cuando un paciente es diagnosticado con enfermedad por reflujo gastroesofágico, es imperativo iniciar un protocolo que permita identificar complicaciones de la enfermedad y opciones terapéuticas quirúrgicas oportunas.
Los individuos con ERGE con poca respuesta al manejo médico deben iniciar un protocolo quirúrgico. En la actualidad hay indicaciones para la selección de personas para cirugía antirreflujo.17
Factores propios del sujeto: aquellos que no responden a la terapia médica con duración prolongada, incumplidores, con necesidad de dosis crecientes de inhibidores de la bomba de protones para el alivio sintomático.10,18
Factores estructurales y de funcionalidad: evidencia de esofagitis severa grados > C de clasificación de Los Ángeles; progresión de la enfermedad por endoscopia con presencia de complicaciones o metaplasia.
Cuando hay reflujo patológico por pH-metría aunado a un EEI deficiente por manometría.
A pesar de que las indicaciones para el tratamiento quirúrgico no han variado en los últimos años, el número medio de intervenciones ha disminuido de forma considerable; sin embargo, gracias a los estudios complementarios, se han podido realizar cirugías en enfermos que desde el inicio de sus síntomas ya presentan complicaciones o condiciones que sólo se pueden manejar con cirugía.18,19
El requisito para el éxito de la terapia antirreflujo es su correcta indicación. Cuantos más criterios se cumplan, más sólido es el argumento en favor a realizar la cirugía antirreflujo.20
Conclusiones
La decisión de realizar una cirugía en pacientes ya diagnosticados depende de cuatro principales factores: 1) los síntomas y el impacto en la calidad de vida de los individuos; 2) la gravedad de la enfermedad (presencia o ausencia de complicaciones); 3) defectos anatomofuncionales; y 4) la respuesta al tratamiento médico.
La valoración para indicar una cirugía antirreflujo debe confirmar de forma objetiva la presencia de reflujo, complicaciones, y descartar otras patologías propias del esófago.
En el caso de este trabajo, nueve sujetos no contaron con un protocolo adecuado de estudio; aun así, fueron intervenidos quirúrgicamente, sin descartar otras patologías esofágicas o metaplasias. En estos casos no hay certeza de que no presenten complicaciones.
Dentro de nuestro grupo de investigación, menos de la mitad fue estudiado con serie esofagogastroduodenal; aun así, se corroboró el diagnóstico con más de dos exámenes complementarios.
Sin embargo, algunas limitantes que podríamos encontrar en nuestro medio son la falta de recursos y los costos elevados de la mayoría de los estudios, lo que puede retrasar un tratamiento eficaz. Al realizar dos o más estudios, puede llevarse un protocolo adecuado en la persona con enfermedad por reflujo. Es necesario identificar cuáles son más costeables y disponibles en cada institución.
El resto de los pacientes del hospital fue sometido a un protocolo adecuado, que permitió decidir el tratamiento quirúrgico de forma oportuna. Cumplieron con los criterios descritos por la literatura para realizar la cirugía antirreflujo, realizando estudios suficientes. Se demuestra que las indicaciones, a pesar de no cambiar con el tiempo, siguen siendo precisas con la ayuda de los estudios complementarios.











 nueva página del texto (beta)
nueva página del texto (beta)