Introducción
El odontólogo debe ser capaz de percibir el sentir del adulto mayor con relación a la influencia que tiene su estado dental con su vida diaria, indagando si afecta o no en su calidad de vida. Estos pacientes requieren una atención profesional competente y empática, aun cuando el proceso sea difícil o lleve tiempo, pues el estado de ánimo influye ampliamente en el interés que pueda prestarle a un tratamiento protésico.1-3 Las causas por las que pueden surgir desaciertos e insatisfacción en estos tratamientos son complejas y variadas, desde la falta de comunicación entre paciente-odontólogo hasta la realización total del tratamiento por el técnico dental. El éxito de la prótesis total depende particularmente del grado de estabilidad de la base, resultado de una buena retención gracias al volumen óseo remanente que se mantenga, y que sea protésicamente aprovechable. Si los rebordes óseos sufrieron una resorción marcada se compromete la triada protésica de la dentadura.4
Al reducirse o perder la totalidad de los dientes se dificulta la masticación, deglución e ingestión de los alimentos, siendo un factor de riesgo de problemas sistémicos, como la dispepsia.5 Con la colocación de una dentadura artificial se devuelve una parte de la capacidad masticatoria para que el paciente mantenga una adecuada nutrición. Sin embargo, la propiocepción que ofrecía el ligamento periodontal desaparece, por lo que la fuerza no es controlada, además, la percepción de los sabores de los alimentos se distorsiona.6-8 La carga masticatoria máxima en portadores de prótesis totales son cinco a seis veces menores en los usuarios de prótesis totales que en las personas con dientes naturales.2 Se han evaluado a grupos de pacientes dentados y parcialmente dentados no portadores de prótesis para observar el DM (grado de trituración al que puede ser sometido un alimento de prueba en un número dado de golpes o ciclos masticatorios) o la eficiencia masticatoria (número de golpes o ciclos masticatorios adicionales que requieren los sujetos que hayan perdido la integridad de su sistema para lograr un grado de trituración adecuado).
También se ha estudiado si la edad interfiere en los parámetros anteriores. Se ha encontrado que el envejecimiento natural del ser humano está totalmente relacionado con la disminución de la actividad muscular masticatoria, lo que necesariamente aumenta el requerimiento al doble del número de ciclos masticatorios requeridos para la formación del adecuado bolo alimenticio.2,6,9-11
El DM puede ser medido de dos formas:
Subjetivamente: consiste en indagar en la percepción del individuo por medio de cuestionarios con relación a su capacidad masticatoria.
Objetivamente: a través de múltiples técnicas, como la medición de pérdida de azúcar de una goma de mascar, por el método colorimétrico y fotométrico, por el método de escaneo óptico o por el método de tamizado volumétrico.6,12
El alimento utilizado para la evaluación objetiva puede ser natural (zanahorias, cacahuates, pan blando, entre otros) o artificial (polimetilsiloxano de consistencia pesada). Para no tener mucha variación en los resultados se emplea en mayor medida el alimento artificial, ya que el natural varía en sus propiedades físicas (dureza, resistencia a la fractura, tamaño y forma).6,11
El método de tamizado volumétrico múltiple (Yurkstas y Manly 1950) mide el volumen de las partículas del alimento artificial, que pasan a través de una torre de tamices con diferente apertura de malla.10
Para portadores de prótesis totales se disminuye la dureza del alimento artificial (Optocal), teniendo como base el cambio de fuerza de masticación con lo ya descrito anteriormente. Sin embargo, algunos autores manifiestan en sus estudios que dicha tableta aún es inadecuada para algunos portadores de prótesis totales.13-16
El peso estructural juega un papel importante en la estabilidad de las prótesis; en el maxilar una prótesis ligera ejercerá una fuerza gravitacional menor de desplazamiento, a diferencia de la mandíbula donde un ligero sobrepeso (total 30-40 g) favorecerá su asentamiento dentro de los límites protésicos.1,17 Los pacientes portadores de prótesis a menudo limitan la carga de los tejidos de soporte seleccionando alimentos que no requieren esfuerzo masticatorio para su tolerancia hística, además, las prótesis inferiores presentan el problema de no retenerse durante la masticación por la acción de la lengua,18 teniendo que recurrir a recubrimientos farmacéuticos, comprometiendo la salud bucal.2,8
Desde la antigüedad se han utilizado las bases metálicas «peso pesado» en las prótesis totales por sus ventajas: mayor fuerza, menor porosidad, conductividad térmica, considerable tolerancia hística, mayor peso provocando mejor estabilidad y menor deformación. Sin embargo, se han dejado de utilizar por sus desventajas: son más costosas, más rígidas, provocan mucha irritación, su readaptación o rebase es complicado y para el caso de las bases inferiores, puede ser sólo de dos tipos: 1) con cobertura de la cresta del reborde residual con resina en su periferia y 2) con cobertura total del espacio mandibular y de la prótesis.19,20
Algunos autores han implementado disminuir el peso de la prótesis superior e incrementar el de la inferior llamándolas «prótesis gravitacionales».21,22 La PG inferior es una combinación de una PC de resina acrílica que en su interior contiene una estructura metálica pudiendo ser de diferentes aleaciones (oro, cromo-cobalto o cromo-níquel),20-22 sin embargo, la implementación de dichas prótesis se ha hecho empíricamente, lo que hace forzosa una investigación en forma de las mismas, por lo tanto, el objetivo de este estudio fue el de comparar la estabilidad, retención y DM en pacientes con dos tipos de prótesis totales (PC vs. PG), en la Clínica de Prostodoncia Total de la Facultad de Odontología, UNAM.
Material y métodos
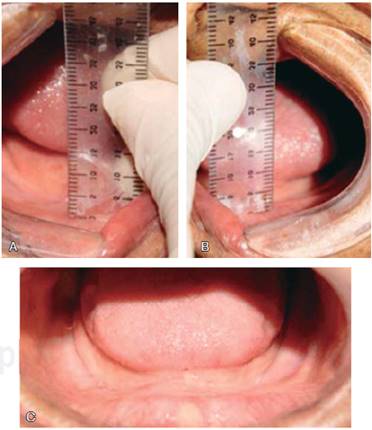
Se llevó a cabo un ensayo clínico cruzado (con el sujeto como su propio control). Se realizó un muestreo de conveniencia seleccionando a los sujetos de la Clínica de Prostodoncia Total de la Facultad de Odontología, UNAM, totalmente desdentados con una clasificación del reborde residual V o VI según Cawood y Howell (1988), con una altura no mayor a 2 mm, en un rango de edad de 55 a 85 años, sin patologías mentales y controlados sistémicamente (Figuras 1 y 2). Fueron evaluados inicialmente apreciando la actitud mental House Boucher.2 A todos los pacientes seleccionados se les invitó a participar en la investigación, los sujetos que aceptaron lo realizaron bajo consentimiento válidamente informado. Se realizó el procedimiento clínico, dividiendo en dos grupos a los sujetos. El grupo 1 fue designado a utilizar inicialmente las PC, el grupo 2 a utilizar inicialmente las PG. Para ambos se estableció un periodo de uso de seis meses, realizando los ajustes requeridos, así como dando indicaciones por escrito. Después se duplicaron las prótesis inferiores impresionando a boca cerrada, para después cambiar de grupo (diseño cruzado) (Figura 3).
Fuente directa.
Figura 2 Clase V del reborde residual. A y B) 2 mm de altura del reborde residual zona de premolares derecho e izquierdo respectivamente. C) Características clínicas requeridas para la inclusión en el estudio.
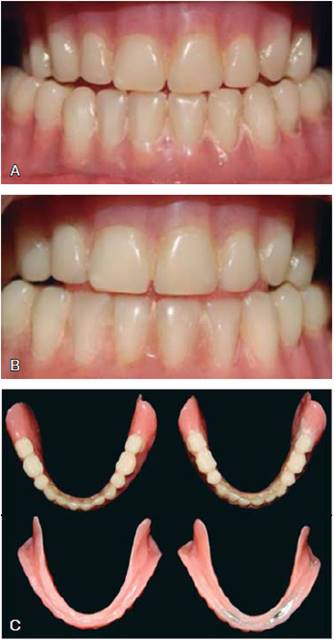
Fuente directa.
Figura 3 Prótesis total inferior convencional y gravitacional, ambas idénticas. A) Convencional. B) Gravitacional. C) Comparación de ambas prótesis.
La estabilidad fue medida de acuerdo al método descrito por Woelfel: con el paciente en posición fisiológica de descanso con apertura bucal, se colocaron los dedos índice y pulgar sobre la dentadura inferior aplicando una fuerza horizontal y rotatoria determinando el grado de movimiento (Cuadro I y Figura 4).23
Cuadro I Escala de estabilidad.23
| Escala de Woelfel | |
| Excelente (4) | La prótesis no tiene movimiento o hay un pequeño movimiento frente a la aplicación de una gran fuerza directa o giratoria |
| Buena (3) | La prótesis no tiene movimiento o es mínimo al aplicar una gran fuerza giratoria, pero se mueve o es desalojada cuando una gran fuerza directa es aplicada en uno de los lados o en el frente de la prótesis |
| Aceptable (2) | La prótesis tiene un considerable movimiento cuando se aplica una fuerza giratoria y es desalojada por un fuerza directa moderada |
| Mala (1) | Una fuerza suave, directa o giratoria, causa movimiento en la prótesis y es desalojada. La prótesis debe ser rebasada o cambiada |
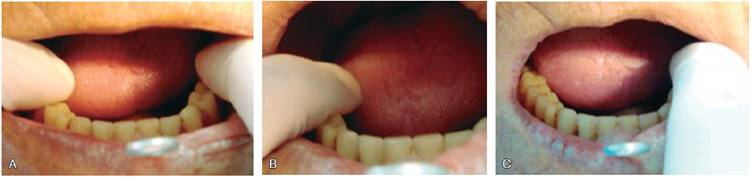
Fuente directa.
Figura 4 A) Aplicación de fuerzas circulares sobre la prótesis. B) Aplicación de fuerza directa sobre la parte lateral derecha de la prótesis. C) Aplicación de fuerza directa sobre la parte lateral izquierda de la prótesis.
El DM fue a través de la determinación del tamaño medio de partícula (TMP) de tabletas masticadas elaboradas con Optocal modificado y a través del tamizaje volumétrico.6,13-16,24 Para ello, se colocó al paciente en posición fisiológica de descanso sentado en un banco frente al operador. Se le dio como instrucción masticar el alimento artificial en las cantidades indicadas en la prueba6,9 de forma habitual 40 ciclos masticatorios, tomando el tiempo. Inmediatamente escupieron dentro de un papel filtro todos los fragmentos de la boca, enjuagándose con agua para recuperar remanentes y enjuagando sus dentaduras, además, se examinó la cavidad bucal para verificar que no quedaran partículas remanentes. Este procedimiento se repitió un total de seis veces, la primera muestra fue desechada, ya que sólo se realizaba como prueba de familiarización. Cada muestra fue enjuagada y desecada en una cámara por medio de perlas de sílica durante 24 horas. Después fue colocada dentro de la torre de siete tamices (apertura de malla de 5.6, 4.0, 2.8, 2.0, 0.85, 0.425 y 0.25 mm) sobre un vibrador dental durante dos minutos. El material en cada tamiz era pesado en la báscula de precisión de 0.01 g OHAUS® (Figura 5), y se calculaba el TMP por medio de la ecuación de Rosin-Rammler (Qw = 100 [1 - 2-(x/x50)b]).25
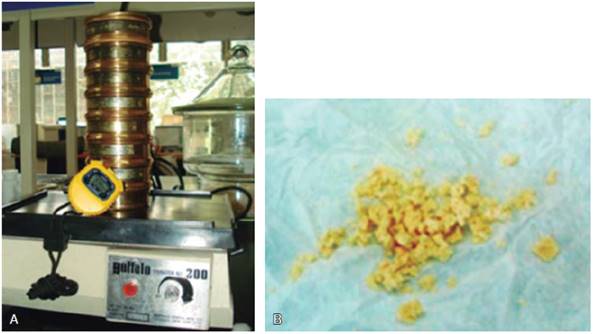
Fuente directa.
Figura 5 A) Equipo para calcular la distribución del alimento artificial en mallas de diferente tamaño. B) Tabletas masticadas durante 40 ciclos masticatorios.
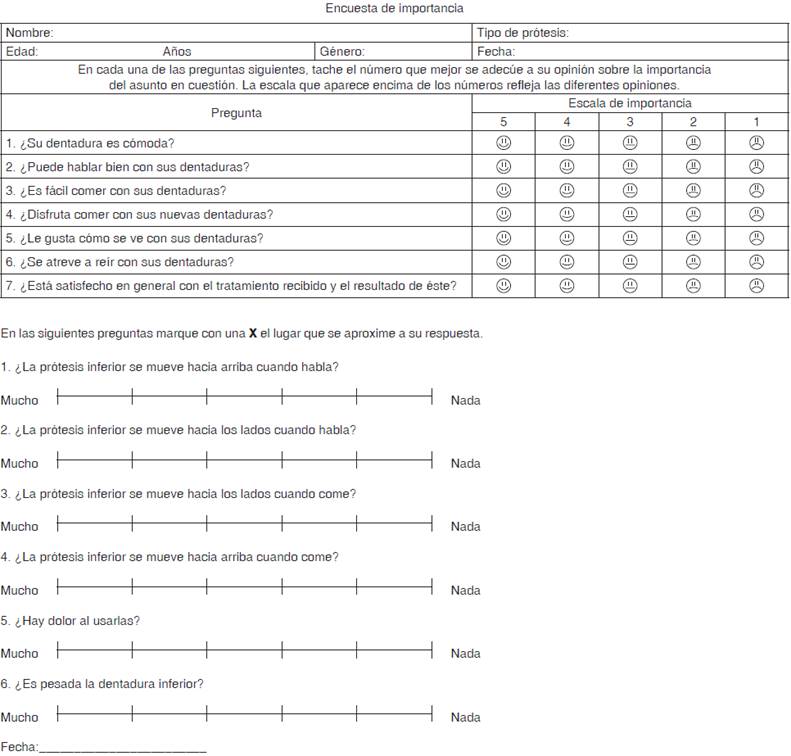
La percepción del paciente fue determinada mediante un instrumento subjetivo de 15 ítems a través de escalas tipo Likert y de una escala visual análoga, evaluando la estabilidad, retención, masticación y conformidad con el tratamiento (Figura 6). Además, se pesó cada tipo de prótesis.
Análisis estadístico
Se llevaron a cabo procedimientos de análisis descriptivo. Dado al número de casos a evaluar, las comparaciones fueron analizadas con la prueba de los rangos con signo de Wilcoxon y correlación de Spearman. El nivel de significancia establecido fue de p ≤ 0.1. El análisis se realizó con apoyo del paquete estadístico SPSS versión 16.
Resultados
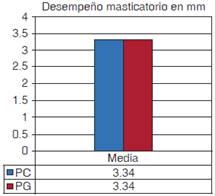
Se contó con la participación inicial de 30 sujetos, sin embargo, se redujo a seis, principalmente por motivos de salud (caídas, enfermedades físicamente limitativas, fallecimiento, entre otros). El peso de las prótesis aumentó hasta en un 40% (z -2.201 p = 0.028). La prueba de estabilidad reveló que las PG fueron más estables (p = 0.046). En cuanto al DM con el TMP, no se encontraron diferencias entre las prótesis (valor z -.125, p = 0.893).
Con relación a la encuesta con preguntas tipo Likert y escala visual análoga (Figura 6), la suma total indica contraste entre ambos tipos de prótesis; las de tipo gravitacional fueron más funcionales (EVA p = 0.043). Las pruebas estadísticas de comparación identificaron principalmente diferencia (p = 0.039) entre la pregunta «movilidad de la dentadura hacia los lados cuando habla», así como «dolor al usarla» indicando más dolor y dificultad para hablar con la dentadura convencional (Figuras 7 y 8).
Como ejemplo del sentir general exponemos el comentario de un paciente que por motivos de salud no continuó en el estudio, pero estaba muy agradecido: « Inmediatamente después de la colocación de la prótesis gravitacional (sin saber cuál era el propósito claro del proyecto) sentí mayor peso. ¿El aumento de peso es para darle más estabilidad, verdad? Siento mejora al hablar, al comer, ya no se me mueve la dentadura. ¡Me siento feliz! »
Discusión
La utilización de prótesis elaboradas exclusivamente de resina acrílica se utilizan en forma convencional dadas las ventajas que presentan ante las de base metálica.7 Sin embargo, la combinación de metal acrílico conjuga algunos beneficios de ambos materiales empleados en este estudio. Los resultados demuestran una mejoría en la función de la dentadura como lo menciona Reis (2009), aunque no tanto como las dentaduras implantosoportadas.13,21,26-29
La estabilidad fue notablemente mayor en las prótesis gravitacionales. Está claro que el principal tratamiento para «recuperar» el tamaño ideal del reborde residual para una adecuada retención y estabilidad, será siempre un procedimiento quirúrgico, sin embargo, no todos los pacientes son candidatos para dichos procedimientos o no cuentan con los recursos económicos necesarios, por lo que las prótesis gravitacionales, a pesar de incrementar el precio por la estructura metálica, pueden ser una alternativa viable de tratamiento.
El profesional le indica generalmente al paciente portador de prótesis total que los alimentos deben estar bien hidratados para facilitar el rompimiento de los mismos; el alimento artificial Optocal al ser plástico, dificulta la entrada de saliva disminuyendo su humectación, por tanto, se podría modificar para apegarse más al alimento natural consumido por estos pacientes, sobre todo porque se ha demostrado el detrimento de dicho DM en portadores de prótesis totales y más en rebordes atróficos14 comprometiendo la satisfacción del tratamiento protésico. Sin embargo, la estandarización del material nos facilita la obtención de resultados más objetivos. Ciertamente, varios factores intervienen en la determinación de una buena masticación, como son la edad, la salivación, el tamaño del reborde residual, la dimensión vertical disminuida o aumentada, la retención de las dentaduras, la disposición de los dientes artificiales incluyendo la amplitud de caras oclusales, hasta la calidad y dureza de los alimentos. En este estudio se presentaron dificultades con la prueba de DM a pesar de que el alimento prueba tiene una dureza 40% menor al alimento usado en pacientes dentados. Al comparar el TMP de los pacientes de esta investigación (3.34 mm) con el promedio de hombres y mujeres jóvenes con dentición completa sin maloclusión medida con Optosil (1.8 mm) presentan un DM 46% menor pero considerando que el Optosil es mucho más duro que el Optocal la desventaja es aún mayor.30 El no haber encontrado diferencia en TMP a pesar de que los pacientes referían poder comer mejor con las PG se debe a que el efecto es pequeño, por lo que el tamaño de la muestra debería ser mucho mayor. En otros estudios6 llama la atención que el TMP sólo disminuye un 9% entre las prótesis originales y la nueva, implicando que el beneficio de la capacidad de fractura del alimento se incrementa poco. Estos datos confirman que los pacientes desdentados que requieren dentaduras totales están muy afectados en su función masticatoria, teniendo como problema el masticar alimentos duros.31-34 Se sabe que los pacientes con problemas para masticar debido al edentulismo parcial o total, presentan deficiencias nutricionales35-37 y alteraciones sistémicas, como la dispepsia,5 incrementando la ingesta de alimentos blandos y carbohidratos, disminuyendo los alimentos ricos en fibra37,38 y las proteínas que hay en la carne animal.34-35 Estos problemas disminuyen la calidad de vida e incrementan la mortalidad (Heath, 1972, Miura, 2000, de Souza-e-Silva, et al 2010, Greksa, 1995 y Sherder, 2008), por lo que es importante mejorar la función masticatoria.
Es importante aclarar que la carencia de estudios previos fue limitante en este ensayo clínico para poder comparar los resultados obtenidos. Otras limitaciones fueron: los problemas de salud como depresión, traumatismos y fallecimiento, que se reflejó en su cooperación y asistencia. No hay registro de estandarización en la elaboración de la estructura metálica, sólo se cuenta con registros de bases metálicas y algunos técnicos dentales reportan las formas de las barras metálicas.20,21
Conclusiones
De acuerdo con los resultados de las pruebas estadísticas y las correlaciones sobre la percepción del paciente, se concluye que hubo mayor función y satisfacción con las PG. Los pacientes hablaban mejor y sonreían más, sintiendo más estabilidad cuando la prótesis eran pesadas, y a la vez sentían una reducción mayor de los alimentos; por tanto las PG son buena alternativa de tratamiento para personas con atrofia mandibular extrema.
Una ventaja de este estudio fue la medición subjetiva complementando las pruebas realizadas en boca6 pues no es lo mismo una prueba estandarizada calibrada a la actividad masticatoria diaria que realizan con libertad, por ello es importante evaluar la satisfacción de los pacientes en relación al habla, al comer, etc.











 texto en
texto en