Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista odontológica mexicana
versión impresa ISSN 1870-199X
Rev. Odont. Mex vol.18 no.1 Ciudad de México ene./mar. 2014
Casos clínicos
Amaurosis congénita de Leber. Reporte de caso
Elizabeth Quintino Cintora,* Patricia Marcela López Morales,§ Vicente Mendoza RosasII (†)
* Egresada de la Especialidad de Odontopediatría, DEPel FO UNAM.
§ Profesora de la Especialidad de Odontopediatría, DEPel FO UNAM.
II Profesor de Cirugía Oral y Maxilofacial, DEPel FO UNAM.
RESUMEN
La amaurosis congénita de Leber es un desorden clínico, genético y heterogéneo caracterizado por una severa pérdida de la visión al nacimiento. Se presenta en un 10 a 18% de los casos de ceguera congénita. Algunos pacientes muestran solamente ceguera de origen retinal mostrando evidencia de un involucro multisistémico. En la presentación de este caso se hace la revisión bibliográfica del tema, la presentación de un caso clínico y se describe la importancia del manejo estomatológico de estos pacientes, ya que es importante el conocimiento y el entendimiento de la patología y de las consecuencias de su tratamiento.
Palabras clave: Amaurosis congénita de Leber, ceguera congénita.
INTRODUCCIÓN
La amaurosis congénita de Leber (ACL) es una de las formas más severas inherentes a las distrofias retinales responsables de la ceguera congénita.1 Su incidencia es de 2-3% en 100,000 nacimientos2,3 y se presenta en un 10 a 18% de los casos de ceguera congénita reportados en los institutos para la ceguera4,5 y en un 5% de todas las distrofias retinales; este porcentaje es probablemente alto en ciudades con alto índice de consanguinidad.1,6,7
En muchos de los casos de ACL se presenta con un patrón de inherencia recesiva autosómica, el cual fue establecido por Alstrom y Olson en 1957.4,8
La ACL representa una entidad de enfermedad simple. Algunos pacientes exhiben solamente la ceguera de origen retinal; sin embargo, otros pueden mostrar evidencia de involucro multisistémico que puede incluir anomalías renales, cardiacas, esqueletales y en particular del sistema nervioso central.
Harris refiere que la primera descripción de la ACL fue en 1869 cuando el oftalmólogo alemán Theodor von Leber describió un desorden congénito que se caracterizaba por la pérdida visual profunda con presencia de nistagmus, ligera reacción pupilar y retinopatía pigmentaria. Leber observó una gran cantidad de casos en una escuela para niños ciegos donde el 25% de los parientes de niños afectados presentaban consanguinidad, concluyendo que era una forma de retinopatía hereditaria.9
Leber describe en los niños un fondo de ojo con apariencia normal, con una pigmentación progresiva durante su crecimiento. Después de este reporte inicial de Leber fue hasta 1954 que Franceschetti y Dieterlé añadieron hallazgos como la marcada reducción o la nula estimulación en el electrorretinograma.10,11
Hasta la fecha se han identificado mutaciones en seis diferentes genes que están asociados con la ACL: AIPL1, CRB1, CRX, GUCY2D, RPE65 y RPGRIP1.10
El diagnóstico de la ACL es propuesto en 1991 por De Laey10 con las siguientes características:
• Ceguera temprana o visión limitada (primer año de vida antes de los seis meses).
• Ligera reacción pupilar.
• Nistagmus/movimientos oculares vagos.
• Signos óculo-digitales.
• Electrorretinograma disminuido o ausente.
En adición a estos síntomas oculares pueden presentarse una gran variedad de síntomas como son: retraso del neurodesarrollo, discapacidad mental y anomalías sistémicas.
OBJETIVO
• Conocer las características clínicas, incidencia y factores etiológicos de la amaurosis congénita de Leber.
• Conocer las limitaciones que existen en la comunicación entre el odontopediatra y los pacientes con amaurosis congénita de Leber durante la rehabilitación estomatológica.
PRESENTACIÓN DEL CASO
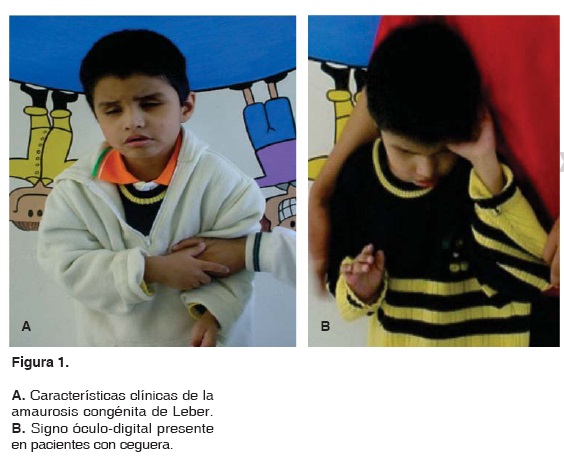
Paciente de género masculino de 7 años 5 meses de edad, con diagnóstico de Amaurosis Congénita de Leber, originario de San Miguel, Estado de México, que acude a la Clínica de Odontopediatía de la División de Estudios de Postgrado e Investigación de la Facultad de Odontología de la Universidad Nacional Autónoma de México para su evaluación y atención por presentar sangrado gingival (Figura 1A).
Al realizar la historia clínica, los antecedentes personales no patológicos mostraron que el niño no asistía a ninguna escuela, aseo personal diario, higiene bucal una vez al día.
Los antecedentes patológicos personales revelaron nacimiento a término de 36 semanas.
Al examen físico se encontró nistagmus, estrabismo interno, movimientos oculares lentos, ligera reacción pupilar, endoftalmus, signo óculo-digital positivo, discapacidad sensitiva del tipo visual y auditiva, discapacidad lingüística, discapacidad física con signos de automutilación (Figura 1B).
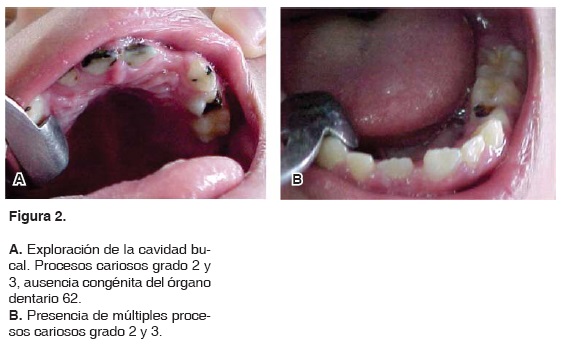
A la exploración bucal presentó dentición mixta en estadio temprano, ausencia clínica del órgano dentario 62, inflamación gingival, gingivorragia generalizada, halitosis, presencia de placa dentobacteriana en el 100% de los órganos dentarios presentes y múltiples procesos cariosos grado 2 y 3 (Figuras 2A y 2B).
Radiográficamente presenta ausencia congénita del órgano dentario 62, presencia de todos los gérmenes dentarios permanentes 11-17, 21-27, 31-37, 41-47 (Figura 3).

TRATAMIENTO
El tratamiento se desarrolló con base en las siguientes fases:
Primera fase: preventiva
El paciente acude a la clínica presentando gingivorragia provocada por un acúmulo de placa dentobacteriana en todos los órganos dentarios.
Se utilizan pastillas reveladoras de placa dentobacteriana que fueron trituradas previamente y diluidas en 5 mL de agua, se aplicó la tinción con un hisopo, pasándolo por todas las caras de los órganos dentarios y se obtuvo:
• Primer control personal de placa con un resultado del 100%.
• Segundo control personal de placa con un resultado de 21.4 %.
Se hace un pulido de sus dientes con pasta y cepillo profiláctico y se dan instrucciones de limpieza al responsable del tratamiento.
Segunda fase: comunicación y educación dental
• Material didáctico: maquetas (Figura 4A).

Este material se realizó para pacientes con discapacidad visual.
Su elaboración fue a base de materiales con diferentes texturas y dureza que asemejaban el proceso carioso y la rehabilitación dental, así como la anatomía dental y los tejidos periodontales.
Cada maqueta presentaba una etiqueta en donde se colocó el nombre de dicha maqueta y la explicación en idioma español y en sistema Braille.
La práctica consistió en presentarle al paciente el material didáctico para que lo conociera y se sensibilizara con las diferentes texturas, mismas que podría relacionar con los tejidos dentarios, periodontales y carioso; de esta forma sería más fácil establecer comunicación para poder explicar al paciente mediante la técnica "Decir-mostrar-hacer" (Figura 4B).
Tercera fase: restauradora
En esta fase se trabajó por zonas: anterosuperior, superior derecha, superior izquierda, inferior derecha e inferior izquierda. En cada una se trabajaron de dos a tres órganos dentarios, mismos que se rehabilitaron en una sola sesión.
Primera sesión: se utilizó anestesia tópica, regional mandibular y aislamiento absoluto; las piezas que se trabajaron fueron 84 y 85 resina y sellador de fosetas y fisuras, 46 sellador de fosetas y fisuras (Figura 5A).

Segunda sesión: bajo anestesia local mandibular se aisló de forma absoluta y se realizaron los siguientes procedimientos: 74 corona acero-cromo, 75 resina y sellador de fosetas y fisuras, 36 sellador de fosetas y fisuras (Figura 5A).
Tercera sesión: se anestesió la zona utilizando tópica y posteriormente se utilizó técnica infiltrativa, se aisló de forma absoluta y se realizaron los siguientes tratamientos: 53 resina, 54 corona acero-cromo y 55 resina (Figura 5B).
Cuarta sesión: después de utilizar la anestesia tópica se infiltra en la zona anterosuperior y se aísla de forma relativa con rollos de algodón; los órganos dentarios que se trabajaron fueron los siguientes: 51, 52 y 61, los cuales estaban en proceso de exfoliación, ya que presentaban movilidad grado II y reabsorción radicular. El tratamiento fue eliminar tejido carioso, reconstruir las piezas con cemento de ionómero de vidrio tipo II y se dejó en observación (Figura 5B).
Quinta sesión: se utilizó anestesia tópica y posteriormente con la técnica infiltrativa se anestesió el cuadrante superior izquierdo. Se aisló de forma absoluta y se procedió a la rehabilitación de la siguiente manera: 63 resina, 64 pulpotomía con corona de acero-cromo y 65 resina (Figura 5B).
En cada sesión se tomaron radiografías dentoalveolares de la zona a trabajar, así como fotografías digitales del tratamiento.
El tiempo empleado por sesión fue aproximadamente de una hora.
La radiografía panorámica fue tomada al final del tratamiento.
Durante la fase restauradora se empleó restricción física debido a que el paciente presentaba movimientos involuntarios automutilantes.
Cuarta fase: control
• Tercer control personal de placa obteniendo un resultado del 8%.
• Limpieza de los órganos dentarios teñidos con cepillo y pasta profiláctica.
• Se dan instrucciones de limpieza.
• Recomendaciones: uso de cepillo dental etapa cuatro de la marca registrada Oral-B, pasta dental y la utilización de pastillas reveladoras de placa dentobacteriana.
DISCUSIÓN
Después de utilizar el material didáctico con el paciente, se observó un cambio de conducta que sirvió para establecer una comunicación entre el operador y el paciente, así como aceptación y cierta cooperación hacia el tratamiento dental (Figura 6).

En la literatura podemos encontrar el manejo dental de diferentes tipos de discapacidad de forma aislada (ceguera, pérdida de audición, etc.); sin embargo, en pacientes con tres tipos de discapacidad diferentes aún no se ha encontrado ninguna referencia en donde se hable del manejo dental de estos pacientes, la manera de establecer una comunicación con ellos o alguna institución en donde sean aceptados para su educación, estimulación y ser tratados adecuadamente.
CONCLUSIÓN
La amaurosis congénita de Leber (ACL) es una enfermedad que se presenta en un 2-3:100,000 nacimientos; debido a que es poco frecuente, hay poca información con respecto a esta anomalía.
Los cirujanos dentistas, como promotores de salud, debemos saber de la existencia de esta enfermedad y manejo dental. De esta forma podremos brindarle una atención especializada que consistirá en rehabilitación dental, prevención de enfermedades bucodentales y educación dental dirigida a los padres.
Es importante profundizar en el entorno de la enfermedad para conocer las posibles implicaciones en el manejo dental, reconocer el tipo de discapacidad que presenta nuestro paciente para el establecimiento del plan de tratamiento y brindar una atención integral de excelencia de forma interdisciplinaria en pro de la salud dental de nuestros pacientes.
REFERENCIAS
1. Perrault I, Rozet JM, Greber S et al. Leber congenital amaurosis. Molec Genet Metab. 1999; 68: 200-208. [ Links ]
2. Heckenlively JR, Forman SG, Parelhoff ES. Retinal dystrophy and macular coloboma. Documenta Ophtalmologica. 1988; 68: 257-271. [ Links ]
3. Leber T. Uber retinitis pigmentosa and angeborene amaurose. Grafes Arch Klin Exp Ophthalmology. 1869; 15: 1-25. [ Links ]
4. Schuil J, Meire FM, Delleman JW. Mental retardation in amaurosis congenital of Leber. Neuropediatrics. 1998; 29: 294-297. [ Links ]
5. Alstrom CH, Olso OA. Heredoretinopathia congenitalis monohybrida recessiva autosomalis. Heredities. 1957; 43: 1-177. [ Links ]
6. Casteels I, Spileers W, Demaerel P et al. Leber congenital amaurosis-differential diagnosis, ophthalmologic and neurora-diological report of 18 patients. Neuropediatrics. 1996; 27: 198-193. [ Links ]
7. Foxman SG, Heckenlively JR, Bateman BJ, Wirstschaffer JD. Classification of congenital and early-onset retinitis pigmentosa. Arch Ophtalmo. 1985; 103: 1502-1507. [ Links ]
8. Kaplan J, Bonneau D, Frézal J et al. Clinical and genetic heterogenetity in retinitis pigmentosa. Arch Ophthalmol. 1990; 85: 635-642. [ Links ]
9. Harris EW. Leber's congenital amaurosis and RPE65. Int Ophthalmol Clin. 2001; 41: 73-82. [ Links ]
10. Leroy BP, Dharmaraj S. Leber congenital amaurosis. Orphanet Encyclopedia. 2003. [ Links ]
11. Franceschetti, A, Dieterlé P. Importance diagnostique et prognostique de l electrorétinogramme (ERG) dans les dégénérescences tapéto-rétiniennes avec rétrécissement du champ visuel et héméralopie. Confín Neurol. 1954; 14: 184-186. [ Links ]
 Dirección para correspondencia:
Dirección para correspondencia:
Elizabeth Quintino
E-mail: lelquintino76@hotmail.com
Nota
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/facultadodontologiaunam











 texto en
texto en 


