Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista odontológica mexicana
versión impresa ISSN 1870-199X
Rev. Odont. Mex vol.17 no.2 Ciudad de México abr./jun. 2013
Caso clínico
Características dentales del raquitismo hipofosfatémico. Reporte de un caso
Gabriela Godina Hernández,* Francisco Belmont Laguna§
* Residente de segundo año de la Especialidad de Estomatología Pediátrica.
§ Adscrito al Servicio de Estomatología Pediátrica.
Instituto Nacional de Pediatría.
RESUMEN
El raquitismo hipofosfatémico resistente a la vitamina D está caracterizado por una hipofosfatemia persistente e hiperfosfaturia. Este disturbio metabólico causa una calcificación deficiente de las estructuras mineralizadas tales como en los huesos y dientes. Una de las alteraciones bucales más importantes de esta enfermedad es la recurrente formación de abscesos ''espontáneos'' afectando a múltiples dientes primarios, así como permanentes sin caries o trauma, relacionado con una mineralización deficiente de la dentina. Nosotros reportamos un caso de raquitismo hipofosfatémico resistente a la vitamina D en un paciente que reportó múltiples abscesos dentales y requirió tratamiento con pulpectomías, pulpotomías y coronas de acero cromo en molares y resinas en dientes anteriores. El objetivo del presente artículo es dar a conocer las características de este trastorno, el tratamiento y las consideraciones dentales.
Palabras clave: Raquitismo hipofosfatémico, dentina globular, absceso dental, pulpotomía.
INTRODUCCIÓN
El raquitismo hipofosfatémico (RH), también conocido como raquitismo resistente a la Vitamina D, hipofosfatemia familiar o hereditaria, diabetes fosfato o raquitismo refractario es una enfermedad hereditaria ligada al cromosoma X que se caracteriza por un disturbio metabólico del calcio y fosfato, que ocasiona una calcificación defectuosa de las estructuras mineralizadas como huesos y dientes.1,2
Siendo el tipo más común de raquitismo en los países desarrollados, con una incidencia de 1 en 20,000 individuos, fue descrita por primera vez en 1937 por Allbright y colaboradores, quienes se dieron cuenta que los pacientes afectados por esta enfermedad no respondían al tratamiento usual con vitamina D, siendo esta última indispensable en la mineralización de la matriz ósea sintetizada por los osteoblastos.3
La fisiopatología de la enfermedad consiste en una disminución en la reabsorción del fosfato a nivel del túbulo proximal del riñón que ocasiona pérdida del fosfato a través de la orina y, por lo tanto una hipofosfatemia persistente, a la que se le une una anomalía de la reabsorción intestinal de calcio y fosfato. Los bajos niveles de fosfato en sangre ocasionan un defecto en la mineralización ósea con signos y síntomas de raquitismo que frecuentemente son evidentes entre los primeros 18 meses de edad.4-6
Al ser una enfermedad hereditaria con una transmisión dominante ligada al cromosoma sexual X, el varón afectado transmite el gen responsable de la enfermedad, localizado en la parte distal del brazo corto del cromosoma X (Xp22.1-p22.2) a todas sus hijas y a ninguno de sus hijos, mientras que una mujer afectada transmite el gen a la mitad de sus hijos y a la mitad de sus hijas, es decir, cada hijo o hija tendrá 50% de probabilidad de recibir el gen de raquitismo hipofosfatémico.1,7,8
En 1995 logró clonarse el gen de RH y el producto de este gen, denominado gen PHEX (phosphate regulating gene with homologies with endopeptidases on the X chromosome) fue una enzima cuyo sustrato es desconocido pero que se sabe que se expresa en los osteoblastos y que conduce a la pérdida de fosfato.9
SIGNOS Y SÍNTOMAS
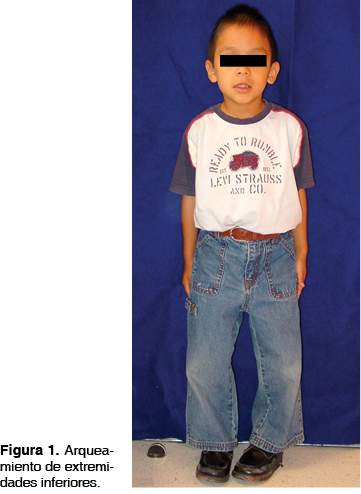
Los niños con raquitismo hipofosfatémico presentan arqueamiento de los miembros inferiores que generalmente comienza en los 18 meses de edad, ya que sus huesos empiezan a soportar la carga de su peso corporal al momento de comenzar a caminar. Estos pacientes presentan marcha de pato (anadeo), abombamiento del hueso frontal por sinóstosis de la sutura sagital, agrandamiento de la articulación costocondral, coxa vara , genu varum , genu valgum y estatura baja.4,5,7,10,11
TRATAMIENTO
El tratamiento médico consiste en la administración de fosfato oral en forma de solución de fosfato neutro más vitamina D en forma de calcitriol.6, 7,10,11
MANIFESTACIONES DENTALES
En 1960, Harris y Sullivan reportaron por primera vez las características dentales del raquitismo hipofosfatémico resistente a la vitamina D, mencionando cuáles podían ser los primeros signos de la enfermedad antes que cualquier otro.2,12
La enfermedad es responsable de un defecto en la mineralización de los dientes, que ocasiona una dentina pobremente mineralizada y displásica, con una matriz no calcificada que es llamada dentina globular, así como defectos tubulares que alcanzan la unión amelodentinaria.13-16
En 1991, Seeto y Seow reportaron que la dentina de los pacientes con raquitismo hipofosfatémico (RH) está caracterizada por la presencia de un gran número de calcosferitas separadas por zonas irregulares de dentina interglobular. Durante la mineralización normal de la dentina circumpulpar, las calcosferitas son formadas a través de focos de depósitos minerales. Mecanismos locales promueven una mayor aposición mineral alrededor de los focos de depósito. Estas calcosferitas creadas durante el crecimiento predentinario, van creciendo uniformemente por incremento mineral hasta hacer contacto unas con otras; por lo tanto, en una dentina normal y completamente mineralizada, la apariencia es homogénea y las líneas externas de cada calcosferita son indistinguibles. En contraste, una fusión incompleta de las calcosferitas produce áreas de dentina interglobular. Con base en esto, los sitios de calcosferitas representan áreas de mineralización normal y los espacios interglobulares representan una matriz no mineralizada.6,8,11-13,17
Además de las alteraciones en la mineralización, otras características como un esmalte normal pero delgado y sobre todo cámaras pulpares agrandadas y cuernos pulpares muy altos que se extienden hasta la unión amelodentinaria evidentes en la radiografía, son otras de las características reportadas.
El principal hallazgo clínico dental del raquitismo hipofosfatémico reportado frecuentemente en la literatura, es la recurrente formación de abscesos dentales que afectan a múltiples órganos dentales primarios y permanentes en ausencia de caries o trauma, es decir, órganos dentarios aparentemente sanos que desarrollan abscesos periapicales ''espontáneos''.
Esta susceptibilidad a los abscesos dentales sin causa aparente está relacionada al defecto en la mineralización de la dentina, que puede ser determinada sólo histológicamente, así como a las alteraciones en el esmalte, cámara y cuernos pulpares, y que explican que la combinación de estos factores ocasiona la formación de abscesos dentales una vez que la integridad del esmalte se ve comprometida. Las caries incipientes o incluso la simple atrición fisiológica pueden remover el esmalte delgado que recubre el cuerno pulpar y permitir el acceso de los microorganismos a la pulpa a través de la dentina pobremente calcificada permitiendo la infección del tejido pulpar y la formación de los abscesos aparentemente de forma espontánea y sin razón alguna.1, 2,13, 18-24
CLASIFICACIÓN
En 1986, Seow y Latham reportaron que las características dentales pueden presentarse dentro de un espectro de manifestaciones con un rango de mínimo a severo, basados en la cantidad de abscesos y la apariencia radiográfica de los dientes.7
Grado I: presenta mínimas o ninguna manifestación dental.
Grado II: agrandamiento moderado de la pulpa con pocos abscesos dentales.
Grado III: cámaras pulpares extremadamente grandes y múltiples abscesos dentales.
En 1989, Seow Seow y colaboradores denominaron dentina globular a la dentina pobremente mineralizada de los pacientes con RH y realizaron un estudio histológico analizando la cantidad de dentina globular y de espacios interglobulares para establecer una clasificación histológica y encontrar una correlación entre la clasificación de las manifestaciones clínicas; publicada por Seow y Latham en 1986, con una clasificación de hallazgos histológicos.4
Grado I: la cantidad de dentina globular es menos del 50% del total del espesor de la dentina y los espacios interglobulares son pequeños.
Grado II: la cantidad de la dentina globular constituye más de la mitad del espesor de la dentina y los espacios interglobulares son moderadamente grandes.
Grado III: la dentina globular se extiende en casi todo el espesor de la dentina y los espacios interglobulares son muy grandes; existe mayor tendencia a fisuras dentinarias que se extienden desde la pulpa hasta la unión amelodentinaria.
Seow y colaboradores determinaron en esta investigación que el espectro de severidad de grado I, II y III reportado anteriormente por Seow y Latham en 1986, con base en los hallazgos clínicos y radiográficos, se encontraba estrechamente correlacionado con el espectro de severidad con base en la formación de dentina globular encontrada en los estudios histológicos de los pacientes.
En 1991, Seeto y Seow realizaron un estudio a través del cual determinaron que el grado de mineralización de la dentina puede ser cuantificado, examinando el tamaño y grado de fusión de las calcosferitas, y esto a su vez, puede ser correlacionado directamente con las manifestaciones clínicas e histológicas encontradas en los dos estudios previamente realizados.17,24
Se realizó un análisis microscópico de escaneo electrónico de las calcosferitas en los pacientes con RH, para establecer el grado de severidad de las manifestaciones dentales.
Grado I: la fusión de las calcosferitas es mayor del 75% con una dentina relativamente normal y difícilmente se observa el límite de cada calcosferita, por lo que el tamaño no pudo ser valorado.
Grado II: la fusión es entre 50 y 75% y el diámetro de cada calcosferita es mayor de 50 nm.
Grado III: la fusión es menor del 50% y el diámetro de cada calcosferita es menor de 50 nm.
Con base en los resultados, determinaron que el espectro de severidad establecido por microscopía electrónica se encontraba correlacionado con los hallazgos clínicos e histológicos encontrados en los estudios previos. Los pacientes con grandes cámaras pulpares y con un mayor número de abscesos dentales (grado III), mostraron las calcosferitas más pequeñas y el menor grado de fusión. Contrariamente, aquellos pacientes con pulpas de tamaño normal y un mínimo de abscesos dentales (grado I) mostraron las calcosferitas más grandes, las cuales se encontraban bien fusionadas con límites indistinguibles.
TRATAMIENTO DENTAL
En los pacientes con raquitismo hipofosfatémico la prevención de los abscesos juega un papel muy importante, es por esto que Seow y Latham recomiendan que en los pacientes con grados II y III deben realizarse un tratamiento ''agresivo de prevención'' con pulpotomías profilácticas y colocación de coronas de acero cromo en dientes posteriores y resinas para dientes anteriores. Los pacientes con severidad grado I pueden requerir únicamente tratamientos preventivos de rutina como selladores de fosetas y fisuras y aplicaciones tópicas de fluoruro.1-3,7,12,13,21
REPORTE DEL CASO
Se trató a un paciente masculino de 4 años de edad referido del Instituto Nacional de Rehabilitación al Instituto Nacional de Pediatría por probable raquitismo hipofosfatémico. A su ingreso, presenta tratamiento a base de suplementos de calcio, vitamina D y baños de sol sin mejoría. Es recibido por el servicio de genética quienes mandan estudios radiográficos y de laboratorio que revelan fosfato en suero de 2.4 mg/dL siendo el valor normal de 3.3 a 5.4mg/dL y un aumento del fósforo en orina de 147.60 mg/dL siendo lo normal de 16-20 mg/kg/día; con lo que se corrobora hipofosfatemia persistente y se confirma el diagnóstico de raquitismo hipofosfatémico. Una vez diagnosticado, es referido al servicio de estomatología para su atención dental.
En la exploración extraoral se observa al paciente masculino con características clínicas propias de su diagnóstico de base: abombamiento del hueso frontal, arqueamiento de las extremidades inferiores y genu varum (Figuras 1 y 2).

Intraoralmente presenta arco superior con dentición primaria incompleta libre de caries, con ausencia de dientes 51 y 61 debido a extracciones realizadas por un particular, con cicatrices de fístulas a nivel de encía insertada de los mismos dientes, la madre refiere que se presentaron abscesos varias veces, razón por la cual se decidió extraerlos; sin embargo menciona no haber existido caries o historia de trauma (Figuras 3 y 4).


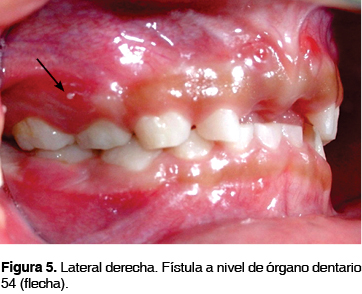
Presencia de fístulas a nivel de diente 54 y 64 con salida de material purulento; sin embargo, los órganos dentarios afectados se encontraban libres de caries (Figuras 5 y 6).

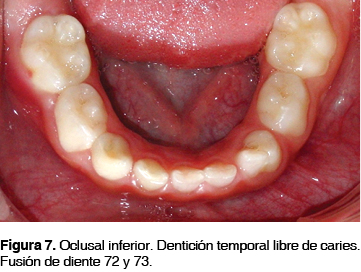
En arco inferior se observa dentición primaria completa, libre de caries con probable fusión de dientes 72 y 73 (Figura 7). La madre refiere que el paciente ha presentado dolor dental en molar inferior derecho desde hace 2 días el cual se calma con analgésicos; sin embargo, no se observa aumento de volumen o cambio de coloración en encía insertada ni pérdida de repliegue mucogingival en la región afectada. El resto de estructuras se encontraba sin alteraciones.
En las radiografías dentoalveolares se observan cámaras pulpares agrandadas con cuernos pulpares que se extienden hasta la unión amelodentinaria y fusión de los órganos dentarios 72 y 73. El resto de las estructuras está sin alteraciones (Figura 8)
Tomando en cuenta el diagnóstico de base del paciente y encontrando los hallazgos clínicos reportados en la literatura, se decide realizar los tratamientos recomendados por los diversos autores.
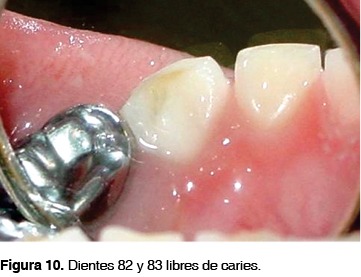
En la primera cita se realizó pulpotomía en el órgano dentario 84 y pulpectomía en el órgano dentario 85, ya que al momento de realizar el acceso se encontró conducto distal necrótico. Posteriormente se colocaron coronas de acero-cromo en ambos molares. En la segunda cita se realizó pulpectomía en el órgano dentario 54 por presencia de fístula con salida de material purulento con corona de acero-cromo y pulpotomía del órgano dentario 55 con corona de acero-cromo. En la tercera cita se observó aumento de volumen a nivel de los órganos dentarios 83 y 82 que correspondían a abscesos periapicales (Figuras 9 y 10), por lo que se decidió realizar pulpectomías de dichos órganos dentarios y se colocaron restauraciones a base de ionómero de vidrio y de resina.

Es importante mencionar que una vez observada la formación de nuevos abscesos en los órganos dentarios anteriormente mencionados, se decidió extender el tratamiento preventivo con pulpotomías a los demás caninos que aún no habían presentado abscesos, por lo que en la cuarta cita se realizó pulpotomía con restauración a base de ionómero de vidrio y resina en el órgano dentario 53.
En la quinta cita se realizaron pulpotomías en los órganos dentarios 74 y 75 con coronas de acero cromo y pulpotomías en los órganos dentarios 72 y 73 que se encontraban fusionados con obturaciones de ionómero de vidrio y resina. En la sexta cita se realizó pulpotomía de órgano dentario 63 con obturación de ionómero de vidrio y resina, pulpectomía en el órgano dentario 64 y pulpotomía en el órgano dentario 65 con colocación de coronas de acero cromo en ambos molares. Se adaptaron bandas y se tomaron impresiones superior e inferior para la elaboración de prótesis. Finalmente se le colocó una prótesis superior restituyendo los órganos dentarios 51 y 52 y devolviendo al paciente la estética y la función (Figuras 11 y 12).
DISCUSIÓN
El raquitismo hipofosfatémico ha sido relacionado con diversas alteraciones de los dientes tanto deciduos como permanentes. Las más comúnmente reportadas incluyen un esmalte normal pero delgado, dentina globular y cámaras pulpares agrandadas con cuernos pulpares que llegan hasta la unión amelodentinaria. La unión de todos estos factores contribuye a la formación de abscesos dentales cuando el esmalte se pierde por atrición o caries incipientes y la infección de la pulpa se lleva a cabo a través de la dentina pobremente calcificada.6,7,9,13,20
Nuestro paciente presentó abscesos periapicales en los dientes 51 y 61; varias ocasiones que, según la madre, fue en ausencia de caries o trauma, y durante la exploración se observaron fístulas a nivel de los dientes 64 y 54 con salida de material purulento; sin embargo, no presentaban procesos cariosos ni cambio de color que nos indicara antecedentes de traumatismo dental. En cuanto a las cámaras pulpares agrandadas con cuernos que llegan hasta la unión amelodentinaria, fueron observadas en las radiografías dentoalveolares y durante el tratamiento se observó la comunicación pulpar al momento de retirar el esmalte, con lo que nos pudimos percatar que los cuernos pulpares se encontraban inmediatamente por debajo del esmalte a nivel de la unión amelodentinaria.
Otra de las características reportadas en 1988 por Ogden fue un incremento de la prevalencia de taurodontísmo dental y en 1990 Ferguson reportó caninos permanentes ectópicos. En nuestro paciente no se observó ninguna de las características reportadas por estos autores.4,6,19
En cuanto al grado de severidad, nuestro paciente fue clasificado como grado III con base en los hallazgos clínicos, por los múltiples abscesos dentales en los órganos dentarios 51, 61, 64, 54, 82 y 83. No se pudo clasificar histológicamente, debido a que no contamos con los órganos dentarios extraídos para poder realizarle estudios histológicos. Sin embargo, de acuerdo a los estudios realizados por Seow y Seeto existe una estrecha relación entre las características clínicas e histológicas encontradas en los estudios realizados por los autores, por lo que consideramos que nuestro paciente también corresponde al grado III histológicamente.
En cuanto al tratamiento indicado por Seow y Latham a base de pulpotomías profilácticas, fue después apoyado por McWhorter en 1991, quien en un estudio sobre la prevalencia de los abscesos en un grupo de pacientes con RH, concluyó que un absceso en alguno de los dientes indica que por lo menos otro diente también será afectado, por lo que recomendó que si un paciente presenta más de un absceso en ausencia de caries o trauma, se debería realizar pulpotomías profilácticas con coronas de acero-cromo en todos los molares primarios.1-3,7,11-13
Nuestro paciente presentó abscesos en los molares 64 54 51 y 61; durante el tratamiento se presentaron abscesos en dientes 83 y 82, por lo que se decidió extender el tratamiento de pulpotomías profilácticas al resto de los caninos que aún no habían sido afectados.
En el Instituto Nacional de Pediatría, la experiencia en el tratamiento de este grupo de pacientes nos ha permitido observar que cuando los pacientes han llegado a estados más avanzados de la enfermedad, ya sea por un diagnóstico tardío o por falta de seguimiento por parte de los padres, sus alteraciones ortopédicas dificultan el tratamiento estomatológico. Primero, porque son pacientes multitratados debido a las cirugías y aparatología ortopédica que utilizan para corregir sus deformaciones, por lo que el manejo de conducta juega un papel muy importante, ya que se muestran poco cooperadores debido a los múltiples tratamientos a los que han sido sometidos, y segundo por la sobreprotección de los padres, lo que complica la conducta del paciente.
CONCLUSIONES
El raquitismo hipofosfatémico tiene manifestaciones dentales que deben ser conocidas por el odontopedíatra, ya que el tratamiento oportuno puede prevenir la formación de abscesos, y por lo tanto, preservar los órganos dentarios con un adecuado tratamiento pulpar.
1. Los pacientes con raquitismo hipofosfatémico resistente a la vitamina D presentan múltiples abscesos dentales en ausencia de caries o historia de trauma y cuernos pulpares que se extienden hasta la unión amelodentinaria.
2. Si el paciente presenta abscesos en por lo menos dos órganos dentarios, recomendamos según la experiencia en el Instituto Nacional de Pediatría, pulpectomías en los órganos dentarios con abscesos y pulpotomías profilácticas en el resto de los órganos dentarios que aún no han sido afectados, con la colocación de coronas de acero-cromo en los molares y resinas en anteriores.
3. Es importante mantener un control de los pacientes, ya que existe la posibilidad de presentar abscesos en otros órganos dentarios deciduos, e incluso en los permanentes, por lo que la información a los padres sobre las características de la enfermedad es importante para su seguimiento.
REFERENCIAS
1. McWhorter AG, Seale NS. Prevalence of dental abscess in a population of children with vitamin D-resistant rickets. Pediatr Dent 1991; 13 (2): 91-96. [ Links ]
2. Shroff D, McWhorter A. Evaluation of aggressive pulp therapy in a population of vitamin D-resistant rickets patients: a follow-up of 4 cases. Pediatr Dent 2002; 24: 347-349. [ Links ]
3. Cleverton RA, Maranhão CP. Endodontic treatment in patients with X-linked hypophosphatemic rickets. Braz J Oral Sci ; 1 (3): 129-132. [ Links ]
4. Seow WK, Romanink K, Sclavos S. Micromorphologic features of dentin in vitamin D-resistant rickets: correlation with clinical grading of severity. Pediatr Dent 1989; 11 (3): 203-208. [ Links ]
5. Demay MB, Sabbagh Y, Carpenter TO. Calcium and vitamin D: what is known about the effects on growing bone. Pediatrics 2007; 119 (Suppl 2): 141-144. [ Links ]
6. Goodman JR, Gelbier MJ, Bennett JH, Winter GB. Dental problems associated with hypophosphataemic vitamin D resistant rickets. Int J Paediatr Dent 1998; 8 (1): 19-28. [ Links ]
7. Seow WK, Latham SC. The spectrum of dental manifestations in vitamin D- resistant rickets: implications for management. Pediatr Dent 1986; 8 (2): 245-250. [ Links ]
8. Chaussain M, Sinding C. Dental abnormalities in patients with familial hypophosphatemic vitamin D-resistant rickets: prevention by early treatment with 1-hydroxyvitamin D. J Pediatr 2003; 142 (3): 324-331. [ Links ]
9. Econs MJ, Friedman NE, Rowe PS, Speer MC, Francis F, Strom TM. A PHEX gene mutation is responsible for adult-onset vitamin D-resistant hypophosphatemic osteomalacia: evidence that the disorder is not a distinct entity from X-linked hypophosphatemic rickets. J Clin Endocrinol Metab 1998; 83: 3459-3462. [ Links ]
10. Gallardo M, Arroyo G. Raquitismo hipofosfatémico. Presentación de un caso. Med Oral 2002; 4 (2): 42-44. [ Links ]
11. Larmas M, Hietala EL, Similä S, Pajari U. Oral manifestations of familial hypophosphatemic rickets after phosphate supplement therapy: a review of the literature and report of case. ASDC J Dent Child 1991; 58 (4): 328-334. [ Links ]
12. Breen GH. Prophylactic dental treatment for a patient with vitamin D- resistant rickets: report of case. ASDC J Dent Child 1986; 53 (1): 38-43. [ Links ]
13. Rakocz M, Keating J, Johnson R. Management of the primary dentition in vitamin D-resistant rickets. Oral Surg Oral Med Oral Pathol 1982; 54 (2):166-1671. [ Links ]
14. Ozkan S, Ucok Z, Alagöl F. Dental manifestations of familial hypophosphatemic vitamin-D-resistant rickets: report of case. J Dent Child 1984; 51 (6): 448-450. [ Links ]
15. Herbert FL. Hereditary hypophosphatemia rickets: an important awareness for dentists, case reports. J Dent Child 1986; 53 (3): 223-226. [ Links ]
16. Seow WK. X-linked hypophosphatemic vitamin D-resistant rickets. Aust Dent J 1984; 29 (6): 371-377. [ Links ]
17. Seeto E, Seow WK. Scanning electron microscopic analysis of dentin in vitamin D-resistant rickets: assessment of mineralization and correlation with clinical findings. Pediatr Dent 1991; 13 (1):43-48. [ Links ]
18. Tulloch EN, Andrews FFH. The association of dental abscesses with vitamin D-resistant rickets. Br Dent J 1983; 154: 136-138. [ Links ]
19. Murayama T, Iwatsubo R, Akiyama S, Amano A, Morisaki I. Familial hypophosphatemic vitamin D-resistant rickets: dental findings and histologic study of teeth. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2000; 90 (3): 310-316. [ Links ]
20. Hillmann G, Geurtsen W. Pathohistology of undecalcified primary teeth in vitamin D-resistant rickets: review and report of two cases. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1996; 82 (2): 218-224. [ Links ]
21. Batra P, Tejani Z, Mars M. X-linked hypophosphatemia: dental and histologic findings. J Can Dent Assoc 2006; 72 (1): 69-72. [ Links ]
22. Kawakami M, Yamamoto T. Orthodontic treatment of a patient with hypophosphatemic Vitamin D resistant rickets. J Dent Child 1997; 64(6): 395-399. [ Links ]
23. Abe K, Ooshima T, Lily TS, Yasufuku Y, Sobue S. Structural deformities of deciduous teeth in patients with hypophosphatemic vitamin D-resistant rickets. Oral Surg Oral Med Oral Pathol 1988; 65 (2): 191-198. [ Links ]
24. Cohen S, Becker GL. Origin, diagnosis, and treatment of the dental manifestations of vitamin D-resistant rickets: a review of the literature and report of a case. J Am Dent Assoc 1976; 92 (1):120-129. [ Links ]
 Dirección para correspondencia:
Dirección para correspondencia:
Francisco Belmont Laguna
E-mail: fbelmont1@prodigy.net.mx
Nota
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/facultadodontologiaunam











 texto en
texto en 


