Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista odontológica mexicana
Print version ISSN 1870-199X
Rev. Odont. Mex vol.16 n.3 Ciudad de México Jul./Sep. 2012
Casos clínicos
Distracción vertical caudal de trasplante de peroné para la reconstrucción del defecto mandibular a consecuencia de una herida por proyectil de arma de fuego y rehabilitación con implantes osteointegrados
José Francisco Ceseña Medina,* Juan Carlos López Noriega,§ Rafael Ruiz Rodríguez,II René Jiménez Castillo¶
* Egresado de la Especialidad en Cirugía Oral y Maxilofacial.
§ Profesor de la Especialidad en Cirugía Oral y Maxilofacial.
II Profesor de la Especialidad y Coordinador Interhospitalario del curso de Especialización en Cirugía Oral y Maxilofacial.
¶ Coordinador de la Especialidad de Prótesis Maxilofacial.
División de Estudios de Postgrado e Investigación. Facultad de Odontología de la UNAM.
RESUMEN
Se presentan los resultados estéticos y funcionales, y satisfactorios obtenidos en la corrección de una asimetría facial en un paciente reconstruido con injerto de peroné, a causa de herida por un proyectil de arma de fuego, así como la rehabilitación del aparato estomatognático mediante la colocación de implantes osteointegrados. El procedimiento se realizó en cuatro fases quirúrgicas. Posterior a un diagnóstico clínico, imagenológico y apoyado con estudios estereolitográficos. En la primera fase se realiza distracción osteogénica en la región mentoniana en sentido caudal, posteriormente en una segunda fase se lleva a cabo la distracción osteogénica en la región del cuerpo mandibular en sentido caudal de forma bilateral; en una tercer fase quirúrgica la reconstrucción de labio inferior, y en una fase quirúrgica final, la colocación de implantes osteointegrados. Gracias al análisis cuidadoso del caso y a los recursos diagnósticos que pudimos tener a nuestro alcance, se pudo planear la secuencia del tratamiento quirúrgico, logrando ser mejorada la forma, la dimensión anatómica de la región mandibular, corrección de las cicatrices de tejidos blandos, debido a secuelas de reconstrucción mandibular y para finalizar con la rehabilitación de la función masticatoria, mediante la rehabilitación con una prótesis implantosoportada.
Palabras clave: Distracción osteogénica, caudal, injerto óseo, implantosoportada, implantes, osteointegrados, osteointegración.
INTRODUCCIÓN
La reconstrucción de defectos mandibulares secundarios a traumatismos (resección de tumores o defectos congénitos) es uno de los problemas más complejos y frecuentes a los que se enfrenta la cirugía maxilofacial.1-3 Dentro de las estadísticas con las que se cuentan, en tiempo de paz, los defectos a reconstruir por secuelas de heridas por proyectil de arma de fuego se deben a intentos de suicidio.16
La mandíbula desempeña un papel importante en la protección de la vía aérea y en el soporte de la lengua, la dentición inferior y los músculos del piso de la boca, que permiten la masticación, articulación de las palabras, deglución y respiración.5-7 Así como el contorno del tercio inferior facial, la pérdida de continuidad mandibular produce una deformidad cosmética y funcional debido a la formación de cicatriz en la herida y contracción de los músculos masticatorios, presentando limitaciones a los movimientos de lateralidad, protrusiva, apertura y cierre de la mandíbula, así como problemas de maloclusión y propiocepción.4,6-8
Durante muchas décadas se han propuesto diversas técnicas para la reconstrucción de grandes defectos óseos del maxilar y la mandíbula entre los que se encuentran: injerto costocondral,1 de cresta iliaca, placas y mallas de reconstrucción (acero inoxidable, cromo-cobalto, y titanio), injertos microvascularizados y la utilización del recurso de la distracción osteogénica.8-15
DISTRACCIÓN OSTEOGÉNICA
La distracción osteogénica craneofacial (DO) es una técnica fascinante de la ingeniería tisular endógena, la cual ha venido incrementado su popularidad y ha revolucionando el tratamiento de numerosas malformaciones tanto congénitas como adquiridas.1,3,5,16,17 Dicha técnica ha sido ampliamente utilizada para alargar o reparar defectos de continuidad de la mandíbula, maxilar y del complejo craneal, destacando que la neoangiogénesis de los tejidos blandos acompaña a la producción de nuevo tejido óseo.3,5,6,16-19
La teoría de Frost describe el rango fisiológico del estímulo mecánico que deberá ser considerado normal comparado con el estrés patológico. Cuando la señal mecánica local en el hueso excede el límite de la ventana fisiológica, lo que se le llama fuerza efectiva mínima, el hueso cursará bajo un modelado o remodelado óseo; si las cargas mecánicas son muy fuertes, las fuerzas inducirán una sobrecarga patológica en la zona, causando formación de tejido óseo inmaduro o tejido conectivo.16,19,20 Por lo cual, podríamos proponer que la DO es un método alternativo y altamente viable para la reconstrucción de rebordes alveolares atróficos.3,18,21 Esto debido a que el estímulo de carga es detectado por el osteoblasto trayendo consigo una cascada de señalización rápida, intermedia y prolongada. Subsecuentemente el crecimiento y la diferenciación ósea pueden ser distinguidas en este proceso. La proliferación osteoblástica es seguida por la diferenciación celular y finalmente por la mineralización de la matriz extracelular.19,22 Esfuerzos recientes se han dirigido a la identificación de factores específicos asociados con el índice de recambio óseo, revelando el papel anabólico de los factores de crecimiento transformantes β1 (TGFβ1), factores de crecimiento tipo insulínicos-1 (IGF-1) y prostaglandinas E2 (PGE2) en la formación ósea.12,16,19,20,23,24
Podríamos definir a la distracción osteogénica como la aplicación lenta y gradual de fuerzas a una brecha ósea, resultando en la producción de nuevo hueso y tejidos blandos;5,17,18,20 en donde se hace una osteotomía en el área de deficiencia ósea y se coloca un aditamento para separar los bordes óseos.3,16 Puesto que los bordes óseos son separados sobre los tejidos blandos adyacentes se desarrolla un estiramiento, induciendo a la hiperplasia de tejidos blandos adyacentes.5,16,18,19 La brecha ósea creada es inicialmente llenada por tejido conectivo fibroso, con fibras de colágeno orientadas paralelamente al vector de las fuerzas de distracción.10,19,22
Posterior a esta nueva producción de tejido, se establece una adecuada fijación de los segmentos pudiendo así, producirse la correcta osificación de éste.16,12,25
Los pioneros en esta técnica de distracción ostegénica estudiaron los parámetros fisiológicos asociados con la expansión lenta de los huesos. Uno de estos cirujanos fue el Dr. Gabriel O. Ilizarov de Kurigen Rusia, al cual se le asocia más comúnmente con esta técnica.5,9,16,25 Él y sus colegas determinaron el porcentaje, ritmo, cantidad y tipo de fuerzas para optimizar la técnica de distracción osteogénica en huesos largos. Estos axiomas básicos son comúnmente referidos como los principios de Ilizarov.8,19,26 Para el complejo craneofacial, Synder y col. fueron los primeros en reportar el uso de la distracción osteogénica en la mandíbula.27 Así como McCarthy y cols. llevaron a cabo la primera aplicación clínica de distracción osteogénica de mandíbulas,3,25,27,28 basados en los principios establecidos por Ilizarov para la distracción osteogénica es importante definir tres fases durante la distracción osteogénica. La primera en la cual identificamos como periodo inicial o de latencia, donde se realiza una fractura para realizar una separación de los bordes óseos mediante osteotomía, durante dicho periodo, de acuerdo a múltiples protocolos se espera un tiempo el cual puede variar de unas horas hasta 8 días3,5,29,30 para la formación y organización de un coágulo y la llegada a través de éste; de elementos celulares, los cuales tienen la característica de ser productores de sustancias fundamentales para la neoformación ósea, posteriormente una fase de distracción. Una vez transcurrido el tiempo de latencia determinado, se inicia el periodo mediante el cual, a través del aditamento distractor, se aplica una fuerza constante durante un tiempo determinado, esto a través de la activación de un tornillo expansor el cual se encuentra universalmente graduado, de tal manera que cada giro de 360 grados de este tornillo proveerá un movimiento de 0.5 mm. Siendo así factores variables la edad del paciente y el grado de vascularidad del lecho, en el cual se realizará la distracción, los que determinen el ritmo16,26,27,30,31 con el cual se active el mismo. Pudiendo encontrar en la diferente literatura el realizar activaciones en un periodo de 24 horas2 para llevar así a 1 mm de distracción en 24 h, por lo que cada activación será cada 24 h.5,22,31 No así en los pacientes pediátricos en los cuales se ven aumentadas las fuerzas, frecuencia y distancias de distracción debido a una capacidad mayor de regeneración, en este grupo de pacientes.25,32
Precisamente con estas variantes en cuanto al ritmo y fuerza, una vez logrado el objetivo de neoformación tisular, pasaremos a la tercera fase descrita en este tipo de alternativas de regeneración ósea, que es la fase de consolidación y mineralización de este tejido neoformado.12,33 Durante la fase de consolidación el objetivo es mantener inmóvil el segmento óseo transportado, para así lograr una correcta organización y condensación de elementos que ofrecerán las características de resistencia de este tejido de nueva formación y evitar una fenotipificación indeseada de los elementos celulares pluripotenciales que continúan arribando a la brecha formada.11,16,19,26,31 Dicho periodo de maduración también se puede ver afectado de acuerdo a la edad, irrigación de área involucrada, así como a la resistencia que ofrecen los tejidos blandos en relación con el área en distracción y estado metabólico del paciente.16,27,34
Con base en lo anteriormente expuesto y de acuerdo con la fisiología de la cicatrización de los tejidos óseos,18 el periodo de consolidación se considera con una duración no menor de 8 semanas pudiéndose extender hasta un tiempo de 12 semanas, periodo durante el cual se puede tener mayor seguridad de que se produjo tanto la formación de nuevo tejido óseo y se llevó a cabo la histodistracción,3,5,17,30 así finalizando esta última fase podemos llevar a cabo el retiro del aditamento de distracción y la valoración de los resultados obtenidos. Será importante recalcar que durante cada una de las diferentes etapas de la distracción osteogénica es importante verificar mediante técnicas de imagenología el correcto funcionamiento y evolución de la DO.16,27
Dicha técnica de DO ha sido demostrada a través de múltiples estudios, siendo llevada a cabo tanto en sentido vertical como horizontal3,12,33 dependiendo de las necesidades del sitio anatómico en el cual se esté llevando a cabo. Como en cualquier procedimiento de regeneración de tejidos tanto óseos como blandos es importante que una vez logrado el objetivo de neoformación, estos tejidos inicien una fase de función la cual permita el mantenimiento de este tejido neoformado, de lo contrario inevitablemente sufrirán atrofia.9,11,12,16
IMPLANTES OSTEOINTEGRADOS
Los pacientes total o parcialmente edéntulos necesitan remplazar sus dientes perdidos, lo cual puede llevarse a cabo por odontología convencional, con dentaduras removibles o prótesis implantosoportadas.12,18
Desde los tiempos de las antiguas civilizaciones, existen reportes de la importancia que representaba para el ser humano el contar con una dentadura sana y completa. De lo anterior, surgió la preocupación de sustituir piezas perdidas mediante la incorporación o trasplante de órganos dentarios, de un individuo a otro y evolucionando hacia la reimplantación de una pieza dental del mismo paciente de un sitio a otro. Posteriormente, se inició la incorporación de materiales aloplásticos mediante los cuales se intentaba llevar a la rehabilitación anatómica y funcional del aparato estomatognático para sustituir a manera de postes intraóseos las piezas dentales que se encontraban ausentes.35
Hacia los años 60 y de manera accidental, el profesor Per-Ingvar Branemark, realizando estudios de microcirculación de la rótula, descubrió y posteriormente describió el fenómeno de osteointegración, siendo llevado en un inicio, de manera experimental y posteriormente con fundamentos biológicos, a su aplicación en el área odontológica mediante la incorporación de implantes dentales fabricados con titanio.36 A partir de estos hallazgos, múltiples estudiosos del área han realizado investigaciones en animales para sustentar y determinar las condiciones y la planeación adecuada para el uso de dichos implantes dentales, teniendo como finalidad dar soporte a una prótesis dental la cual permita el correcto funcionamiento de las arcadas dentales,3 logrando así incrementar los niveles estéticos, fonéticos y masticatorios de los pacientes.11,37 De más reciente descripción en la literatura es el uso de implantes dentales en la reconstrucción mandibular con injertos libres de peroné.3,12,19,38
PRESENTACIÓN DEL CASO CLÍNICO
En este reporte se describen los procedimientos realizados en un paciente masculino de 49 años de edad, originario de México D.F. y residente de la ciudad de Cuernavaca, Morelos, Méx. El cual otorga su consentimiento para la publicación del mismo. Él acude a la Clínica de Prótesis Maxilofacial, en la División de Estudios de Postgrado e Investigación (DEPI) de la Facultad de Odontología (FO) de la Universidad Nacional Autónoma de México (UNAM), con posterior interconsulta al Servicio de Cirugía Oral y Maxilofacial de la misma institución. El paciente presentaba deformidad en el tercio inferior facial debido a secuelas de reconstrucción mandibular como consecuencia de una herida por un proyectil de arma de fuego de 15 años de evolución. Refiriendo haber sido intervenido quirúrgicamente en múltiples ocasiones para reconstrucción con injerto microvascularizado de peroné y aplicación de colgajos libres del antebrazo izquierdo para sustituir la pérdida de la sustancia cutánea, acudiendo a nuestro servicio para realizar valoración y tratamiento correctivo complementario de deformidad facial.
En el Departamento de Cirugía Oral y Maxilofacial en el DEPI de la FO de la UNAM, se inició el protocolo quirúrgico para reconstrucción de la deformidad facial mandibular. Se realizó análisis estético facial en el cual sobresale asimetría en la región mandibular a expensas de cicatrices por la colocación de injertos cutáneos, así como falta de soporte óseo de los tejidos blandos en sentido vertical tanto en región mentoniana como en cuerpo mandibular bilateral, siendo más evidentes del lado derecho y no presentando una disarmonía severa en cuanto a los tercios verticales faciales, limitándose la asimetría al contorno facial y presencia marcada de cicatrices de injertos. En el análisis estético de perfil no se apreciaba desproporción anteroposterior en relación maxilo-mandibular la cual nos proporcionaría la pauta para tomar una decisión quirúrgica. En la región labial se observó ausencia de bermellón labial inferior en su porción izquierda, con la consecuente proyección extraoral de la lengua. A la valoración clínica intraoral dentro de los datos relevantes encontramos: ausencia de la mayoría de órganos dentarios mandibulares y la presencia aislada de un molar mandibular derecho con destrucción parcial de la corona dental, de igual manera ausencia de fondo del saco vestibular en la región anterior y presencia de tejido cutáneo como resultado de la aplicación de injertos para cubrir los defectos de la mucosa oral. En la relación del espacio intermaxilar y con base en la oclusión presente, al molar mandibular remanente encontramos una distancia de 10 mm de la superficie de mucosa mandibular al tercio medio coronal palatino de los órganos dentarios maxilares. En estudios radiográficos laterales de cráneo y ortopantomografía se observaron valores cefalométricos en los cuales se corroboraban la apreciación estética del paciente, en relación anteroposterior en maxilar y mandíbula, así como un mentón óseo verticalmente deficiente al igual que los cuerpos mandibulares deficientes bilateralmente.
Posteriormente se solicita tomografía computarizada con reconstrucción tridimensional con compatibilidad con sistema de software DICON (Microsoft Certified Partner ISV/Software Solution) y se realizó estereolitografía (Z- printer 310, Z Corporation) en el Servicio de Prótesis Maxilofacial. Una vez más se confirmó la armonía anteroposterior de la relación maxilo-mandibular y la atrofia en sentido vertical mandibular de región mentoniana y de cuerpo mandibular bilateralmente. De manera protocolaria y sistematizada en nuestro servicio, el tratamiento quirúrgico se vio dirigido primariamente a las expectativas y necesidades expresadas por el paciente el cual en órdenes de prioridades manifestaba su preocupación por la asimetría facial causada por la cicatrización de los injertos, la incontrolable exposición lingual extraoralmente y la ausencia de piezas dentales que le impedían una fonación y conformación del bolo alimenticio de manera satisfactoria.
Se realizó un plan quirúrgico en conjunto con el Servicio de Prótesis Maxilofacial en 4 etapas. En la primera fase se realizaría un aumento en sentido vertical caudal de la región mentoniana para dar mejor soporte óseo del mentón y con la consiguiente distensión de tejido blando redundante para así tener menor notoriedad de cicatrices utilizando DO; posteriormente, en la segunda fase, retiro de distractor de región mandibular y colocación de distractores óseos en cuerpos mandibulares en región del cuerpo mandibular bilateral, planeando una distracción de 16 mm de lado derecho y 10 del lado izquierdo con base en la simetría observada durante el análisis estético facial de frente y basados en las diferencias en la dimensión vertical en milímetros del lado izquierdo en comparación con la del lados derecho, y planeando obtener suficiente tejido óseo verticalmente encaminado a la inserción de implantes osteointegrados de longitud mayor a 10 mm. Por lo que en una tercera fase quirúrgica se retirarían los distractores mandibulares y se llevaría a cabo la rotación de colgajos de la mucosa bucal para la reconstrucción del borde bermellón del hemilabio inferior izquierdo; y en la última fase se realizaría la colocación de los implantes osteointegrados (Figura 1).

TÉCNICA QUIRÚRGICA
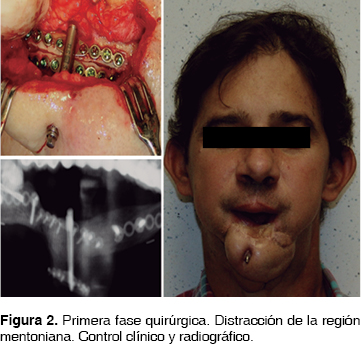
Primera fase. Bajo anestesia general balanceada e intubación nasotraqueal se realizó asepsia y antisepsia de la región intra y extraoral, se incidió con hoja de bisturí Núm. 15 en la región mentoniana resecando la cicatriz presente, se disecó por planos hasta el tejido óseo, se colocó el distractor alveolar (Track distractor 15 mm KLS Martin L.P. Jacksonville, FL.) con capacidad de 15 mm de distracción, el cual se encontraba previamente adaptado de acuerdo al contorno mostrado en el modelo de la estereolitografía. Se fijó con tornillos de titanio (W. Lorenz. HTX-Drive. Jacksonville, FL.) de 2.0 mm de diámetro por 10 mm de longitud, se marcaron osteotomías con sierra oscilante (Stryker, Corporation. Kalamazoo, Mich. USA), se retiró el distractor óseo, se unieron las osteotomías con sierra oscilante y se completan las osteotomía con osteotomos, se recoloca distractor óseo y se verifica la funcionalidad del distractor. Después se procedió al cierre por planos, realizándose con cat-gut crómico 3-0 en planos profundos y con nylon 4-0 en plano cutáneos, se verificó hemostasia dando por terminado el acto quirúrgico, posteriormente, pasado el periodo de latencia de 5 días34 se procedió en la consulta extrahospitalaria a realizar la activación del distractor óseo distrayendo 1 mm cada 24 h, realizándose controles radiográficos a la mitad de la capacidad total de apertura del distractor y una vez terminada la fase de distracción esperamos un tiempo de consolidación de 12 semanas en las cuales se realizan varias valoraciones de control subsecuentes semanales con una posterior toma de nueva tomografía computarizada con reconstrucción tridimensional y al término del periodo de consolidación la elaboración de un nuevo modelo de estereolitografía (Figura 2).
Una vez terminado el periodo de consolidación, se procedió a reprogramar el paciente para el retiro del distractor de región mentoniana y colocación de distractores bilaterales de cuerpo mandibular (Segunda fase), de igual manera bajo anestesia general balanceada y bajo intubación nasotraqueal, se realizó una incisión en la región mentoniana sobre la cicatriz de incisión previa, se disecó por planos hasta lograr abordar la región ósea, se identificó placas de distractor, se verifica clínicamente el tejido óseo neoformado, se retiró el distractor, se realizó incisión alrededor del vástago del aditamento de distracción en región mentoniana, se sutura por planos con cat-gut crómico 3-0, planos profundos y plano cutáneo con nylon 4-0, en seguida se realizó una incisión en la región de borde basal mandibular derecho, se disecó por planos hasta encontrar tejido óseo, se retiró material de osteosíntesis preexistente de la etapa de reconstrucción de injerto microvascularizado de peroné, se colocó distractor previamente contorneado de acuerdo al modelo de estereolitografía, se fijó el distractor y se marcan osteotomías con sierra oscilante, se retira el distractor, se completan osteotomías con sierra oscilante y osteotomos, se verifica la funcionalidad del distractor óseo, y se procedió al cierre por planos con cat-gut crómico 3-0 plano profundos y nylon 4-0 planos superficiales, realizándose mismo procedimiento de manera contralateral, al igual que en la primera fase posterior a un periodo de latencia de 5 días se procedió a la activación de los distractores 1 mm cada 24 h.34 Hasta la longitud planeada de 16 mm del lado derecho y 10 mm del lado izquierdo (Figura 3), posteriormente completado el periodo de distracción, se esperó un periodo de consolidación de 6 meses para el posterior retiro de los distractores bajo anestesia general. Se decidió esperar un periodo de 6 meses debido a la exposición de 2 eventos de anestesia general inhalatoria reciente y para disminuir el riesgo de daño hepático. Pasado este periodo, se procedió al retiro de los distractores (Tercera fase). Durante el procedimiento se apreciaba clínicamente la presencia de neoformación ósea con presencia de defectos óseos bilaterales en porción de cortical vestibular. Se realizó cierre de heridas quirúrgicas con cat-gut crómico 3-0 y nylon 4-0 planos profundos y superficiales respectivamente, realizándose en esta fase la rotación del colgajo de mucosa intraoral yugal para la reconstrucción del borde bermellón del hemilabio izquierdo (Figura 4). Dos meses después se realizó un nuevo estudio tomográfico tridimensional para la elaboración del modelo estereolitográfico, para planeación de inserción de implantes osteointegrados para rehabilitar con prótesis implantomucosoportada.


Tres meses después, de acuerdo a la planeación se decidió colocar 5 implantes en la región mandibular (Cuarta fase) (IMTEC corporation. Oklahoma USA.ENDURE) un implante de 4.3 mm de diámetro y 11 de largo de lado derecho 2 implantes de 4.3 de diámetro y 14 mm de longitud en la región mentoniana y 2 implantes de 4.3 mm de diámetro y 11 mm de longitud del lado izquierdo, se elaboraron guías quirúrgicas con base en el modelo de estereolitografía, y se programó la colocación de implantes: bajo anestesia local, se realizó una incisión intraoral, se levantó el colgajo mucoperióstico, se localizó tejido óseo, una vez colocada la guía quirúrgica se procedió a realizar fresado progresivo para inserción del implante de acuerdo a la planeación, se colocaron implantes para los cuales se decide protocolo de 2 fases: se realiza reposicionamiento de colgajo y se verifica adecuado posicionamiento y paralelismos mediante control radiográfico, realizando cierre con cat-gut crómico 3-0, posteriormente se realizó control radiográfico a los 10 días del postoperatorio y a los tres meses encontrándose con ausencia de datos clínicos y radiográficos de una inadecuada integración (Figura 5). Se programó una vez más bajo anestesia local para el descubrimiento de los implantes y la colocación de los aditamentos de protésicos tipo Locator e inserción de la prótesis provisional inmediata transicional, se realizó una visita de control a los 8 días y por último, se refirió al Servicio de Prótesis Maxilofacial para manejo de rehabilitación protésica definitiva.

DISCUSIÓN
Existen diferentes técnicas las cuales han sido ampliamente estudiadas para la reconstrucción de los maxilares, que presentan deficiencias óseas en sentido horizontal y vertical, con el fin de proporcionar soporte óseo ya sea para dar suficiente estructura ósea, la cual sea capaz de mantener una prótesis removible convencional para ofrecer una rehabilitación implantosoportada.3,9,11,12,18
Dentro de las técnicas a las que hacemos referencia contamos con injertos óseos en bloque,18 injertos particulados teniendo como sitios donadores homólogos tanto intra y extraorales, así como la utilización de diferentes materiales aloplásticos y heterólogos, los cuales se han venido utilizando y de más reciente implementación el empleo de técnicas de distracción osteogénica.7,11,21,39 Todas estas técnicas y distintos materiales empleados tenían como función, en primera instancia, proporcionar o restablecer la función del aparato estomatognático y siendo la reconstrucción de la forma anatómica un objetivo secundario.8
Diversas publicaciones y los resultados obtenidos establecen que el material para reconstruir que ofrece mayor ventaja son los injertos de tipo autólogo, requeridos para la neoformación de tejido óseo en osteoinducción con osteoconducción, sin negar la exitosa aunque limitada funcionalidad de los otros tipos de materiales de origen heterólogo.3,7-9,11,12
Dentro de las principales ventajas que ofrecen los materiales heterólogos podemos enumerar la no necesidad de un sitio donador extra, por lo que los procedimientos quirúrgicos se tornan con un grado de morbilidad menor, el poder contar con cantidades ilimitadas de material para injertar, la instauración de volumen óseo deseado de manera instantánea,3,21,39 proporcionando un adecuado estroma que facilitará la osteoconducción y así la neoformación ósea y de manera fortuita se disminuye el tiempo quirúrgico y/o la necesidad de 2 equipos quirúrgicos. Las desventajas son: el aumento en los costos económicos y quirúrgicos, un índice más alto de absorción de los injertos,9,18 y en algunos materiales de tipo alogénico, la incapacidad de ser absorbidos, así también en la necesidad de esperar un mayor tiempo para la integración de estos injertos y la consecuente rehabilitación final del paciente, por lo que a finales de la década de los 90 se retoma la filosofía que los materiales de tipo autólogo podrían proporcionar mayores ventajas, debido a que este tipo de materiales tenían la capacidad de ofrecer propiedades osteogénicas, tanto osteoinductivas como osteoconductivas, disminuyendo el tiempo para la rehabilitación final del paciente, se lograría también disminuir el grado de absorción del injertos lo que se reflejaría en una mayor cantidad de tejido óseo de nueva generación disponible, disminuyendo también las posibilidades de rechazos y transmisión de enfermedades.3,7,11,12
Resultado de los diferentes estudios publicados dentro de la reconstrucción de rebordes alveolares y de los maxilares que dentro los diferentes sitios de recolección de material de injerto autólogo, los que más beneficios brindaban a los pacientes eran aquéllos los cuales proporcionaban mayor cantidad de hueso esponjoso por su alto contenido en elementos celulares capaces de la formación de nuevo material óseo mediante células propias de la estructura normal del tejido óseo así como la incorporación de elementos celulares,32 con la capacidad de transformación fenotípica hacia los diferentes elementos que contribuyen a la formación y maduración del tejido óseo neoformado.16 Así mismo, se encontró que aun dentro de los injertos autólogos en cuanto a su consistencia el hueso que se incorporaba de manera particulada ofrecía mejores tasas de éxito en comparación con los injertos de tipo autólogos empleados en bloque,9,18 con la diferencia de la necesidad de recrear una estructura que los pudiese mantener en su lecho receptor y que además fuera capaz de proporcionar una estructura, la cual protegiera al injerto de la reabsorción por compresión de los tejidos blandos adyacentes, evitando simultáneamente la dehiscencias de las heridas.18,27,39 Con base en lo anteriormente expuesto, fue tomando cada vez más auge y popularidad la utilización de una técnica de regeneración ósea aunque no de reciente descubrimiento pero sí con uso cada vez más frecuente en la región maxilofacial de las técnicas de DO.1,9,18 Dicha técnica en la cual tenemos como antecedente el conocimiento de que el hueso se puede formar y adaptar en respuesta a varios estímulos, siendo estos procesos dinámicos los cuales son dependientes de las propiedades bioquímicas del tejido óseo, que pueden regenerar y remodelar estructuras óseas.19 Múltiples estudios han demostrado que la carga mecánica es uno de los principales efectos en la formación y remodelación ósea.16,18,20 Los osteoblastos y los osteocitos son las principales células de la regeneración y crecimiento óseo y toman un papel crítico en este proceso, induciendo la síntesis y mineralización de una matriz ósea.35 La respuesta osteogénica a estímulos mecánicos depende de la extensión de aplicación de fuerzas.4,36 Los modelos de DO, se ven influenciados en magnitud a la fuerza aplicada en términos de deformación uniaxial. El porqué las células proliferan y se diferencian se ve reportado en estudios experimentales en los cuales la aplicación de 1,000 a 2,000 μ de fuerza incrementa significativamente la proliferación celular hacia un tipo celular osteoblástico y la secreción de citoquinas. Asimismo un incremento excesivo de las fuerzas (mayor a 10,000 μ de fuerza) resulta igualmente en un incremento en la proliferación celular y la producción de colágena tipo I pero en un decremento en la expresión de osteocalcina.4,35,36 Por lo que de las técnicas de reconstrucción anteriores podremos regenerar una cantidad de tejido óseo adecuado para poder conformar tanto forma anatómica del área a reconstruir y para poder ofrecer suficientes estructuras óseas para una posterior rehabilitación protésica adecuada.3,9,18 Todo con las bases y fundamentos establecidos por los principios incorporados por el Dr. Gabriel O. Ilizarov de Kurigen Rusia3,25 el cual establecía que la aplicación de pequeñas fuerzas aplicadas sobre una brecha ósea de manera continua y la misma intensidad a un ritmo adecuado eran capaces de neoformar tejido de la misma estirpe en el interior de dicha brecha2,35,36 Además de poder lograr la neoformación del tejido de tipo óseo con lo cual podríamos lograr la neoformación de los tejidos blandos5,19 los cuales constituían uno de los factores que influían en los resultados exitosos de las otras técnicas de reconstrucción.3 En lo que podríamos llamar una osteohistodistracción,5 así también evitábamos la necesidad de tener un área quirúrgica extra para la recolección del tejido a injertar;9 teniendo esta técnica, la versatilidad de poder proporcionar varios vectores simultáneos de regeneración.13 Por lo cual podríamos obtener nuevo tejido tanto en sentido vertical como en sentido horizontal.3,16,18 Por lo que esta versatilidad nos permitió diseñar en conjuntos con todos los auxiliares diagnósticos y el análisis estético facial el realizar la distracción no en sentido cefálico como generalmente se venía realizando, sino en sentido caudal, esto debido a que contábamos con una distancia interoclusal adecuado para poder instaurar una terapia implantosoportada adecuada9 y atendiendo a la preocupación principal del paciente que ponía en similitud de importancia el poder contar con una prótesis bucal y el intentar mejorar su contorno facial. Así se decidió llevar a cabo los procedimientos antes descritos en los diferentes estadios quirúrgicos.9 Siendo los objetivos planeados a conseguir el poder dar una mejor simetría en el contorno facial, reducir la laxitud, el tejido blando previamente injertado mediante mayor soporte óseo, crear condiciones óseas adecuadas para la posterior inserción de implantes dentales,3,9 reconstrucción del hemilabio inferior izquierdo y finalmente la rehabilitación implantoprotésica.
CONCLUSIONES
Con el fin de lograr los objetivos trazados en este caso clínico, hemos de concluir que la distracción osteogénica es una alternativa viable y eficaz para la reconstrucción de maxilares en los cuales se planeé hacer la reconstrucción tanto de manera funcional como estética ocasionadas por defectos tanto congénitos como adquiridos, con lo cual de manera paralela logramos disminuir la dificultad que los tejidos blandos presentaban como consecuencia de todas las reconstrucciones sobre todo en sentido vertical y más aún, en particular en este caso clínico, en el cual se contaba con abundante tejido blando de manera redundante, así como la presencia de múltiples cicatrices y a la falta de flexibilidad y fibrosis de injertos cutáneos en la región mandibular, por lo que mientras las condiciones interoclusales se encuentran dentro de parámetros, para un adecuado pronósticos implanto-protésico, podemos crear tejido óseo suficiente para cumplir con una mejor simetría facial y proporcionar condiciones óseas suficientes para la inserción y osteointegración de implantes dentales.
REFERENCIAS
1. Swennen GRJ, Eulzer C, Schutyser F, Hüttmann C. Assessment of the distraction regenerate using three dimensional quantitative computer tomography. Int J Oral Maxillofac Surg 2005; 34: 64-73. [ Links ]
2. Rachmiel A, Srouji S, Peled M. Alveolar ridge augmentation by distraction osteogenesis. Int J Oral Maxillofac Surg 2001; 30: 510-517. [ Links ]
3. Klesper B, Lazar F, Sie-Egger M. Vertical distraction osteogenesis of fibula transplants for mandibular reconstruction: a preliminary study. J of Cranio Maxillofac Surg 2002; 30: 280-285. [ Links ]
4. Schleier P, Hyckel P, Fried W, Beinemann J. Vertical distraction of fibula transplant in a case of mandibular defect caused by shotgun injury. Int J Oral Maxillofac Surg 2006. [ Links ]
5. Swennen G, Schliephake H, Dempf R, Schierle H. Craniofacial distraction osteogenesis: a review of the literature. Int J Oral Maxillofac Surg 2001; 30: 89-103. [ Links ]
6. Pacicca DM, Patel N, Lee C, Salisbury K, Lehmann W. Expression of angiogenic factors during distraction osteogenesis. Bone 2003; 33: 889-898. [ Links ]
7. Boyne PJ. Osseous reconstruction of the maxilla and the mandible. Quintessence Publishing Co, Inc. 1997: 3-11. [ Links ]
8. Gullane PD, Holmes H. mandibular reconstruction: new concepts. Arch Otolaryngology Head Neck Surg 1986; 112: 714. [ Links ]
9. García-García A, Somoza-Martín M, Gandara-Vila P. Alveolar distraction before insertion of dental implants in the posterior mandible. British J Of Oral And Maxillofac Surg 2003; 41: 376-379. [ Links ]
10. Uckan S, Dolanmaz D, Kalayci A, Cilasun U. Distraction osteogenesis of basal mandibular bone for reconstruction of the alveolar ridge. British J of Oral and Maxillofac Surg 2002; 40: 393-396. [ Links ]
11. Bianchi A. Prótesis implantosoportada. Bases biológicas-biomecánicas-aplicaciones clínicas. Primera edición; 2001. [ Links ]
12. Chiapasco M, Romeo E. Rehabilitación implantosoportada en casos complejos. AMOLCA 2006. [ Links ]
13. Schwartz HC. Mandibular reconstruction using the dacron-urethane prosthesis and autogenic cancellous bone: review of 32 cases. J Plast Reconstruct Surg 1984; 73: 387-92. [ Links ]
14. Tayaponsak P, O'Brien DA, Monteiro CB, Arreo-Diaz LL. Autologous fibrin adhesive in mandibular reconstruction with particulate cancellous bone and marrow. J Oral Maxillofacial Surg 1994; 52: 161-166. [ Links ]
15. Macintosh RB, Henny FA. A Spectrum of application of autogenous costocondral grafts. J Maxillofac Surg 1997; 5: 257. [ Links ]
16. Meyer U, Kleinheinz J, Joos U. Biomechanical and clinical implications of distraction osteogenesis in craniofacial surgery. J Of Cranio-Maxillofacial Surg 2004; 32: 140-149. [ Links ]
17. Moses JJ. Alveolar and skeletal distraction osteogenesis for the maxillofacial surgeon. Surgical Clinics Aaoms 2005: 137. [ Links ]
18. Block MS, Chang A. Mandibular alveolar ridge augmentation in the dog using distraction osteogenesis. J Oral Maxillofac Surg 1996; 54: 309-314. [ Links ]
19. Bouletreau PJ, Warren SM, Longaker MT. The molecular biology of distraction osteogenesis. J of Cranio Maxillofac Surg 2002; 30: 1-11. [ Links ]
20. Meyer U, Meyer T, Schlegel W, Scholz H. Tissue differentiation and cytokine synthesis during strain-related bone formation in distraction osteogenesis. British J of Oral and Maxillofac Surg 2001; 39: 22-29. [ Links ]
21. Kanno T, Takahashi T. Tensile mechanical strain up-regulates. Runx2 and osteogenic factor expression in human periosteal cells: Implications for distraction osteogenesis. 10.1016/Joms.2004.07.023. [ Links ]
22. Lynch SE, Genco RJ, Marx RE. Tissue engineering. Application in maxillofacial. [ Links ]
23. Swennen GRJ, Schutyser F, Mueller MC, Kramer FJ. Effect of platelet-rich-plasma on cranial distraction osteogenesis in sheep: Preliminary clinical and radiographic results. Int J Oral Maxillofac Surg 2005; 34: 294-304. [ Links ]
24. Shvyrkov MB, Shamsudinov AH. DD non-free osteoplasty of the mandible in maxillofacial gunshot wounds: mandibular reconstruction by compression-osteodistraction. British J of Oral and Maxillofac Surg 1999; 37: 261-267. [ Links ]
25. Hasse ARF, Örksen MP, Zimmermann CE. Bilateral mandibular distraction in adult dogs with an epiperiosteal distractor. British J of Oral and Maxillofac Surg 2005; 43: 105-112. [ Links ]
26. Kessler AP, Neukama FW, Wiltfang JB. Effects of distraction forces and frequency of distraction on bony regeneration. British J of Oral and Maxillofac Surg 2005; 43: 392-398. [ Links ]
27. Klug CN, Millesi-Schobel GA. Preprosthetic vertical distraction osteogenesis of the mandible using an l-shaped osteotomy and titanium membranes for guided bone regeneration. J Oral Maxillofac Surg 2001; 59: 1302-1308. [ Links ]
28. Yazawa M, Kishi K. Expression of bone morphogenetic proteins during mandibular distraction osteogenesis in rabbits. J Oral Maxillofac Surg 2003; 61: 587-592. [ Links ]
29. Heffez LB, Kirton M. Vector control in transportation osteogenesis. J Oral Maxillofac Surg 2005; 63: 737-746. [ Links ]
30. Suhr MAA, Kreusch TH. Technical considerations in distraction osteogenesis. Int J Oral Maxillofac Surg 2004; 33: 89-94. [ Links ]
31. Swennen G, Dempf R, Schliephake H. Craniofacial distraction osteogenesis: A review of the literature. Part II: experimental studies. Int J Oral Maxillofac Surg 2002; 31: 123-135. [ Links ]
32. Miloro M. Peterson's principies of oral and maxillofacial surgery. 2nd edition, Bc Decker Inc, 2004: 783-801. [ Links ]
33. Al Ruhaimi KA. Comparison of different distraction rates in the mandible: An experimental investigation. Int J Oral Maxillofac Surg 2001: 30: 220-227. [ Links ]
34. Robiony M, Toro C, Stucki-Mccormick SU. The ''Fad'' (Floating Alveolar Device): A bidirectional distraction system for distraction osteogenesis of the alveolar process. J Oral Maxillofac Surg 2004; 62 (Suppl 2): 136-142. [ Links ]
35. Lozada JL, Goodacre C. The history of implant dentistry. Loma Linda University Calf. [ Links ]
36. Nobel Biocare Services AG. The story about an invention that makes people smile. Sweden 2005. [ Links ]
37. Sieg P, Zieron JO, Bierwolf S, Hakim SG. Defect-related variations in mandibular reconstruction using fibula grafts. A review of 96 cases. British J of Oral and Maxillofac Surg 2002; 40: 322-329. [ Links ]
38. Askew A, Fleming PS, Downie IP. Adjunctive use of dental implants in mandibular reconstruction with a free fibular graft. British J of Oral and Maxillofac Surg 2005; 43: 341-342. [ Links ]
39. Garg-Arun K. Bone biology, harvesting, and Grafting for dental implant: rationale and clinical applications. [ Links ]
BIBLIOGRAFÍA RECOMENDADA
1. Meyer U, Meyer T, Hans-Peter WF. The effect of magnitude and frequency of interfragmentary strain on the tissue response to distraction osteogenesis. J Oral Maxillofac Surg 1999; 57: 1331-1339.
2. Cope JB, Samchukov ML, Cherkashin AM. Biomechanics of mandibular distractor orientation: An animal model analysis. J Oral Moxillofac Surg 1999; 57: 952-962.
3. Klein C, Papageorge M, Kova' A, Carchidi JE. Initial experiences using a new implant based distraction system for alveolar ridge augmentation. Int J Oral Maxillofac Surg 2001; 30: 167-169.
4. Schmidt BL, Kung L. Induced osteogenesis by periosteal distraction. J Oral Maxillofac Surg 2002; 60: 1170-1175.
5. Demann ET, Haug RH. Do position and soft tissue affect distraction vector? an in vitro investigation. J Oral Maxillofac Surg 2002; 60: 149-155.
6. Meyer U, Meyer T, Wiesmann HP, Kruse-LöSler B. Mechanical tension in distraction osteogenesis regulates chondrocytic differentiation. Int J Oral Maxillofac Surg 2001; 30: 522-530.
7. Hibi H, Ueda M. New internal transport distraction device for reconstructing segmental defects of the mandible. British J of Oral and Maxillofac Surg 2005.
8. Rassekh C, Clements N. Reconstruction mandibular, Utmb Department Of Otolaryngology 1997.
9. Hidalgo DA. Fibula free flap: a new method of mandibular reconstruction. Plast Reconstruct Surg 1989; 84: 71.
10. Rivas B, Ochoa F et al. Mandibular reconstruction with the free vascularized fibular flap: utility of three-dimensional computerized tomography. Journal Of Reconstructive Microsurgery 1999; 15 (2).
 Dirección para correspondencia:
Dirección para correspondencia:
René Jiménez Castillo
E-mail: renejimenezca@gmail.com
Nota
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/facultadodontologiaunam











 text in
text in 


