Introducción
Los abscesos cerebrales son una urgencia neurológica grave por el alto riesgo de causar déficit neurológico permanente1. A pesar del avance en su diagnóstico y tratamiento, las tasas de morbimortalidad aún son significativas2. La incidencia anual en la población general es de 0.3-1.3 casos por 100,000 habitantes3. Esta patología es rara en la edad pediátrica: solo el 25% del total de los abscesos cerebrales se presentan en niños2,4. En una serie de casos de abscesos cerebrales en pacientes pediátricos se estimó una incidencia anual de 0.5 por 100,000 niños3. La incidencia más frecuente es entre los 4 y los 7 años, y la localización varía según la edad: en lactantes y preescolares, son más comunes los abscesos cerebelares, y en los escolares y adolescentes, en la región temporal, con 1.5 a 3.1 de predilección por el sexo masculino4.
La incidencia pediátrica ha disminuido a lo largo de los años por una mejoría en el tratamiento de las infecciones sinusales y óticas. Los estudios reportan una incidencia del 15-30% en pacientes menores de 15 años5. El 80% de los abscesos cerebrales presentan un factor predisponente y el resto son idiopáticos. Dentro de los factores predisponentes, el 30-50% se deben a un foco infeccioso de contigüidad (otitis media, mastoiditis, sinusitis, celulitis orbitaria), el 30% se asocian a bacteriemias (cardiopatía congénita, infección pulmonar e infección odontogénica), el 10% son por inoculación directa y el 10% ocurren en individuos inmunocomprometidos3,6-8. Los factores predisponentes varían entre niños y adultos, y los principales son las malformaciones cardiacas congénitas, el tracto dermosinusal congénito y los cuerpos extraños en los pulmones2.
Existen pocos estudios en la literatura sobre abscesos cerebrales de origen odontogénico en niños. Se realizó una búsqueda de reportes de estos casos en la base de datos PubMed y se incluyeron 55 artículos con pacientes entre 3 y 70 años de edad. Sin embargo, estos reportes no mencionan cuántos pacientes pediátricos fueron estudiados.
La diseminación de bacterias de la cavidad oral se puede presentar por múltiples condiciones dentales, como gingivitis y periodontitis, o por procedimientos como extracciones dentales, endodoncia y cirugía oral. El cepillado dental por sí solo puede inducir bacteriemias transitorias en el 38.5% de los casos. Actualmente no se recomienda el uso sistemático de antibióticos profilácticos en procedimientos dentales para la prevención de abscesos cerebrales, dada la baja incidencia de esta complicación y el riesgo potencial de resistencia microbiana6.
Eikenella corrodens es un cocobacilo gramnegativo, anaerobio facultativo de crecimiento fastidioso, cuyo crecimiento se ve favorecido en presencia de dióxido de carbono al 5% y 10%. Este microorganismo es oxidasa positivo, no fermentador de glucosa, y urea e indol negativo9. Forma parte de la biota de la cavidad oral, las vías respiratorias altas y la mucosa intestinal de los seres humanos4,9. Es miembro de la familia HACEK (Haemophilus, Aggregatibacter, Cardiobacterium, Eikenella y Kingella), cuyos miembros comparten un crecimiento lento y requerimiento de dióxido de carbono. Es frecuente como patógeno en infecciones de cabeza y cuello, infecciones dentales, heridas contaminadas por secreciones orales, infecciones pleuropulmonares, del sistema nervioso central y abdominales, osteomielitis, bacteriemias y endocarditis10. Las infecciones por Eikenella spp. en pacientes pediátricos son poco frecuentes y existen pocos casos reportados.
En un estudio realizado en el Rainbow Babies and Children’s Hospital, de Ohio, se revisaron los casos de infecciones por Eikenella en niños y adolescentes en un periodo de 5 años (1994-1999), y se analizaron también datos obtenidos en la literatura. Se diagnosticaron 54 casos de infección por Eikenella: 13 casos del hospital y 41 casos de la literatura. La presentación clínica más común fue en cabeza y cuello, y la mayoría tenían comorbilidad infecciosa otorrinolaringológica10.
En este reporte se presenta el caso de un adolescente inmunocompetente con un absceso cerebral por E. corrodens de probable origen odontogénico, sin factores de riesgo asociados.
Caso clínico
Paciente de sexo masculino de 16 años, previamente sano, que ingresó al hospital por presentar cefalea de 2 meses de evolución acompañada de náusea y vómito. Como antecedente de importancia, acudió con maxilofacial, quien realizó extracción del cuarto molar superior derecho, sin recibir profilaxis antimicrobiana. Esquema de vacunación incompleto, con la última dosis de neumococo e influenza estacional pendiente.
Cuatro meses después, el paciente inició con cefalea hemicraneana derecha, intermitente, intensidad de dolor 5/10, exacerbada con los cambios de posición. Presentó mejoría con la administración de medicamentos antiinflamatorios no esteroideos (intensidad de dolor 3/10), sin otra sintomatología asociada.
Un mes después continuó con cefalea de las mismas características, agregándose anhedonia, y al siguiente mes incrementó la intensidad de la cefalea (8/10), acompañada de dolor retroocular, náusea y vómito, por lo que se decidió su ingreso hospitalario para valoración y tratamiento. Ingresó por datos sugestivos de hipertensión endocraneana. A la exploración física, se encontró con signos vitales dentro de los parámetros para su edad, consciente, orientado, cooperador, Glasgow 15, pupila izquierda hiporreactiva, oídos sin alteraciones, cavidad bucal con amígdalas hipertróficas III/IV y encriptadas, halitosis, neurológicamente anhedónico, razonamiento y juicio conservados. No le fue posible realizar síntesis ni abstracción, y cálculo con dificultad. Pares craneales: fondo de ojo normal, reflejo fotomotor y consensual presente bilateral, movimientos oculares presentes, sensibilidad en la cara conservada, con simetría facial, reflejo nauseoso presente, úvula y lengua central, resto de los pares sin alteraciones. Tono global normal, trofismo conservado, hiperreflexia en las cuatro extremidades. Marcha independiente, realizó puntas y talones, y tándem con dificultad, sensibilidad conservada, adecuada metría y disdiadococinecia. Los resultados de sus análisis de laboratorio al ingreso fueron los siguientes: hemoglobina, 15.3 g/dl; hematocrito, 45%; leucocitos, 10,200/mm3; neutrófilos, 80%; linfocitos, 15%, y plaquetas, 301,000/mm3. Química sanguínea y electrolitos séricos dentro de parámetros normales.
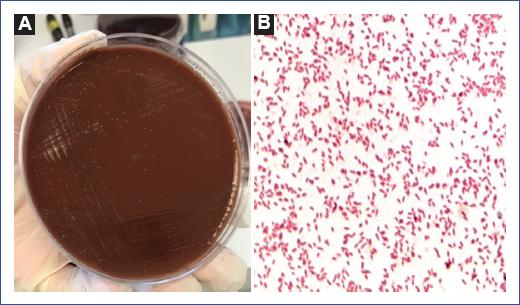
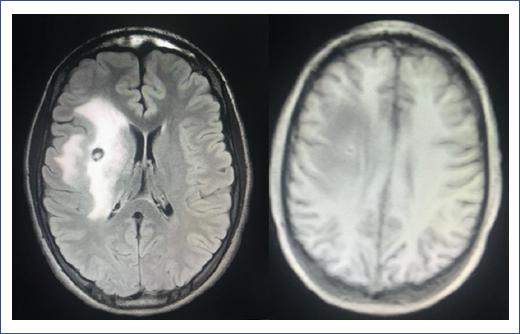
Se solicitó tomografía computarizada (TC) simple de cráneo de urgencia, en la que se observó una lesión esférica en el hemisferio derecho e hipodensidad difusa periférica (Figura 1). Se solicitó resonancia magnética (RM) de cráneo con gadolinio para mayor definición de las características de la lesión, y se reportó lesión compatible con absceso cerebral localizado en los núcleos de la base derecha, con reforzamiento anular y edema perilesional que sugieren fase de cápsula tardía de 5.7 × 3.6 cm (Figura 2). El paciente fue valorado por el servicio de infectología y se sospechó un absceso cerebral. Inició con tratamiento empírico por vía intravenosa de ceftriaxona (100 mg/kg al día, cada 12 h) y metronidazol (30 mg/kg al día, cada 8 h). Como parte del manejo multidisciplinario, el servicio de neurocirugía realizó el drenaje quirúrgico por punción guiada por estereotaxia, drenando aproximadamente 10 ml de material purulento, que se envió a cultivo y patología. A las 48 horas del cultivo en agar chocolate incubado a 37 °C se observaron colonias puntiformes, circulares, de color gris (Figura 3). La tinción de Gram reportó bacilos gramnegativos, y las pruebas bioquímicas los identificaron como oxidasa positivos, catalasa negativos y urea e indol negativos, por lo que se reportó E. corrodens.
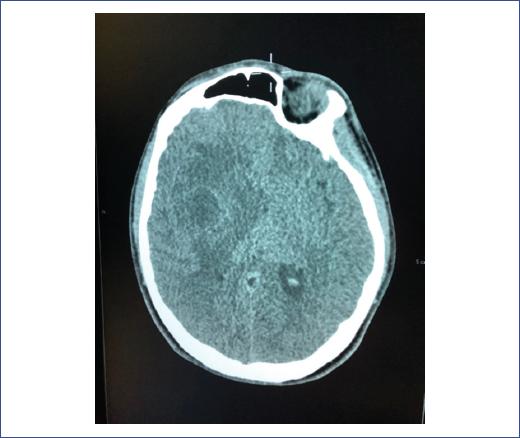
Figura 1 Tomografía computarizada de cráneo simple con lesión hipodensa en la región temporal derecha.
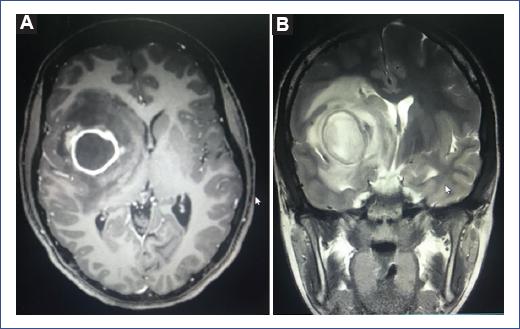
Figura 2 A: resonancia magnética de cráneo en T1 con medio de contraste. Se observa lesión compatible con absceso cerebral con reforzamiento anular. B: resonancia magnética en T2.
Dentro del abordaje se investigaron los probables orígenes de la infección, descartando un foco de contigüidad (otitis media, sinusitis). Se realizó un ecocardiograma, en el que no se observaron cardiopatías ni datos de endocarditis. Por el antecedente de extracción dental y por el aislamiento de un patógeno que forma parte de la biota de la cavidad oral, se sospechó un probable origen odontogénico.
Se continuó con el tratamiento previamente establecido por la alta posibilidad de una etiología polimicrobiana y se completaron 4 semanas de tratamiento intravenoso con ceftriaxona y metronidazol, y 2 semanas más con ampicilina-sulbactam por vía oral. A las 2 semanas de iniciado el tratamiento antibiótico y el drenaje, se realizó una nueva RM de cráneo en la que se observó una disminución importante del tamaño de la lesión (Figura 4). Dos semanas posteriores al egreso, en consulta de seguimiento, el paciente presentó una adecuada evolución clínica, sin cambios en el estado neurológico. La RM no mostró ninguna lesión aparente. Se mantuvo en observación por 1 año, con citas cada 3 meses y una RM más de control a los 6 meses, sin datos de recurrencia. El paciente no presentó secuelas neurológicas.
Discusión
A pesar de los avances en el diagnóstico y tratamiento, los abscesos cerebrales continúan siendo un reto para los médicos, ya que las manifestaciones clínicas y radiológicas de esta patología son inespecíficas3. En una revisión sistemática de 9,699 casos de absceso cerebral (1935-2012) se observó que las formas de adquisición más comunes fueron por un foco de contigüidad (en el 40-50% de los casos: otitis/mastoiditis 33%, sinusitis 10%) y por vía hematógena (en el 33% de los casos: endocarditis 13%, infección pulmonar 8%, infección dental 5%)6,11-13.
En este caso se sospechó un origen odontogénico por el procedimiento dental previo a la manifestación de los síntomas y por el aislamiento de una bacteria que forma parte de la biota de la cavidad oral. Ewald, et al.14 propusieron criterios diagnósticos para abscesos cerebrales de origen odontogénico: que no presenten otra fuente identificada de bacteriemia asociada2 causada por microorganismos comúnmente encontrados en la cavidad oral3 ni síntomas clínicos o radiográficos de una patología dental o antecedente de un procedimiento dental 1 a 4 semanas antes del inicio de la sintomatología6.
La cavidad oral presenta abundante microbiota: alrededor de 1,200 tipos de bacterias. La vía de entrada por un foco odontogénico puede ser hematógena, por drenaje venoso directo al seno cavernoso, por extensión directa al introducir objetos extraños o por drenaje linfático8. Múltiples condiciones y procedimientos dentales, como gingivitis, periodontitis, caries, extracción dental, endodoncia y cirugía oral, pueden ocasionar abscesos cerebrales, la mayoría polimicrobianos8. Entre las bacterias que se han aislado con mayor frecuencia se encuentran Streptococcus viridans, Actinomyces, Peptostreptococcus, Prevotella, Fusobacterium, Aggregatibacter actinomycetemcomitans y E. corrodens1,6,11.
Debido a la baja incidencia de esta patología, existen pocas publicaciones sobre infecciones intracraneales de origen odontogénico. En una revisión sistemática de la literatura sobre infecciones intracraneales de origen odontogénico se incluyeron 55 artículos, con un total de 60 pacientes de 3-70 años de edad (media de 42.1 años). El 86% presentaba una patología dental de base (caries, gingivitis, periodontitis) y el 41% se había sometido a algún procedimiento dental (las extracciones dentales fueron el procedimiento más frecuente). Sin embargo, en este estudio no se menciona la cantidad de pacientes pediátricos incluidos, si los pacientes recibieron profilaxis antibiótica posterior a los procedimientos dentales ni si presentaban algún factor de riesgo para complicaciones6.
Se realizó una revisión sistemática para evaluar si el uso de antibióticos profilácticos en procedimientos e implantes dentales disminuía el riesgo de complicaciones infecciosas (bacteriemias e infecciones localizadas). Se obtuvieron siete estudios clínicos aleatorizados con un total de 1,368 pacientes a quienes se les realizaron extracciones o implantes dentales. No se encontró evidencia estadísticamente significativa que respaldara el uso sistemático de profilaxis antibiótica para reducir la falla de implantes (p = 0.09; riesgo relativo [RR]: 0.43; intervalo de confianza del 95% [IC95%]: 0.16-0.14) o las complicaciones posoperatorias (p = 0.47; RR: 0.74; IC95%: 0.34-1.65). Sin embargo, 33 pacientes recibieron antibiótico para prevenir una complicación15-17.
El uso de profilaxis antimicrobiana se recomienda en pacientes con riesgo de endocarditis (cardiopatías congénitas, reemplazo valvular, entre otros), inmunocomprometidos, aquellos con procedimientos extensos y prolongados, o con cirugía en sitios infectados e implantes de material16. De acuerdo con el National Institute for Health and Clinical Excellence (NICE), el cepillado dental presenta un mayor riesgo de endocarditis que un procedimiento dental, por la repetida exposición a bacteriemias de la biota oral17.
Los dentistas prescriben aproximadamente el 10% de todos los antibióticos. Los más utilizados como profilaxis para los patógenos comúnmente encontrados en la cavidad oral son amoxicilina, amoxicilina-ácido clavulánico, penicilina V, cefalexina, metronidazol y clindamicina17.
En una revisión sistemática se investigó la eficacia de la amoxicilina y de la amoxicilina-ácido clavulánico en la reducción del riesgo de infecciones posoperatorias en cirugías del tercer molar. Se analizaron once estudios y ocho metaanálisis. Los resultados mostraron que el tratamiento con amoxicilina-ácido clavulánico reduce significativamente el riesgo de infección posterior a la extracción del tercer molar. Sin embargo, se debe utilizar con precaución, ya que en estudios clínicos en pacientes voluntarios sanos se observó un impacto negativo en la diversidad bacteriana y en la resistencia antibiótica18.
El abuso de antibióticos ha aumentado la resistencia microbiana y la alteración del microbioma, facilitando el excesivo crecimiento de levaduras y bacterias, como Clostridium difficile, y se ha provocado la interferencia con la absorción y el metabolismo de vitaminas y otros nutrientes, incrementando la susceptibilidad a futuras infecciones17,18.
La tríada característica de un absceso cerebral se presenta solo en el 20-30% de los casos: cefalea (60-70%), fiebre (50%) y focalización. Las alteraciones neurológicas dependen de la localización del absceso cerebral, y la región frontal es la más frecuente en los abscesos de origen odontogénico3,15. Por otro lado, la mayoría de los abscesos son únicos (81%). Los estudios de elección para el diagnóstico son los de imagen. En el caso aquí reportado, en la TC y en la RM con gadolinio se observó una lesión hipodensa con realce capsular con el medio de contraste (Figura 2)11. La punción lumbar está contraindicada en la mayoría de los casos por el riesgo de herniación y de hipertensión endocraneana. Únicamente se logra aislar el agente etiológico en el 25% de los casos y los hemocultivos son positivos en el 28%. El diagnóstico de elección es el cultivo del material drenado del absceso cerebral3.
Se requiere un manejo multidisciplinario con los servicios de terapia intensiva, neurocirugía e infectología pediátrica para la atención de estos casos. Es importante el inicio temprano de un tratamiento empírico dirigido a los microorganismos más comunes dependiendo del punto de entrada. En este paciente se utilizó una cefalosporina de tercera generación más metronidazol para cubrir los patógenos de la cavidad oral3.
El avance en las técnicas neuroquirúrgicas es una pieza clave en el pronóstico de esta patología. Actualmente, la aspiración guiada por estereotaxia es el procedimiento más utilizado; está indicada en los abscesos cerebrales mayores de 1 cm3,12. La resección total por craneotomía se realiza en pacientes con abscesos grandes, multilobulados, y con hipertensión endocraneana grave12. El adecuado manejo de las muestras del material drenado es importante para una identificación etiológica. Es necesario utilizar diferentes medios de cultivo en ambientes aerobio y anaerobio12.
E. corrodens es sensible a la penicilina, la ampicilina, las cefalosporinas de segunda y tercera generación, los carbapenémicos, las fluoroquinolonas y la trimetoprima-sulfametoxazol. En cambio, presenta resistencia a la clindamicina, la eritromicina y el metronidazol. En algunos casos se ha reportado la producción de betalactamasas, las cuales son inhibidas por el ácido clavulánico y el sulbactam9. En el caso de este reporte, a pesar del aislamiento de E. corrodens en el cultivo del material drenado, se continuó con un doble esquema de antibiótico, ya que existe una gran proporción de abscesos polimicrobianos12.
La duración del tratamiento de los abscesos cerebrales es variable, pues depende de la evolución clínica y radiológica de cada paciente. Se recomiendan tratamientos intravenosos por 4-6 semanas, valorando el cambio a la vía oral. Debido a la gran proporción de abscesos polimicrobianos (> 30%), se recomienda continuar con cobertura para anaerobios durante todo el tratamiento, aun con aislamiento12. Los estudios de imagen se deben realizar semanalmente para valorar la eficacia del tratamiento, y se debe observar la disminución del tamaño de la lesión, del edema y del efecto de masa. El tamaño del absceso disminuye en 1-4 semanas con terapia antibiótica o en combinación con aspiración por estereotaxia2. La resolución radiológica completa del absceso puede tardar 12-16 semanas, y el área de contraste residual puede continuar durante 6-9 meses posterior al tratamiento2.
En un estudio multicéntrico retrospectivo de cuatro centros neuroquirúrgicos pediátricos en Inglaterra (1999 a 2009) se incluyeron niños de 1 a 17 años con diagnóstico de absceso cerebral. Se diagnosticaron 121 niños en un tiempo del diagnóstico de 7 días. Entre las manifestaciones clínicas más comunes se presentaron datos de focalización (53%) y la tríada clásica de los abscesos en el 13%. El 91% de los casos requirió tratamiento quirúrgico. Se obtuvieron cultivos positivos en el 85%: polimicrobianos (25%), Streptococcus (50%; más común del grupo milleri), anaerobios y bacterias gramnegativas (11%). El tratamiento empírico combinado consistió en una cefalosporina de tercera generación y metronidazol por 6 semanas. Este estudio es el más grande que se ha realizado sobre abscesos cerebrales en niños en los últimos 20 años16.
El seguimiento de los pacientes pediátricos con abscesos cerebrales es semanal durante las primeras 2 semanas posteriores al egreso. Los estudios de imagen (RM o TC) se solicitan cada 2 semanas hasta que se presenta la resolución radiológica. Una vez resuelto, se deben realizar controles de imagen cada 3-4 meses durante 1 año, valorando si presentan recurrencias de la infección2. El éxito del tratamiento depende del paciente, pero sobre todo de la familia; se debe capacitar a los familiares sobre los posibles cambios neurológicos que podrían observarse y los datos de alarma. En caso de que el paciente presente fiebre, cambios en el estado de alerta, irritabilidad, disminución en la ingesta de alimentos, fontanela abombada, convulsiones o vómito en proyectil, los familiares deberán comunicarse con el médico tratante2.
El pronóstico en los niños depende de varios factores: la virulencia del patógeno, la localización y el número de abscesos, el origen de la infección y el estado clínico del paciente durante la presentación2. Se ha reportado que el 35% de los pacientes presentan un déficit neurológico a los 6 meses16. Las secuelas neurológicas que con más frecuencia ocurren son epilepsia, déficit motor, alteraciones visuales y del aprendizaje, e hidrocefalia2.
Los estudios sugieren una mortalidad de hasta el 33% para los abscesos cerebrales en niños. El estado neurológico del paciente al inicio de la presentación es un factor pronóstico; se ha observado una mayor mortalidad en aquellos que presentan un estado mental alterado y un rápido deterioro neurológico al ingreso. La mortalidad que se ha observado varía2: 0-21% en pacientes alertas, 60% en pacientes con signos de herniación y 89% en pacientes en estado de coma. La mortalidad sin tratamiento es del 20-50%. Con un diagnóstico temprano, la recuperación es del 90%7,12,16.
En conclusión, los abscesos cerebrales de origen odontogénico y causados por E. corrodens en la edad pediátrica son de presentación muy escasa. En la actualidad, el uso de antibióticos profilácticos en procedimientos dentales es controversial, ya que están indicados en pacientes con factores de riesgo, pero se ha documentado que su uso indiscriminado aumenta la resistencia microbiana17. Aproximadamente uno de cada tres pacientes egresados con antibiótico no lo necesitaban17. Se recomienda que los clínicos consideren con precaución el uso apropiado de antibióticos para reducir la prescripción empírica (sin una identificación microbiológica) y dirigir un tratamiento adecuado. De esta forma se lograrán disminuir la presión antibiótica y la resistencia microbiana18. El avance en los estudios para el diagnóstico y el tratamiento multidisciplinario ha mejorado el pronóstico de los pacientes con abscesos cerebrales7.











 nueva página del texto (beta)
nueva página del texto (beta)