Introducción
La rosácea es una enfermedad inflamatoria crónica de la piel que generalmente afecta adultos. Aunque rara vez se ha reportado en niños, ambos subtipos de la enfermedad comparten las mismas características clínicas, difiriendo únicamente de la forma fimatosa. Se reporta el caso de una paciente de sexo femenino con rosácea ocular y cutánea que respondió dramáticamente a los antibióticos sistémicos y tópicos.
Caso clínico
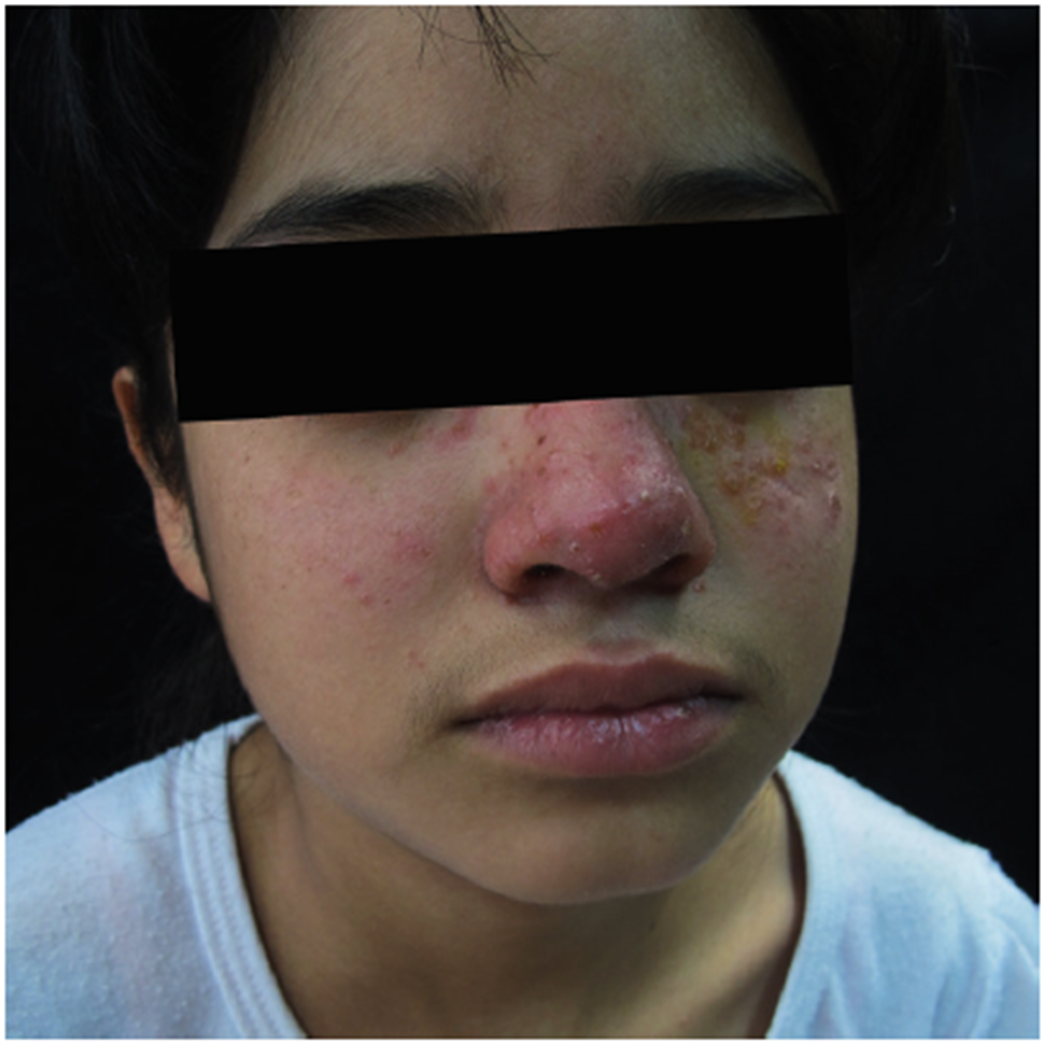
Se presenta el caso de una paciente de 10 años que acudió a servicio médico con dermostosis que afectaba las mejillas y el dorso de la nariz. La lesión estaba caracterizada por eritema, pápulas, pústulas, cicatrices de 2 años de evolución (Fig. 1), así como conjuntivitis bilateral, blefaritis y opacidad corneal (Fig. 2). La paciente presentaba exacerbaciones recurrentes de las lesiones cutáneas y síntomas oculares relacionados con la exposición solar. El examen físico y los análisis de laboratorio, como biometría hemática y anticuerpos antinucleares, fueron normales y negativos.
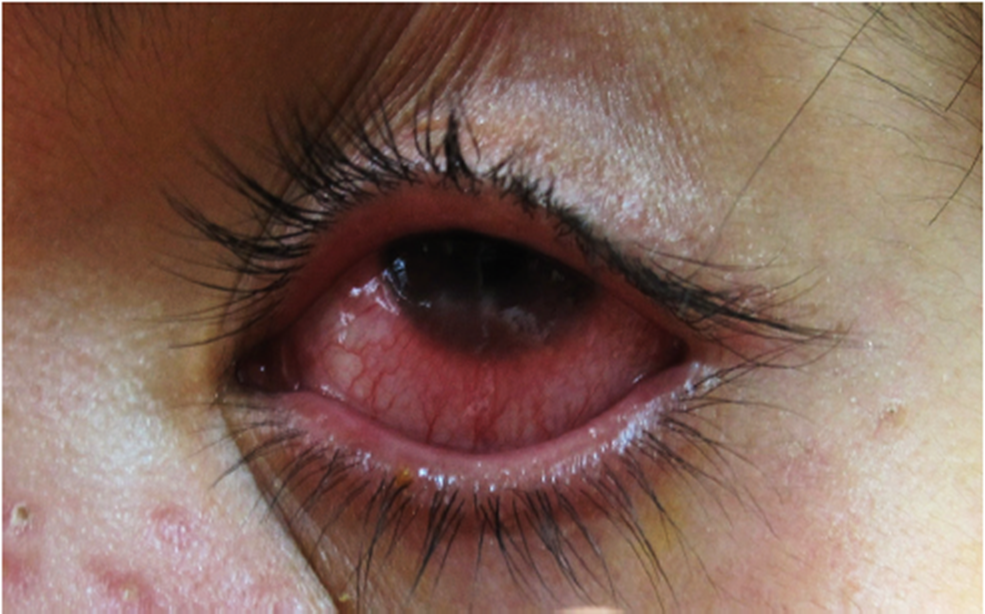
Figura 2 Involucro ocular y palpebral, presencia de hiperemia asociada con eritema del limbo, neovascularización corneal y telangectasias.
Se le realizó una biopsia de piel donde se observó un estrato córneo con paraqueratosis y espongiosis, además de presentar infiltrado perivascular y perifolicular de aspecto granulomatoso, compuesto por linfocitos, histiocitos y células plasmáticas (Fig. 3).
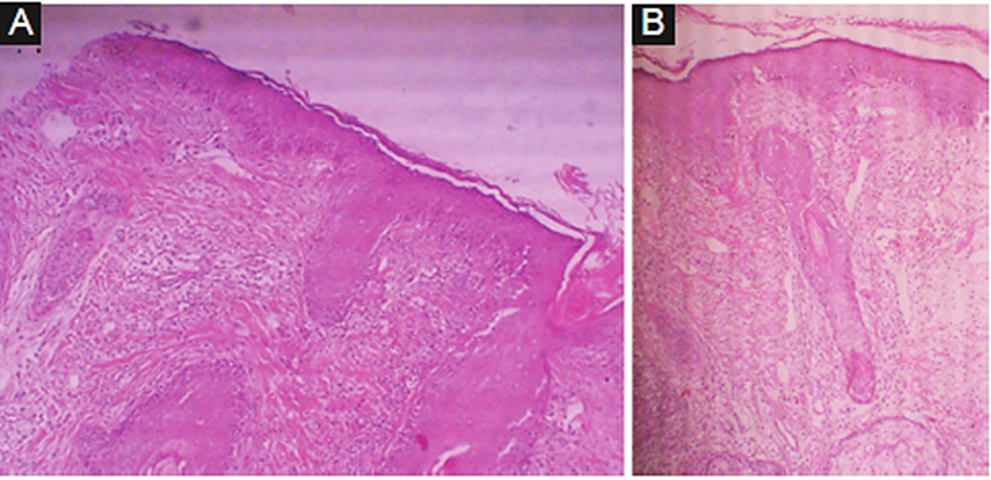
Figura 3 A: infiltrado granulomatoso con células plasmáticas y neutrófilos (tinción hematoxilina eosina, HE 40x); capilares dilatados en dermis con un infiltrado linfohistiocítico predominantemente centrado en los folículos pilosos (HE 40x). B: granuloma con histiocitos, células gigantes multinucleadas y Demodex folliculorum dentro del folículo (HE 40x).
Con todos los datos clínicos e histopatológicos, se realizó el diagnóstico definitivo de rosácea infantil y se indicó tratamiento con eritromicina 30 mg/kg/día, metronidazol tópico y disulfuro de selenio al 2 % en champú.
Se observó una reducción de las lesiones inflamatorias, disminución del eritema facial y telangectasias (Fig. 4A). Los síntomas oculares presentaron menor respuesta al tratamiento, y persistieron durante un mes antes de observar mejoría y (Fig. 4B).
Discusión
La rosácea infantil es una dermatosis inflamatoria crónica y recidivante, que ha sido poco reportada por su similitud clínica con otras enfermedades eritematosas faciales, especialmente el acné1,2. La rosácea usualmente involucra la región central de la cara, que presenta eritema, telangiectasias y lesiones cutáneas inflamatorias3.
La rosácea es más prevalente en pacientes mayores de 30 años. Se desconoce su prevalencia en niños, debido a que la mayoría de los estudios se realizan en poblaciones adultas4. Sin embargo, se han realizado muestras con más de 60,000 casos, de los cuales el 10% de los pacientes fueron menores de 20 años5.
La rosácea ocular se presenta con blefaritis bilateral crónica y disfunción de las glándulas de Meibomio. El examen con lámpara de hendidura muestra telangiectasias marginales del párpado y datos de inflamación. Los pacientes con frecuencia desarrollan ojo seco y calaciones recurrentes, acompañadas de ardor, fotofobia y sensación de cuerpo extraño6,7.
Como no hay criterios diagnósticos para la rosácea infantil, algunos autores han sugerido la aplicación de criterios clínicos utilizados en adultos. Aunque solo un criterio es suficiente para hacer el diagnóstico en adultos, se recomienda cumplir con al menos dos criterios en caso de rosácea infantil 8 (Tabla 1).
Tabla 1 Criterios de rosácea infantil 8
| Criterios dermatológicos y oftalmológicos propuestos para la rosácea infantil:
|
| Manifestaciones oculares (uno de los siguientes):
|
Etiopatogenia
Se cree que la rosácea es una enfermedad inflamatoria sin una etiología definitiva. Sin embargo, se encuentran involucrados varios factores, como la inestabilidad vasomotora con un aumento del número de vasos sanguíneos y el flujo sanguíneo, los cuales son los responsables del enrojecimiento permanente y transitorio 9. También representa una reacción de hipersensibilidad tipo IV, con una posible relación con la radiación ultravioleta que actúa como un factor desencadenante para activar radicales libres, factores de crecimiento de fibroblastos y factor de crecimiento endotelial vascular (VEGF). Todos ellos contribuyen a las manifestaciones clínicas de la rosácea y la degeneración de la matriz dérmica, y causan acumulación de suero y mediadores inflamatorios. Se ha demostrado que los alimentos picantes, el alcohol y las bebidas calientes activan el receptor de potencial transitorio V1 (TRPV1), que se ha visto implicado en el enrojecimiento y la sensibilidad en la piel 9,10.
Existen péptidos antimicrobianos como parte de la respuesta inmunitaria innata, que han demostrado actividad antimicrobiana de amplio espectro contra bacterias, virus y hongos. Las catelicidinas y beta defensinas, específicamente el péptido LL-37 de catelicidina y las formas proteolíticamente formadas de leucocitos como linfocitos y polimorfonucleares, interactúan con las células endoteliales, y estimulan la angiogénesis y modulan la expresión del VEGF, que también puede ser exacerbado por el alcohol y el café debido a sus efectos vasodilatadores 11.
Tratamiento
El tratamiento para la rosácea en los niños es similar al de los adultos, pero se prefiere la eritromicina a las tetraciclinas, ya que estas últimas están contraindicadas en niños menores de 8 años. Una combinación de antibióticos sistémicos y tratamiento tópico puede conducir a una reducción sustancial de las lesiones inflamatorias, y disminuir el eritema y el tamaño de los vasos telangiectásicos 12.
La tetraciclina y la doxiciclina se usan comúnmente en la rosácea ocular, ya que han demostrado reducir las lesiones inflamatorias y disminuir la expresión de las metaloproteinasas que cambian la serina proteasa KLK5 a su forma activa. Las tetraciclinas también se acumulan en el sebo y disminuyen la lipasa bacteriana, que contribuye a la regulación a la baja de las citocinas inflamatorias y la infiltración de neutrófilos 13.
La tetraciclina oral está contraindicada para la rosácea ocular en pacientes menores de 8 años de edad. Una alternativa es la eritromicina oral, que muestra un efecto beneficioso sobre los organismos que producen blefaro-queratitis infantil 13.
El gel de metronidazol tópico del 0.75-1.0 % y la crema de ivermectina dos veces al día son útiles en el tratamiento de las manifestaciones cutáneas de la rosácea debido a su capacidad para disminuir la generación de especies reactivas de oxígeno y la demodecidosis, que se ha postulado dentro de la fisiopatología de la rosácea 14,15.
Otra opción de tratamiento es el uso de la tecnología, como el láser y fuentes de luz de alta energía llamada luz intensa pulsada. Esta última es un tipo de luz no coherente, policromática, que favorece la destrucción de pigmentos como melanina y la oxihemoglobina, lo cual ha demostrado mejoría notable tanto en el eritema como en las telangectasias por las longitudes de onda utilizadas, que además inducen neocolágeno y remodelación del colágeno dérmico 16.
Diagnóstico diferencial
Por su similitud con otras enfermedades inflamatorias, los principales diagnósticos diferenciales son, en primer lugar, el acné vulgar, por la presencia de pápulas y pústulas. Sin embargo, de forma característica, en la rosácea no hay comedones. En segundo lugar, la pioderma facial, cuya evolución es abrupta y se caracteriza por la presencia de un eritema violáceo con lesiones noduloquísticas purulentas con abundantes pústulas. Además, la dermatitis perioral, que es una afectación peribucal, perinasal y periocular con pequeñas pápulas eritematosas monomorfas de aspecto translúcido, aisladas o confluentes, mayormente asociadas al uso de esteroides tópicos. Por otro lado, la dermatitis seborreica generalmente presenta eritema centrofacial con escama de aspecto oleoso. Dentro de las enfermedades de tejido conectivo, el lupus eritematoso sistémico, así como la dermatomiositis deben considerarse en el diagnóstico diferencial de la rosácea debido a la presencia de eritema facial persistente con mayor asociación a alteraciones sistémicas y musculoesqueléticas 17. También deben descartarse la granulosis rubra nasi, el síndrome de Haber, la tiña facial, la erupción polimorfa lumínica y la sarcoidosis, entre otras.
Como conclusión, la rosácea infantil debe distinguirse de otros trastornos faciales eritematosos, principalmente acné, dermatitis perioral granulomatosa y sarcoidosis. La enfermedad en la población pediátrica se asemeja a la enfermedad en adultos, con excepción de los cambios crónicos, como la rinofima, que ocurre en adultos si la enfermedad persiste. Es importante buscar la relación de un antecedente previo de granuloma facial aséptico idiopático, la cual es un proceso dermatológico granulomatoso propio de la edad pediátrica caracterizado por la presencia de un nódulo inflamatorio adquirido de larga evolución en la piel facial, sin dolor ni calor local, que puede llegar a progresar hacia rosácea infantil, asociado con los síntomas oculares 17-19.
La distribución de las lesiones faciales papulopustulares, además de la presencia de telangiectasias, rubor y los hallazgos oculares, permiten la diferenciación de la rosácea de otras erupciones faciales, y más aún contando con criterios para realizar el diagnóstico de rosácea infantil.











 nueva página del texto (beta)
nueva página del texto (beta)