Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Boletín médico del Hospital Infantil de México
versión impresa ISSN 1665-1146
Bol. Med. Hosp. Infant. Mex. vol.71 no.6 México nov./dic. 2014
https://doi.org/10.1016/j.bmhimx.2015.02.001
Caso clínico patológico
Desnutrición tipo Kwashiorkor
Kwashiorkor type malnutrition
Salvador Villalpando Carrióna,*, Bertha Lilia Romero Raizabalb, José Guadalupe Jaramillo Alvaradoa, Sarbelio Moreno Espinozac, Io Daiela Castillo Martínezd y María Argelia Escobar Sáncheze
a Departamento de Gastroenterología y Nutrición, Hospital Infantil de México Federico Gómez, México D.F., México.
b Departamento de Imagenología, Hospital Infantil de México Federico Gómez, México D.F., México.
c Departamento de Infectología, Hospital Infantil de México Federico Gómez, México D.F., México.
d Servicio de Hematología, Hospital Infantil de México Federico Gómez, México D.F., México.
e Departamento de Patología Clínica y Experimental, Hospital Infantil de México Federico Gómez, México D.F., México.
Autor para correspondencia:
S. Villalpando Carrión
Correo electrónico: villalpandoca@himfg.edu.mx
Recibido el 21 de abril de 2014;
Aceptado el 30 de abril de 2014.
1. Resumen de la historia clínica (A-13-44)
Paciente femenino de 8 meses de edad con tos, dermatosis y fiebre que fue referida de un hospital pediátrico de segundo nivel de atención.
1.1. Antecedentes heredofamiliares
Madre de 19 años y padre de 20 años.
1.2. Antecedentes personales no patológicos
Alimentación. Seno materno durante 4 meses de manera no exclusiva; ablactación a los 5 meses con leche entera desde esta edad.
Desarrollo psicomotor e inmunizaciones. Se refiere con esquema de vacunación incompleto y retraso de los hitos del desarrollo psicomotor.
1.3. Antecedentes perinatales y patológicos
La causa de su hospitalización fue un cuadro neumónico que se acompañaba de evidente deterioro nutricional y lesiones dérmicas. En esa hospitalización se transfundieron plasma fresco congelado y concentrado eritrocitario.
1.4. Padecimiento actual
A su arribo al Hospital Infantil de México Federico Gómez (HIMFG) se encontró persistencia de la sintomatología respiratoria y la dermatosis que se describió de aspecto purpúrico, diseminada en brazos y piernas, tórax y abdomen, pápulas de bordes bien definidos, irregulares, de color rojizo a violáceo con áreas necróticas.
Exploración física. Se la encontró pálida y con evidencia de las lesiones dérmicas referidas. Los campos pulmonares estaban hipoventilados, con crepitaciones bilaterales. Se hallaron hepatoesplenomegalia y edema simétrico en ambas piernas. Peso de 6 kg y talla de 60 cm. Signos vitales con fiebre.
Laboratorio y gabinete. Los resultados de laboratorio mostraron anemia (con hemoglobina de 5.9 g/dl), trombocitopenia (52,000 plt), hipoalbuminemia de 0.7 g/dl (tabla 1). Los tiempos de coagulación eran prolongados, y con desequilibrio electrolítico. Al ingreso mostraba elevación de azoados con creatinina elevada. También evidenciaba elevación de bilirrubinas (a expensas de la bilirrubina directa) y aminotransferasemia.
A su ingreso presentó insuficiencia respiratoria y deterioro neurológico, por lo que requirió de intubación endotraqueal. Se le colocó un catéter venoso central para monitorización intensiva. Se inició manejo con aminas vasoactivas y soluciones de base. De igual manera, requirió de corrección aguda de potasio.
Cardiología. Corazón estructuralmente sano, con adecuada presión de ventrículo derecho y fracción de eyección de ventrículo izquierdo del 60%.
Infectología. Probable vasculitis no infecciosa asociada a leucocitosis, trombocitopenia, anemia y coagulopatía. Se encontraron además granulaciones tóxicas y vacuolización de neutrófilos, razón por la cual se administró cefepima y vancomicina.
Terapia intensiva. Se encontraron datos de bajo gasto cardiaco, por lo que se adicionó al tratamiento vasopresor adrenalina, milrinona, norepinefrina y vasopresina. Al considerarse choque refractario a catecolaminas se inició hidrocortisona. De igual manera, se restringieron líquidos, infusión de albúmina y furosemida. Los parámetros ventilatorios requirieron cada vez más presión y volumen.
Durante su evolución, se localizó derrame pleural izquierdo con infiltrado alveolar bilateral en las imágenes radiológicas. Se le realizó una toracocentesis de la cual se obtuvieron 50 ml de líquido cetrino con características de exudado. A partir de este punto se requirió de ventilación de alta frecuencia para lograr normoxemia y normocapnia. No se encontraron formas invasivas en el líquido de punción.
En su último día de vida, la paciente mostró datos de persistencia de anemia, trombocitopenia, falla de tiempos de coagulación, hipofibrinogenemia y sangrado en los sitios de punción. En este punto se requirió de transfusión de plasma, crioprecipitados y concentrado de eritrocitos. A pesar de ello, la paciente mostraba acidosis láctica descompensada con hiato aniónico conservado. Además, se encontró hiperglucemia y se le administró insulina rápida en microdosis. De igual manera se administró gammaglobulina en una sola dosis. La hipokalemia que se observó en este punto tenía ya repercusión electrocardiográfica.
El Departamento de Cirugía Pediátrica la encontró con ascitis e hipertensión abdominal, razón por la cual se realizó paracentesis. De este procedimiento se obtuvieron 2 ml de líquido seroso.
El Departamento de Infectología decidió hacer el cambio de cefepima por un carbapenémico, por sus antecedentes de manejo previos, y agregar anfotericina B de complejo lipídico. Se encontró un antígeno manano positivo para cándida (negativo para Aspergillus). Los hemocultivos resultaron positivos para cocos Gram positivos.
La paciente presentó deterioro progresivo con hipotensión, bradicardia, desaturación de oxígeno y, finalmente, paro cardiorrespiratorio que no respondió a maniobras de reanimación avanzada.
2. Presentación del caso
2.1. Coordinador (Dr. Salvador Villalpando Carrión)
Este es un caso que cada vez resulta más difícil discutir debido a la transición epidemiológica y nutricional que vive nuestro país, por lo que tiene mucho interés y relevancia clínica.
2.2. Imagenología (Dra. Bertha Lilia Romero Baizabal)
Se muestran los hallazgos radiológicos de la paciente con únicamente 48 h de hospitalización. La primera imagen es una placa anteroposterior de tórax, donde se observa un infiltrado mixto que no permite ver bien la silueta cardiaca del lado derecho. Se ve el lado izquierdo mientras que del lado derecho es un infiltrado completamente complejo. Dentro de este infiltrado radiopaco también se observan discretas imágenes radiolúcidas, que probablemente traduzcan un daño pulmonar más severo. Hacia el lado izquierdo, en la región apical, se ve una imagen radiopaca que sugiere una atelectasia. Se observa una cánula endotraqueal y los ángulos cardiofrénicos y diafragmáticos, aparentemente conservados (fig. 1A). La siguiente imagen fue del mismo día en diferente horario. Se evidencia mayor radiopacidad a nivel apical izquierdo. La cánula se ve más arriba y se identifica un catéter, aparentemente yugular, del lado izquierdo que se extiende a la unión de la vena innominada con la vena cava superior. A nivel abdominal, llama la atención un patrón de gas intestinal que se encuentra desplazado hacia la región pélvica y fosa iliaca y flanco izquierdo. También se observa una disminución importante de la densidad ósea, con zonas corticales muy adelgazadas y zonas medulares muy ensanchadas. Se muestra esta imagen, en la que se observan lesiones radiolúcidas dentro de este infiltrado, por lo que, radiológicamente, no descartaría la posibilidad de destrucción pulmonar importante (fig. 1B). La siguiente imagen se tomó momentos antes del fallecimiento, en la que no se logra observar la silueta cardiaca. La imagen muestra sonda en la topografía del esófago, otra sobre la tráquea y se observa un catéter con extremo distal en la unión de la aurícula derecha con la vena cava inferior (fig. 1C). La radiopacidad abdominal que mencionamos evidencia un crecimiento hepático importante.
Los diagnósticos radiológicos son los siguientes:
• Un patrón mixto pulmonar que muestra un proceso neumónico complicado con probable destrucción pulmonar. Sin embargo, radiológicamente no se descarta hemorragia, por el infiltrado que se observa.
• Hepatomegalia.
• Osteopenia.
2.3. Coordinador (Dr. Salvador Villalpando Carrión)
Gracias a los esfuerzos de la Subdirección de Servicios Auxiliares se obtuvo, de manera tardía, la siguiente información que, desafortunadamente, no se consignó en el expediente. Es el resultado de 2 cultivos que se tomaron justo antes del momento del paro, con diferencia de 5 min. Uno fue positivo para Pseudomonas aeruginosa (P. aeruginosa), y el otro, para Stenotrophomonas maltophilia (S. maltophilia) con Enterococcus faecalis (E. faecalis).
3. Discusión (Dr. José Guadalupe Jaramillo Alvarado)
Se trata de lactante femenino de 8 meses de edad, conocido en el HIMFG por primera vez un día antes de su fallecimiento, previamente hospitalizada durante 16 días en un hospital de segundo nivel de atención por tos, desnutrición tipo Kwashiorkor, púrpura, dermatosis y fiebre. Fue enviada al HIMFG por colapso vascular y deterioro neurológico.
Se integran los siguientes diagnósticos sindrómicos:
1) Síndrome de infección respiratoria. Basado en tos disneizante y emetizante, fiebre, hipoventilación pulmonar, estertores crepitantes, hipoxemia, fiebre, leucocitosis y bandemia.
2) Síndrome de insuficiencia respiratoria. Basado en respiración agónica, hipoxemia y deterioro neurológico.
3) Síndrome purpúrico. Basado en lesiones en piel, palidez, petequias, sangrado, tiempos de coagulación prolongados, trombocitopenia y anemia.
4) Síndrome urémico. Basado en elevación de nitrógeno ureico, elevación de creatinina y acidosis metabólica.
5) Síndrome de retraso psicomotor. Basado en el bajo aporte calórico y la demora de los hitos del desarrollo, como sostén cefálico a los 6 meses y no sedestación.
De acuerdo con los diagnósticos sindrómicos, se recogen los siguientes diagnósticos nosológicos:
a) Síndrome de disfunción orgánica múltiple. Basado en insuficiencia respiratoria, neurológica, hematológica, renal y hepática.
b) Púrpura fulminante. Basado en el síndrome purpúrico que se generaliza, tornándose petequial, además de la rápida progresión a colapso vascular con antitrombina baja.
c) Desnutrición grave. Basado en bajo peso, edema e hipoalbuminemia.
d) Choque séptico refractario. Basado en el síndrome de infección respiratoria y el síndrome de insuficiencia respiratoria, síndrome de respuesta inflamatoria sistémica y disfunción orgánica múltiple que no respondió a inotrópicos.
En los exantemas purpúricos-petequiales y vasculitis se encuentran púrpura fulminante, síndrome de choque tóxico y dengue. Por la forma de presentación clínica podría tratarse de púrpura fulminante, por la rápida progresión a colapso vascular.
La apariencia tóxica, con signos vitales inestables, petequias, púrpura y fiebre, hacían suponer una enfermedad invasiva por meningococo, neumococo o Haemophilus influenzae (H. influenzae), que presentan cuadros semejantes a púrpura fulminante.
La paciente cumplió los criterios de púrpura fulminante:
i) Edad entre 0 y 14 años.
ii) Proceso precedido de infección banal.
iii) Sangrado.
iv) Anormalidades compatibles con coagulación intravascular diseminada.
v) Trombosis de capilares en sitios afectados.
Para detectar algún agente etiológico, hubiera sido conveniente realizar una tinción de Gram de las lesiones dérmicas donde la sensibilidad es del 72%, en comparación con el 22% del líquido cefalorraquídeo. Solo se informa un frotis con granulación tóxica y vacuolización de neutrófilos, que se observan en estados infecciosos agudos, sobre todo bacterianos, como los que pudo haber presentado la paciente.
Los factores de mal pronóstico con los que contaba la paciente fueron inmunocompromiso por la desnutrición, choque, coma, púrpura equimótica, leucopenia, trombocitopenia y fibrinógeno bajo.
Por la evolución clínica descrita, al parecer comenzó con infección de vías aéreas superiores y, posteriormente, se agregó un germen bacteriano. Esto se ha observado en el 25-30% de los pacientes que desarrollan una bronconeumonía.
Con respecto a la piuria, no se reporta en la historia clínica ni un examen general de orina para orientar hacia una infección de vías urinarias.
En relación con el estado nutricional, el peso esperado para su edad era de 8.310 kg y la paciente pesó 6 kg al ingreso. Conociendo que el peso no es valorable por el edema y la visceromegalia, la desnutrición se clasifica como grave en todo paciente con presencia de edema y se clasifica como de tipo Kwashiorkor.
El riesgo de mortalidad aumenta a mayor grado de desnutrición, siendo el peso para la edad y la medición de la circunferencia media del brazo las mediciones mejor correlacionadas.
La causa de la desnutrición podría ser el bajo aporte calórico, ya que los requerimientos para su edad eran de 120 kcal/kg/día y la paciente recibía 75 kcal/kg/día. Además, se le proporcionaba fórmula entera —con mayor aporte proteico—, causando una mayor carga de solutos, por lo que si el lactante no recibe la cantidad de líquidos adecuada, ocurrirá deshidratación como en este caso.
La deficiencia de ácidos grasos esenciales, biotina, cinc, niacina, vitaminas A, C, E y K, riboflavina, piridoxina, folatos, vitamina B12 y hierro podría causar dermatitis generalizada, petequias, lesiones purpúricas y equimosis, como las que presentó la paciente. Esto es similar a la «púrpura del desnutrido», descrita por Dorantes y colaboradores en el HIMFG hace más de 50 años1.
La hipokalemia pudo ser secundaria a la propia desnutrición por la carencia crónica de nutrientes, la cual se perpetuó con el uso de medicamentos como insulina, diurético y anfotericina.
En síntesis, la paciente ingresó al HIMFG un día antes de su fallecimiento, con desnutrición grave, disfunción orgánica múltiple basada en insuficiencia renal, respiratoria, neurológica, hematológica, hepática, con inestabilidad hemodinámica por probable causa infecciosa, sin respuesta a inotrópicos ni antimicrobianos, presentando paro cardiorrespiratorio2-7.
Diagnósticos finales
• Púrpura fulminante.
• Desnutrición grave tipo Kwashiorkor.
• Bronconeumonía.
• Retraso psicomotor.
• Choque séptico refractario.
• Disfunción orgánica múltiple.
Causa probable de muerte
• Choque séptico refractario.
• Disfunción orgánica múltiple.
3.1. Evaluación y análisis de medicamentos (Dr. Luis Jasso Gutiérrez)
En cuanto a la historia y lo que se mencionó acerca de la meningococcemia, no se debieron descartar. Por otro lado, es difícil entender que la paciente cursara con desnutrición tipo Kwashiorkor ya que estuvo alimentada con leche materna, al menos durante los primeros 4 meses de vida.
3.2. Gastroenterología pediátrica y nutrición (Dr. José Guadalupe Jaramillo Alvarado)
En cuanto a la desnutrición, si bien recibió lactancia materna durante 4 meses, hay que considerar que la madre, de 19 años, la alimentó con leche entera a partir del cuarto mes. Ese aporte calórico pudo ocasionar la desnutrición. En lo que respecta a la etiología, la paciente tuvo un colapso vascular rápido y progresivo. Una de las causas de la púrpura fulminante es el meningococo, pero no se puede descartar el neumococo o el H. influenzae8-11.
También debe considerarse como un paciente con desnutrición grave desde el momento en que presentó edema. Es necesario manejar el control de la alimentación y del aporte calórico que los lactantes reciben día a día, y también el control de los electrólitos, porque si no se puede causar un síndrome de realimentación y llevarlo a la muerte por insuficiencia cardiaca.
3.3. Dirección general (Dr. José Alberto García Aranda)
Aunque se insiste en el Kwashiorkor, se debe considerar que esta paciente falleció un día después de haber ingresado al HIMFG. No hubo tiempo suficiente para desarrollar insuficiencia cardiaca, que es la causa principal de muerte de los niños con Kwashiorkor. El diagnóstico no concuerda, pero se esperan los comentarios patológicos para aclarar esto.
3.4. Gastroenterología (Dra. Liliana Worona Dibner)
Este cuadro clínico se asemeja al de los pacientes con fibrosis quística, que son alimentados exclusivamente con leche materna y suelen presentar hipoalbuminemia y edema. La asociación con el cuadro pulmonar que presentó esta paciente sugiere este diagnóstico. En la historia clínica no se describen cuadros respiratorios previos; solamente se hace referencia al último cuadro respiratorio que presentó. Tal vez esto sea una desnutrición secundaria como una condición subyacente. Se debería considerar, entre los diagnósticos diferenciales, la fibrosis quística.
4. Patología (Dra. María Argelia Escobar Sánchez)
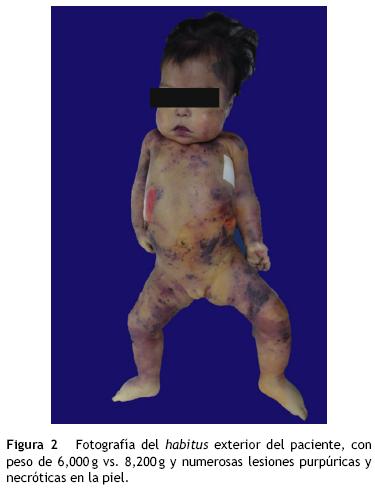
Se muestra el habitus exterior de la paciente. Inmediatamente llaman la atención las lesiones que presenta en la piel. Su peso fue de 6 kg vs. 8.3 kg de peso esperado; la talla fue de 60 cm vs. 70 cm de la talla esperada para la edad. Las lesiones en la piel, localizadas principalmente en las extremidades y en el abdomen, son purpúricas, pero presentó también lesiones con pérdida de la piel y una escara en el sacro. Otra situación notoria fue la presencia de edema localizado a nivel de la facies, extremidades y genitales (fig. 2).
Se obtuvieron 60 ml de líquido de la cavidad peritoneal. No había líquido en las cavidades pleurales ni pericárdica.
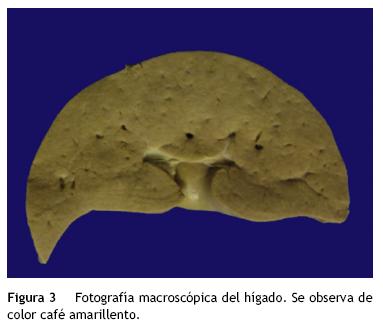
El hígado ocupaba casi la totalidad de la cavidad abdominal (había también dilatación de algunas asas intestinales). Pesó 350 g vs. un esperado de 250 g y era de color café amarillento. Se podía doblar sobre sí mismo, lo que traduce la cantidad de esteatosis que presentaba (fig. 3).
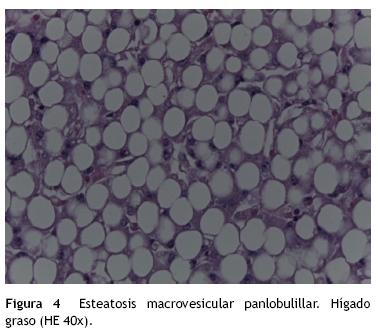
Los cortes histológicos mostraron un hígado graso. Se observaron dos espacios porta, y entre estos la transformación a esteatosis macrovesicular panlobulillar prácticamente en el 100% del parénquima hepático. Esta es una condición que pocas veces se observa. Es decir, la transformación a un hígado graso. Esta condición la podemos ver principalmente en desnutrición, en esteatohepatitis alcohólica y en algunas enfermedades metabólicas por almacenamiento de ácidos grasos. Sin embargo, se realizaron estudios de ultraestructura y no se encontró ninguna alteración que sugiriera una enfermedad metabólica del tipo de los ácidos grasos que pudiera condicionar una esteatosis de esta magnitud.
La presencia de esteatosis asociada con la desnutrición, el edema y las alteraciones que se encontraron en todos los órganos al parecer son secundarias a una desnutrición tipo Kwashiorkor. En este caso la imagen histológica es completamente compatible con este tipo de desnutrición, a diferencia de la desnutrición marasmática en la cual la característica principal es la pérdida de masa muscular. En la desnutrición tipo Kwashiorkor hay afectación visceral importante y depleción linfoide que condiciona inmunosupresión secundaria.
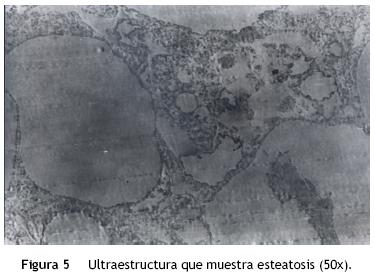
En otra fotografía se puede observar el espacio porta, que no presentó alteraciones, y, nuevamente, la esteatosis; prácticamente no había un hepatocito sano (fig. 4). Se realizaron numerosos cortes para observar la ultraestructura y lo único que se evidenció fue la presencia de esteatosis. No había ninguna alteración que mostrara otro tipo de patología (fig. 5).
En función de la historia clínica que presentaba, el peso, el edema, la hipoalbuminemia y las alteraciones hepáticas, se consideró lo siguiente:
Enfermedad principal
• Desnutrición aguda grave (tipo Kwashiorkor) (6,000 g vs. 8,200 g).
Alteraciones concomitantes
• Hepatomegalia (350 g vs. 250 g).
• Esteatosis macrovesicular panlobulillar que afectó el 100% del parénquima hepático (hígado graso).
Por otra parte, podría ser que esta desnutrición haya condicionado una inmunodeficiencia secundaria. Por eso, la paciente presentó lesiones infecciosas a nivel pulmonar.
El corte de la tráquea mostró pérdida del epitelio; es decir, tenía una traqueítis aguda ulcerada.
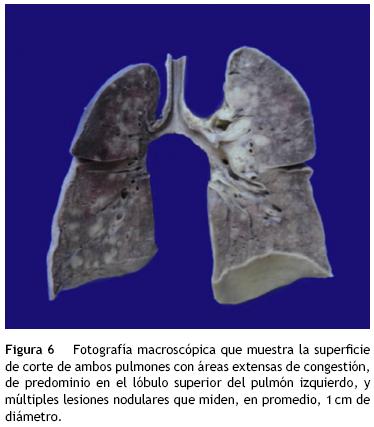
Los pulmones tuvieron un peso de 140 g vs. un esperado de 110 g. Se pueden observar áreas de hemorragia en la superficie pleural, sobre todo en el lóbulo superior, y lesiones nodulares en ambos pulmones. Al corte se observó que el parénquima había sido sustituido por hemorragia y por estas lesiones nodulares, que medían, en promedio, 1 cm de diámetro (fig. 6).
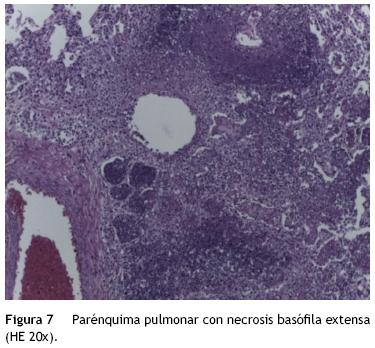
Los cortes de los pulmones mostraron la pleura con extenso infiltrado inflamatorio constituido por neutrófilos. Había también linfocitos, lo que habla de un proceso infeccioso a nivel pulmonar. Los cinco lóbulos pulmonares se encontraban completamente afectados y presentaban una necrosis extensa de tipo basófilo que afectaba los alvéolos y también las paredes vasculares. Esta es una lesión característica de infección por bacterias Gram negativas. En los cultivos post mórtem se aislaron Klebsiella pneumoniae (K. pneumoniae) y P. aeruginosa, lo que se relaciona con la necrosis basófila o sucia. A un mayor aumento se puede observar la lesión vascular, y a diferencia de una vasculitis asociada con un proceso autoinmune, no hay infiltrado inflamatorio en la pared. Únicamente se observa necrosis coagulante y no fibrinoide (fig. 7).
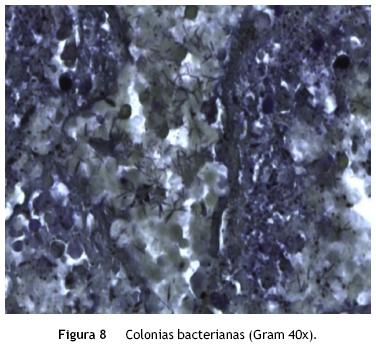
Se realizaron numerosas tinciones especiales, ya que en algunos alvéolos se observó un infiltrado espumoso sugerente de infección por Pneumocystis jirovecii. Se realizaron tinciones con PAS y con Grocott en las cuales no se encontraron hongos ni parásitos, únicamente bacterias. En la tinción de Gram se observaron numerosas colonias bacterianas cocos y bacilos (fig. 8).
Se revisó la ultraestructura buscando inclusiones virales que pudieran no haberse visto por la necrosis; sin embargo, solamente se observaron núcleos desnudos. Se realizó PCR en parénquima pulmonar (en el laboratorio clínico) y se confirmó que no había presencia de infección viral.
Con estos hallazgos se integraron los siguientes diagnósticos concomitantes:
• Neumonía necrosante por bacterias Gram positivas y negativas.
• Pleuritis aguda fibrinopurulenta.
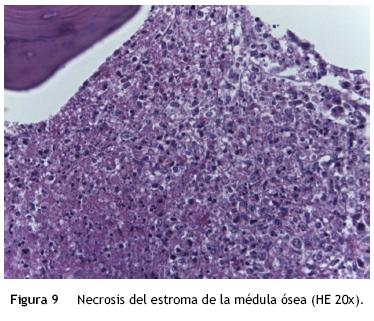
Como se mencionó anteriormente, se consideró que esta paciente tenía la inmunidad comprometida. En la figura 9 se muestra un corte de la médula ósea en el que se confirma que la paciente tenía osteopenia. Se observan las trabéculas muy adelgazadas y las celdillas con una celularidad aproximada del 90%. Llama la atención la presencia de necrosis del estroma de la médula ósea, que es secundario al choque; es decir, presentaba choque medular. En las áreas mejor conservadas se observan precursores eritroides y algunos elementos de la serie mieloide con detención en la maduración; es decir, mielodisplasia secundaria al proceso infeccioso. Los ganglios linfáticos presentaban depleción linfoide. No se logra ver los folículos linfoides secundarios, que deberían estar presentes en la corteza, pero se observan zonas de necrosis secundaria al choque. En las tinciones de inmunohistoquímica resultó más evidente la presencia de algunos folículos residuales en la corteza. Se observó la expresión de CD20, que son linfocitos B; en la paracorteza, que es la zona de linfocitos T, expresión de CD3 y CD4.
Dentro de los órganos del sistema fagocítico mononuclear, el bazo tuvo un peso de 40 g vs. un esperado de 30 g. Macroscópicamente no presentaba alteraciones y microscópicamente evidenciaba también disminución del tejido linfoide de la pulpa blanca. El timo, con involución aguda y dilatación de los corpúsculos de Hassall, además de presencia de algunos hemosiderófagos y disminución de linfocitos corticales.
Con estos hallazgos se concluyen los siguientes diagnósticos:
• Necrosis isquémica de la médula ósea y mielodisplasia.
• Necrosis isquémica de los ganglios linfáticos con depleción linfoide.
• Esplenomegalia congestiva (40 g vs. 30 g) con depleción linfoide.
• Involución aguda del timo.
En el resto de los órganos se encontraron los siguientes hallazgos.
En el estómago, a nivel de la mucosa, se observó edema al igual que en la mucosa del esófago. El páncreas macroscópicamente no mostraba alteraciones. Histológicamente, el esófago con mucosa íntegra y congestión en los vasos de la submucosa. La mucosa gástrica también estaba íntegra y había congestión vascular en la submucosa. Los cortes del intestino delgado a diferentes niveles mostraron la pared de intestino con sus pliegues conservados, únicamente con algunas áreas de congestión. Microscópicamente se observó atrofia importante de las vellosidades, hallazgo importante para el diagnóstico de desnutrición tipo Kwashiorkor. El colon presentó edema en la mucosa; sin embargo, conservó su morfología macroscópica. No se observaron alteraciones histológicas. Destaca la disminución del tejido linfoide asociado, y la presencia de neuronas ganglionares tanto en los plexos submucosos como mientéricos.
Los cortes que corresponden al páncreas mostraron arquitectura normal, sin datos que muestren fibrosis quística. El tejido exocrino y endocrino sin alteraciones, y únicamente se observaron áreas con esteatonecrosis en el tejido adiposo peripancreático (fig. 10).
Los riñones tuvieron un peso dentro de lo esperado (60 g vs. 60 g), estaban lobulados, y la mucosa vesical presentaba edema. Al corte, la relación corteza-médula estaba conservada y se observaron áreas de congestión importante a nivel de la médula. Los diferentes cortes histológicos de la corteza y de la médula mostraron glomérulos de características histológicas normales, y presencia de algunas calcificaciones en la luz de los túbulos, además de algunas colonias bacterianas y pérdida del epitelio tubular.
El cerebro tuvo un peso de 700 g vs. 780 g. Se observó ensanchamiento de las circunvoluciones, secundario a la atrofia y a la desnutrición. Los diferentes cortes mostraron un encéfalo estructuralmente normal, únicamente con pérdida de la relación corteza-sustancia blanca. Los cortes histológicos mostraron neuronas con datos de hipoxia, con eosinofilia del citoplasma y picnosis de los núcleos.
La paciente presentaba diferentes lesiones a nivel de la piel. Se observó hiperqueratosis ortoqueratósica, pigmentación de la basal y ligera vacuolación. Estos son datos inespecíficos que pueden observarse en diferentes estados de déficit nutricional, como deficiencia de niacina, tiamina y otras deficiencias nutricionales. En otras áreas que corresponden a las lesiones agudas se puede observar pérdida total de la epidermis y el epitelio plano estratificado queratinizado continuado con áreas de necrosis. Sin embargo, no se observó extravasación de eritrocitos, que es el dato histológico de la púrpura. Considero que las primeras lesiones son inespecíficas, ya que pueden presentarse en cualquier déficit nutricional, y las lesiones agudas son secundarias a choque.
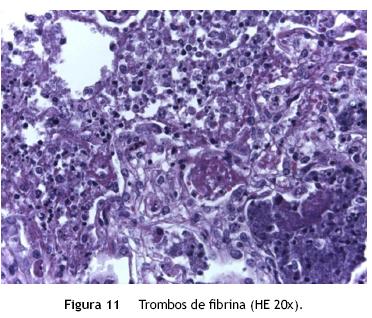
Había también datos anatómicos de choque, con bandas de contracción en la musculatura lisa del tubo digestivo y necrosis colicuativa de los cardiomiocitos. Se observó también retención de secreciones en la luz de los conductos del páncreas, pero no se asemeja a la observada en la fibrosis quística, donde el moco se dispone en forma concéntrica y no amorfa, como en este caso, que puede ser secundaria a choque o deshidratación. También se observó la retención de secreciones en la luz de los conductos de las glándulas salivales y trombos de fibrina en la luz de los vasos de pequeño calibre (fig. 11).
En función de estos hallazgos se recogieron los siguientes diagnósticos:
• Atrofia intestinal.
• Esteatonecrosis.
• Nefrocalcinosis.
• Atrofia cerebral (700 g vs. 780 g).
• Necrolisis epidérmica.
• Cambios compatibles con dermatitis por déficit nutricional.
Los datos anatómicos de choque y coagulación intravascular diseminada son los siguientes:
• Necrosis tubular aguda.
• Daño alveolar agudo.
• Encefalopatía hipóxica.
• Miocitolisis colicuativa.
• Miopatía visceral hipóxico isquémica.
• Retención de secreciones.
• Trombos de fibrina.
En el resto de los órganos no se encontraron alteraciones. El ovario presentaba características histológicas normales, con folículos primarios y secundarios. El corte de la suprarrenal demostró que la glándula se encontraba íntegra. Este dato apoya que no se trataba de una infección por meningococo, porque una de las características de la infección por neumococo es la necrosis masiva de la glándula suprarrenal; es decir, síndrome de Waterhouse-Friderichsen.
Los cultivos post mórtem fueron positivos para los siguientes patógenos:
• K. pneumoniae, Escherichia coli y P. aeuruginosa en intestino delgado, colon y líquido cefalorraquídeo.
• E. faecalis en hemocultivo e hígado.
• Staphylococcus epidermidis en bazo.
• S. maltophilia en hígado, pulmón izquierdo y líquido cefalorraquídeo.
Se considera que la paciente presentó una desnutrición tipo Kwashiorkor e inmunodeficiencia secundaria. Se complicó con un proceso infeccioso y desarrolló sepsis y choque séptico por bacterias Gram positivas y Gram negativas.
No hay datos histológicos que apoyen una fibrosis quística ni una enfermedad metabólica.
4.1. Dirección general (Dr. José Alberto García Aranda)
Este es un cuadro de desnutrición muy poco frecuente. Se debe especificar por qué las lesiones de la piel son causadas por alteraciones nutricionales, ya que la desnutrición tipo Kwashiorkor se presenta en niños mayores de un año y las lesiones en la piel se describen como lesiones pelagrosas, o pelagra. Han sido descritas desde hace 100 años, y las lesiones que presentó la paciente no parecían pelagra. Más bien parecían lesiones purpúricas.
4.2. Patología (Dra. María Argelia Escobar Sánchez)
Para realizar el diagnóstico de pelagra existen actualmente los siguientes criterios: diarrea, desnutrición, demencia, dermatitis y muerte. En este caso es difícil integrarlos puesto que la paciente tenía menos de un año y no era posible evaluar la demencia. Se mencionó que había algunas áreas mejor conservadas de la piel. Los cambios inespecíficos son semejantes a diversas patologías donde hay deficiencias nutricionales. Estos se caracterizan por hiperqueratosis, hipopigmentación de la basal y otro tipo de lesiones con presencia de necrosis de la epidermis. Es decir, el tipo de lesiones que se consideran secundarias al choque séptico.
4.3. Gastroenterología (Dra. Liliana Worona Dibner)
A nivel de la estructura hepática —además de la esteatosis, que continúa refiriendo a la fibrosis quística del páncreas, ya que la esteatosis que se observa en la fibrosis quística es secundaria a desnutrición—, ¿el hígado presentaba alguna otra alteración?
4.4. Patología (Dra. María Argelia Escobar Sánchez)
El hígado, además de la esteatosis, no presentaba otras alteraciones. Su aspecto era normal. Se analizó la ultraestructura para tratar de descartar alguna enfermedad primaria del hígado. Lo que se menciona es que la esteatosis pudo ser un patrón histológico de lesión hepática; sin embargo, esto se descartó. Por otro lado, el páncreas fue normal, tanto la porción endocrina como exocrina.
4.5. Gastroenterología (Dra. Liliana Worona Dibner)
¿Se puede descartar, desde el punto de vista histológico, la fibrosis quística?
4.6. Patología (Dra. María Argelia Escobar Sánchez)
Sí, el páncreas era normal y la retención de secreciones no era característica de la fibrosis quística. Los criterios indican que las secreciones deben disponerse en forma concéntrica. Además no es un hallazgo específico, ya que la retención de secreciones puede observarse en diversas condiciones, como desnutrición, deshidratación y choque.
4.7. Gastroenterología (Dra. Liliana Worona Dibner)
Sería ideal tener asesoría genética y seguir a la familia pues se debe considerar, como una posibilidad, la fibrosis quística.
5. Comentarios finales
5.1. Coordinador (Dr. Salvador Villalpando Carrión)
Tomando en consideración la inmunodeficiencia secundaria a desnutrición tipo Kwashiorkor, que ya no se observa, ¿qué papel desempeña la vacunación y qué papel puede tener el meningococo en el deterioro que presentó la paciente durante los últimos 15 días?
5.2. Departamento de Infectología (Dr. Sarbelio Moreno Espinoza)
Estamos obligados a considerar gérmenes tanto de pacientes inmunocompetentes como de inmunodeprimidos. La condición de inmunodeprimido no le exime de tener gérmenes que tienen los pacientes inmunocompetentes. Por ello, la vacunación contra neumococo y contra H. influenzae es muy importante. Sin embargo, un paciente con todas las características que se han mencionado lleva a pensar en los gérmenes habituales. En cuanto a un choque tóxico, es factible pensar en meningococo, aunque es poco prevalente en México. No se debe descartar, pero no es tan frecuente a edades tan tempranas y se tiene poca evidencia. Se mostraron ya las glándulas suprarrenales, normales. Lo más lógico es pensar que, debido a la inmunodeficiencia, tuvo una traslocación de bacterias del tracto gastrointestinal que causaron el choque séptico y la falla multiorgánica. No me queda duda de que los gérmenes que participaron fueron los Gram negativos. En cuanto al esquema antimicrobiano, la paciente inicialmente fue tratada con cefepime y vancomicina, y posteriormente se cambió a un carbapenémico. Se cubrieron estos gérmenes. Sin embargo, un germen que no se consideró, y que muchas veces vemos en pacientes de esta gravedad, fue S. maltophilia, que es sensible a quinolona o a trimetoprim con sulfametoxazol.
5.3. Laboratorio de Inmunología (Dr. Ernesto Calderón Jaimes)
Razonablemente se puede eliminar la posibilidad de meningococcemia. En estos pacientes se pueden hacer improntas de los trombos sépticos y ahí ver los microorganismos. Por otro lado, vale la pena especular qué pasó con el metabolismo de los lípidos. Cuando se observa este tipo de esteatohepatitis con una exagerada transformación grasa, se interrumpe la vía de síntesis de ácidos grasos y esto ocasiona una alteración que impide el metabolismo de los lípidos. En cuanto a las lesiones de la piel, no se cuenta con una idea precisa de qué tipo son ni del tipo de púrpura.
5.4. Coordinador (Dr. Salvador Villalpando Carrión)
La paciente se presenta con estas lesiones evidentemente purpúricas, que no tienen un criterio histológico purpúrico, pero estamos ante una paciente profundamente desnutrida. En este contexto, las lesiones púrpuricas y las que se observaron en la médula ósea en un paciente inmunocomprometido ¿cómo deben manejarse?
5.5. Servicio de Hematología (Dra. Io Daiela Castillo Martínez)
Los casos Kwashiorkor estaban descritos en los años 50 y 60, e incluso hay una publicación del Dr. Samuel Dorantes y colaboradores1. Las púrpuras —y se debe mencionar que el término púrpura es un diagnóstico clínico en la cual hay lesiones equimóticas y petequias en la piel; sin embargo, no se ahondará en los criterios de patología porque es probable que clínicamente el paciente sí presentaba púrpura— se describen hasta en el 3% de los pacientes con Kwashiorkor, pero en pacientes con buen estado general. En esta paciente no parece una púrpura del desnutrido; sin embargo, llama mucho la atención que ya se describían estas lesiones 15 o 18 días previos a su ingreso. Probablemente haya tenido estas lesiones al inicio (20 días antes), cuando tenía mejor estado general, y se trate de una púrpura del desnutrido. Cuando la paciente ingresó al hospital, es probable que ya tuviera una púrpura fulminante, ya que en menos de 24 h tenía lesiones y necrosis de la piel, y datos de coagulación intravascular diseminada, que finalmente la llevaron a una falla orgánica múltiple. Habría que considerar causas infecciosas, causas autoinmunes y deficiencia de proteína C, S, antitrombina, etcétera.
5.6. Coordinador (Dr. Salvador Villalpando Carrión)
Para finalizar, se encontraron imágenes de hígado graso en niños con Kwashiorkor y algunas fotografías que muestran lipogranulomas que se presentan en obesidad y en otras patologías. Actualmente se cuenta con otros métodos para poder estudiar a los pacientes con Kwashiorkor que, afortunadamente, se presenta cada vez con menor frecuencia.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Referencias
1. Dorantes S., Reyes J.L., Berrón R., Sedas T., Paredes R., Zamudio E. Púrpura trombocitopénica y lupus eritematoso diseminado. Bol Med Hosp Infant Mex. 1969;26:607-13. [ Links ]
2. Macheret F., Pundi K.N., Broomall E.M., Davis D.M., Rodriguez V., Brands C.K. Empiric treatment of protracted idiopathic purpura fulminans in an infant: a case report and review of the literature. J Med Case Rep. 2011;5:201. [ Links ]
3. Chávez-Paredes D., Huerta-Pérez A. Púrpura fulminante. Reporte de un caso. Arch Inv Mat Inf. 2009;1:35-7 [ Links ]
4. Consejo General de Salubridad. Diagnóstico diferencial de los exantemas infecciosos en la infancia. Guía de práctica clínica. México. Secretaría de Salud; 2011. Número de registro: IMSS-588-12. [ Links ]
5. Consejo General de Salubridad. Diagnóstico y tratamiento de la desnutrición en menores de cinco años en el primer nivel de atención. Evidencias y recomendaciones. México: Secretaría de Salud; 2008. Catálogo maestro de guías de práctica clínica: SSA-119-08. [ Links ]
6. Ashworth A., Khanum S., Jackson A., Schofield C. Directrices para el tratamiento hospitalario de los niños con malnutrición grave. Francia: Organización Mundial de la Salud; 2004. [ Links ]
7. Ahmed T., Rahman S., Cravioto A. Oedematous malnutrition. Indian J Med Res. 2009;130:651-4. [ Links ]
8. Elsayh K.l., Sayed D.M., Zahran A.M., Saad K., Badr G. Effects of pneumonia and malnutrition on the frequency of micronuclei in peripheral blood of pediatric patients. Int J Clin Exp Med. 2013;6:942-50. [ Links ]
9. Ramachandran P. Kwashiorkor. Indian J Med Res. 2012;136:108-15. [ Links ]
10. Golden M.H. Evolution of nutritional management of acute malnutrition. Indian Pediatr. 2010;47:667-78. [ Links ]
11. Ndekha M.J. Kwashiorkor and severe acute malnutrition in childhood. Lancet. 2008;371:1748-9. [ Links ]














