Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Boletín médico del Hospital Infantil de México
versión impresa ISSN 1665-1146
Bol. Med. Hosp. Infant. Mex. vol.71 no.4 México jul./ago. 2014
https://doi.org/10.1016/j.bmhimx.2014.07.001
Caso clínico
Obstrucción de la vía aérea por higroma quístico en un recién nacido
Airway obstruction due to cystic hygroma in a newborn
Gregory Torres-Palominoa, Gabriela Juárez-Domíngueza, Manuel Guerrero-Hernándezb y Lucía Méndez-Sánchezc,*
a Médico Pediatra-Neonatólogo, Centro Médico ABC-Santa Fe, México D.F., México.
b Radiólogo Pediatra, Centro Médico ABC-Santa Fe, México D.F., México.
c Maestra en Ciencias de la Salud, Campo Epidemiología Clínica, Área de Investigación Epidemiología Clínica, Hospital Infantil de México Federico Gómez, México D.F., México.
* Autor para correspondencia:
L. Méndez-Sánchez
Correo electrónico: luciamendezs@gmail.com
Recibido el 2 de abril de 2014;
aceptado el 29 de julio de 2014.
Resumen
Introducción: El higroma quístico es una dilatación difusa de los conductos linfáticos. Puede diagnosticarse prenatalmente a través de una ecografía obstétrica. La incidencia aproximada es de 1/6,000 nacidos vivos y de 1/750 abortos espontáneos. Esta lesión puede presentarse a nivel cervical en la parte inferolateral del cuello, donde aparece con grandes cavidades únicas o multiloculares. En general, se producen por la falta de conexión de los vasos linfáticos con los sacos linfáticos yugulares, o de estos con el sistema de drenaje venoso.
Caso clínico: Con el fin de enfatizar sobre la notificación de estas enfermedades y las opciones de tratamiento no quirúrgico, se presenta una paciente con higroma quístico cervical (cara lateral del cuello) con compromiso de la vía aérea y digestiva por la extensión del tumor. Se trató con etanol puro por medio de múltiples infiltraciones guiadas por ultrasonido.
Conclusiones: Dependiendo de las características de la lesión, el tratamiento puede ser quirúrgico, farmacológico o mixto. Cuando la extensión es importante o se relaciona con órganos vitales, la mejor opción de tratamiento es, en primer lugar, reducir el tamaño de la lesión y el compromiso de los órganos contiguos. Esto se hace por medio de escleroterapia. Posteriormente, de ser necesario, se realiza cirugía.
Palabras clave: Higroma quístico; Linfangioma quístico; Malformaciones linfáticas.
Abstract
Background: Cystic hygroma is a diffuse dilatation of the lymphatic system, which can be prenatally diagnosed by ultrasound. The incidence is 1/6,000 live births and 1/750 spontaneous abortions. This malformation can occur at the cervical level located in the inferior lateral part of the neck where it appears with large single or multilocular cavities. It is generally caused by a lack of connection with jugular lymphatic channels or with the venous drainage system lymph sacs.
Case report: In order to emphasize these diseases and non-surgical treatment options, we present a patient with a cervical cystic hygroma that compromises the airway and digestive tract due to tumor extension and treatment with pure ethanol with clinical improvement.
Conclusions: Depending on the characteristics of the lesion, treatment options are surgery, pharmacological or mixed. When the extension involves vital organs, the best option is to reduce the size of the lesion and the compromise of the adjacent organ. This is done by sclerotherapy and, if necessary, surgery.
Keywords: Cystic hygroma; Cystic lymphangioma; Lymphatic malformations.
1. Introducción
El higroma quístico (HQ) fetal1 es una malformación congénita benigna del sistema linfático que tiene su génesis en la falta de desarrollo de la comunicación entre los sistemas linfático y venoso. El quiste puede ser uni o multilocular y de tamaño variable. Se detecta HQ en aproximadamente 1 de cada 120 ultrasonidos obstétricos, con una incidencia en nacidos vivos de 1/6,0002. Esta patología se asocia con ciertas anomalías cromosómicas, como la monosomía del X, la trisomía 21, entre otras; también se relaciona con algunos síndromes monogénicos, principalmente el síndrome de Noonan, y con otros síndromes no genéticos, como el alcoholismo fetal y la aminopterina fetal. El tratamiento, actualmente, se determina según el sitio de la lesión, si es de flujo linfático bajo o alto, el tamaño y los órganos comprometidos. Las alternativas terapéuticas incluyen el manejo del parto con la técnica EXIT (ex utero intrapartum treatment) para comprobar y asegurar una vía aérea permeable al minuto de nacer, el uso de láser, drenaje, cirugía, aspiración y escleroterapia3-5.
Hoy en día se opta por evitar la resección quirúrgica de primera instancia, dadas las características de la malformación y el compromiso de estructuras como la lengua, la faringe, el plexo cervical, el nervio frénico, el nervio vago, la vena yugular y la arteria carótida, entre otras. La primera opción es un tratamiento mixto para disminuir el tamaño de la lesión y tener un abordaje menos cruento y peligroso. Para este fin se requiere explícitamente del uso de agentes esclerosantes, como corticoides, OK-432, bleomicina, tetradecil sulfato de sodio, doxiciclina y etanol puro, e incluso combinaciones entre ellos6. La función de los agentes esclerosantes es aumentar la permeabilidad del endotelio, permitiendo el drenaje acelerado del contenido, lo que producirá la contracción de los espacios quísticos7. Sin embargo, en algunos casos, su empleo requiere de protocolos de manejo hospitalario especializados5; en muchos otros, su efectividad únicamente ha sido comprobada en reportes de casos8-10.
Presentamos nuestra experiencia en el tratamiento del HQ mediante el uso de etanol puro intralesional como una opción de manejo en estos pacientes.
2. Caso clínico
Paciente del sexo femenino, madre de 32 años de edad, G 1, sin antecedentes de importancia clínica, con seguimiento prenatal desde el primer mes de embarazo. Se documentó la presencia de masa cervical por ultrasonografía fetal a las 28 semanas de gestación; a las 32 semanas de gestación se desencadenó el trabajo de parto, el cual no fue posible inhibir por lo que se programó cesárea.
Nació con asimetría de cuello a expensas de aparente hemihipertrofia lateral derecha, con extensión hacia la orofaringe, que obstruía tanto la vía aérea como la digestiva. Se realizó radiografía de cuello y tórax, que mostraron disminución del calibre de la vía aérea y desplazamiento de los órganos a ese nivel. Se inició manejo con ventilación mecánica.
Se realizó ultrasonido de cuello, que mostró una masa de características quísticas, con múltiples cámaras interconectadas y de diámetros variables (fig. 1).

Además del tumor en cuello, se documentó la presencia de otra induración a nivel de la cara ventral del brazo derecho, de aproximadamente 2 cm de diámetro y de coloración violácea, la cual se diagnosticó como hemangioma.
Los estudios de laboratorio, biometría hemática, química sanguínea, gasometría y cariotipo resultaron normales.
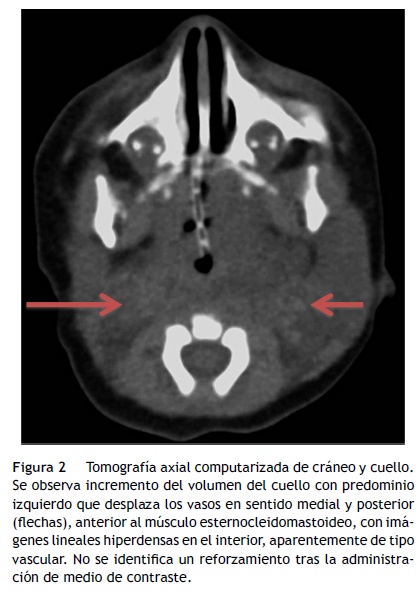
La tomografía axial computarizada (TAC) a nivel de la cara lateral del cuello mostró franca asimetría en el volumen con predominio izquierdo, a expensas de una imagen hipodensa, con atenuación aparentemente líquida, mal delimitada, que desplazaba los vasos en sentido medial y posterior, en posición anterior al músculo esternocleidomastoideo. En dicha imagen se observó involucrada la grasa del espacio parafaríngeo que desplazaba la vía aérea hacia la derecha, comprimiéndola y condicionando la disminución del calibre en más del 50% (fig. 2).
También se realizó una resonancia magnética nuclear (RMN), donde se identificó la presencia de una masa multilobulada y heterogénea, multiquística, de contenido isointenso al músculo en T1, hiperintenso en T2, con componente principal en el hemicuello izquierdo, ocupando los espacios parotídeo y yugular con extensión al parafaríngeo y prevertebral en ese lado, al espacio submandibular, sublingual y parafaríngeo en el lado derecho (fig. 3). Con contacto y desplazamiento de las estructuras vasculares del lado izquierdo en sentido posterior, rodeando parcialmente la carótida interna, producía efecto de masa sobre la vía aérea, la cual se encontraba comprimida y desplazada a la derecha de la línea media.

Por los hallazgos clínicos y radiológicos se solicitó interconsulta con Cirugía Pediátrica, quienes consideraron que no era candidata a la resección por la localización, extensión y compromiso de los órganos adyacentes. Ante el hecho de no ser candidata a cirugía, se buscó la opción menos invasiva. Con base en la experiencia del radiólogo pediatra en el manejo de este tipo de lesiones quísticas, se propuso la administración de etanol puro (100%) en infiltraciones de 0.5 a 1 ml en ocho sesiones, una cada dos semanas, con un procedimiento guiado por ultrasonido (fig. 4). Después de ocho sesiones, por medio de RMN se documentó la disminución del volumen del HQ y, como resultado, el incremento del espacio orofaríngeo y la liberación de una mayor área digestiva y respiratoria, que permitió una respiración autónoma y la alimentación por vía oral en la paciente.

En la RMN, después de la infiltración de etanol puro se observó una disminución moderada del volumen de la lesión vascular que ocupaba los espacios vascular, de los masticadores, parafaríngeo, prevertebral, submandibular y sublingual en el lado izquierdo. También, el incremento del diámetro de la vía aérea y la ausencia de desplazamiento de la misma (fig. 5A,B).
Actualmente la paciente se encuentra en manejo clínico por patologías agregadas propias de la prematurez y en espera de un tratamiento quirúrgico definitivo.
3. Discusión
El tratamiento del HQ depende directamente del tamaño, de la localización, de los órganos involucrados y de las condiciones en que se encuentre el paciente. Actualmente, existe publicada una serie de reportes de casos que avalan el tratamiento con alguno de los distintos esclerosantes; por ejemplo, para el uso de OK-432, Vicente y colaboradores publicaron una revisión de la literatura en la que avalan su eficacia y mínimos efectos adversos11. Sin embargo, no se compara su uso con otros tratamientos. Otras publicaciones relevantes son las de Cuervo y colaboradores8 y Lobo-Bailón y colaboradores12, que denotan su eficacia en higromas uni y macroquísticos, aunque suelen ser necesarias varias sesiones de tratamiento, y a veces complementarlas con cirugía, para obtener un resultado satisfactorio.
En cuanto al etanol, Burrows y Mason13 reportaron su uso en porcentajes del 95-98% como terapia esclerosante de carácter agresivo, ya que precipita de forma súbita las proteínas endoteliales en la lesión. Esto sin superarse la dosis de 1 ml/kg o 60 ml, y con potenciales reacciones secundarias, como necrosis tisular, embolismo pulmonar o depresión del sistema nervioso central. En 2010, Impellizzeri y colaboradores reportaron resultados de completa desaparición de la lesión en 7/8 pacientes (87.5%). Uno de los pacientes con resultados satisfactorios requirió una segunda inyección de etanol, resolviéndose la lesión al 100% sin reacciones alérgicas o complicaciones. Con esto concluyeron que la escleroterapia con etanol guiada con TAC resulta una buena alternativa de la terapia quirúrgica, además de que este procedimiento es mínimamente invasivo, seguro, de bajo costo y fiable14.
Como hemos observado, se han emitido recomendaciones del uso de etanol puro para este tipo de padecimientos. Con la finalidad de enfatizar sobre el reporte de estas patologías y el desarrollo de evidencia con relevancia clínica, en este trabajo se presentó un caso de tratamiento con etanol puro para estas lesiones sin complicaciones inmediatas, exceptuando dolor local mínimo, teniendo como beneficio la liberación en un porcentaje clínicamente significativo de la vía aérea y digestiva, con lo que la paciente pudo ser autónoma. Sin embargo, debemos enfatizar que la evidencia presentada no es suficiente aún para recomendar el uso de alcohol en todos los pacientes. Por ello, es indispensable el desarrollo de estudios que avalen la efectividad atribuida a dicha terapia.
El HQ, aunque se describe como una patología benigna, puede tener complicaciones que comprometen la vida del paciente. Por tanto, sigue siendo relevante que se evalúe individualmente si la cirugía es la opción más viable o el tratamiento a largo plazo con escleroterapias15. El diagnóstico temprano y el manejo oportuno de individuos con HQ pueden disminuir los riesgos de complicaciones de estos pacientes, pero el tratamiento aún sigue dependiente de la experiencia del profesional de la salud16,17, ya sea empírica, reportada en series de casos o de forma aislada en reportes de caso.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Referencias
1. O'Neill Jr JA, Rowe MI, Grosfeld JL, Fonkalsrud EW, Coran AG. Pediatric Surgery. Michigan: Mosby; 1998. p. 1939-52. [ Links ]
2. Brunori EA, Caratozzolo G, Martínez M, Dinerstein NA. Higroma quístico, a propósito de un caso. Rev Hosp Mat Inf Ramón Sardá. 1996;15:92-4. [ Links ]
3. Bustos VJC, González CV, Olguín CF, Bustamante TR, Hernández LA, Razeto WL, et al. EXIT (ex-utero intrapartum therapy) en linfangioma cervical fetal. Rev Chil Obstet Ginecol. 2013;78:55-9. [ Links ]
4. Giquère CM, Bauman NM, Smith RJ. New treatment options for lymphangioma in infants and children. Ann Otol Rhinol Laryngol. 2002;111:1066-75. [ Links ]
5. Redondo P. Malformaciones vasculares (II). Diagnóstico, histopatología y tratamiento. Actas Dermosifiliogr. 2007;98: 219-35. [ Links ]
6. Cahill AM, Nijs E, Ballah D, Rabinowitz D, Thompson L, Rintoul N, et al. Percutaneous sclerotherapy in neonatal and infant head and neck lymphatic malformations: A single center experience. J Pediatr Surg. 2011;46:2083-95. [ Links ]
7. Pantoja M, Mazzi E. Higroma quistico cervical (linfangioma). Rev Soc Bol Ped. 1999;38:8-9. [ Links ]
8. Cuervo JL, Galli E, Eisele G, Johannes E, Fainboim A, Tonini S, et al. Malformaciones linfáticas: tratamiento percutáneo con bleomicina. Arch Argent Pediatr. 2011;109:417-22. [ Links ]
9. Hill 3rd RH, Shiels 2nd WE, Foster JA, Czyz CN, Stacey A, Everman KR, et al. Percutaneous drainage and ablation as first line therapy for macrocystic and microcystic orbital lymphatic malformations. Ophthal Plast Reconstr Surg. 2012;28:119-25. [ Links ]
10. Dhrif AS, el Euch D, Daghfous M, Cherif F, Mokni M, Dhahri AB. Macrocystic lymphatic lymphangioma (cystic lymphangioma) of the upper extremity: A case report. Arch Pediatr. 2008;15: 1416-9. [ Links ]
11.Vicente IC, Huarte LR, Rodriguez-Cacheco T, Alfonso de Pablo V, Picasa IE, Idoipe TA. Escleroterapia de malformaciones linfáticas con OK-432. Descripción de un caso y revisión de la literatura. IV Congreso SAFH. 2007;3:10-5. [ Links ]
12. Lobo-Bailón F, Berenguer-Fröhner B, González-Meli B, Marín-Molina C, de Tomás Palacios E, Alonso-Bañuelos C. Bleomycin sclerotherapy for low-flow vascular malformations: our experience and literature review. Cir Plast Iberolatinoam. 2012;38:341-7. [ Links ]
13. Burrows PE, Mason KP. Percutaneus treatment of low flow vascular malformations. J Vasc Interv Radiol. 2004;15:431-45. [ Links ]
14. Impellizzeri P, Romeo C, Borruto FA, Granata F, Scalfaria G, de Ponte FS, et al. Sclerotherapy for cervical cystic lymphatic malformations in children. Our experience with computed tomography-guided 98% sterile ethanol insertion and a review of the literature. J Pediatr Surg. 2010;45:2473-8. [ Links ]
15. Acosta-Viana S. Anomalías vasculares. Rev Ped Elec [online]. 2013;10:32-41. [ Links ]
16. Puig S, Casati B, Staudenherz A, Paya K. Vascular low-flow malformations in children: Current concepts for classification, diagnosis and therapy. Eur J Radiol. 2005;53:35-45. [ Links ]
17. Muir T, Kirstein M, Fourie P, Dippenaar N, Ionescu GO. Intralesional bleomycin injection (IBI) treatment for haemangiomas and congenital vascular malformations. Pediatr Surg Int. 2004;19:766-73. [ Links ]














