Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Boletín médico del Hospital Infantil de México
versão impressa ISSN 1665-1146
Bol. Med. Hosp. Infant. Mex. vol.70 no.3 México Mai./Jun. 2013
ARTÍCULO DE INVESTIGACIÓN
Estado nutricional de niños en condiciones críticas de ingreso
a las unidades de terapia intensiva pediátrica
Nutritional status of children in critical condition at admission to pediatric intensive care units
Georgina Toussaint-Martínez de Castro,1 Martha Kaufer-Horwitz,2 Héctor Antonio Carrillo-López,3 Miguel Klünder-Klünder,4 Alberto Jarillo-Quijada,3 Héctor Rodrigo García-Hernández1
1 Laboratorio de Investigación en Nefrología y Metabolismo Mineral Óseo, Hospital Infantil de México Federico Gómez
2 Clínica de Obesidad y Trastornos de la Conducta Alimentaria, Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán
3 Departamento de Terapia Intensiva Pediátrica, Hospital Infantil de México Federico Gómez
4 Departamento de Investigación en Salud Comunitaria, Hospital Infantil de México Federico Gómez
México, D.F., México
Autor de correspondencia:
M en C Georgina Toussaint Martínez de Castro
Correo electrónico: nutgas@prodigy.net.mx
Fecha de recepción: 14-02-13
Fecha de aceptación: 28-02-13
Resumen
Introducción. En México, la epidemiología del estado nutricional en pediatría ha cambiado. Actualmente, este estado se aprecia mejor cuando los pacientes ingresan a las unidades de terapia intensiva pediátrica. Métodos. Se realizó un estudio retrospectivo, de noviembre de 2002 a diciembre de 2007, en la Unidad de Terapia Intensiva Pediátrica (UTIP) del Hospital Infantil de México Federico Gómez. Se registraron los datos de la antropometría de los niños a su ingreso a la UTIP. Se calculó el estado nutricional por puntaje Z de índice de masa corporal en <2 años de edad, de acuerdo con la Organización Mundial de la Salud, y de 2 a 18 años, de acuerdo con los Centros para el Control y Prevención de Enfermedades. Resultados. Las prevalencias para desnutrición, riesgo de desnutrición, sobrepeso y obesidad para los <2 años de edad fueron de 36.2%, 24.1%, 4.6% y 4.9%, respectivamente, y para los preescolares 24.2%, 22.1%, 9.2% y 7.6%, respectivamente. En escolares, los porcentajes resultaron de 16.1% para desnutrición, 16.8% riesgo de desnutrición, 16.1% sobrepeso y 5.8% obesidad. En adolescentes, 16.2%, 16.9%, 15.6% y 2.1%, respectivamente. Conclusiones. Las enfermedades de riesgo, como la desnutrición, continúan presentes en los niños que ingresan a las unidades de terapia intensiva pediátrica. Sin embargo, otras enfermedades emergentes, como el sobrepeso y la obesidad, presentan una frecuencia alta. Esto muestra que el panorama epidemiológico de niños con enfermedades graves no es muy distinto al de la población general.
Palabras clave: estado crítico, estado nutricional, niños, desnutrición, obesidad.
Abstract
Background. In Mexico the epidemiology of the nutritional status of pediatric patients has changed. Currently, nutritional diseases are better appreciated when patients are admitted to the pediatric intensive care units. Methods. A retrospective study was conducted from November 2002 to December 2007 in the Pediatric Intensive Care Unit (PICU) at the Hospital Infantil de México Federico Gómez. We recorded anthropometric data of children upon admission to the PICU. Nutritional status was calculated according to Z-score of body mass index in children <2 years of age according to the World Health Organization and in children 2-18 years of age according to the Centers for Disease Control and Prevention. Results. Prevalence of malnutrition, risk of malnutrition, overweight and obesity for children <2 years of age was 36.2%, 24.1%, 4.6% y 4.9%, respectively, and for preschool-age children was 24.2%, 22.1%, 9.2% and 7.6%, respectively. For school-age children, the percentages were 16.1% for malnutrition, 16.8% risk for malnutrition, 16.1% overweight, and 5.8% for obesity. In adolescents these values were 16.2%, 16.9%, 15.6% and 2.1%, respectively, for malnutrition, risk of malnutrition, overweight and obesity. Conclusions. Risk for diseases such as malnutrition continues to be present in children admitted to pediatric intensive care units. However, other emerging diseases such as overweight and obesity have a high frequency. This shows that the epidemiological situation of children with serious illnesses is not very different from the general population.
Key words: critical condition, nutritional status, children, malnutrition, obesity.
Introducción
El paciente pediátrico en estado crítico presenta un grupo heterogéneo de condiciones y desórdenes que lo ponen en riesgo de desarrollar una o varias disfunciones orgánicas y diversas morbilidades. Lo anterior es condicionado por un incremento agudo en los requerimientos nutrimentales, exponiéndolo a estrés metabólico.1 Por ello, los niños con alguna condición que pone en riesgo la vida requieren ingresar a las unidades de terapia intensiva pediátrica (UTIP) con el fin de diagnosticar y manejar en forma temprana las disfunciones orgánicas y mantener la estabilidad fisiológica.2
En diferentes estudios se menciona que, al ingreso a una UTIP, se observa una prevalencia de desnutrición infantil, de acuerdo con los indicadores peso para la estatura y estatura para la edad (clasificación de Waterlow),3,4 de 24% hasta 65% y que, en cualquiera de sus formas, en el paciente pediátrico se asocia con inestabilidad fisiológica y con una mortalidad que oscila entre 15 y 24%.5-7
En un estudio realizado en Paraguay, en menores de cinco años, se evaluó el estado nutricional de 239 niños en condiciones críticas, utilizando los indicadores de Waterlow. Se encontró 36% de niños eutróficos, 23% con riesgo de desnutrición, 31% con desnutrición moderada y grave, 7% con sobrepeso y 3% presentaron obesidad.8 Los resultados mostraron que, si bien prevalece la desnutrición en la UTIP, el sobrepeso y la obesidad son concurrentes y representan el 10% de los ingresos recurrentes a una UTIP.
El estado nutricional de pacientes pediátricos en México atraviesa por una transición epidemiológica. La Encuesta Nacional de Salud y Nutrición de 2006 (ENSANUT 2006) mostró que la población general presentaba sobrepeso y obesidad, y que se observaba en 5% de los menores de 5 años, 26% de los escolares y 33.3% de los adolescentes. Por otro lado, la desnutrición había disminuido en comparación con las encuestas nacionales de la década anterior, y presentaba una prevalencia de 5% para peso bajo, de 12.7% para estatura baja y de 1.6% para emaciación.9 En la Encuesta Nacional de Salud y Nutrición de 2012 (ENSANUT 2012) se encontró un aumento en la prevalencia de sobrepeso y obesidad: a 9.7% en los menores de 5 años de edad, a 34.4% en los escolares (sobrepeso 19.8% y obesidad 14.6%) y a 35% en adolescentes. Así mismo, la desnutrición disminuyó, sobre todo en los menores de 5 años de edad, con una prevalencia de 2.8% para peso bajo, de 13.6% para estatura baja y de 1.6% para emaciación.10
El cambio epidemiológico del estado nutricional de niños en México se observa en el contraste entre las encuestas de 2006 y 2012, donde se encontró una mayor frecuencia de sobrepeso y obesidad. Lo anterior podría reflejarse en el estado nutricional de los niños a su ingreso a la UTIP, no solo por el aumento en la prevalencia de sobrepeso y obesidad de la población en sí, sino porque los niños con enfermedades complejas crónicas sobreviven más tiempo por los nuevos tratamientos, y muchos de ellos desarrollan sobrepeso u obesidad como consecuencia de los efectos secundarios de los mismos. Por tanto, el objetivo del presente estudio fue evaluar el estado nutricional, por puntaje Z de índice de masa corporal (IMC), de los niños en estado crítico al ingreso a la UTIP del Hospital Infantil de México Federico Gómez (HIMFG).
Métodos
El presente estudio retrospectivo se llevó a cabo en la UTIP del HIMFG, de noviembre de 2002 a diciembre de 2007. Por acuerdo entre las áreas de UTIP y el Servicio de Nutrición del HIMFG, desde el año 2000 se cuenta con la presencia de nutriólogos en las unidades de terapia intensiva médica y quirúrgica. Lo anterior con el objetivo de evaluar el estado de nutrición y brindar apoyo a los pacientes durante su estancia hospitalaria. Cada paciente que ingresó fue evaluado antropométricamente, por personal y equipo estandarizados, para peso y estatura en el momento en que fue posible, de acuerdo con su condición clínica. Todos los datos se registraron en hojas de seguimiento expresamente diseñadas para este fin, desde el ingreso del paciente hasta su egreso de la UTIP, y de forma consecutiva. Para la realización de este estudio se utilizó la información de estas hojas de seguimiento. Todos los datos para el presente estudio fueron verificados con los datos del expediente clínico.
Se calculó el indicador antropométrico de la Organización Mundial de la Salud (OMS) para realizar el diagnóstico del estado nutricional en <2 años de edad11 y el indicador antropométrico Centros para el Control y Prevención de Enfermedades (CDC 2000) por puntaje Z de IMC (desviación estándar de IMC para edad y sexo) para >2 años y hasta 18 años de edad.12 Aquellos pacientes que, por la gravedad de su estado, no pudieron ser pesados ni medidos o en los que la antropometría no fue determinada por personal estandarizado, se utilizaron el peso y talla referidos en el expediente. A los pacientes que reingresaron a los 15 días o después, se les consideró como nuevos pacientes. Se elaboró una base de datos en el programa SPSS para Windows versión 17 diseñada ad hoc . La base de datos se revisó para identificar datos faltantes e inconsistentes y se completó. Los indicadores antropométricos se obtuvieron de los datos antropométricos de los pacientes. La base se transformó de SPSS al programa estadístico EPI-INFO 3.5.1-2008. De ahí se obtuvieron los indicadores antropométricos para la edad y sexo, por medio del programa WHO-Anthro disponible en la página de la OMS, que ajusta, por la presencia de edema, al IMC en puntaje Z de la siguiente manera: a) eutrófico: IMC ≥0.9 a +1.0; b) riesgo de desnutrición: IMC de -1 a ≤-2; c) desnutridos: IMC ≤-2; d) sobrepeso: IMC de 1.01 a 1.99 y e) obesidad: IMC >2.13-15 Finalmente, se excluyeron los casos con datos que se ubicaron en los extremos, de acuerdo con lo que establece la ENSANUT del 2006 y 2012,9,10 dado que a partir de dichos puntos se les considera inválidos. Para puntaje Z de IMC se tomaron los valores de -4.20 a +5.00.
De acuerdo con la Declaración de Helsinki de 2008 y el Reglamento de la Ley General de Salud en Materia de Investigación para la Salud (capítulo 17),16,17 el estudio se consideró sin riesgo, por ser un estudio retrospectivo. Los registros de los pacientes se mantuvieron anónimos y se garantizó la confidencialidad al asignarle a cada paciente un número consecutivo. El protocolo fue aprobado por el Comité de Ética del HIMFG.
Resultados
La población total del estudio fue de 3,196 pacientes. Para el análisis del estado nutricional, los pacientes se dividieron dos grupos: en lactantes de menos de 24 meses de edad (40.2%) y en mayores de 2 años de edad (59.8%) (Figura 1).

De 1,285 ≤ 2 años de edad, se seleccionaron 1,031 que presentaron datos completos de peso y talla (80.23%); sin embargo, se excluyeron los casos con datos extremos -de acuerdo con lo que establece la ENSANUT 2006 y 20129,10- por lo que la muestra final de <2 años fue de 904 (Figura 1). De 1,911 pacientes de 2 años de edad en adelante, presentaron datos completos de peso y talla 1,788 pacientes (93.5%). Se excluyeron los casos con datos extremos, por lo que la muestra final para mayores de 2 años fue de 1,612 casos (Figura 1). Ningún paciente de este estudio presentó peso o talla referido.
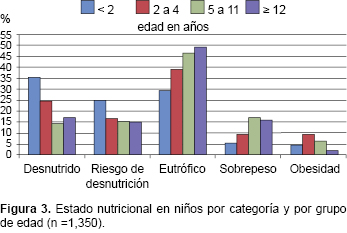
Para la presentación de las prevalencias del estado nutricional los pacientes se agruparon por edad, en lactantes <2 años, preescolares de 2 a 4 años, escolares 5 a 11 años y adolescentes de ≥12 años. Los resultados fueron los siguientes: para <2 años de edad, desnutrición 36.2% (n =327), riesgo de desnutrición 24.1% (n =218), eutróficos 30.2% (n =273), sobrepeso 4.6% (n =42) y obesidad 4.9% (n =44). Para los preescolares, 24.2% (n =111) desnutrición, 22.1% (n =99) riesgo de desnutrición, 40.4% (n =181) eutróficos, 9.2% (n =41) sobrepeso y 7.6% (n =34) obesidad. En los escolares de 5 a 11 años de edad, los resultados fueron desnutrición 16.1% (n =109), riesgo de desnutrición 16.8% (n =114), eutróficos 45.3% (n =307), sobrepeso 16.1% (n =109) y obesidad 5.8% (n =39). Por último, para los ≥ 12 años 16.2% (n =76) desnutrición, 16.9% (n =79) riesgo de desnutrición, 49.1% (n =230) eutróficos, 15.6% (n =73) sobrepeso y 2.1% (n =10) obesidad. Se registraron las prevalencias globales del estado nutricional de las niñas (Figura 2) y los niños (Figura 3) a su ingreso a la UTIP por categorías de IMC por puntaje Z y edad.

Discusión
Como se esperaba, en este estudio se encontró que la desnutrición permanece con prevalencias altas; sin embargo, también se observó que se encuentran presentes el sobrepeso y la obesidad al momento del ingreso de los pacientes pediátricos en estado crítico a la UTIP, independientemente de la edad y el sexo.
En los <2 años de edad, la prevalencia de desnutrición por Z de IMC fue alta (36%), independientemente del sexo. Estas prevalencias de desnutrición son mayores a las reportadas en la ENSANUT 2006 y ajustadas por las tablas de la OMS,18 aunque los indicadores que se tomaron en aquel momento fueron talla para la edad (desmedro) con 16.1% y peso para la edad (emaciación) con 1.6%. Este hallazgo se explica por las prevalencias presentes en la población general y por el tipo de padecimientos graves, crónicos y agudos que se atienden en las UTIP de hospitales de referencia, como el HIMFG. Dentro de este mismo grupo, ya se observan sobrepeso (4.6%) y obesidad (4.9%), independientemente del sexo. Lo anterior concuerda con el 10.8% de sobrepeso y obesidad informado en la ENSANUT 2006 ajustado por las tablas de la OMS.18 Esto es importante porque significa que, al ingreso a la UTIP, al menos uno de cada diez lactantes presenta sobrepeso/obesidad. Este hecho podría cambiar completamente la epidemiología de lo que se recibe hoy día en las terapias intensivas y contrasta con lo que ingresaba hace algunos unos años.
Al conjuntar las prevalencias en menores de 5 años (lactantes y preescolares) se observó que, al ingreso a las UTIP, la desnutrición se presentó en 30%, el doble de la que reporta la ENSANUT 2006. Por otro lado, el sobrepeso/obesidad se presentó en 6.25% de los ingresos a la UTIP, lo cual resulta un poco mayor que la prevalencia de 5% reportada en la ENSANUT 2006.
Para los escolares de 5 a 11 años se observó que la prevalencia de desnutrición por Z de IMC fue de 16%, 5% más de lo que reporta la ENSANUT 2006. En cuanto a sobrepeso y obesidad, la prevalencia fue de 21.9%, similar al 26% que reporta la ENSANUT 2006.
En la población de >12 años la prevalencia de desnutrición al ingreso a la UTIP fue de 16.9%, 4% más de lo que reportó la ENSANUT 2006. Con respecto al sobrepeso/obesidad, se encontró una frecuencia de 17.7%, la mitad de lo que se mostró en la ENSANUT 2006. Si bien la desnutrición aún está presente en este grupo de >12 años, es importante notar que se observó sobrepeso/obesidad en casi dos de cada 10 adolescentes que ingresan a la UTIP. Probablemente, también presenten ya comorbilidades asociadas, lo que podría modificar en un futuro la toma de decisiones con respecto al equipamiento, el cómo se llevarán a cabo los procedimientos, cálculos farmacológicos y diversas intervenciones terapéuticas, incluyendo el apoyo nutricional.
Se debe mencionar que, aunque no se observaron diferencias importantes en cuanto a las prevalencias del estado nutricional por sexo al ingreso a la UTIP, llama la atención que en el grupo de niñas preescolares se encontró 10% más de riesgo de desnutrición y 5% menos obesidad, en comparación con los niños.
Las encuestas nacionales -como la ENSANUT- mencionan que es necesario, para el análisis de los indicadores antropométricos, seleccionar solo aquellos cuyos valores resulten ''válidos'', por ejemplo para puntaje Z de IMC entre -4.20 a +5.00. Si bien este requerimiento sería necesario para las encuestas, en las poblaciones pediátricas, como las de la UTIP en este estudio, todos los niños que salieron de este rango de puntaje Z de IMC fueron ''reales''. Por esta razón, en un futuro habría que estudiar más a fondo este tipo de subpoblaciones.
Es difícil comparar las prevalencias del estado nutricional entre las diferentes UTIPs, tanto a esacala nacional como internacional, debido a que las poblaciones pueden no ser del todo equiparables. A esto contribuyen los criterios de ingreso poco definidos, las variables de una unidad a otra, el sistema de trabajo abierto o cerrado, el tipo de padecimientos graves prevalentes en la comunidad que atiende, etcétera. En general, las terapias intensivas reportan la desnutrición con mayor frecuencia. En este estudio, la prevalencia de desnutrición en toda la población fue de 16%, lo que concuerda con los resultados de Pollack y colaboradores (prevalencia de 15 a 20%),5 aunque resulta considerablemente más baja que lo reportado por Hulst y colaboradores (prevalencia de 65%)6 y por Leite y colaboradores (prevalencia de 24%), estudio realizado en Brasil.7 Sin embargo, la prevalencia de desnutrición por grupos de edad es más alta en los grupos más vulnerables, como el de lactantes, llegando a 36%. Por otro lado, al igual que el estudio de Mesquita y colaboradores, realizado en Paraguay,8 se encontró la presencia de sobrepeso y obesidad en los <2 años, y con prevalencias aún más altas en los preescolares, escolares y adolescentes. Lo anterior concuerda con los resultados del estudio realizado en Brasil por De Souza-Menezes y colaboradores (18%),19 aunque no tan elevados como los datos de la ENSANUT 2006 y la ENSANUT 2012. Es claro que, de forma paulatina, a consecuencia del cambio epidemiológico que ocurre en la población abierta, el sobrepeso y la obesidad se están presentando con mayor frecuencia en las instituciones hospitalarias en México.20 Esto provoca que aumenten los ingresos a la UTIP de niños con estas características. Los problemas de salud inherentes al sobrepeso u obesidad se sumarán ahora a la ya de por sí alta complejidad de las enfermedades crónicas graves, lo que plantea una nueva gama de retos a los que se enfrenta el pediatra, es decir, a enfermedades crónicas como obesidad, diabetes tipo 2, síndrome metabólico, dislipidemias, etcétera, que se presentaban comúnmente en los adultos y que ahora se presentan también en los niños. Esto sugiere que, en el futuro inmediato, deberá estudiarse si existen y cómo se dan estas asociaciones y el impacto potencial en la implementación de diversas intervenciones terapéuticas habituales en los pacientes críticos, así como el abordaje para la prevención y manejo de las comorbilidades. En conjunto, lo anterior obliga a contemplar la adopción de nuevas y específicas medidas para el manejo general de esta subpoblación de enfermos en las Unidades de Terapia Intensiva Pediátrica.
Agradecimientos
A las licenciadas en Nutrición: Vanessa Hernández Rosiles, Nalleli López Contreras, Betzabé Salgado Arroyo, Ana María Cruz Hernández e Isela Núñez Barrera, adscritas del Servicio de Nutrición del HIMFG. A las alumnas de la Especialidad en Nutrición Clínica Pediátrica, Internados y Servicios Sociales, licenciadas en Nutrición: Gina Sacal Ariolesky, Mayra Lilian Núñez Sánchez, Úrsula Isabel Crabtree Ramírez, María Guadalupe Machado Carrión, Nora Elia Díaz Santamaría, Wendy Rodríguez Rodríguez, Yenni E Cedillo Juárez y Adela Librero Pereda.
REFERENCIAS
1. Skillman HE, Wischmeyer PE. Nutrition therapy in critically ill infants and children. J Parenteral Enteral Nutr 2008;32:520-534. [ Links ]
2. Javid PJ, Jaksic T. The critically ill child. En: Walker WA, Watkins JB, Duggan C, eds. Nutrition in Pediatrics. Basic Science and Clinical Applications. Ontario, BC: Decker; 2003. pp. 790-798. [ Links ]
3. Waterlow JC. Classification and definition of protein-calorie malnutrition. Br Med J 1972;3:566-569. [ Links ]
4. Waterlow JC. Note on the assessment and classification of protein-energy malnutrition in children. Lancet 1973;2:87-89. [ Links ]
5. Pollack MM, Ruttmann UE, Wiley JS. Nutritional depletions in critically ill children: association with physiologic instability and increased quantity of care. J Parenteral Enteral Nutr 1985;9:309-313. [ Links ]
6. Hulst J, Joosten K, Zimmermann L, Hop W, van Buuren S, Büller H, et al. Malnutrition in critically ill children: from admission to 6 months after discharge. Clin Nutr 2004;23:223-232. [ Links ]
7. Leite HP, Isatugo MK, Sawaki L, Fisberg M. Anthropometric nutritional assessment of critically ill hospitalized children. Rev Paul Med 1993;111:309-313. [ Links ]
8. Mesquita M, Iramain R, Chávez A, Ávalos S, Duarte A. Estado nutricional en la Unidad de Cuidados Intensivos Pediátricos: ¿influye sobre la morbi-mortalidad? Pediatr (Asunción) 2008:35:88-94. [ Links ]
9. Oláiz-Fernández G, Rivera-Dommarco J, Shamah-Levy T, Rojas R, Villalpando-Hernández S, Hernández-Ávila M, Sepúlveda-Amor J. Encuesta Nacional de Salud y Nutrición 2006. Cuernavaca, México: Instituto Nacional de Salud Pública; 2006. Disponible en: http://www.insp.mx/ensanut/ensanut2006.pdf [ Links ]
10. Gutiérrez JP, Rivera-Dommarco J, Shamah-Levy T, Rojas R, ViIlalpando-Hernández S, Franco A, et al. Encuesta Nacional de Salud y Nutrición 2012. Resultados Nacionales. Cuernavaca, México: Instituto Nacional de Salud Pública; 2012. Disponible en: http://ensanut.insp.mx/informes/ENSANUT2012ResultadosNacionales.pdf [ Links ]
11. World Health Organization. WHO Child Growth Standards: Length/height-for-age, weight-for-age, weight-for-length, weight-for-height and body mass index-for-age. Methods and development. Ginebra; 2006. Disponible en: http://www.who.int/childgrowth/standards/technical_report/en/ [ Links ]
12. Kuczmarski RJ, Ogden CL, Guo SS, Grummer-Strawn LM, Flegal KM, Mei Z, et al. 2000 CDC growth charts for the United States: methods and development. Vital and Health Statistics 2002;246. Disponible en: http://www.cdc.gov/growthcharts/2000growthchart-us.pdf [ Links ]
13. World Health Organization. Physical Status: the use and interpretation of anthropometry. Report of a WHO Expert Committee. Technical Report Series No. 854. Ginebra; 1995. Disponible en: http://whqlibdoc.who.int/trs/WHO_TRS_854.pdf [ Links ]
14. World Health Organization. WHO Child Growth Standards. France: World Health Organization; 2006. Disponible en: www.who.int/childgrowth/en. 2006. [ Links ]
15. De Girolami DH. Fundamentos de Valoración Nutricional y Composición Corporal. Argentina: El Ateneo; 2003. p. 332. [ Links ]
16. World Medical Asociation. Declaración de Helsinki de la Asociación Médica Mundial. Principios éticos para las investigaciones médicas en seres humanos. Octubre, 2008. Disponible en: www.wma.net/es/30publications/10policies/b3/17c_es.pdf [ Links ]
17. Secretaría de Salud. Reglamento de la Ley General de Salud en Materia de Investigación para la Salud. Disponible en: http://www.salud.gob.mx/unidades/cdi/nom/compi/rlgsmis.html [ Links ]
18. Flores-Huerta S, Klunder-Klunder M, Muñoz-Hernández O. Physical growth and nutritional status of Mexican infants from newborn to two years of age. Salud Publica Mex 2012;54(suppl 1):S82-S89. [ Links ]
19. De Souza-Menezes F, Leite HP, Koch-Nogueira PC. Malnutrition as an independent predictor of clinical outcome in critically ill children. Nutrition 2012;28:267-270. [ Links ]
20. Macías-Rosales R, Vásquez-Garibay EM, Larrosa-Haro A, Rojo-Chávez M, Bernal-Virgen A, Romo-Rubio H. Secondary malnutrition and overweight in a pediatric referral hospital: associated factors. J Pediatr Gastroenterol Nutr 2009;48:226-232. [ Links ]














