Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Boletín médico del Hospital Infantil de México
versión impresa ISSN 1665-1146
Bol. Med. Hosp. Infant. Mex. vol.69 no.6 México nov./dic. 2012
Caso clínico
Acrodermatitis enteropática
Acrodermatitis enteropathica
Marco Antonio Toxtle Román,1 Ana Elena Hernández Arroyo2
1 Servicio de Pediatría, Hospital Regional de la Huasteca, Secretaria de Salud, Huejutla.
2 Residente de Pediatría, Hospital General de Pachuca, Hidalgo, México.
Autor de correspondencia:
Dr. Marco A. Toxtle Román
Correo electrónico: drmatr@hotmail.com
Fecha de recepción: 17-02-12.
Fecha de aceptación: 18-06-12.
RESUMEN
Introducción. La acrodermatitis enteropática es una patología rara, pero de fácil manejo y gran relevancia clínica. Debe ser diagnosticada de manera adecuada y oportuna. Se presenta en lactantes con la siguiente triada clínica: dermatitis acral, diarrea y alopecia. Se deberá iniciar tratamiento con zinc, incluso desde un primer nivel de atención, ya que la respuesta clínica es inmediata y sin secuelas.
Caso clínico. Se reporta el caso de un lactante mayor con desnutrición crónica, talla baja y retraso psicomotor, así como grandes lesiones cutáneas descamativas, simétricas y diseminadas, y alopecia total, que ingresó al Hospital Regional de la Huasteca, en Huejutla, Hidalgo, México. Se sospechó de manera clínica en acrodermatitis enteropática, por lo que se determinaron los niveles séricos de zinc y se realizó una biopsia cutánea. Se obtuvo mejoría clínica desde las primeras dos semanas de tratamiento.
Conclusiones. El tratamiento con sulfato de zinc a dosis de 2-5 mg/ kg/día presenta efectos clínicos inmediatos, con remisión completa de la sintomatología.
Palabras clave: acrodermatitis enteropática, zinc.
ABSTRACT
Background. Acrodermatitis enteropathica is a rare but easy to manage condition but with great clinical relevance. The condition must be diagnosed properly and timely. We present an infant with the following clinical triad: acral dermatitis, diarrhea and alopecia. Zinc treatment should be initiated, even from a primary care level. Clinical response is immediate and without sequelae.
Case report. We present the case of an infant with chronic malnutrition, short stature, psychomotor retardation and large symmetrical scaly skin lesions with disseminated alopecia totalis. The patient was admitted to the Hospital Regional de la Huasteca, Huejutla, Hidalgo. Acrodermatitis enteropathica was suspected in the clinic and serum zinc and skin biopsy were carried out. Clinical improvement was obtained from the first 2 weeks oftreatment.
Conclusions. Treatment initiation with zinc sulfate at a dose of 2-5 mg/kg/day has immediate clinical implications with complete symptom remission.
Key words: acrodermatitis enteropathica, zinc.
"No se diagnostica lo que no se piensa, y no se piensa lo que no se conoce."
INTRODUCCIÓN
La acrodermatitis enteropática (AE) es una rara enfermedad autosómica recesiva provocada por una alteración en la absorción de zinc a nivel de duodeno y yeyuno. Responde rápidamente con un suplemento adecuado de zinc en la dieta.1 El defecto genético ha sido mapeado en el locus 8q24.3 del cromosoma humano, en el gen identificado como Slc39a4, que codifica para el transportador de zinc (Zip4).1-4
El diagnóstico se realiza por medio de la presentación clínica, junto con la histopatología y pruebas de laboratorio.3 Su forma de presentación se caracteriza por una triada clínica: dermatitis acral, alopecia y diarrea (Figura 1).5 La queilitis angulary paroniquia constituyen manifestaciones precoces de la enfermedad.6

En este trabajo se presentó el caso de un lactante mayor portador de AE que presentaba un cuadro clínico característico, cuya evolución y pronóstico fueron favorables.
CASO CLÍNICO
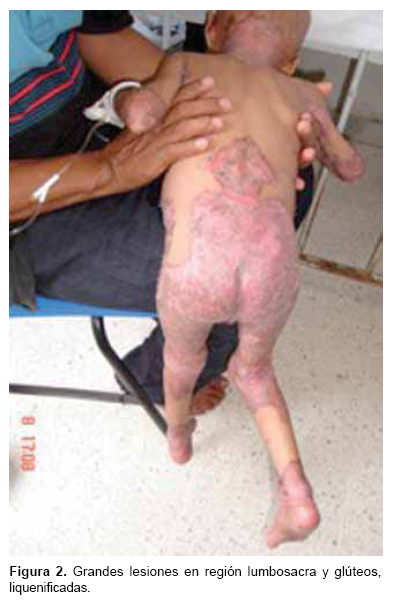
Se trató de un paciente masculino lactante mayor, que al momento de su ingreso contaba con 2 años y 10 meses de edad. Proviene de un nivel socioeconómico bajo. Es producto de madre de39 años de edad, G III, P III, embarazo no deseado, control prenatal regular, no refirió ingesta de hierro y acido fólico. Gestación a término de 40 semanas de gestación, culminando con parto eutócico en un primer nivel de atención. Peso al nacer 2,500 g, talla 48 cm. Se desconoce Apgar. Con respecto al desarrollo psicomotor, presentó sostén cefálico (2 m), sonrisa social (5 m), sedestación (8 m), bipedestación (9 m), deambulación (1 año 6 m) solo con ayuda. Pobre desarrollo de lenguaje (bisílabos). Fue alimentado al seno materno por un año. Ablactación a base de frutas y verduras a partir de los 4 meses de edad. Integrado a la dieta familiar al año de edad. Al suspender la lactancia materna (un año de edad) inició con queilitis angular y lesiones eritematosas, simétricas, bien delimitadas, asociadas con erosiones, costras y exudado en cara, cuello, región lumbosacra (Figura 2) y extremidades, de entre 5 y 10 cm de diámetro y que abarcaron las zonas de flexión (Figura 3). También presentó paroniquia y onicodistrofia (Figura 4). Posteriormente, se agregó alopecia total de cuero cabelludo, cejas y pestañas (Figura 1).


A nivel gastrointestinal, cursó con periodos intermitentes de diarrea desde el año y medio de edad, con datos clínicos de malabsorción y fallo de medro. Neurológicamente, alternaba con episodios de irritabilidad, apatía y tristeza.
Recibió múltiples tratamientos previos en un hospital de primer nivel de atención, a base de amoxicilina, hidrocortisonay baños coloidales, sin mejoría.
Al momento de su ingreso al Hospital Regional de la Huasteca es valorado por el servicio de urgencias con los siguientes diagnósticos: síndrome febril de una semana de evolución (38-39°C), dermatosis generalizada, diarrea aguda manifestada por 5-6 evacuaciones disminuidas de consistencia, acompañadas de moco, sin sangre. Desnutrición crónica desde el año de edad.
Se solicitó valoración a nuestro servicio de pediatría, por la sospecha de acrodermatitis enteropática con la tríada clínica de alopecia, diarrea crónica y dermatitis acral y periorificial, así como cambios en su estado de ánimo, alternando con períodos de apatía e irritabilidad.
Exploración física
Peso 7,500 g, talla 80 cm, perímetro cefálico 49 cm. Paciente masculino con edad aparente menor a la cronológica, irritable y asustado, busca la protección de la madre.
Cráneo sin exostosis ni hundimientos, con alopecia total, que incluye cejas y pestañas. Ojos simétricos, pupilas isocóricas y normorrefléxicas, fotofobia, conjuntivitis y blefaritis, pabellones auriculares bien implantados, coanas permeables. Cavidad oral con paladar íntegro. Lesiones eritematosas, simétricas, exudativas y descamativas en cara, cuello, región periorbitaria y peribucal, que abarcan mejillas. Presenta de manera característica queilitis angular (Perléche). Labios secos y mucosas mal hidratadas (Figura 1). Tórax normolíneo, con gran lesión eritematosa y liquenificada en región lumbosacra (Figura 2), de aproximadamente 12 cm de diámetro. Las lesiones abarcan el área del pañal, la región inguinal y glútea, así como zonas hiperqueratósicas en áreas de flexión de miembros pélvicos y torácicos (Figura 3), paroniquia y onicodistrofia (Figura 4). Se aprecian lesiones impetiginizadas en cara y área del pañal. A nivel cardiopulmonar sin agregados patológicos. Abdomen blando y depresible sin visceromegalias, ni lesiones. Extremidades hipotróficas. Clínicamente presentaba datos de desnutrición de tercer grado con 45% de déficit ponderal.
Laboratorios
BHC. Hb 12.3 g/dl, Hto 38.5%, Leucos 32,800, Plaquetas 219,000.
QS. Glucosa 70.5 mg/dl, Urea 18.2 mg/dl, Creat 0.5 mg/dl.
EGO. Con 38-40 leucos p/campo, Bact +, Elitros 0/2 p/c.
ES. Na 134.7 mEq/L, K 5.6 mEq/L, Cl 108 mEq/L.
PFH. Alb 3.36 g/dl, Prot total 5.55 g/dl, TGO 23 U, TGP 26 U, FA 348 U.
Citología Fecal. Azúcares reductores positivo, tinción gram cocos gram positivos (+), bacilos gram neg (+), PMN 69%, Amiba en fresco positivo, Quistes E. histolytica (+).
Niveles séricos de Zinc 41 mg/dl (valores normales 50-120 mg/dl).
Biopsia cutánea (coxal izquierdo)
Se observó la pérdida del epitelio de revestimiento epidérmico. La basal mostró depósitos de melanina con sustitución por incontables eritrocitos y leucocitos polimorfonucleares infiltrando la pared. En la lámina propia existen nodulos de linfocitos y células plasmáticas. Se reportó como dermatosis crónica intensa inespecífica, asociada a incontinencia melanínica.
Tratamiento
Para la corrección de su estado hídrico, se administró un bolo de cristaloides a 20 ml/kg/dosis y líquidos párenterales al50 ml/kg/día.
Se inició la cobertura antibiótica con dicloxacilina a dosis de 50 mg/kg/día para cubrir las lesiones impetiginizadas, con franca mejoría (Figuras 5 y 6).


En cuanto a la recuperación de su estado nutricional, se manejó con dieta hipercalórica e hiperproteica a razón de 800 kcal. Se suplemento con Pediasure por dos semanas y se inició con oligoelementos parenterales.
Su cuadro de infección de vías urinarias y síndrome diarreico se cubrió con amikacina a dosis de 21 mg/kg/ día y metronidazol a 30 mg/kg/día.
Las lesiones cutáneas se manejaron con sulfato de zinc tópico en forma de fomentos 3 veces al día y aceite de almendras dulces. A nivel del área del pañal se agregó, de manera empírica, miconazol tópico por la sospecha clínica de probable candidiasis cutánea. Para la corrección del déficit de zinc se inició con sulfato de zinc a dosis de 5 mg/kg/día vía oral. Se observó mejoría desde las primeras dos semanas de inicio del tratamiento (Figura 7).

Se continuó con la vigilancia en la consulta externa en forma mensual por 6 meses, con administración de sulfato de zinc a 5 mg/kg/día. Presentó crecimiento de cabello y recuperación de la alopecia en cejas y pestañas un mes y medio después del inicio del tratamiento (Figura 8). También incrementó de peso en forma notable. Registró un peso de 12,600 g (PC 10) y talla de 85 cm (PC 3).

DISCUSIÓN
La acrodermatitis enteropática primaria es una rara enfermedad autosómica recesiva, debida al déficit o inexistencia de un ligando de zinc a nivel intestinal.7,8 Su presentación es de 1:500,000 casos en lactantes, con un riesgo de transmisión de padres a hijos de 1:4. No tiene predilección por raza o sexo.3,9 La edad más frecuente de inicio de los síntomas es en los primeros meses de vida, inmediatamente después de la sustitución de la leche materna por leche de vaca.6 Su presentación clínica es muy aparatosa, con lesiones dermatológicas muy características, cuyo tratamiento es bastante sencillo, a base de sulfato de zinc. Se logra la recuperación completa de las lesiones cutáneas y del estado nutricional (Figura 9).10

Dado que la leche materna tiene una mejor biodisponibilidad de zinc en relación a la leche de vaca, la lactancia materna tiene una función protectora, lo que justifica la presentación clínica después de su interrupción.6,11,12 Las funciones del zinc se han organizado en tres categorías: catalítico, estructural y regulador.3
La deficiencia de zinc puede causar retraso en el crecimiento, disfunción del sistema inmune, hipogonadismo masculino, lesiones en la piel y trastornos neurológicos en los seres humanos.2,13
Debemos de pensar en esta enfermedad, toda vez que nos encontremos frente a un paciente con las características de alopecia, diarrea y dermatitis acral y periorificial.
Dentro de los diagnósticos clínicos diferenciales que se deben de considerar se encuentran las siguientes: pelagra, dermatitis seborreica, candidiasis diseminada, hipovitaminosis, deficiencia de ácidos grasos y deficiencia de isoleucina.
El examen histopatológico de piel puede ser útil para descartar patologías como la dermatitis de contacto y dermatitis seborreica. Sin embargo, el diagnóstico es esencialmente clínico.6
Puede existir también déficit de zinc secundario o adquirido por diversas causas, como prematurez, nutrición parenteral, enfermedades renales, insuficiencia pancreática, uso de diuréticos, infecciones, síndromes de malabsorción, cirugía intestinal, dietas ricas en fitatos y calcio, neoplasias.6
Se debe destacar la importancia de realizar el diagnóstico clínico y corroborarlo con niveles séricos de zinc, e iniciar el tratamiento en forma oportuna, incluso desde un primer nivel de atención, ya que los niveles séricos de zinc se normalizan rápidamente una vez iniciado el suplemento. La duración del tratamiento es prolongada y, frecuentemente, debe mantenerse de por vida.14,15
Este caso llama mucho la atención por las lesiones cutáneas crónicas y aparatosas que presentaba, el tiempo de evolución y la edad del paciente; incluso se llegó a confundir con inmunodeficiencias o procesos neoplásicos. Presentaba, además, queilitis angular y paroniquia características, los cuales constituyen manifestaciones precoces de AE primaria, así como lesiones en los pliegues de las extremidades, que no se observan en la AE adquirida.6
Nuestro paciente evolucionó rápidamente, con una recuperación completa de su estado nutricional, de las lesiones cutáneas, con crecimiento de cabello y mejoría clínica en su desarrollo psicomotor. Coincide con los casos que se han reportado en la literatura en los que se observa una mejoría clínica evidente, inmediatamente después de iniciar el suplemento con zinc. Sin embargo, existe un número limitado de casos reportados de lactantes mayores, como el caso de nuestro paciente, probablemente porque no se sospecha el diagnóstico o este se hace de una manera tardía.
Por último, se debe mencionar que no se necesitan grandes recursos diagnósticos y terapéuticos, sino más bien sospechar en la enfermedad e iniciar manejo de manera oportuna en cualquier nivel de atención.
Agradecimientos
Se agradece la participación de los doctores Jazibe Sahira Moreno Castillo (Departamento de Enseñanza), Jorge Luis Ortuño Miranda (Servicio de Cirugía) y Erasmo García Juárez (Servicio de Laboratorio).
REFERENCIAS
1. Wang K, Zhou B, Kuo YM, Zemansky J, Gitschier J. A novel member of a zinc transporter family is defective in acrodermatitis enteropathica. Am J Hum Genet 2002;71:66-73. [ Links ]
2. Dufner-Beattie J, Weaver BP, Geiser J, Bilgen M, Larson M, Xu W et al. The mouse acrodermatitis enteropathica gene Slc39a4 (Zip4) is essential for early development and heterozygosity causes hypersensitivity to zinc deficiency. Hum Mol Genet 2007;16:1391-1399. [ Links ]
3. Maverakis E, Fung MA, Lynch PJ, Draznin M, Michael DJ, Ruben B, et al. Acrodermatitis enteropathica and an overview of zinc metabolism. J Am Acad Dermatol 2007;56:116-124. [ Links ]
4. Küry S, Dréno B, Bézieau S, Giraudet S, Kharfi M, Kamoun R, et al. Identification of SLC39A4, a gene involved in acrodermatitis enteropathica. Nat Genet 2002;31:239-240. [ Links ]
5. Rubio I, Ascione I, Glaussiuss G, Salmentón M. Acrodermatitis enteropática. Arch Pediatr Urug 2001;72:298-302. [ Links ]
6. Bressan G, Oliveira V, Parolin L, Taniguchi K, Giraldi S. Acrodermatitis enteropática: descripción de siete casos y revisión de la literatura. Dermatol Pediatr Lat 2006;4:211-216. [ Links ]
7. Moynahan EJ. Letter: acrodermatitis enteropathica: a lethal inherited human zinc-deficiency disorder. Lancet 1974;2:399-400. [ Links ]
8. Avellaneda CF, Cruz CM, Palacio CA. Acrodermatitis enteropática, un reto diagnóstico. Reporte de un caso y revisión de la literatura. Rev Fac Med 2009;17:150-154. [ Links ]
9. Van Wouwe JP. Clinical and laboratory assessment of zinc deficiency in Dutch children. A review. Biol Trace Elem Res 1995;49:211-225. [ Links ]
10. Sandström B, Cederblad A, Lindblad BS, Lönnerdal B. Acrodermatitis enteropathica, zinc metabolism, copper status, and immune function. Arch Pediatr Adolesc Med 1994;148:980-985. [ Links ]
11. Coelho S, Fernandes B, Rodrigues F, Reis JP, Moreno A, Figueiredo A. Transient zinc deficiency in a breastfed, premature infant. EurJ Dermatol 2006;16:193-195. [ Links ]
12. Prasad AS. Zinc: an overview. Nutrition 1995;11(suppl 1):93-99. [ Links ]
13. Prasad AS. Zinc deficiency. BMJ 2003;326:409-410. [ Links ]
14. Álvarez P, Pais ME, Hernández M, Soliani A, Garcia-Díaz R. Acrodermatitis enteropática. Arch Argent Pediatr 2007;105:536-538. [ Links ]
15. Radja N, Charles-Holmes R. Acrodermatitis enteropathica— lifelong follow-up and zinc monitoring. Clin Exp Dermatol 2002;27:62-63. [ Links ]














