Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Boletín médico del Hospital Infantil de México
versión impresa ISSN 1665-1146
Bol. Med. Hosp. Infant. Mex. vol.69 no.2 México mar./abr. 2012
Caso clínico patológico
Adolescente con lupus eritematoso sistémico y síndrome de anticuerpos antifosfolípido
Systemic lupus erythematosus and antiphospholipid antibody syndrome in an adolescent patient
María del Rocío Maldonado Velázquez,1 Sandra Enciso Peláez,2 María Argelia Escobar,3 Rosa Delia Delgado Hernández,4 Gisela Abigail Monroy Prado5
1 Jefe del Servicio de Reumatología, Hospital Infantil de México Federico Gómez, México D.F., México
2 Residente de Reumatología, Hospital Infantil de México Federico Gómez, México D.F., México
3 Departamento de Patología, Hospital Infantil de México Federico Gómez, México D.F., México
4 Departamento de Radiología, Hospital Infantil de México Federico Gómez, México D.F., México
5 Residente de Dermatología, Hospital Infantil de México Federico Gómez, México D.F., México
Autor de correspondencia:
Dra. María Argelia Escobar
Correo electrónico: bcnhim20091@hotmail.com
Fecha de recepción: 02-02-12.
Fecha de aceptación: 29-03-12.
SESIÓN CLINICOPATOLÓGICA A-10-52
RESUMEN DE LA HISTORIA CLÍNICA
Adolescente femenino de 14 años de edad que acude a consulta externa con cefalea y vómitos.
Antecedentes heredofamiliares. Madre de 42 años que vive en unión libre, analfabeta, comerciante, sin toxicomanías, sana. Padre falleció, se desconoce la causa. Tiene siete hermanos, cinco vivos y sanos y dos fallecidos, sin conocer la causa.
Antecedentes no patológicos. Son originarios del estado de Oaxaca, residentes del Estado de México. Habitan casa propia con agua y luz, y no conviven con animales. La paciente está integrada a la dieta familiar, aunque a su ingreso se observa que es deficiente en cantidad y calidad. Su desarrollo psicomotor es adecuado para la edad; es analfabeta. Se desconoce el esquema de vacunación.
Antecedentes perinatales y patológicos. La madre no recordó los antecedentes perinatales. Negó antecedentes transfusionales, quirúrgicos y traumáticos. Acudió con el médico particular por padecimiento de dos meses de evolución con artralgias, mialgias, astenia, adinamia e hiporexia. No especificó el tratamiento. Acudió al hospital de segundo nivel por dolor torácico, fiebre y tos productiva de dos semanas de evolución. La imagen radiológica con radiopacidad basal y borramiento del ángulo costo-diafragmático izquierdo. En la tomografía de tórax se observó derrame pleural y pericárdico escaso. Se realizó el drenaje y se obtuvieron 740 mL de líquido seroso. Se encontró anemia normocítica, normocrómica y alteración en la función renal.
Padecimiento actual. De 12 horas de evolución con cefalea de inicio súbito, progresiva, punzante, holocraneana, de intensidad 6/10 que progresó a 9/10, y vómitos en cinco ocasiones, gastroalimentario, en abundante cantidad, precedido de náusea y arqueo. Tratamiento previo con prednisona 60 mg/m2SC/día, captopril 1 mg/kg/dosis, furosemide 2 mg/kg/día, hidroxicloroquina 4.5 mg/kg/ día, omeprazol 1 mg/kg/día, azatioprina 2.3 mg/kg/día. En la exploración física se encontró peso de 42.5 kg, talla de 145 cm, FC 167/min, FR 28/min, TA 130/85 mmHg, temperatura de 39°C, llenado capilar 3 seg, Glasgow 14/15. Paciente femenino de edad aparente similar a la cronológica, pálida, hipoactiva, con facies de Cushing, bien hidratada, poco cooperadora. Normocéfala, sin hundimientos ni exostosis. Fondo de ojo no valorable por falta de cooperación. Conductos auditivos con abundante cerumen, faringe hiperémica. Tórax con adecuados movimientos de amplexión y amplexación, disminución de vibraciones vocales en región basal de hemitórax derecho, submatidez a la percusión con hipoventilación basal derecha. Hemitórax izquierdo sin alteraciones. Ruidos cardíacos rítmicos de adecuada intensidad y frecuencia, sin agregados. Abdomen sin alteraciones. Genitales Tanner III. Extremidades con fuerza y sensibilidad conservada, con hiperreflexia, Babinsky bilateral, rigidez de nuca voluntaria, Kernig y Brudzinski negativos.
Laboratorio y gabinete. Se realizaron los estudios de laboratorio y gabinete al ingreso (Cuadro 1).
Radiografía (RX) de tórax. Radiopacidad basal derecha con borramiento del ángulo costofrénico y cardiofrénico.
Manejo. Ayuno, soluciones de base 1,200 mL/m2SC/ día, glucosa/sodio 2:1 y potasio 30 mEq/m2SC/día, furosemide 2 mg/kg/dosis c/12 hs, paracetamol 15 mg/kg/ dosis PRN, omeprazol 0.5 mg/kg/dosis c/24 hs, captopril 1.1 mg/kg/dosis c/24 hs, losartán 1.1 mg/kg/dosis c/24 h, ceftriaxona 75 mg/kg/día c/8 h, amikacina 15 mg/kg/día c/24 h, hidrocortisona 180 mg/m2SC/día c/8 h.
Presentó movimientos tónicoclónicos generalizados en una ocasión. En la TAC de cráneo se encontró atrofia cortico-subcortical, adecuada diferenciación de sustancia gris y blanca, disminución generalizada del calibre de la vasculatura, arrosariamiento discreto de la arteria cerebral media izquierda. Por deterioro neurológico, se realizó intubación orotraqueal y punción lumbar con presión de apertura de 30 mmHg (Cuadro 2).
14-08-10. Reumatología. Inició gammaglobulina humana 2 g/kg/dosis en infusión, trimetroprimsulfametoxazol (TSX) 150 mg/m2SC/día. Infectología. Amplió cobertura con ceftriaxona 100 mg/kg/día c/12 hs, vancomicina 60 mg/kg/día, ampicilina 300 mg/kg/día. TA 76/40 mmHg. Inició norepinefrina 0.1 mcg/kg/min. Ingresó a terapia intensiva pediátrica.
20-08-10. Angioresonancia. Probable infarto hemorrágico en el territorio de la cerebral posterior, isquemia cerebral occipital bilateral; con realce en los giros por probable hipoperfusión, vasculitis arterial de la cerebral media bilateral. Reumatología. Sugirió iniciar heparina de bajo peso molecular 1 mg/kg/día c/12 hs.
26-08-10. Cirugía Tórax y Endoscopia. Realizó gastrostomía y traqueostomía por daño neurológico e intubación prolongada, sin complicaciones. EGG: severa disfunción generalizada. Neurología. Paciente con automatismo respiratorio, apertura espontánea de ojos, pupilas reactivas de 3 mm, indiferencia al medio, movilidad espontánea escasa de extremidades superiores, pérdida de tono flexor y extensor de extremidades inferiores. No cumplía con el tiempo requerido para determinar estado vegetativo.
31-08-10. Hb 6.6 g/dL. Hematocrito 18.4%. Se transfundió concentrado eritrocitario. Presentó deterioro ventilatorio por decanulación por lo que se cambió de tubo en T a fase III de ventilación, con colocación de cánula por orificio de traqueostomía. Reumatología. Probable actividad lúpica. Indicó pulsos con metilprednisolona a 30 mg/kg/bolo (3) y en forma posterior hidrocortisona 40 mg/m2SC/día. Infectología. Formas invasivas en orina con levaduras y pseudomicelios, inició caspofungina 70 mg/ kg/día para impregnación y 50 mg/kg/día para mantenimiento. Urocultivo: Candida albicans. Galactomananos: negativo. Inmunofluorescencia de Secreción Bronquial: Pneumocistis jirovecci.
08-09-10. Por deterioro ventilatorio se incrementaron parámetros del ventilador (Cuadro 3). RX Tórax: infiltado bilateral, borramiento costodiafragmático derecho. Se realizó toracocentesis, drenando 15 mL de líquido serohemático. Presentó fuga del 50% por cánula de traqueostomía. Se realizó intubación orotraqueal.
09-09-10. Sesión Comité de Ética: Neurológico sin mejoría, apertura ocular nula, sin interacción con el medio. EEG : disfunción generalizada grave. Faltaban cinco días para cumplir criterios de estado vegetativo. Se dio de alta de UTIP e ingresó a piso. Se acordó proporcionar cuidados paliativos, evitar ensañamiento terapéutico y apoyo psicológico y tanatológico.
10-09-10. Ingresó a medicina interna. Medicina del Dolor. Indicó buprenorfina 3 mcg/kg/dosis en infusión y midazolam 4 mcg/kg/min en infusión. Cursó con hipotensión, aún sin tratamiento antihipertensivo, y sangrado en sitios de punción, hematuria microscópica, sangrado por cánula y evacuaciones melénicas, se suspendió enoxaparina. FC 77/min, FR 24/min, TA 52/20 mmHg, Temp 35.5°C, Llenado Cap 3 seg.
13-09-10. 18:50 h. Paciente sin respuesta a estímulos, ausencia de esfuerzo respiratorio, frecuencia cardiaca y pulsos, trazo de actividad cardíaca isoeléctrico.
CASO CLÍNICO
Presentación del caso (Dra. Rocío Maldonado)
El caso que nos ocupa el día de hoy corresponde a un paciente femenino de 14 años de edad, que proviene de un medio socioeconómico y cultural muy bajo. Esto jugó un papel importante en la evolución de su padecimiento, por lo que es importante comentar este aspecto. Solicitamos el comentario de Trabajo Social.
Comentario de Trabajo Social (Lic. Nelly Moreno)
Se trata de una menor de sexo femenino de 14 años 3 meses de edad, originaria de Oaxaca y residente del Estado de México, con un hogar reconstituido, padre finado y madre en unión con una segunda pareja, que sufre de maltrato físico y se encarga de la manutención de la familia, ya que tiene 2 hijos más. La pareja es ayudante de albañil, con un salario mínimo. No cuenta con redes de apoyo. Vive en hacinamiento, tiene una hermana en detención por homicidio imprudencial. La madre tiene actitud pasiva con respecto al tratamiento de su hija. La pareja no aporta para cubrir los tratamientos. Se dio apoyo de acompañamiento a la familia y se coordinó el apoyo de medicamentos y alimentación.
Comentario de Radiología (Dra. Rosa Delia Delgado Hernández)
Se cuenta con una tomografía de un primer ingreso del 29 de junio de 2010, en fase simple y contrastada, donde se observa la acentuación de los espacios subaracnoideos a nivel fronto-parietal y datos de hemorragia. En fase contrastada hay rectificación de vasos de cerebral media, arrostramiento que podría corresponder a proceso inflamatorio. En la radiografía de tórax existe borramiento del ángulo costodiafragmático en relación a presencia de líquido pleural, silueta cardiaca con aumento de tamaño, aumento del botón pulmonar, cefalización del flujo, patrón intersticial difuso, lo cual esta en relación con enfermedad pulmonar de etiología múltiple, además de la elevación de diafragmas asociada a hepatomegalia. En el ultrasonido renal el tamaño de los riñones es normal, la relación corticomedular está perdida, con cambios inflamatorios relacionados a una patología inmunológica.
En relación con su segundo internamiento el 14 de agosto de 2010, cuenta con una placa de tórax, donde se observa elevación de los hemidiafragmas con borra- miento y pérdida de la relación. En la interfase escaso líquido, hepatomegalia, engrosamiento del intersticio. En la placa del día 20 de agosto persiste el aumento en el intersticio, hay una cánula, un catéter y velamiento de los senos. La tomografía de cráneo simple, sin hemorragia ni hematomas. Presencia de zona de isquemia parietal, probablemente necrosis cortical, pérdida de interfase, hay adelgazamiento de vasos, arrostramiento profundo e inflamación igual a probable vasculitis en vasos grandes y medianos. La radiografía de tórax muestra infiltrado en intersticio por distress de etiología múltiple. Del centro a la periferia, zona radiopaca en lóbulo inferior derecho de etiología múltiple, zonas hiperperfundidas, radiopacidad generalizada del lado izquierdo y cardiomegalia.
Comentario de Reumatología (Dra. Sandra Enciso Peláez, residente)
Adolescente femenino con talla baja para la edad, aunque se desconoce la talla blanco familiar para considerarla patológica. Tiene un IMC de 17.8, entre los percentiles 10 y 25, lo que indica un peso adecuado para la talla. Es analfabeta, de estrato socioeconómico y cultural bajo en un núcleo familiar disfuncional. Se desconoce el estado de las inmunizaciones.
Se le conoce desde marzo de 2010 por la consulta externa de Reumatología. Se sospecha de lupus eritematoso sistémico (LES). Se solicitaron estudios complementarios y se le citó a los tres días para revaloración, pero no acudió.
Cuenta con antecedentes de hospitalización previa en un hospital de segundo nivel, cinco semanas después, por hipertensión arterial sistémica y crisis convulsivas probablemente provocadas. Fue referida a esta institución cumpliendo los criterios de clasificación según el Colegio Americano de Reumatología para lupus eritematoso sistémico (LES), que son los siguientes: 1) renales: proteinuria en rangos nefróticos; 2) serositis: derrame pleural y antecedente derrame pleural que requirió drenaje; 3) artritis: rodillas, tobillos; 4) inmunológicos: anti-DNA positivo a títulos muy altos; 5) anticuerpos antinucleares positivos: por inmunofluorescencia indirecta patrón homogéneo a títulos altos.1 Además, presentó hipergamaglobulinemia a expensas de IgG e hipocomplementemia. También actividad de la enfermedad caracterizada por derrame pleural y nefritis lúpica, que se logró estadificar, por medio de la biopsia renal, como una glomerulonefritis (GMN) clase IV, según la OMS. Recibió tratamiento con gamaglobulina, bolos de metilprednisolona (MPN) y el primer bolo de ciclofosfamida (CFM).
Se perdió el seguimiento. Acudió hasta el 13 de agosto 2010 para recibir el segundo bolo de CFM, el cual se difirió. Ingresó 24 horas después.
Con base en los hallazgos reportados en la historia clínica, se integraron los siguientes síndromes:
• Síndrome emético. De 12 horas de evolución, acompañado de náusea y arqueo.
• Síndrome infeccioso. Documentado por fiebre a su llegada a urgencias. Pudo ser secundario a un proceso infeccioso o actividad de la enfermedad de base. Resultados de laboratorio con leucocitosis, elevación de la velocidad de sedimentación globular y procalcitonina.
• Síndrome encefálico. Por alteración del estado de conciencia, cefalea y presencia de crisis convulsivas.
• Síndrome de neurona superior motora. Con base en hiperreflexia, Babinski y, aunque no se documentó en la exploración física, esperaríamos encontrar hipertonía.
• Síndrome convulsivo. Por la presencia de crisis convulsivas tónico clónicas generalizadas.
• Síndrome de hipertensión intracraneana. Ante la presencia de una paciente con cefalea, vómito y deterioro del estado neurológico, aunque no está descrita en la historia clínica una exploración del fondo de ojo, se esperaría encontrar papiledema.
• Síndrome de respuesta inflamatoria sistémica. Con base en la fiebre, leucocitosis, taquicardia y frecuencia respiratoria (las dos últimas por arriba de 2 desviaciones estándar de las esperadas para la edad).
• Síndrome de derrame pleural incompleto. Se documenta por la disminución de las vibraciones vocales y la submatidez a la percusión. La radiografía de tórax muestra borramiento de los ángulos costofrénico y costodiafragmatico derecho. El síndrome estrictamente está caracterizado por matidez a la percusión y la disminución de los movimientos de amplexión y amplexación.
• Síndrome anémico. Documentado por la palidez y la taquicardia de tipo normocítica normocrómica.
• Síndrome nefrótico. Caracterizado por hipertensión arterial sistémica sobre la percentil 95 para la edad, con un examen general de orina con hematuria y eritrocituria y proteinuria en rangos nefróticos.
• Síndrome de insuficiencia renal. Por una tasa de filtración glomerular de 49.8 mL/m2SCD, elevación de la creatinina e hiperuricemia, sin retención de azoados.
• Síndrome de deprivación social. Por vivir en una entorno de pobreza severa y crónica, analfabetismo familiar, falta de compromiso y responsabilidad del adulto que está encargado de la paciente, reflejado por el pobre apego al tratamiento farmacológico, y a la falta de seguimiento a sus consultas (definido por la Academia Americana de Pediatría, en abril del 2010).
Al integrar los diagnósticos sindromáticos, se realizaron los siguientes diagnósticos nosológicos
• Encefalitis infecciosa. Con base en un cuadro agudo de fiebre, cefalea, náusea y vómito, síndrome encefálico, síndrome de cráneo hipertensivo. Progresó rápidamente a crisis convulsivas y deterioro del estado de alerta, el cual requirió protección de la vía aérea con intubación orotraqueal.
De los exámenes de laboratorio se obtuvo evidencia de leucocitosis a expensas de segmentados, velocidad de sedimentación globular alta, procalcitonina (PCT) alta. La punción lumbar presentó una presión de apertura de 30 mmHg. El análisis citoquimico resultó con hiperproteinorraquia, hipoglucorraquia, leucocitosis a expensas de polimorfonucleares. Gram sin tinción, tinta china negativa, cultivos para tuberculosis negativos. Sin aislamiento en líquido cefalorraquídeo (LCR). La angiotomografia del cráneo con disminución del calibre de los vasos de forma generalizada y arrosariamiento de la arteria cerebral media.
Está claramente documentado que en pacientes con estado inmunocomprometido y alteración del estado de conciencia, se debe realizar una neuroimagen previa a la toma de muestra de LCR.2 Esto se realizó adecuadamente en nuestra paciente.
Asimismo, con base en un síndrome infeccioso y datos de respuesta inflamatoria sistémica, se realizó el diagnóstico de sepsis, con foco a nivel de SNC. Llama la atención que no se presentó aislamiento en el cultivo de LCR, únicamente el hemocultivo con aislamiento de Listeria monocytogenes.
Es importante recordar que el pronóstico del paciente en un contexto de sepsis y neuroinfección se debe iniciar el manejo antibiótico. En el caso que nos ocupa el día de hoy se escala terapéutica hasta después de obtener citoquímico, a dosis meníngeas y dejando ampicilina para la cobertura de Listeria monocytogenes.
Actividad del lupus eritematoso sistémico
1. Serositis. Está caracterizada por derrame pleural. Es la manifestación pulmonar más frecuente en pacientes con LES. Dentro de la escala de actividad de los pacientes con LES se le da un puntaje de 2.
2. Síndrome anémico. A pesar que no contar con la determinación de hemoglobina previa para compararla, y evidenciar descenso del hematocrito, se sospecha de hemólisis por la enfermedad. Tampoco se contó con la prueba de Coombs o reticulocitos corregidos. Esta posibilidad es muy baja debido a que las bilirrubinas y la deshidrogenasa láctica (DHL) se encuentran en rangos normales.
La anemia, que frecuentemente se asocia a LES hasta en 50% de los pacientes, es de tipo normocítica normocrómica, y está asociada a inflamación crónica. Cabe mencionar que, en el contexto de nuestra paciente con insuficiencia renal, la vida media del eritrocito es menor, y pueden existir deficiencias en la producción e inhibición de la actividad periférica de la eritropoyetina.
3. Nefritis lúpica clase IV. Está caracterizada por una glomerulonefritis proliferativa difusa endo y extracapilar, esclerosis global con medias lunas fibrocelulares, con IA 12/24 IC 6/12. El ultrasonido renal fue normal, lo que nos hace suponer que la evolución de la afección renal es relativamente reciente, acompañado de tasa de filtración glomerular 49.8mL/m2SCD. Se presentó progresión de la proteinuria y del sedimento urinario activo, a pesar de haber recibido manejo previo con bolos de MPN y CFM. También presentó hipertensión arterial, a pesar de triple esquema antihipertensivo.
Tuvo como factores de mal pronóstico para nefritis, como títulos muy altos de anti-DNA, IC mayor de 3 en la biopsia, retraso y abandono en el tratamiento y elevación de creatinina.
4. Probable neurolupus. Debido al déficit cognitivo, la presencia anticuerpos antinucleares con tinción homogéneo y citoplasmática en la inmunofluorescencia hacen suponer la presencia de un anticuerpo P ribosomal sugestivo de neurolupus. La angiotomografía con disminución del calibre de la vasculatura y arrosariamiento de la cerebral media izquierda, que evolucionó en la angioresonancia a vasculitis de la arteria cerebral media bilateral, con evidencia de un infarto isquémico con transformación hemorrágica a nivel de la circulación posterior. La Liga Europea de Enfermedades Reumatológicas (EULAR) publicó las recomendaciones para el manejo del lupus neuropsiquiátrico en agosto del 2010.3 Establecen que la afección a nivel del sistema nervioso ocurre en 50-60% durante el primer año de diagnóstico de LES, donde los factores de riesgo para desarrollarlo son la-actividad de la enfermedad a cualquier nivel y la presencia de anticuerpos antifosfolípido a títulos medio-altos. Al presentar un evento isquémico como manifestación de neurolupus, la recomendación es administrar bolos de CFM y altas dosis de glucocorticoides con un nivel de evidencia 3D.
Dentro de la fisiopatología del neurolupus destacan las anormalidades vasculares, ya que los vasos de pequeño calibre son los afectados con mayor frecuencia y se activan las células endoetaliales por medio de autoanticuerpos. Esto ocasiona la interrupción de la integridad de la barrera hematoencefálica, y la producción intratecal de mediadores de la inflamación como IL-6, interferón-α y TNFα.
5. Está descrito que la probabilidad de desarrollar un síndrome antifosfolípido secundario en una paciente con lupus activo en presencia de antiβ2GP1, anticardiolipinas y anticoagulante lúpico, se triplica. Esto sucedió con nuestra paciente de acuerdo con los criterios de Sapporo de 1996:4 presencia de títulos altos de IgM β2GPI, anticoagulante lúpico positivo y evidencia de infarto isquémico en el trayecto de la arteria cerebral posterior, acompañado de trombocitopenia y descenso abrupto del hematocrito y el territorio vascular arterial a nivel de sistema nervioso. Por lo que se sugiere iniciar con enoxaparina a dosis terapéuticas.
La paciente presentó LES desde su primer internamiento en el hospital de segundo nivel. Tenía datos de actividad lúpica, recibió manejo con glucocorticoides, pero no continuó con el seguimiento. A las cinco semanas reingresó con facies de Cushing, lo que reflejó que llevaba alrededor de cuatro semanas con prednisona a dosis altas. A pesar de ello, ya había deterioro de la tasa de filtración y con actividad lúpica caracterizada por serosistis. Presentó focos infecciosos a nivel pulmonar. Tenía emergencia hipertensiva, pero se desconocía el manejo recibido. Se debe recordar que si un paciente presenta hipertensión arterial sistémica, de acuerdo al Task Force, con cifras sistólicas y/o diastólicas por arriba de la percentil 95 y, además, evidencia de daño a órganos blanco se debe sospechar de una emergencia hipertensiva. La meta terapéutica es prevenir el daño a órganos blanco. La TA media debe reducirse 20-25% en periodos de 15 minutos a 3 horas. Posteriormente, dependerá del estado clínico y la rapidez con la que evolucione el incremento de la TA. No debe de realizarse una reducción rápida debido a que existe un mayor daño a órganos blanco. Se maneja con mantenimiento antihipertensivo y diurético de asa.
Se decidió iniciar pulsos de metilprednisolona a 30 mg/ kg/d, los cuales están indicados en casos de compromiso severo. El objetivo es lograr un efecto antiinflamatorio inmediato, minimizando la toxicidad relacionada al uso prolongado de esteroides y logrando mejoría clínica en corto tiempo. También se utilizó un inmunosupresor a base de azatioprina, un análogo de purina, con el objetivo de suprimir la inmunidad celular e inhibir la función e los monocitos. Los efectos inmunosupresores se logran al inhibir el crecimiento de los linfocitos T en la fase S del ciclo celular. La hidroxicloroquina, que es un antimalárico que inhibe la síntesis de DNA y RNA, además interfiere con el procesamiento de antígenos y modula la respuesta ocasionada por los complejos antígeno-anticuerpo, actuando como antioxidante, inhibiendo la actividad de la fosfolipasa e inhibiendo la quimiotaxis. Y se administró el primer bolo de ciclofosamida IV por la nefritis. Se egresó a la paciente.
Se recibió a la paciente cinco semanas después en malas condiciones generales, con fiebre, datos de respuesta inflamatoria y deterioro neurológico, con llenado capilar prolongado, ligeramente hipertensa, lo que complica la terapia de reanimación guiada por metas debido a que no se tenía cifra tensional basal en el contexto de quien se conocía: hipertensa y con triple esquema antihipertensivo. No se describen las características de los pulsos y no contamos en el resumen con gasometría que nos traduzca si es que existe repercusión metabólica. Se dejan soluciones de base por debajo de los requerimientos calculados por calorías metabolizadas, con aporte de electrolitos a requerimiento.
Probablemente la paciente hubiera sido candidata a haber iniciado con soluciones altas hipertónicas ante la posibilidad de edema cerebral, así como posición de la cabeza a 45 grados, eutérmia y euvolemia, para asegurar una presión de perfusión cerebral. Se dejó hidrocortisona a la equivalencia del manejo glucocorticoide, con la finalidad de evitar una supresión adrenal. Y se administró gamaglobulina ante el escenario de una paciente con datos de actividad lúpica, acompañada de neuroinfección. Se administró nuevamente gamaglobulina humana 2 g/kg/d.
El uso de gamaglobulina está bien documentado en pacientes con autoinmunidad, en presencia de enfermedad y de actividad de la enfermedad de base. Es útil para tratar ambas patologías porque presenta las siguientes características:
1. Las moléculas IgG infundidas se unen al receptor FC de las células diana, bloqueando el acceso a ellas y evitando que los autoanticuerpos se unan a dichas células
2. Funciona como inmunomodulador al unirse al receptor FC de linfocitos B y T, inhibiendo la síntesis de células B, regulando a los linfocitos T cooperadores y co-estimulando la fagocitosis
3. La IgG puede funcionar como un anticuerpo antiidiotipo, suprimiendo a los linfocitos B e inhibiendo la producción de autoanticuerpos patógenos
4. También actúa como antiinflamatorio, ya que regula la baja la producción de citocinas y mediadores proinflamatorios de monocitos y macrófagos, antagonizado a IL-1, alterando la solubilidad de los complejos inmunes en enfermedades autoinmunes y uniéndose de modo covalente al complemento, activándolo. Por otro lado, evita su unión a células endoteliales.
Posteriormente, evolucionó a choque séptico. Requirió apoyo vasopresor. Ingresó a la UTIP con evolución tórpida, además de que se agregó síndrome de anticuerpos antifosfolípido (SAAF). En el registro de pacientes pediátricos con antifosfolípido pediátrico, se ha estimado que 50% cursan con alguna otra enfermedad autoinmune de base. De este grupo, la enfermedad de base es lupus en 85% de los casos. En los pacientes con LES y manifestaciones clínicas como crisis convulsivas, eventos isquémicos transitorios, infartos cerebrales, corea, proteinuria, lesiones cutáneas necrozantes, livedo reticularis, fenómeno de Raynaud, anemia hemolítica, trombocitopenia, hipertensión arterial de difícil control, se debe descartar la presencia de un SAAF secundario.
Un metanálisis de pacientes pediátricos con LES, a quienes se investigó la prevalencia de los anticuerpos antifosfolípidos, describe una prevalencia de 44% para anticuerpo anticardiolipina (aCL), 40% para β2GPI y 22% para AL (anticoagulante lupus).5
Se considera que existen ciertos factores en los pacientes con LES que actúan como gatillo ante la presencia de los anticuerpos antifosfolípido para presentar la enfermedad. Esto se debe a que este comportamiento no se presenta en otras enfermedades autoinmunes con títulos altos de anticuerpos antifosfolípido. La especificidad es mayor para IgG aCL a títulos altos, pero se ha documentado la asociación de la presencia de β2GPI IgG o IgM a títulos medios altos y eventos trombóticos en pacientes lúpicos. Y se considera al anticoagulante lúpico positivo como el principal factor de riesgo adquirido para el desarrollo de trombosis. El sitio más común de trombosis a nivel venoso son los miembros pélvicos, y de trombosis arterial, el SNC.
La paciente presentó evolución tórpida a nivel neurológico con estado vegetativo definido por la alternancia del periodo de vigilia y sueño, el mantenimiento espontáneo de funciones circulatorias y respiratorias, la ausencia de respuestas motoras precisas y dirigibles, la ausencia de vocalización verbal, de respuesta a órdenes verbales, de movimientos oculares propositivos, incontinencia de ambos esfínteres, con EEG con disfunción severa. Se realizó gastrostomía y traqueostomía y se inició nutrición parenteral.
No mejoró el estado neurológico y presentó nuevamente actividad lúpica, caracterizada por el descenso del hematocrito, por lo que se indicaron bolos de MPN. Probablemente, la actividad se desencadenó por algún foco infeccioso por Candida álbicans a nivel urinario. Se trató con caspofungina. Presentó deterioro pulmonar por neumonía por Pneumocistis jirovecci. Se manejó con trimetroprima-sulfametoxazol. Cuchacovich y Gedalia realizaron una revisión de la patofisiología y del espectro clínico de infecciones en pacientes con LES.6 Encontraron que los principales factores asociados a infecciones graves fueron el tiempo de evolución del lupus, la persistencia de la actividad que no responde a manejo inmunomodulador, neurolupus, la presencia de nefritis, trombocitopenia aguda, neutropenia, los títulos altos de anti-DNA, CH50 bajo (hipocomplementemia), el uso crónico de glucocorticoides y el uso de ciclofosfamida.
Es importante recordar que estamos obligados a descartar una inmunodeficiencia asociada al LES. Para complicar el cuadro, no existe un estudio que demuestre con claridad el estado de inmunizaciones que estos pacientes pueden recibir, ya que se ha documentado la exacerbación de la enfermedad después de la aplicación de vacunas contra neumococo, toxoide tetánico, influenza B, hepatitis B, entre otras.
Nuestra paciente cursaba con varios de estos factores de riesgo, lo que explica el desenlace del caso
Siguió evolucionando mal. Se agregó sangrado del tubo digestivo, por lo que se suspende temporalmente la anticoagulación. Progresó el deterioro pulmonar, incremento de parámetros de ventilador, con placa de tórax compatible con neumonitis lúpica, aun en ventana terapeútica de la gamaglobulina, previa administración de pulsos de metilprednisolona. Se le administró un segundo pulso de CFM, a pesar de ser cuestionable, ya que la paciente se hubiera beneficiado más con recambios plasmáticos, que es el tratamiento de elección para compromiso pulmonar. También se hubiera evitado aumentar la inmunosupresión. Por último, se aisló Klebsiella pneumoniae resistente a cefepima en el cultivo de catéter. El esquema de antibiótico progresó a piperaclina tazobactam.
Se sesionó con el Comité de Ética y se acordó proporcionar los cuidados paliativos, evitando el ensañamiento terapéutico. Se subió a piso y se dejó con manejo para el dolor y sedación. Presentó hipotensión y coagulación intravascular diseminada. Falleció un mes después de su ingreso.
Diagnósticos finales
° Adolescente femenino con talla baja para la edad
° Lupus eritematoso sistémico
° Nefritis lúpica clase IV
° Síndrome de antifosfolípidos secundario
° Encefalitis infecciosa, probablemente secundaria a Listeria monocytogenes
° Sepsis con foco a nivel de SNC
° Infarto occipital derecho
° Vasoespasmo importante que compromete la circulación posterior
° Infarto cortical occipital
° Neumonía nosocomial por Pneumocistis jirovecci
° Infección de vías urinarias por Candida álbicans
° Infección relacionada a catéter por Klebsiella pneumoniae, resistente a cefepima
° Gastrostomía y traqueostomía
° Estado vegetativo
° Sangrado de tubo digestivo alto
° Coagulación intravascular diseminada
° Paro cardiorrespiratorio
Causa de la muerte: sepsis, con foco a nivel pulmonar relacionado a catéter, por Klebsiella pneumoniae.
Comentario de Patología (Dra. María Argelia Escobar Sánchez)
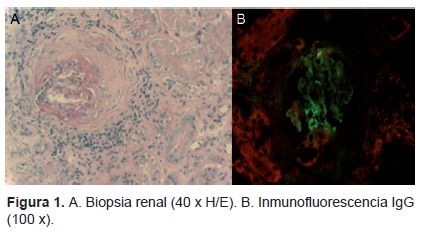
Biopsia renal. Se cuenta con una biopsia renal de la paciente, que contiene hasta 11 glomérulos, cinco totalmente esclerosados y seis con proliferación endo y extracapilar con formación de medias lunas celulares. A mayor aumento se observa mejor la proliferación endo y extracapilar con la formación de medias lunas fibrocelulares y trombos hialinos en la luz de los capilares glomerulares. Con la tinción de PAS se evidencia el material hialino en los capilares y en el intersticio hay cúmulos de infiltrado inflamatorio linfocitario. En los túbulos hay vacuolación isométrica y atrofia tubular en 10% de toda la biopsia. En la tinción de Masson es evidente la esclerosis total de algunos glomérulos y la formación de semilunas. En la tinción de plata se observa el doble contorno de las luces de los capilares glomerulares. Se realizó inmunofluorescencia y se encontró la presencia de depósitos granulares, en el mesangio y en los capilares glomerulares periféricos. Todos los inmunorreactantes fueron positivos. Con base en esto se realizó el diagnóstico de glomerulopatía o, más bien, nefropatía lúpica. Se diagnosticó glomerulonefritis proliferativa difusa endo y extracapilar con esclerosis global y formación de medias lunas fibrocelulares. Se clasificó como glomerulonefritis lúpica clase IV con actividad de 12/24 y cronicidad de 6/12 (Figura 1).
Hallazgos de la autopsia. No hay fotografía del habitus exterior de la autopsia. Pero el paciente presentaba una facies de Cushing, hirsutismo y petequias. Sabemos que estaba en tratamiento con esteroides. Los hallazgos están en relación con el lupus eritematoso sistémico y el síndrome de antifosfolípidos.
Riñones. Los riñones tuvieron un peso dentro del esperado. Hay pérdida de la relación corteza médula y la médula es intensamente congestiva. En este corte, podemos ver además la mucosa de la vejiga. No presentaba hemorragia masiva, solo hemorragia en capa. El daño en los riñones es más extenso que en la biopsia. La mayoría de los glomérulos presentan esclerosis total. Hay, además, aumento en el número de túbulos atróficos en la mayoría de los cortes que se incluyeron de ambos riñones. También se observa la presencia de trombos y esclerosis. La tinción de plata hace evidente estos cambios en los glomérulos, túbulos e intersticio. En la tinción de Masson, hay fibrosis intersticial además de atrofia tubular. En el momento de la autopsia se incluyeron cortes para inmunofluorescencia, en los cuales se observaron nuevamente depósitos de inmunoglobulinas en una forma granular, tanto en el mesangio como en las asas periféricas de los capilares glomerulares.
Piel. Se incluyeron cortes de piel donde se observan datos histológicos muy sutiles y no hay cambios importantes compatibles con LES. Sin embargo, en la inmunofluorescencia, hay una banda lúpica muy evidente, positiva para todos los inmunorreactantes, Ig G, Ig A, Ig M y fibrinógeno (Figura 2). Hay además serositis, otro hallazgo que apoya la actividad lúpica.

Pericardio. Se encontró con hemorragia extensa, tejido de granulación y edema, lo cual puede estar en relación con actividad lúpica o como evento final de choque.
Ganglios linfáticos. Se observa en los ganglios linfáticos mesentéricos hemorragia subcapsular. En el seno subcapsular, extensas áreas de necrosis. Hay pérdida total de la arquitectura. No se puede diferenciar la corteza de la paracorteza. A mayor aumento hay necrosis, cariorrexis, lo que se conoce como linfadenitis aguda necrosante o síndrome de Kikuchi asociado a lupus. Además de lo anterior, hay presencia de eritrocitos dentro de los macrófagos, es decir, hay un síndrome de activación macrofágica secundaria descrito en el LES. Hay trombos de fibrina y aumento en el número de células plasmáticas, una plasmocitosis reactiva que acompaña al LES.
Médula ósea. Se pueden observar parte de las trabéculas, y los espacios intertrabeculares con celularidad aproximada de 80 a 90%. Hay presencia de megacariocitos, serie mieloide y eritroide, sin alteraciones, que madura correctamente. Además de lo anterior, vemos la presencia de numerosas células plasmáticas. Tiene una plasmocitosis reactiva, tanto en la médula ósea como en el ganglio linfático. A mayor aumento podemos ver la presencia de sangrado, depósito de hemosiderina probablemente secundaria a transfusiones. No hay microorganismos. No hay aumento de la serie mieloide ni evidencia de una médula ósea reactiva a un proceso infeccioso sistémico.
Con base en estos hallazgos, la enfermedad principal es Lupus Eritematoso Sistémico y Síndrome Antifosfolípido.
Alteraciones concomitantes
° Glomerulonefritis proliferativa difusa endo y extracapilar, con esclerosis global y medias lunas fibrocelulares
° Nefropatía lúpica clase IV con actividad 12/24 y cronicidad 8/12
° Piel con banda lúpica
° Pericarditis aguda
° Linfadenitis aguda necrosante
° Depleción linfoide
° Plasmocitosis reactiva
° Síndrome de activación macrofágica, secundario
Otros hallazgos
Pulmones. Se encuentran a nivel de la cavidad torácica. Como se puede observar, esta fue la causa de la muerte. Tenemos un infarto hemorrágico que ocupa todo el lóbulo inferior del pulmón derecho (Figura 3). En los cortes seriados podemos ver la magnitud de este infarto hemorrágico secundario a la coagulopatía del síndrome antifosfolípido, no a una tromboembolia pulmonar. Se observa una cavitación llena de material hemorrágico con diámetro mayor de 4.5 cm. En el corte histológico, parte del parénquima pulmonar está conservado y la cavidad contiene eritrocitos y hemorragia reciente. Se puede ver la interfase entre las áreas mejor conservadas del pulmón y la hemorragia. En otras partes hay hemorragia intraalveolar. Ambos pulmones estaban completamente afectados. En las áreas mejor conservadas hay hiperplasia de los tabiques interalveolares y escaso infiltrado inflamatorio linfoplasmocitario, que habla de una probable neumonía intersticial en resolución. No hay evidencia, en ninguno de los cortes, de infección por Pneumocystis jirovecci. Tampoco de Klebsiella ni otro microorganismo. No hay datos de inflamación ni respuesta sistémica a un proceso infeccioso. Hay, además, formación de membranas hialinas, lo que indica un daño alveolar agudo, y trombos de fibrina en la microvasculatura de los pulmones (Figura 4).


Alteraciones concomitantes
° Infarto hemorrágico de 4.5 cm de diámetro en el lóbulo inferior derecho
° Hemorragia intraalveolar difusa bilateral
° Daño alveolar difuso
° Pleuritis crónica fibroadhesiva
° Hemotórax bilateral (180 mL D, 265 mL I)
° Status post toracocentésis
° Traqueitis aguda ulcerada
° Trombos de fibrina
Sistema nervioso central. Encontramos meninges y duramadre con numerosos coágulos adheridos (Figura 5). Se realizaron diferentes cortes a nivel del seno venoso y no se encontraron trombos. Los trombos estuvieron en la microvasculatura. Como deben realizarse todas las autopsias con enfermedades autoinmunes, principalmente LES, se disecó el polígono de Willis y se incluyeron todas las ramas de la arteria cerebral media, anterior y posterior. No se encontraron trombos en este nivel. El encéfalo tuvo un peso de 1,050 g contra un esperado de 1,400 g, es decir, es un cerebro disminuido en peso para la edad. Hay ensanchamiento de las circunvoluciones y pérdida de la relación entre la corteza y sustancia blanca, es decir, hay una atrofia cortical extensa. En el territorio de la arteria cerebral media a nivel de los lóbulos frontoparietales se observan datos de hemorragia y congestión, además de microinfartos en el resto del encéfalo. La porción infratentorial no mostró alteraciones microscópicas y los diferentes cortes muestran una congestión importante en el espacio subaracnoideo: Cabe mencionar que no hay infiltrado inflamatorio a nivel de las meninges ni microorganismos, pero se observan atrofia cortical importante, múltiples microinfartos en todo el encéfalo, vacuolización del neuropilo y gliosis reactiva. También se observa congestión de los vasos subaracnoideos, vacuolación y degeneración de la sustancia blanca. En otras áreas hay proliferación de astrositos, algunas neuronas hipóxicas y presencia de macrófagos, hay manguitos perivasculares de linfocitos, pero no puede afirmarse que sea un proceso infeccioso. Aunado a lo anterior, se observan trombos de fibrina en toda la microvasculatura del sistema nervioso central y neuronas hipóxicas. Todos los cortes que se muestran corresponden a las arterias cerebrales anterior, media y posterior, con todas sus ramas. No hay datos de vasculitis, ni trombosis, solamente congestión y microtrombos en los plexos coroides.

Alteraciones concomitantes
° Atrofia cerebral
° Encefalitis
° Múltiples microinfartos cerebrales antiguos supratentoriales
° Hemorragia subdural
° Trombos de fibrina en la microvasculatura del encéfalo
Hígado. El hígado pesó 50 g más de lo esperado. Únicamente se encontraron algunas áreas pálidas y otras con congestión. Histológicamente, la arquitectura está conservada. Solamente hay un poco de dilatación de los sinusoides.
Páncreas. Hay áreas de esteatonecrosis, tanto en el tejido adiposo del mesenterio como en el páncreas. Encontramos también la presencia de infiltración adiposa, tanto en el páncreas como en el corazón.
Tubo digestivo. En el tubo digestivo encontramos áreas de congestión y sangrado en capa en el estómago, tanto en el antro como en el cuerpo. Histológicamente no se encontraron alteraciones a nivel del esófago, del estómago o de los intestinos. Únicamente bandas de contracción en toda la musculatura lisa del tubo digestivo como un evento final del choque.
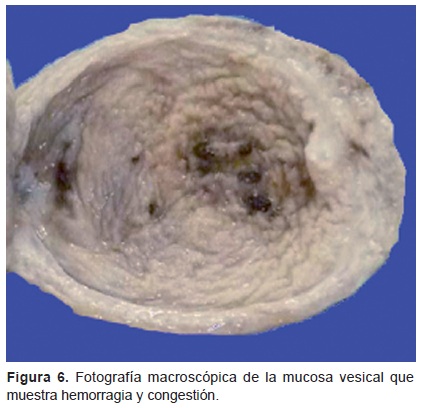
Vejiga. En la mucosa vesical se observó congestión como evento final de choque y miopatía visceral (Figura 6), además de la presencia de secreción en la luz de los conductos pancreáticos, secundaria a la deshidratación. Las gónadas se hallaron con congestión.
Se integraron los siguientes diagnósticos:
° Esteatonecrosis
° Infiltración adiposa multiorgánica
° Datos anatómicos de choque y coagulopatía
° Retención de secreciones
° Miopatía visceral
° Congestión multivisceral
° Trombos de fibrina y hemorragia
° Cultivos post mórtem de hígado, bazo, colon, intestino delgado, pulmones, LCR y hemoclutivo, negativos
Se consideró que la causa de la muerte es la actividad lúpica, además de la coagulopatía asociada al síndrome de antifosfolípido, que causó el infarto hemorrágico. La causa inmediata de la muerte fue el daño pulmonar, no el foco infeccioso.
Comentario de Reumatología (Dra. Rocío Maldonado) Existen muchas preguntas con relación a la frecuencia de la infección por Listeria en nuestro medio. Por tal motivo preguntamos a Infectología qué desencadenó esta infección en nuestra paciente.
Comentaro de Infectología (Dr. Sarbelio Moreno)
En la literatura se describe como uno de los principales patógenos de los pacientes inmunocomprometidos, ya que su mecanismo de defensa es de tipo linfocitos T dependientes. Por tanto, cualquier patógeno que comprometa este sistema puede desencadenar esta infección. Existen varias series de pacientes, principalmente adultos con lupus, donde se podría dividir en dos la era de la Listeria: una, adquirida vía oral por métodos defectuosos de refrigeración o pasteurización, aunque contamos con un sistema altamente eficaz de las mucosas para contenerla. Por eso, la mayoría de las veces no se observan a nivel intestinal. Los mecanismos de invasión peculiar aprovechan elementos de la mucosa intestinal para endocitar, atravesar la barrera y entrar al torrente sanguíneo. Tienen dos sitios de depósito, la placenta y el cerebro, que tan frecuente es que se encuentre en sangre y no en LCR es por su forma de difundir a través del macrófago. Este, una vez fagocitado, forma vacuolas y aprovecha elementos de estas para formar pseudoflagelos y de esta manera difunde a otros macrófagos. Por tanto, es más fácil recuperarlo en los hemocultivos que en SNC, recuperándose menos de 30%. El LCR es de características de meningitis bacteriana con alta cantidad de proteínas, alta celularidad con predominio de polimorfonuclares y, aunque no es tan frecuente que cause hipoglucorráquia como en nuestra paciente, a veces es muy difícil de identificar. Y esto se debe a que la profilaxis contra la Pneumocistis cubre a la Listeria, y a esto se atribuye que no se encuentre con tanta frecuencia. Lo que es importante es el tratamiento de elección, la ampicilina, que se utilizó muchas veces. Como la forma de diseminarse es intracelular por medio de macrófagos, donde se encuentra fuera del alcance de los beta-lactámicos, se recomienda que se agregue un aminoglucósido.
Comentario de Reumatología (Dra. Rocío Maldonado)
La evolución de la paciente fue muy tórpida. La afección al sistema nervioso fue el gatillo detonante de la mala evolución. Además, existió siempre la controversia de si la paciente se encontraba en estado vegetativo, desencadenante de todos los eventos. Todo ello fue muy probablemente influenciado por la presencia de un SAF, que posteriormente evolucionó a catastrófico. La pregunta es cual fue el mecanismo que desarrollo esto.
Comentario de Reumatología (Dr. Enrique Faugier)
El proceso pudo desencadenarse inicialmente por un evento séptico secundario a un estado procoagulante del paciente. Los criterios están bien definidos, pero hasta el momento es muy controversial la morbilidad del paciente pediátrico comparada con el adulto, en quién existen factores de riesgo como tabaquismo, obesidad, hipertrigliceridemia. Partiendo del síndrome catastrófico, se demostró con la autopsia la presencia de trombosis en al menos 3 órganos, en un periodo de por lo menos de una semana. La paciente estuvo bien manejada y se conoce que la mortalidad es de 50-90%, como fue en este caso.
Comentario de Reumatología (Dra. Rocío Maldonado)
Obviamente fueron varios los factores que llevaron a la muerte a la paciente. Sin embargo, previamente se desencadenó un estado vegetativo difícil de determinar por el tiempo necesario para confirmarlo. Por esto, es importante saber cómo se puede llegar a este diagnóstico.
Comentario de Neurología (Dr. Juan Hernández Aguilar)
Evidentemente esta paciente tenía una alteración generalizada con un compromiso neurológico importante, principalmente a nivel cortical. Para el diagnóstico de estado vegetativo se consideran criterios que van desde un estado mínimo de conciencia hasta la muerte cerebral. El estado vegetativo persistente se caracteriza porque hay ausencia de conciencia ausente, no hay experiencias, hay ciclo de sueño-vigilia, el paciente abre y cierra los ojos, respira normalmente, el EEG con alteraciones importantes. El pronóstico depende de la patología que lo condicione. El 63% de los pacientes en estado vegetativo sobreviven hasta por 8 años, evolucionando a muerte cerebral o mejoría. Son pacientes en los que no se sabe qué hacer. La paciente presentaba datos para sospechar el estado vegetativo, pero habría que esperar de 3-6 meses para hablar de un pronóstico definitivo y decir si iba a recuperarse.
Comentario de Reumatología (Dra. Rocío Maldonado)
De acuerdo con lo que se ha comentado anteriormente, es importante saber si hubo enseñamiento terapéutico en la paciente, por lo que habría que conocer qué procede en estos casos.
Comentario de Comité de Ética Médica (Dr. José Gamboa Marrufo)
De acuerdo con lo descrito, la paciente tenía un daño neurológico importante. Era candidata a los cuidados paliativos ya que se encontraba en estado agónico. No tuvo dolor hasta su fallecimiento. El cuidado paliativo termina con el duelo 4-6 meses después del fallecimiento.
REFERENCIAS
1. American College of Rheumatology. 1997 update of the 1982 American College of Rheumatology revised criteria for classification of systemic lupus erythomatosus. Disponible en: http://www.rheumatology.org/practice/clinical/classification/SLE/1997_update_of_the_1982_acr_revised_criteria_for_classification_of_sle.pdf#search="1997 revised criteria for classification of systemic lupus erythematosus" [ Links ]
2. Infectious Diseases Society of America. IDSA Practice Guidelines. Disponible en: http://www.idsociety.org/Guidelines_Patient_Care/ [ Links ]
3. Bertsias GK, Ioannidis JPA, Aringer M, Bollen E, Bombardieri S, Bruce IN, et al. EULAR recommendations for the management of systemic lupus erythomatosus with neuropsychiatric manifestations: report of a task force of the EULAR standing committee for clinical affairs. Ann Rheum Dis 2010;69:2074-2082. doi:10.1136/ard.2010.130476. [ Links ]
4. Wilson WA, Gharavi AE, Koike T, Lockshin MD, Branch DW, Piette JC, et al. International consensus statement on preliminary classification criteria for definite antiphosholipid syndrome: report of an international workshop. Arthritis Rheum 1999;42:1309-1311. [ Links ]
5. Avcin T, Cimaz R, Silverman ED, Cervera R, Gattorno M, Garay S, et al. Pediatric antiphospholipid syndrome: clinical and immunological features of 121 patients in an international registry. Pediatrics 2008;122:e1100-e1107. [ Links ]
6. Cuchacovich R, Gedalia A. Pathophysiology and clinical spectrum of infections in systemic lupus erythematosus. Rheum Dis Clin North Am 2009;35:75-93. [ Links ]
7. Jennette HC, Olson JL, Schwartz MM, Silva FG. Heptinstall's Pathology of the Kidney. Philadelphia: Lippicott Williams and Wilkins; 2007. [ Links ]














