Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Boletín médico del Hospital Infantil de México
versão impressa ISSN 1665-1146
Bol. Med. Hosp. Infant. Mex. vol.69 no.2 México Mar./Abr. 2012
Artículo de investigación
Resultados visuales en pacientes pediátricos con trasplante de córnea: reporte de 10 años de experiencia
Visual outcome in pediatric patients with corneal transplantation: results of 10 years experience
Mayeli Muñoz-Ocampo, Tania Yanet Valderrama-Atayupanqui, Oswaldo Manuel Aguirre-Luna, Manuel Rodríguez-Almaraz, Marco A. Ramírez-Ortiz
Servicio de Oftalmología, Hospital Infantil de México Federico Gómez, México D. F., México
Autor correspondencia:
Dr. Marco A. Ramírez-Ortiz
Correo electrónico: marco@unam.mx
Fecha de recepción: 09-01-12.
Fecha de aceptación: 22-03-12.
Resumen
Introducción. La realización de un trasplante corneal pediátrico (o queroplastia penetrante) representa un reto para el oftalmólogo, porque se presenta un alto índice de falla en el injerto y, comparados con adolescentes y adultos, los niños tienen un pronóstico visual menor. El objetivo de este estudio fue evaluar los resultados visuales en pacientes pediátricos sometidos a queratoplastia penetrante e identificar los factores que podrían influir en el rechazo corneal.
Métodos. Se realizó un estudio prospectivo, descriptivo y observacional en el que se evaluaron los resultados visuales. Se analizaron factores como la edad en el momento de la cirugía, la agudeza visual, el padecimiento que indicó la queratoplastia, si hubo rechazo corneal, antecedentes de glaucoma, retraso en el desarrollo psicomotor y ojo seco previo.
Resultados. De marzo 2001 a marzo 2011 se realizaron 47 queratoplastias en 39 pacientes (8 bilaterales). La edad los pacientes cuando se realizó la cirugía fue de 10.61 años. El tiempo promedio de seguimiento fue de 147 semanas. El diagnóstico más frecuente y con mejores resultados visuales fue el queratocono. El 62% de los pacientes (29 niños) mejoraron visualmente, 23.4 % no presentaron cambios y en 14.8% disminuyó su visión inicial. Presentaron rechazo corneal 22 ojos (46.80%), de los cuales 13 tuvieron una adecuada resolución con el tratamiento. Tres pacientes con rechazo no resuelto presentaban retraso en el desarrollo psicomotor; uno, glaucoma congénito y otro, ojo seco severo. Los pacientes con peor pronóstico visual y mayor probabilidad de rechazo fueron aquellos menores de 6 años, con disgenesias mesodérmicas y distrofias corneales hereditarias.
Conclusiones. La población pediátrica puede beneficiarse visualmente con una queratoplastia penetrante. En pacientes menores de 6 años, las genopatías y enfermedades oculares asociadas pueden influir negativamente en la evolución posterior al trasplante.
Palabras clave: trasplante corneal, queratoplastia, rechazo del injerto, agudeza visual.
Abstract
Background. Pediatric corneal transplant represents an ophthalmological challenge due to a high rate of graft failure. In comparison with adolescents and adults, children have a prognosis of less vision. The aim of this study was to evaluate visual results after pediatric penetrating keratoplasty (PPK) and to identify factors associated with graft rejection.
Methods. We carried out a prospective and descriptive study. Visual outcome was analyzed according to age at the time of surgery, visual acuity, corneal disease before PPK, development of graft rejection, glaucoma, previous dry eye and psychomotor development delay (PDD). Results. There were 47 PPK procedures performed in 39 patients (eight bilateral) between March 2001 and March 2011. Keratoconus was the most common corneal disease with the best visual outcome after PPK. Twenty nine patients (62%) had visual improvement, 23.4% remained visually unchanged and 14.8% decreased their initial visual acuity. Twenty two eyes (46.8%) presented graft rejection and of these, 13 had complete graft rejection resolution after treatment. Patients with previous history of PDD, congenital glaucoma and severe dry eye had unresolved graft rejection. Patients <6 years with anterior chamber cleavage syndrome and hereditary corneal dystrophies were associated with poorer final visual acuities.
Conclusions. Patients may improve their visual acuities with PPK. Children <6 years with history of systemic and ocular congenital eye diseases may represent those patient with the worst prognosis.
Key words: corneal transplantation, keratoplasty, graft rejection, visual acuity.
INTRODUCCIÓN
La realización de un trasplante corneal o queratoplastia penetrante (QPP) en niños representa un reto para el oftalmólogo, ya que existen múltiples factores que pueden dificultar su buena evolución. Entre los factores que intervienen en el fracaso de una QPP en este grupo de edad son la respuesta inflamatoria incrementada, la rápida vascularización de la córnea, si hay glaucoma asociado, las alteraciones congénitas asociadas en iris y pupila, la dificultad en la técnica quirúrgica (poca rigidez escleral), la córnea donadora con diámetro igual o mayor a 8 mm, si hay retraso mental, el lugar de residencia del paciente (cerca o lejos del hospital) y la mala adherencia al tratamiento.1 Debido a lo anterior, estos pacientes presentan un alto índice de falla en el injerto y un pronóstico visual menor comparado con adolescentes y adultos.
La principal indicación de la QPP en pacientes menores de 6 años es para evitar el desarrollo de ambliopía.2 De esto se deriva la importancia de la estimulación visual temprana,3 de un adecuado seguimiento posterior a la cirugía, de la rehabilitación óptica adecuada y de una buena relación médico-paciente.
Debido a que la QPP es un procedimiento poco frecuente en Pediatría, es escasa la literatura mundial acerca del pronóstico visual. Durante el 2010 se trasplantaron 1591 córneas en el país, de las cuales menos de 1% se realizaron en pacientes menores de 6 años.4 En 2001, en el Hospital Infantil de México Federico Gómez se realizó exitosamente la primera QPP en un paciente de 9 años de edad con diagnóstico de queratocono. En 2004 nuestra institución registró, ante el Centro Nacional de Trasplantes (CENATRA), el primer Banco de Ojos dedicado a la población pediátrica mexicana.
En este trabajo se describieron los resultados anatómicos y funcionales en la QPP de 10 años de experiencia, y analizamos los posibles factores pronósticos asociados a la adecuada evolución en el trasplante corneal en pacientes menores de 18 años.
MÉTODOS
Se incluyeron todos los pacientes sometidos a QPP durante el periodo que va desde marzo de 2001 a marzo de 2011 en el Hospital Infantil de México Federico Gómez, que fueran menores de 16 años al momento del trasplante. A todos los pacientes se les realizó un examen oftalmológico completo que consistió en la medición de la agudeza visual (AV), examen en lámpara de hendidura, oftalmoscopia indirecta y, en casos seleccionados, un ultrasonido modo B para evaluar estructuras del polo posterior.
Se realizó la medición de la agudeza visual (AV) preoperatoria y durante todas las revisiones oftalmológicas. Esta medición fue evaluada con el método de Snellen en mayores de 6 años; en preescolares, con el método HOTV y en lactantes y pacientes con retraso mental, con cartillas de Teller. Para el análisis estadístico, los valores se convirtieron a escala LogMAR de acuerdo con lo siguiente: no valorable = 6, no percepción de luz = 5, percepción de luz = 4, cuenta dedos = 3, 20/400 = 2, 20/200 = 1, 20/160 = 0.9, 20/125 = 0.8, 20/100 = 0.7, 20/80 = 0.6, 20/63 = 0.5, 20/50 = 0.4, 20/40 = 0.3, 20/32 = 0.2, 20/25 = 0.1, 20/20 = 0. La mejoría visual se definió como la ganancia de 2 líneas de visión o más; la agudeza visual sin cambios, como aquella que no se modificó, que disminuyó o que mejoró solamente una línea de visión; y el empeoramiento de la agudeza visual, como la que disminuyó en dos líneas de visión o más.
También evaluamos el lugar de procedencia del paciente. El Distrito Federal y el Estado de México se consideraron como ciudades circunvecinas al hospital y todos los demás estados como ciudades no circunvecinas.
En cuanto a las complicaciones posquirúrgicas inmediatas, se identificaron la filtración de humor acuoso a través de la herida quirúrgica, la dehiscencia de suturas y el absceso corneal.
En cuanto a los antecedentes previos al trasplante se identificaron aquellos pacientes con ojo seco severo, glaucoma congénito o retraso en el desarrollo psicomotor (RDPM).
El trasplante corneal se indicó para los casos de enfermedades degenerativas, como el queratocono; por alteraciones corneales congénitas, como la distrofia endotelial congénita hereditaria; por malformaciones congénitas del segmento anterior, por cicatrices ocasionadas por trauma ocular o por infecciones corneales, como la queratitis herpética. Todos los pacientes presentaron una AV ≤ 20/63 previa al trasplante.
La QPP fue realizada en todos los pacientes bajo anestesia general, con previa administración intravenosa de manitol al 20%. Se colocaron y fijaron anillos de Flieringa conjuntivo-esclerales. Se utilizaron trépanos de succión Hessburg-Barron para extraer la córnea afectada. Los diámetros del lecho receptor y la córnea donadora oscilaron entre 7.5 y 8.5 mm, respectivamente. Antes de la extracción de la córnea afectada se colocó, en la cámara anterior, solución viscoelástica (Healon®, Alcon Laboratories Forth Worth, Texas) que permaneció durante la sutura del injerto. Posteriormente se intercambió por solución salina balanceada. Finalmente, la córnea donada se suturó con puntos simples separados de nylon 10-0. Al finalizar la cirugía se aplicaron gotas de moxifloxacina tópica, se indicó acetato de prednisolona tópica cada dos horas por un mes con dosis de reducción y antibióticos tópicos cada 3 horas durante dos semanas. También se prescribió maleato de timolol al 0.5%, una gota cada 12 horas por un mes en aquellos pacientes con aumento de la presión intraocular postoperatoria. Los pacientes con antecedentes de queratitis herpética o datos de rechazo corneal agudo fueron tratados con inmunosupresores tópicos cada 6 horas (ciclosporina oftálmica al 0.05%). Todos los procedimientos fueron realizados por 3 cirujanos experimentados. El tejido corneal fue trasplantado a menos de 7 días posteriores a su obtención. En todos los pacientes, las suturas comenzaron a retirarse a partir del sexto mes de la cirugía.
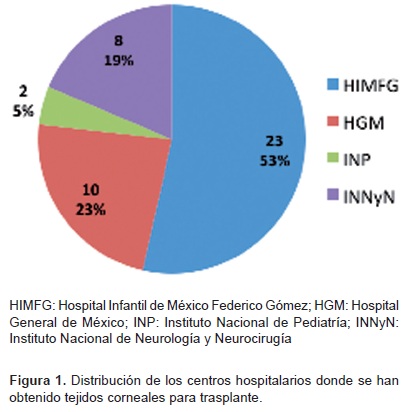
Las córneas fueron obtenidas por donación altruista de hospitales públicos del país; la mitad de ellas fueron obtenidas de las donaciones en nuestro hospital (Figura 1). En todos los casos, las edades de los donantes oscilaron entre los 3 y 50 años de edad. Después de la obtención, las córneas fueron preservadas en solución Optisol-GS (Bausch and Lomb Inc) y almacenadas en el área de Banco de Ojos del hospital a 4°C. A todas las córneas se les realizó un panel viral para descartar infecciones trasmisibles del tejido donador, así como la investigación de los antecedentes del paciente donador. Antes de la QPP se realizó el conteo de células endoteliales mediante el microscopio especular (Eye Bank Kerato Analyser and Software, Konan Medical Inc, Hyogo Japan), para verificar la viabilidad del tejido, es decir, que presentara más 2500 células endoteliales por mm2.
El rechazo corneal se definió como aquella opacidad en el tejido trasplantado secundario a una respuesta inmune. Se caracterizó por la presencia de alguno de los siguientes signos: depósitos endoteliales, edema corneal, infiltrados subepiteliales, línea de Khodadoust y celularidad en cámara anterior. El rechazo corneal resuelto fue considerado como aquel reversible con el tratamiento farmacológico. Este consistió en la prescripción de esteroides tópicos cada hora y esteroides transeptales cada semana, según la respuesta del paciente. En algunos fue necesaria la administración intravenosa de metilprednisolona.
El análisis de datos fue realizado utilizando estadística descriptiva con el paquete estadístico Stata 7.0 (Stata Corp, College Statation Texas, USA) y las gráficas con Excel (Microsoft Corporation, WA, USA).
El estudio estuvo enmarcado dentro de las normas éticas de acuerdo con la declaración de Helsinki. Para la identificación de los pacientes se manejaron códigos, por respeto a la confidencialidad de los mismos.
RESULTADOS
Se realizaron 49 queratoplastias penetrantes en 39 pacientes (ocho bilaterales). Dos pacientes fueron excluidos del estudio, ya que su seguimiento fue menor a 6 meses. La relación por sexo fue de 2.5:1, hombre-mujer. La edad promedio al momento de la cirugía fue de 10.61 años (rango de 10 meses a 17 años, desviación estándar 4.85). El seguimiento promedio fue de 147 semanas (rango 26-491 semanas, desviación estándar de 96 semanas). La causa más frecuente de la QPP fue el queratocono en 63.83% (30 ojos), seguido de distrofia corneal en 12.77% (seis ojos), queratitis herpética en 10.64% (cinco ojos), disgenesia de segmento anterior en 4.26% (dos ojos) y trauma en 4.26% (dos ojos). La causa menos frecuente fue la úlcera corneal en 2.13% (un ojo) y otras causas se presentaron en 2.13% (un ojo) (Figura 2).

Se observó mejoría visual en 61.7% de la totalidad de los pacientes. No se presentaron cambios en la AV en 23.4% y solo 14.8% tuvo disminución en la AV (Cuadro 1).

Con respecto al lugar de residencia, 71.87% de los pacientes que vivían en el área metropolitana registraron de mejoría visual (25 ojos), 25% no presentaron modificación en su AV (nueve ojos) y solo 3.1% (un ojo) presentó disminución de la AV. Por otra parte, 50% de los pacientes que residían fuera del área metropolitana tuvieron mejoría (seis ojos), 25% permaneció sin cambios y 25% disminuyó su AV.
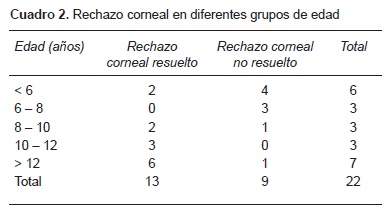
De un total de 47 QPP, 22 pacientes desarrollaron rechazo (46.80%): 27.2% se presentó en pacientes menores de 6 años, 13.63% en niños de 6 a 8 años, 13.63% en niños de 8 a 10 años, 13.63% en niños de 10-12 años y en mayores de 12 años 31.81% (Cuadro 2). En cuanto al diagnóstico, el queratocono presentó 54.5% de los rechazos; las distrofias corneales, 18%; la queratitis herpética, 9%; las disgenesias mesodérmicas, 9%; los traumas y las úlceras, 4.5% cada uno. El rechazo corneal fue resuelto satisfactoriamente con el tratamiento médico en 60% de los pacientes. Presentaron rechazo los tres pacientes con RDPM, un paciente con glaucoma congénito y los dos ojos con diagnóstico de ojo seco. Uno de ellos resolvió adecuadamente el rechazo y en el otro no se presentó respuesta favorable. Todos los pacientes con rechazo al trasplante presentaron opacificación total o parcial del injerto corneal. Durante el periodo de seguimiento, ningún paciente desarrolló perforación ocular o endoftalmitis asociada al procedimiento quirúrgico.
DISCUSIÓN
Uno de los objetivos más importantes del trasplante de córnea en niños es la mejoría en la agudeza visual. Por esto, es de gran importancia reconocer los factores que pueden influir en el pronóstico visual, así como el manejo temprano de la ambliopía. Ganekal y colaboradores han referido que la causa más común de los moderados o pobres resultados visuales de la QPP en niños es la ambliopía, que se presenta hasta en 80% de los casos.5 La ambliopía se desarrolla en pacientes que tienen afectada la transparencia de la córnea antes de los 7 años de edad. Es por esto que los trasplantes realizados en lactantes y preescolares tienen mal pronóstico visual, pues muchas veces los pacientes son referidos cuando ya existe una ambliopía profunda establecida. Además, estos pacientes tienen mayor riesgo de rechazo tal como se observó en nuestro estudio.
Limaiem y colaboradores reportaron en su estudio que cerca de la mitad de las córneas trasplantadas perdieron la transparencia después de un año de seguimiento.6 La importancia de la comunicación con el familiar del paciente y el apego al tratamiento, así como una selección cuidadosa y una corrección óptica son fundamentales para mantener la transparencia en el injerto.7
En nuestro estudio, el queratocono resultó ser la indicación quirúrgica más frecuente de la QPP en pacientes pediátricos. Patel y colaboradores reportaron una frecuencia del 67%,8 semejante a la que reportamos. Estos fueron los pacientes con mejor pronóstico visual. Por el contrario, los pacientes con disgenesias mesodérmicas fueron quienes presentaron mayor índice de rechazo no resuelto en nuestro estudio. Yang y colaboradores encontraron que, en la disgenesia como anomalía de Peters, un botón grande mayor de 8 mm y la vascularización en estroma corneal fueron factores predictivos de rechazo, independientes uno de otro.9 Las distrofias corneales, en las cuales el pronóstico visual es muy pobre, como lo reportaron Dandona y colaboradores,10 también poseen una alta asociación de rechazo, por las características estructurales del ojo y propias de las patologías. En estos padecimientos la sobrevida del injerto es limitada. De estos dos, el pronóstico de las disgenesias es peor que el de las distrofias.
La influencia del sitio de residencia del paciente en los resultados visuales nos muestra un mejor pronóstico visual para los pacientes que residen en el área metropolitana, probablemente porque tienen una vigilancia médica más estrecha. Se encontraron 22 rechazos, de los cuales nueve (40%) no pudieron resolverse. El número de rechazos no resueltos constituye 19% del total de procedimientos que realizamos. Esto concuerda con lo reportado por otras series similares.8,11 Los pacientes de menor edad presentan rechazo con mayor frecuencia y un menor índice de resolución. Los factores asociados con el rechazo no resuelto son la presencia de retraso en el desarrollo psicomotor, antecedente de glaucoma congénito, distrofia corneal hereditaria y disgenesias mesodérmicas. Los pacientes con estas condiciones presentaron un alto porcentaje de rechazo que no pudo resolverse con el tratamiento médico. Por lo tanto, la presencia de estas enfermedades debe constituir un antecedente importante en la decisión de realizar o no un trasplante corneal en pacientes pediátricos.
Los resultados de este estudio orientan acerca de qué tipo de pacientes deben reconsiderarse para una QPP, debido a que existe un alto riesgo de complicaciones y rechazo del tejido. Por lo tanto, deben realizarse una selección y evaluación cuidadosas del paciente que se someterá a QPP, como lo refieren Javadi y colaboradores.12 Con respecto al lugar donde se obtuvieron las córneas donadoras, podemos observar que aún son limitados tanto el número de donaciones como el de hospitales en los que existe el programa de donación, pues 53% de las córneas se obtuvieron en nuestra propia institución.
Nuestro estudio presenta limitaciones ya que no se consideraron aspectos, como la medición de la presión intraocular y la evaluación de la misma durante diferentes etapas de la evolución pre y posquirúrgica, como causas asociadas a la falla del trasplante. Existen otros factores que no se consideraron para su análisis en este trabajo y que se ha comprobado su importancia en el rechazo del injerto, como son el apego al tratamiento, el diámetro del lecho receptor, el tamaño del botón donador y el momento en el que fueron retiradas las suturas.
Podemos concluir que la población pediátrica con ciertas enfermedades de la córnea puede obtener beneficios visuales con una QPP. Sin embargo, los padecimientos congénitos y las enfermedades oculares asociadas (como el glaucoma y el RDPM) en pacientes menores de 6 años pueden influir negativamente en la evolución del trasplante. Se requiere analizar un mayor número de pacientes para identificar con exactitud la importancia de cada una de estas variables.
REFERENCIAS
1. Al-Ghamdi A, Al-Rajhi A, Wagoner MD. Primary pediatric keratoplasty: indications, graft survival, and visual outcome. J AAPOS 2007; 11: 41-47. [ Links ]
2. Reidy JJ. Penetrating keratoplasty in infancy and early childhood. Curr Opinion Ophthalmol 2001; 12: 258-261. [ Links ]
3. McClellan K, Lai T, Grigg J, Billson F. Penetrating keratoplasty in children: visual and graft outcome. Br J Ophthalmol 2003; 87: 1212-1214. [ Links ]
4. Centro Nacional de Trasplantes. Estadísticas. Disponible en: www.cenatra.salud.gob.mx. [ Links ]
5. Ganekal S, Gangangouda C, Dorairaj S, Jhanji V. Early outcomes of primary pediatric keratoplasty in patients with acquired, atraumatic corneal pathology. J AAPOS 2011; 15: 353-355. [ Links ]
6. Limaiem R, Chebil A, Baba A, Ben Youssef N, Mghaieth F, El Matri L. Pediatric penetrating keratoplasty: indications and outcomes. Transplant Proc 2011; 43: 649-651. [ Links ]
7. Comer RM, Daya SM, O'Keefe M. Penetrating keratoplasty in infants. J AAPOS 2001; 5: 285-290. [ Links ]
8. Patel HY, Ormonde S, Brookes NH, Moffatt LS, McGhee CN. The indications and outcome of paediatric corneal transplantation in New Zealand: 1991-2003. Br J Ophthalmol 2005; 89: 404-408. [ Links ]
9. Yang LL, Lambert SR, Drews-Botsch C, Stulting RD. Long-term visual outcome of penetrating keratoplasty in infants and children with Peters anomaly. J AAPOS 2009; 13: 175-180. [ Links ]
10. Dandona L, Naduvilath TJ, Janarthanan M, Ragu K, Rao GN. Survival analysis and visual outcome in a large series of corneal transplants in India. Br J Ophthalmol 1997; 81: 726-731. [ Links ]
11. García-Félix F, Calderón-Burruel DI, Tlacuilo-Para JA. Trasplante corneal pediátrico. Rev Mex Oftalmol 2008; 82: 24-27. [ Links ]
12. Javadi MA, Baradaran-Rafii AR, Zamani M, Karimian F, Zare M, Einollahi B, et al. Penetrating keratoplasty in young children with congenital hereditary endothelial dystrophy. Cornea 2003; 22: 420-423. [ Links ]














