Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Boletín médico del Hospital Infantil de México
versión impresa ISSN 1665-1146
Bol. Med. Hosp. Infant. Mex. vol.67 no.4 México jul./ago. 2010
Artículo original
Asociación entre prematuridad, bajo peso al nacer y lactancia materna exclusiva con rinitis alérgica, en niños de 2 a 7 años que acuden al Hospital Nacional Cayetano Heredia, Perú
Association among prematurity, low birth weight and exclusive breastfeeding with allergic rhinitis in 2 to 7 year-old pediatric patients from Hospital Nacional Cayetano Heredia, Peru
Walter Alfredo Goycochea Valdivia1, Carlos Martín Hidalgo Tunque1, Herminio Hérnandez Díaz1,2, Jorge Centeno Huaman3
1 Universidad Peruana Cayetano Heredia, Facultad de Medicina Alberto Hurtado
2 Médico Pediatra, Hospital Nacional Cayetano Heredia
3 Médico Otorrinolaringólogo, Clínica Médica Cayetano Heredia; Lima, Perú
Autor de correspondencia:
Dr. Walter Alfredo Goycochea Valdivia
Correo electrónico: alfgova@hotmail.com
Fecha de recepción: 12-02-09.
Fecha de aceptación: 12-02-10.
Resumen
Introducción. La asociación entre factores perinatales para el desarrollo de rinitis alérgica es controversial. El objetivo de este trabajo es determinar la asociación entre prematuridad, bajo peso al nacer y lactancia materna exclusiva con rinitis alérgica, en pacientes pediátricos que acuden al Hospital Nacional Cayetano Heredia (HNCH).
Métodos. Es un estudio tipo caso-control. Se realizó un cuestionario mediante entrevista directa a los padres para encontrar síntomas de rinitis alérgica, clasificando a los niños como casos y controles. El tamaño de la muestra fue de 366 niños, 122 casos y 244 controles (a= 5%; b= 20%). Se consignaron también los antecedentes de peso al nacer, edad de gestación y lactancia materna exclusiva con los padres; la información se corroboró con la historia clínica de los pacientes y la cartilla de control de crecimiento y desarrollo.
Resultados. Ingresaron 369 niños de 2 a 7 años que acudieron a consulta externa de pediatría del Hospital Nacional Cayetano Heredia, entre agosto del 2006 y junio de 2007; de estos, 156 cumplieron con los criterios de caso y 213 cumplieron con los criterios de controles. Se encontró una razón de momios (RM) de 0.53 (IC 95%, 0.35, 0.80, P=0.0025) para la asociación entre rinitis alérgica y lactancia materna exclusiva. La razón de momios para rinitis alérgica y bajo peso al nacer fue de 0.55 (IC 95%, 0.27, 1.12, P=0.0658) y para rinitis alérgica y prematuridad fue de 1.20 (IC 95%, 0.67, 2.17, P=0.5414). Se realizó, además, el análisis estratificado para la relación entre rinitis alérgica y lactancia materna exclusiva con las variables de antecedente de atopia familiar y de exposición temprana a humo de tabaco, se utilizó como prueba estadística la prueba de Mantel-Haenszel. Se encontró una razón de momios Mantel-Haenszel de 0.52 (IC 95%, 0.33, 0.78, P=0.0025) para la asociación entre rinitis alérgica y lactancia materna exclusiva con el antecedente de atopia familiar; y una razón de momios Mantel-Haenszel de 0.56 (IC 95%, 0.36, 0.84, P=0.0064) para la asociación entre rinitis alérgica y lactancia materna exclusiva con el antecedente de exposición temprana a humo de tabaco.
Conclusión. Nuestros resultados apoyan un efecto protector para rinitis alérgica en niños que reciben lactancia materna exclusiva; no se encontró asociación entre prematuridad y bajo peso al nacer con rinitis alérgica. Esta asociación protectora no se ve alterada por los antecedentes de atopia familiar ni de exposición temprana al humo del tabaco.
Palabras clave: rinitis alérgica, lactancia materna, prematuridad, bajo peso al nacer.
Abstract
Background. The association among perinatal factors for the development of allergic rhinitis is controversial. The aim of this study was to determine the association among prematurity, low birth weight, and exclusive breastfeeding with allergic rhinitis in pediatric patients from the Hospital Nacional Cayetano Heredia (HNCH).
Methods. We carried out a case-control study with a sample size of 366 children (122 cases and 244 controls) (a = 5%; b = 20%). A questionnaire was completed through direct interview with the parents to assess allergic rhinitis symptoms in order to classify the children as cases or controls. Previous medical history such as birth weight, gestational age and exclusive breastfeeding were entered and verified with the clinical chart of the patients as well as with the growth and development chart.
Results. There were 369 children included in the study aged 2 to 7 years. They were seen as outpatients at the Pediatric Service at HNCH between August 2006 and June 2007. Of these children, 156 met the criteria for cases and 213 were identified as controls. An odds ratio (OR) of 0.53 was found (95% CI 0.35-0.80, p = 0.0025) for the association between allergic rhinitis and exclusive breastfeeding. Also, an OR of 0.55 (95% CI 0.27-1.12, p = 0.0658) was found for allergic rhinitis and low birth weight and an odds ratio of 1.20 (95% CI 0.67-2.17, p = 0.5414) was found for allergic rhinitis and prematurity. A stratified analysis was executed to evaluate the relationship between allergic rhinitis and exclusive breastfeeding with a family history of atopy and early environmental tobacco smoke exposure. Mantel-Haenszel statistical test was used for this purpose: OR of 0.52 was found (95% CI, 0.33-0.78, p = 0.0025) for the association between allergic rhinitis and exclusive breastfeeding with family history of atopy. Mantel-Haenszel odds ratio of 0.56 (95% CI 0.36-0.84, p = 0.0064) was found for the association between allergic rhinitis and exclusive breastfeeding with early environmental tobacco smoke exposure.
Conclusions. Our results support a protective effect for allergic rhinitis in children who receive exclusive breastfeeding. We did not find any association between prematurity and low birth weight with the subsequent development of allergic rhinitis. The previously described protective effect is seemingly not altered by family history of atopy or early exposure to environmental tobacco smoke.
Key words: allergic rhinitis, exclusive breastfeeding, prematurity, low birth weight.
Introducción
Se sabe que las enfermedades atópicas ocurren aproximadamente en 20% a 30% de la población general y en el 10% a 15% de la población infantil.1 La rinitis alérgica (RA) se define como la inflamación de la mucosa nasal mediada por alérgenos, en individuos previamente sensibilizados, que produce molestos síntomas como rinorrea y congestión nasal.2,3 Presenta una alta prevalencia a nivel mundial en la población pediátrica (12% al 22%)1 y una incidencia variable, con un aumento en los países industrializados y en zonas urbanas.4-7 Por lo expuesto, esta enfermedad confiere un problema de salud pública ya que involucra importantes gastos en salud a nivel mundial, y también tiene un importante impacto sobre la calidad de vida de los individuos que la padecen. Se han diseñado diversos estudios para encontrar las causas y los factores de riesgo más importantes para el desarrollo de las enfermedades atópicas. La mayoría de los mismos se han enfocado en encontrar causalidad en factores ambientales y el tiempo en el que se inicia la exposición a estos, como se reporta en una revisión en el Reino Unido, donde se identifican como factores de riesgo para el desarrollo de la enfermedad: la pobre exposición a entidades infecciosas del tracto respiratorio durante los primeros años de vida, la exposición a dietas alergénicas, la predisposición genética y herencia familiar, y la exposición temprana a alérgenos comunes en sujetos predispuestos.4 Sin embargo, no consigna la importancia de los antecedentes perinatales, natales y postnatales, que deben tener relación directa por incidir en la etapa de formación del sistema inmune, la cual puede ser clave para el desarrollo de estas enfermedades. No hemos encontrado en la literatura estudios que relacionen edad de gestación y peso al nacer con el desarrollo de RA. Los efectos de la lactancia materna exclusiva (LME) en relación a la prevención de enfermedades alérgicas, aparte de las grandes ventajas y beneficios que presenta en los niños en los seis primeros meses de vida, han sido controversiales. Por mucho tiempo, diversos estudios han demostrado algunos efectos preventivos,8,9 y otros han fallado en demostrar estos efectos.10-12 Por lo anterior, nuestro objetivo es determinar la relación entre LME, bajo peso al nacer y prematuridad con RA. Es realmente importante conocer los resultados, pues nos permitirá establecer si estos realmente son un factor de riesgo para el desarrollo de enfermedades atópicas.
Métodos Diseño y Población
Este es un estudio tipo caso-control, con casos incidentes y controles hospitalarios (Figura 1). A pesar de que la evaluación de causalidad de la exposición tiene como diseño ideal el estudio de cohorte, se escogieron casos y controles por ser menor el tiempo y costo para el desarrollo del mismo. Además, se escogió este diseño por la capacidad de caracterizar simultáneamente los efectos de una variedad de posibles factores de riesgo del problema de salud que se estudia. Se calculó como tamaño de muestra, con un 95% de confianza y 80% de poder; en total se incluyeron 366 niños, 122 casos y 244 controles (2 controles por cada caso). El tamaño muestral se calculó estimando el porcentaje hipotético de exposición entre los controles y el porcentaje hipotético de exposición entre los casos para la variable con menor asociación (desarrollo de rinitis alérgica y bajo peso al nacer). Se realizó un muestreo por conveniencia, evaluándose niños mayores de 2 años y menores de 7 años que acudieron a la consulta externa pediátrica del Hospital Nacional Cayetano Heredia (HNCH), entre agosto del 2006 y junio de 2007.

Criterios de inclusión y exclusión
Para la selección de los casos se tomaron como criterios de inclusión: a) pacientes con una edad >2 años y <7 años; y b) pacientes con diagnóstico de RA determinado mediante el uso del cuestionario estandarizado para evaluar la presencia de RA y la clasificación según los criterios de la guía "Allergic Rhinitis and its Impact on Asthma" (ARIA). Asimismo, se consideraron los siguientes criterios de exclusión: a) pacientes con una edad ≤2 años, y ≥7 años; y b) pacientes que no tuvieron la cartilla de control de crecimiento y desarrollo otorgada por el Ministerio de Salud, o en los cuales no se tuvo accesibilidad a su historia clínica neonatal. Para la selección de los controles se tomaron como criterios de inclusión: a) pacientes varones y mujeres con una edad >2 años y <7 años; y b) pacientes varones y mujeres que no cumplieron con los criterios diagnósticos de RA tras la aplicación del cuestionario estandarizado. Para los controles se consignaron los siguientes criterios de exclusión: a) pacientes varones y mujeres con una edad ≤2 años, y ≥7 años; b) pacientes varones y mujeres con evidencia clínica o diagnóstico ya realizado de asma bronquial, dermatitis atópica o rinitis alérgica; y c) pacientes varones y mujeres que no tuvieron la cartilla de control de crecimiento y desarrollo otorgada por el Ministerio de Salud, o en los cuales no se tuvo accesibilidad a su historia clínica neonatal. Tanto para los casos como los controles se tomó como criterio de exclusión la presencia de enfermedades concomitantes, como enfermedades cardiovasculares, problemas endocrinológicos, obesidad infantil, enfermedades neurológicas crónicas, síndromes genéticos asociados a defectos físicos y alteraciones del desarrollo.
Definición de enfermedad (variable dependiente)
Para establecer el diagnóstico de RA se utilizó un cuestionario estandarizado internacionalmente y validado en nuestro medio, que fue empleado anteriormente en un estudio de prevalencia de RA en la ciudad de Lima, el cuestionario ISAAC (International Study of Asthma and Allergies in Childhood).5,13 Su valor predictivo positivo para atopia en niños con síntomas es de 63% cuando referían rinorrea acompañado de síntomas oculares, y de 67% cuando los síntomas aparecían durante períodos de polinización.7 El estudio SCARPOL validó el cuestionario ISAAC en una población de escolares con rinitis en Suecia (n=2954) comparado con la prueba cutánea de reacción. En esta evaluación, se determinó una especificidad del cuestionario del 77.5 al 97.6%, aunque una sensibilidad baja (2.6 al 42.7%).14 Existen cuestionarios más detallados, como los de Redline y cols. (sensibilidad de 83% y especificidad de 61% para diagnóstico de RA);15 a pesar de esto, preferimos utilizar el cuestionario ISAAC (Tabla 1) por haber sido ya validado en nuestro medio y por la experiencia de anteriores estudios realizados en nuestro país.

Metodología
Mientras el paciente esperaba su ingreso a la consulta externa, el entrevistador se acercaba y formulaba el cuestionario, previo consentimiento informado. Si los padres respondían afirmativamente la pregunta 1, se continuaba con el cuestionario. Si la respuesta era negativa, se consideraba que el paciente no presentaba rinitis y se finalizaba la entrevista, incluyéndolo como control. Si la segunda respuesta era afirmativa, se calificaba al paciente como portador de una historia compatible con rinitis no infecciosa y se continuaba con la siguiente pregunta. Si era negativa se descartaba la posibilidad de la presencia de RA en el paciente entrevistado. Si los padres respondían a las tres primeras preguntas de forma afirmativa se establecía el diagnóstico de RA y se consideraba al paciente como caso. Cuando las respuestas a las preguntas 1 y 2 fueran afirmativas, y la respuesta 3 negativa, se consideraba al paciente como portador de una historia sugestiva de rinitis no alérgica, no infecciosa, por lo que no era aplicable para el estudio y se excluía del mismo. Luego de haber respondido a las primeras 3 preguntas, se continuó resolviendo el cuestionario hasta el final. Una vez determinados los casos y los controles, se procedió a investigar los antecedentes de edad de gestación, peso al nacer; y LME con una encuesta directa (Tabla 2). Puesto que la memoria de los padres no es completamente confiable, se corroboraron sus respuestas en las cartillas de control de crecimiento y desarrollo que ofrece el Seguro Integral de Salud del Ministerio de Salud, donde se consignan estos antecedentes o revisando la historia clínica neonatal del niño. De no conseguirse la cartilla o la historia, se excluyeron a los pacientes del estudio.
Definición de exposición (variable independiente)
• Edad de gestación al momento del nacimiento. Se consideró como recién nacido prematuro todo aquel niño nacido con una edad de gestación <37 semanas; y como recién nacido de término todo aquel niño nacido con una edad ≥37 semanas y <42 semanas. En el HNCH se utiliza el método de CAPURRO para niños a término y el método de BALLARD para niños prematuros.
• Peso al nacer. Se consideró con bajo peso al nacer a todo aquel niño nacido con un peso <2500 g y como peso adecuado al nacer a todo aquel niño nacido con un peso ≥2500 g y <4500 g. En el HNCH se utiliza balanzas convencionales calibradas.
• Tiempo de lactancia materna exclusiva. Se consideró como lactancia materna exclusiva a aquel niño que recibió sólo leche materna durante los 6 primeros meses de vida, sin recibir algún otro suplemento o alimento como: leche artificial, agua, jugos, extractos, alimentos sólidos, entre otros. Se consideró como lactancia materna mixta todo aquel niño que recibió leche materna combinada, ya sea con leche artificial o agua, jugos, extractos, alimentos sólidos, entre otros. Para la variable de lactancia materna exclusiva, se consignó como punto de corte el tiempo de 6 meses que es la recomendación propuesta por la OMS. La variable en mención es completamente dependiente de la memoria de los padres del niño, por lo cual pudiera conferir una fuente de sesgo en el estudio; sin embargo, por tratarse de una experiencia que ocurre diariamente, la confirmación debería ser confiable.
Otras variables
Adicionalmente, se preguntó a los padres por antecedentes de enfermedades atópicas (rinitis alérgica, asma bronquial, dermatitis atópica) en padres y/o hermanos, así como la exposición temprana a humo de tabaco, considerando estos datos como factores ambientales y de herencia, para ser utilizados como parámetros de estratificación en el análisis estadístico.
• Antecedente de enfermedades atópicas (rinitis alérgica, asma bronquial, dermatitis atópica) en padres y/o hermanos. Se consideró como antecedente positivo todo aquel niño cuyo padre, madre y/o hermanos tengan como antecedente: diagnóstico de rinitis alérgica, asma bronquial, y/o dermatitis atópica. Se consideró como antecedente negativo todo aquel niño cuyo padre, madre y hermanos no tengan como antecedentes: diagnóstico de rinitis alérgica, asma bronquial, y/o dermatitis atópica. Se consideró sólo si uno de los familiares directos del paciente presentaba el antecedente; en caso de que hubiera más de uno, se excluía al paciente del estudio.
• Antecedente de exposición temprana a humo de tabaco. Se consideró como antecedente positivo todo aquel niño cuya madre hubiera fumado durante el embarazo, y/o exista exposición pasiva persistente al humo de tabaco en casa. Se consideró como antecedente negativo todo aquel niño cuya madre nunca hubiera fumado durante el embarazo, y cuando no hubiera historia de exposición pasiva persistente al humo de tabaco en casa.
Análisis estadístico
Se utilizó el programa OpenEpi 2.2 para determinar las medidas de frecuencias, utilizando la prueba de χ2 para determinar los intervalos de confianza, el test exacto de Fisher cuando la primera no era concluyente; y la prueba de χ2 de Mantel-Haenszel para el análisis estratificado. Se calculó la razón de momios (RM) para cada una de las variables independientes estudiadas y su relación con el desarrollo de la enfermedad RA. Posteriormente, se hizo el análisis estratificado con las variables de antecedente de atopia y exposición temprana al humo del tabaco como indicadores de cada subgrupo. Se dividieron los subgrupos entre los que presentaban esta variable y los que no la presentaban, analizando luego, dentro de los subgrupos, las variables de exposición a estudiar con el desarrollo de la enfermedad. Se prefirió el análisis estratificado sobre la regresión logística para el control de las otras variables, debido a que la segunda podría verse afectada por el antecedente de exposición temprana al humo de tabaco, ya que esta variable podría tener cierto grado de colinealidad con algunas de las variables estudiadas (edad de gestación y peso al nacer).
Resultados
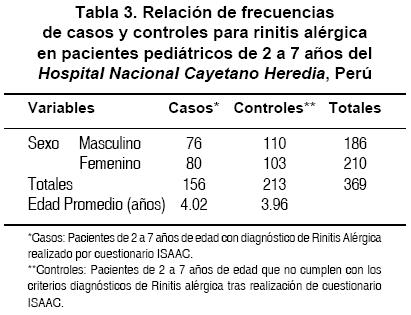
Se encuestaron 430 padres de los pacientes, niños de 2 a 7 años de edad, 202 de sexo masculino y 228 de sexo femenino, que acudieron a consulta externa de pediatría del HNCH entre agosto del 2006 y junio del 2007. De estos, 61 no cumplían los criterios de inclusión por lo que la muestra final constó de 369 pacientes (172 niños y 197 niñas). Cumplieron criterios de casos 156 niños, de los cuales 76 fueron de sexo masculino y 80 fueron de sexo femenino, con una edad promedio de 4.02 años; 213 niños cumplieron criterios de controles, guardándose una relación aproximada de 2 controles por cada caso. De los controles, 110 fueron de sexo masculino y 103 fueron de sexo femenino, con una edad promedio de 3,96 años (Tabla 3). Se encontró una frecuencia de 42.28% de RA en el total de los encuestados. La edad promedio de los estudiados es de 4 años. Se analizó cada una de las tres variables principales del estudio por separado, utilizando el cálculo de la razón de momios (RM). De los 369 pacientes, 204 (55.28%) presentaron LME, mientras que 165 (44.62%) presentó ausencia de LME o Lactancia Materna Mixta; se obtuvo una RM de 0.53 (IC 95, 0.35, 0.80) con un valor P<0.05 para la relación entre RA y LME; esta asociación resultó ser significativa y protectora (Tabla 4). Se analizó también la relación de LME en dos brazos, uno con antecedente de atopia y otro sin antecedente de atopia (análisis estratificado). El tamaño de la muestra en el brazo de atopia fue de 278 pacientes, de los cuales 105 fueron casos y 173 fueron controles. En el brazo sin antecedentes de atopia se tuvo un tamaño de muestra de 91 pacientes, de los cuales 51 fueron casos y 40 fueron controles. Se utilizó la prueba de χ2 de Mantel-Haenszel para el análisis estratificado y se obtuvo una RM=0.52 (IC 95,0.35, 0.79) (P<0.05) (Tabla 5). En el análisis estratificado para la relación de RA y LME con la variable exposición temprana al humo de tabaco, se obtuvo en el brazo con exposición positiva un tamaño de muestra de 32 pacientes, de los cuales 21 fueron casos y 11 fueron controles. En el brazo con exposición negativa se obtuvo un tamaño de muestra de 337 pacientes, de los cuales 135 fueron casos y 202 fueron controles. Una vez más se utilizó la prueba de χ2 de Mantel-Haenszel para el análisis estratificado y se obtuvo una RM=0.56 (IC 95, 0.36, 0.85) (P<0.05) (Tabla 6). En ambos análisis estratificados se encontró una RM significativa, muy similar a la RM del análisis crudo. En la evaluación de la variable peso al nacer, del total de la muestra, 329 (89.15%) pacientes tuvieron un peso al nacer ≥2500 g, mientras que se consignaron 40 (10.85%) pacientes con un peso al nacer <2500 g. Para la relación RA y peso al nacer <2500 g se encontró una RM de 0.55 (IC 95, 0.27, 1.12), con un valor P=0.06589 calculado mediante el test exacto de Fisher, ya que la prueba de χ2 no es concluyente en este caso; los intervalos de confianza relativamente amplios nos indican que podría requerirse de un mayor tamaño de la muestra para poder definirlo como un resultado significativo (Tabla 7). Para la variable edad de gestación al nacer, del total de la muestra, 52 (14.10%) pacientes fueron recién nacidos prematuros, mientras que 317 (85.90%) pacientes fueron recién nacidos a término. Se encontró una RM=1.20 (IC 95, 0.67, 2.17) con un P=0.5414, para el desarrollo de RA en relación con una edad de gestación al nacer <37 semanas, por lo que no fue significativo (Tabla 8).
Discusión
Los factores de riesgo asociados a desarrollo de RA encontrados en la bibliografía consultada son: la introducción precoz de fórmulas lácteas o alimentación sólida, tabaquismo materno durante el primer año de vida, exposición a alérgenos intra o extradomiciliarios.4 Además, influirían en su desarrollo un mejor nivel socioeconómico, cambios en los hábitos dietarios, menor tamaño del grupo familiar, mejoría de las condiciones habitacionales, mejoría de la higiene, mayor polución ambiental, uso de piso alfombrado, humedad intradomiciliaria y presencia de mascotas.7,16 Nuestro estudio buscó determinar la asociación de otras causas relacionadas a eventos perinatales, como son el peso al nacer, la edad de gestación y la LME, postulando que podrían tener influencia directa sobre el desarrollo del sistema inmune, el cual inicia en la vida intrauterina y se completa durante los dos primeros años de vida.2,3 Otro factor que se ha estudiado, que sería protector para el desarrollo de enfermedades alérgicas, es el vivir en zona rural.5,6,16 No obstante, esto no pudo ser evaluado, ya que el presente estudio se realizó en un sólo centro hospitalario, el cual atiende generalmente a la población del cono norte de Lima, que en su mayoría es proveniente de zonas urbanas. Una fortaleza de nuestro estudio es que se excluyó en los controles a pacientes que ya tenían diagnóstico previo de asma bronquial, así como de dermatitis atópica, cuya coexistencia con RA ha sido ya demostrada.13,17 Así, se disminuye la posibilidad de tener pacientes quienes potencialmente podrían desarrollar RA dentro de los controles. No se excluyó de los casos a los pacientes con el diagnóstico previo de las enfermedades mencionadas, puesto que pueden coexistir hasta en 72% de los pacientes, y en ese caso se hubiese excluido a un grupo importante de la población que se desea evaluar. Nuestro rango de edad fue seleccionado en función de que nuestro estudio busca asociar factores perinatales que influyan en el desarrollo de RA, los cuales podrían manifestar la enfermedad en los primeros años de vida, mientras que para rangos de edad >7 años el factor ambiental probablemente tendría un mayor efecto en el desarrollo de la enfermedad. No obstante, esta aseveración no tiene un nivel de evidencia establecido, por lo cual es importante el desarrollo de ulteriores estudios prospectivos que evalúen la edad de aparición de los síntomas y su relación, tanto con los factores perinatales como con los factores ambientales. No se evaluó a niños <2 años, porque el diagnóstico clínico es muy difícil por debajo de esta edad, ya que los síntomas son muy parecidos a los de infecciones virales del tracto respiratorio alto. El diagnóstico diferencial de los tipos de rinitis es muy amplio. Se ha demostrado la utilidad de pruebas cutáneas y con aeroalérgenos para el diagnóstico de enfermedades atópicas. Sin embargo, dichas pruebas de laboratorio tienen en nuestro medio una confiabilidad muy variable y alto costo económico. Estas mismas no son de uso rutinario en la consulta diaria para el diagnóstico de RA,7 por lo que decidimos no utilizarlas en el presente estudio. Como ya se mencionó, el cuestionario utilizado tiene una alta especificidad, habiendo sido validado con el uso de pruebas cutáneas;8 por esto hay bastante seguridad en la certeza del diagnóstico. Sin embargo, en este estudio, no se ha aplicado estrictamente como se diseñó en relación a la edad de los pacientes en quienes se aplicó la encuesta y la forma de aplicación. Por lo tanto, no sabemos si algunos casos que hemos registrado como casos de rinitis se han confundido con infecciones virales, principalmente en los niños más pequeños en quienes el diagnóstico es más difícil (sesgo de selección). Una debilidad del estudio fue la realización del muestreo por conveniencia; se hubiera mejorado su potencia estadística con un muestreo aleatorio, el cual no se realizó por razones logísticas. La RM=0.53 de RA y LME coincide con algunos estudios realizados,9,10 sugiriendo que existe una asociación protectora de la LME para el desarrollo de RA. Nuestro estudio propone que existe una relación protectora entre la LME y el desarrollo de RA, ya que los niños que reciben LME, tienen un menor riesgo de desarrollar la enfermedad; esto contrasta con la evidencia encontrada en otros estudios.11-13,18 Dichos estudios, que muestran que la LME es un factor de riesgo para el desarrollo de RA, poseen un tamaño muestral menor a nuestro estudio en algunos casos y una definición inapropiada de LME en otros; su fortaleza es la aplicación en una población más homogénea que la nuestra. El análisis estratificado no mostró diferencia significativa entre la relación protectora de la LME y el desarrollo de RA para los niños con antecedente de atopia familiar y exposición temprana al humo de tabaco. Esto demuestra que la relación protectora hallada es independiente de estas variables, que en estudios anteriores han demostrado tener una influencia directa en la enfermedad.4,17,19 Cabe resaltar que en la recolección de datos para el antecedente de exposición temprana al humo de tabaco positiva, el tamaño muestral obtenido fue muy pequeño, lo cual podría influir en los resultados obtenidos. Asimismo, en el caso de la variable de antecedente de atopia, sólo se consideró cuando un familiar directo presentaba el antecedente; se conoce que el riesgo de esta variable aumenta cuando se presenta más de un familiar directo con atopia, por lo que, quizá en estos casos, se presentan resultados diferentes a los encontrados. Si bien, existen muchas otras variables, como la dieta, el uso de antibióticos, uso de antipiréticos y antiinflamatorios, presencia de hermanos mayores, entre otras, el diseño del estudio presenta limitaciones para poder evaluar todas éstas, por lo que creemos que es necesario el desarrollo posterior de estudios prospectivos donde se puedan controlar las mismas. La relación protectora encontrada para LME, se puede sustentar por los mecanismos inmunológicos envueltos que se postu lan en otros estudios. La leche materna contiene una variedad de sustancias inmunológicamente activas, como inmunoglobulinas, enzimas antimicrobiales, leucocitos, sustancias anti-inflamatorias y componentes promotores de la tolerancia inmunológica.20 Un estudio en ratones demostró que los alérgenos inhalados por hembras que lactaban a sus crías, eran ingeridos por éstas en la leche materna, estimulando la inducción de células T reguladoras y la tolerancia alergénica específica.21 Asimismo,la leche materna, comparada con las fórmulas, ha demostrado, en modelos animales, inhibir la absorción de antígenos alimenticios aunque el mecanismo responsable aún es desconocido.22 Se cree también, que la leche materna protege al intestino neonatal de agentes infecciosos, mientras simultáneamente provee organismos probióticos al mismo, resultando en infecciones subclínicas que estimulan beneficiosamente respuestas inmunológicas, sin producir inflamación excesivao daño tisular.23 En cuanto a las variables de edad de gestación y peso al nacer, como ya se mencionó, no se encontró en la literatura algún estudio que las relacionen con RA. No obstante, existen estudios que muestran relación de estos factores con asma bronquial; dado que se describe RA en el 72% de los pacientes pediátricos que tienen asma,14, 17 se encontró que en el Perú la coexistencia de ambas enfermedades está alrededor de un 54.4% en pacientes pediátricos.14 Pareciera ser que ambas enfermedades están dentro de un mismo espectro, el de las enfermedades atópicas, permitiéndonos estudiar cada una de ellas por separado y, probablemente, extrapolar los resultados entre una y otra. En lo que respecta a la edad de gestación, se ha observado que tienen mayor probabilidad de desarrollar asma aquellos cuya edad de gestación al nacimiento sea <37 semanas, tal como muestran los estudios de Sheriff y Steffensen;24, 25 sin embargo, difiere con los resultados encontrados por Fuentes y Rasanen.26,27 Nuestro estudio no encontró relación significativa para la asociación entre edad de gestación y el desarrollo de RA. El principal limitante en este grupo probablemente fue un problema de tamaño de la muestra, sobre todo para la colección de casos, ya que la relación era de 1 caso por cada 5 controles. Ésta fue una variable de muy difícil control ya que la evaluación de la misma fue realizada por diferentes examinadores, por lo que se tuvo cierto grado de subjetividad, tanto la escala de CAPURRO como la de BALLARD, sujeta a la observación del examinador. En un futuro, son necesarios estudios prospectivos que busquen estrategias para hacer de manera más objetiva el cálculo de la edad de gestación y su asociación -con el desarrollo de RA. En cuanto al peso, los estudios refieren un riesgo incrementado, también para asma bronquial, en aquellos niños que pesan <2500 g al nacimiento.25,28 Como ya se mencionó, estos estudios relacionan estos factores con el desarrollo de asma bronquial, y los resultados se atribuyen a la falta de madurez pulmonar, sin considerar la madurez del sistema inmunológico en estos pacientes. Por ello pensamos que estudiar estos antecedentes en el desarrollo de RA podría darnos resultados más confiables para considerar a los mismos como factores de riesgo para desarrollo de enfermedades atópicas, puesto que las vías aéreas superiores completan su desarrollo más rápido que las inferiores; sin embargo, el sistema inmunológico, como ya se conoce, completa su madurez en los primeros años de vida.2,3 En nuestro estudio no se ha encontrado una relación estadísticamente significativa entre el peso al nacer y la edad de gestación con el desarrollo de RA; sorprendentemente, existe una tendencia hacia una relación protectora entre tener un peso al nacer <2500 g y el desarrollo ulterior de la enfermedad. El valor de P no fue menor a 0.05, y los intervalos de confianza fueron amplios. No obstante, se obtuvieron valores muy cercanos a la significancia estadística aunque, una vez más, el limitante fue el tamaño de muestra para esta variable. Aunque es sólo una suposición, la tendencia a ser un factor protector probablemente esté en relación con el riesgo incrementado que tienen los niños con bajo peso al nacer a desarrollar infecciones en sus primeros años de vida.4 La relación protectora entre el desarrollo de RA y otras enfermedades atópicas, con la presencia de infecciones en estadios tempranos de la vida ya se ha estudiado.4,16 Una debilidad de nuestro estudio es que no valoró si estos niños con bajo peso al nacer tuvieron o no infecciones durante sus primeros años de vida. Estudios prospectivos en los cuales se controlen estas variables, son necesarios en el futuro. Por lo expuesto, nuestros resultados apoyan un efecto protector para RA en aquellos niños que reciben LME, valorando y sugiriendo la posibilidad de desarrollar ulteriores estudios prospectivos, para ésta y las otras variables estudiadas, en las que no se encontró asociación significativa.
Referencias
1. Ortega-López MC. Rinitis alérgica: un hecho. Revisión, seguimiento clínico y de tratamiento en 25 casos de niños y niñas menores de 2 años. Disponible en: http://med.javeriana.edu.co/publi/vniversitas/serial/v44n2/0017%20rinitis.pdf [ Links ]
2. Togias AG. Systemic immunologic and inflammatory aspects of allergic rhinitis. J Allergy Clin Immunol 2000;106(suppl 5):S247-S250. [ Links ]
3. Buckley R. T Lymphocytes, B lymphocytes, and natural killer cells. In: Behrman RE, Kliegman RM, Jenson HB, Stanton BF, eds. Nelson Textbook of Pediatrics. Philadelphia: Saunders; 2003. pp. 683-689. [ Links ]
4. Gore C, Custovic A. Can we prevent allergy? Allergy 2004;59:151–161. [ Links ]
5. Beasley R. The International Study of Asthma and Allergies in Childhood (ISAAC) Steering Committee. Worldwide variation in prevalence of symptoms of asthma, allergic rhinoconjunctivitis, and atopic eczema: ISAAC. Lancet 1998;351:1225-1232. [ Links ]
6. Von Mutius E, Weiland SK, Fritzsch C, Duhme H, Keil U. Increasing prevalence of hay fever and atopy among children in Leipzig, East Germany. Lancet 1998;351:862-866. [ Links ]
7. Ellwood P, Asher MI, Björkstén B, Burr M, Pearce N, Robertson CF. Diet and asthma, allergic rhinoconjunctivitis and atopic eczema symptom prevalence: an ecological analysis of the International Study of Asthma and Allergies in Childhood (ISAAC) data. Eur Respir J 2001;17:436-443. [ Links ]
8. Braun-Fahrländer CH, Wüthrich B, Gassner M, Grize L, Sennhauser FH, Varonier HS, et al. Validation of a rhinitis symptom questionnaire (ISAAC core questions) in a population of Swiss school children visiting the school health services. SCARPOL-team. Swiss Study on Childhood Allergy and Respiratory Symptom with respect to Air Pollution and Climate. International Study of Asthma and Allergies in Childhood. Pediatr Allergy Immunol 1997;8:75-82. [ Links ]
9. Kull I, Wickman M, Lilja G, Nordvall SL, Pershagen G. Breast feeding and allergic diseases in infants-a prospective birth cohort study. Arch Dis Child 2002;87:478-481. [ Links ]
10. Saarinen UM, Kajosaari M. Breast-feeding as prophylaxis against atopic disease: prospective follow-up study until 17 years old. Lancet 1995;346:1065-1069. [ Links ]
11. Wright AL, Holberg CJ, Martinez FD, Morgan WJ, Taussig LM. Breast feeding and lower respiratory tract illness in the first year of life. Group Health Medical Associates. BMJ 1989;299:946-949. [ Links ]
12. Oddy WH, Holt PG, Sly PD, Read AW, Landau LI, Stanley FJ, et al. Association between breast feeding and asthma in 6 year old children: findings of a prospective birth cohort study. BMJ 1999;319:815-819. [ Links ]
13. Sears MR, Greene JM, Willan AR, Taylor DR, Flannery EM, Cowan J, et al. Long-term relation between breastfeeding and development of atopy and asthma in children and young adults: a longitudinal study. Lancet 2002;360:901-907. [ Links ]
14. Perez Lu JE, Centeno HJ, Chiarella OP, Pérez Lu LE, Sialer CS. Prevalencia de rinitis alérgica en pacientes pediátricos que acuden al servicio de emergencia del Hospital Nacional Cayetano Heredia por crisis de asma. Rev Med Hered 2003;14:111-116. [ Links ]
15. Redline S, Larkin EK, Kerscman C, Berger M, Siminoff L. Development and validation of school based asthma and allergy screening instruments for parents and students. Ann Allergy Asthma Inmunol 2003;90:516-528. [ Links ]
16. Von Mutius E. The environmental predictors of allergic disease. J Allergy Clin Immunol 2000;105(1 Pt 1 ):9-19. [ Links ]
17. Leynaert B, Neukirch F, Demoly P, Bousquet J. Epidemiologic evidence for asthma and rhinitis comorbidity. J Allergy Clin Immunol 2000;106:S201-S205. [ Links ]
18. Oddy WH, Peat JK, de Klerk NH. Maternal asthma, infant feeding and risk of asthma in childhood. J Allergy Clin Inmunol 2002;110:65-67. [ Links ]
19. Von Mutius E. Environmental factors influencing the development and progression of pediatric asthma. J Allergy Clin Inmunol 2002;109(suppl 6):S525-S532. [ Links ]
20. Duchén K, Casas R, Fageras-Böttcher M, Yu G, Björkstén B. Human milk polyunsaturated long-chain fatty acids and secretory immunoglobulin A antibodies and early childhood allergy. Pediatr Allergy Immunol 2000;11:29-39. [ Links ]
21. Verhasselt V, Milcent V, Cazareth J, Kanda A, Fleury S, Dombrowicz D, et al. Breast milk-mediated transfer of an antigen induces tolerance and protection from allergic asthma. Nat Med 2008;14:170-175. [ Links ]
22. Udall JN, Colony P, Fritze L, Pang K, Trier JS, Walker WA. Development of gastrointestinal mucosal barrier. II. The effect of natural versus artificial feeding on intestinal permeability to macromolecules. Pediatr Res 1981;15:245-249. [ Links ]
23. Newburg DS, Walker WA. Protection of the neonate by the innate immune system of developing gut and of human milk. Pediatr Res 2007;61:2-8. [ Links ]
24. Sheriff A, Peters TJ, Henderson J, Strachan D, The Alspac Study Team. Risk factor associations with wheezing patterns in children followed longitudinally from birth to 3 1/2 years. Int J Epidemiol 2001;30:1473-1484. [ Links ]
25. Steffensen FH, Sorensen HT, Gillman MW, Rothman KJ, Sabroe S, Fischer P, et al. Low birth weight and preterm delivery as risk factors for asthma and atopic dermatitis in young adult males. Epidemiology 2000;11:185-188. [ Links ]
26. Fuertes FEJ, Meriz RJ, Isanta PC, Pardos MC, López CV, González PE. Prevalencia actual de asma, alergia e hiperreactividad bronquial en niños de 6 a 8 años. An Esp Pediatr 2001;55:205-212. [ Links ]
27. Räsänen M, Kaprio J, Laitinen T, Winter T, Koskenvuo M, Laitinen L. Perinatal risk factors for asthma in Finnish ado lescent twins. Thorax 2000;55:25-31. [ Links ]
28. Seidman DS, Laor A, Gale R, Stevenson DK, Danon YL. Is low birth weight a risk factor for asthma during adolescence? Arch Dis Child 1991;66:584-577. [ Links ]














