Serviços Personalizados
Journal
Artigo
Indicadores
-
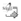 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Boletín médico del Hospital Infantil de México
versão impressa ISSN 1665-1146
Bol. Med. Hosp. Infant. Mex. vol.66 no.3 México Mai./Jun. 2009
Caso clínico patológico
Triquinelosis
Trichinosis
Jorge Romero1, Rocío Enríquez-García2, José Luis Romero-Zamora1, María Argelia Escobar-Sánchez1
1 Departamentos de Infectología,Hospital Infantil de México Federico Gómez, México, D. F., México.
2 Radiología e Imagen, Hospital Infantil de México Federico Gómez, México, D. F., México.
3 Patología, Hospital Infantil de México Federico Gómez, México, D. F., México.
Autor de correspondencia:
Dr. Jorge Romero.
Correo electrónico: argelia.escobar@yahoo.com.mx
Fecha de recepción: 10-07-2008.
Fecha de aprobación: 09-02-2009.
Resumen de la historia clínica
Se trató de masculino de nueve años nueve meses de edad, con cuadro clínico caracterizado por dolor abdominal, evacuaciones disminuidas en consistencia, vómito, edema, palidez y somnolencia.
Antecedentes heredo familiares: madre de 31 años de edad, padre de 37 años, sin convivencia con la familia, aparentemente sanos. Un tío materno con hepatitis no especificada, y padrastro adicto a la cocaína.
Antecedentes personales no patológicos: originarios y residentes del Distrito Federal, con nivel socioeconómico bajo, conviven con dos perros, alimentado al seno materno hasta los dos años, ablactado a los tres meses de edad.
Antecedentes perinatales y personales patológicos: producto de la gesta número dos, embarazo no planeado, no deseado, con control prenatal irregular, infección de vías urinarias en el segundo trimestre del embarazo. Nació vía abdominal por falta de progresión del trabajo de parto; lloró y respiró al nacer, se desconoce calificación de Apgar. Varicela a los dos años de edad. La madre refirió exposición a tóxicos una semana previa a su ingreso.
Padecimiento final: de 15 días de evolución con dolor de tipo cólico, localizado en mesogastrio, de intensidad moderada, sin irradiaciones ni exacerbaciones y que cedía parcialmente a tratamiento no especificado. Acompañado de evacuaciones líquidas, sin moco ni sangre, de cinco a siete en 24 horas; además de vómito de 13 días de evolución, de contenido gastroalimentario, precedido de náusea y arqueo. Edema de siete días de evolución.
A su ingreso, a la exploración física, con edad aparente similar a la cronológica, pálido, con mucosas secas, ojos simétricos, escleróticas con tinte ictérico, tórax normolíneo, campos pulmonares bien ventilados, abdomen blando, depresible, no doloroso a la palpación, peristalsis aumentada, sin ascitis, genitales con testículos en bolsa escrotal, sin alteraciones. Ingresó el día 13 de abril; el 14 de abril, con probable sepsis, inició manejo con cefotaxima a 150 mg/kg/día y amikacina a 22.5 mg/kg/día. Presentó paro cardiorrespiratorio por tres minutos, que revirtió con dos ciclos de compresiones y una dosis de adrenalina de 0.01 mg/kg. Se intubó y se inició infusión con adrenalina y norepinefrina. Se dejaron soluciones de base y medidas de sostén, posteriormente cursó con hipoglucemias y congestión pulmonar importante. El día 16 de abril con electroencefalograma anormal por disfunción grave por patrón de brote de atenuación. Se indicaron concentrados plaquetarios y crioprecipitados. Continuó con fiebre y signos de respuesta inflamatoria sistémica, se suspendió cefotaxima y amikacina e inició con peropenem a 60/mg/kg/día. Presentó inestabilidad hemodinámica por hipotensión no relacionada a falta de volumen, disminución del gasto urinario y de la reserva venosa, e incremento de lactato. Se suspendió hidrocortisona y se inició manitol cada 12 horas. El ecocardiograma mostró presión pulmonar de 55 mm Hg y fracción de eyección de 66%. Del 18 a 19 de abril con tendencia a la hipotensión, oliguria, hipoxemia de 66% e hiperlactatemia. Se incrementó norepinefrina y dobutamina. Se realizó reclutamiento alveolar con mejoría de la oxemia. Tomografía axial computada de cráneo con datos de edema cerebral; abdomen con abundante líquido libre en cavidad. Hematología tomó un aspirado de médula ósea que mostró histiocitos con hemofagocitosis, negativo para infiltración neoplásica; inició gammaglobulina y nutrición parenteral total. El día 20 de abril se observó con disfunción grave por ritmo de fondo de bajo voltaje con brotes de ondas lentas generalizadas de predominio bifrontal. Continuó con picos febriles, manteniéndose apoyo aminérgico y ventilación mecánica asistida. Su evolución fue favorable. Se descartó infección por virus de Epstein-Barr, citomegalovirus y por virus de hepatitis A. El 24 de abril con actividad delta de bajo voltaje sin reactividad, disfunción grave generalizada. Hemocultivo positivo para Staphilococcus epidermidis.
El día 27 de abril se realizó plasmaféresis con catéter Mahurkar con recambio total de 2 200 mL, sin complicaciones. Continuó con tendencia a la hipotensión, se aumentaron norepinefrina y parámetros del ventilador por hipoxemia; iniciándose posteriormente ventilador de alta frecuencia. Se realizó hemodiálisis y restricción hídrica. Continuó con tendencia a la hipotensión y a la hipoxemia. Se dejó en ayuno y presentó edema en la pared abdominal; se le colocó sonda nasogástrica para drenaje biliar; continuando con muy mala evolución, sin poder retirarse el apoyo aminérgico ni ventilatorio. Presentó sangrado activo y paro cardiorrespiratorio sin respuesta a maniobras avanzadas de reanimación.
Estudios radiológicos
Dra. Rocío Enríquez García (Departamento de Radiología). El primer estudio de gabinete es una tomografía en fase simple del día 13 de abril, en donde podemos observar el parénquima cerebral, el cual se encuentra con adecuada diferenciación de la sustancia gris y la sustancia blanca; el sistema ventricular y las cisternas de la base se encuentran de amplitud y morfología conservada; realmente en este estudio prácticamente no encontramos ninguna lesión ni alteración. Se hicieron también reconstrucciones en donde observamos el corte coronal y el corte sagital; en comparación al estudio del día 18 de abril, en donde también se toma una tomografía en fase simple y contrastada, encontramos las mismas características, sin alteraciones en parénquima cerebral; en los cortes contrastados observamos las estructuras vasculares sin alteraciones, el espacio subaracnoideo no muestra sangrado o alguna otra anomalía, no se observan tampoco datos de edema cerebral, pues la amplitud de los ventrículos y del sistema ventricular están dentro de límites normales. En la tomografía de abdomen, en cortes axiales con medio de contraste, encontramos la glándula hepática con aumento de sus dimensiones en forma global, hay disminución de la densidad, observándose las estructuras vasculares con trayecto y calibre normal; la vía biliar no se observó con dilatación, el bazo conservaba su morfología y no mostró alteraciones en el parénquima; ambos riñones concentraban adecuadamente y eliminaban el medio de contraste. Llama la atención el líquido libre en corredera parietocólica del lado izquierdo, observándose también la vejiga, la cual no estaba distendida, pues contaba con una sonda vesical. En cuanto a la tomografía, llama la atención la hepatomegalía y la disminución de la densidad hepática, que traduce un proceso inflamatorio a este nivel, además del liquido libre, que pudo ser debido al mismo daño hepático; también tenemos cortes coronales en donde podemos observar mejor el líquido libre y la hepatomegalia; las estructuras vasculares estaban conservadas, sin observarse alteraciones a nivel de la vena cava o de la aorta.
Discusión del caso clínico
Dr. José Luis Romero Zamora (Departamento de Infectología). Con base en la información que se nos ha proporcionado y que todos contamos, se trató del caso de un escolar masculino de nueve años nueve meses de edad, el cual, como datos relevantes, tenemos que tenía una estancia dentro de nuestra institución de 17 días, el paciente era originario y residente del Distrito Federal, sin consignarse otros datos de tipo epidemiológico que pudieran ser de relevancia, provenía de una familia disfuncional, hijo de padres biológicos separados, con el padrastro adicto a la cocaína y un tío probablemente hepatópata, con diagnóstico social de disfunción familiar; esto tiene trascendencia por los consiguientes riesgos de omisión, como sería, entre otros, el síndrome del niño maltratado con afección a las esferas emocional, física, o los contactos con tóxicos, específicamente drogas, u otro tipo de toxicomanía o adicciones de relevancia. Fue alimentado al seno materno hasta los dos años de edad. Se desconocen otros antecedentes y se trató de escolar previamente sano que presentó un cuadro de gastroenteritis y deshidratación con desequilibrio hidroelectrolítico, con base en una determinación de electrolitos con hiponatremia de 120 mEq/L, hipocloremia de 87 000 mEq/L de tipo hiposmolar, con acidosis metabólica, con una hiperlactatemia de 3.9; se sabe que en pacientes con un cuadro enteral con evacuaciones diarreicas y vómito, la pérdida de cloro es mucho más importante en los líquidos nasogástricos, ya que contienen de 1.5 a 3 veces más de cloro que de sodio, lo que nos lleva a sostener una deshidratación de tipo hiponatrémica, que se relaciona importantemente con defectos en la capacidad de dilución de los riñones; con relación al vómito y la diarrea, esta condición puede resultar en depleción de líquido extracelular, lo que estimula la liberación, probablemente, de hormona antidiurética a costa de la osmolaridad. Se sabe que en pacientes que tienen una evolución de más de tres días con pérdidas hídricas, el déficit en el líquido extracelular es de 60%, mientras que en el intracelular es alrededor de 40%; nuestro paciente cursó con cifras de sodio de 120 mEq/L, es decir, presentó una deshidratación de tipo hipotónico. Es importante comentar que muy probablemente el paciente mostró mala respuesta a la administración de los líquidos, o dificultad a una hidratación adecuada, presentando datos de respuesta inflamatoria sistémica que lo llevó a un choque de tipo mixto, hipovolémico y neurogénico. Dentro del abordaje, habrá que señalar, probablemente por razones de urgencia, y con el fin de administrar líquidos, la instalación de un catéter venoso central, que debió haberse colocado de inicio, sobre todo para una monitorización adecuada de la presión venosa central en el paciente y favorecer, o facilitar, la administración de líquidos. Esto no se realizó de manera inmediata, recordemos que dentro de los antecedentes, el paciente presentó diarrea de tipo persistente durante 15 días previos a su ingreso a nuestra institución, aparentemente de características no inflamatorias; sin embargo, el paciente se presentó con datos de hipotensión, asociada probablemente a sepsis y a síndrome de respuesta inflamatoria sistémica, en el cual probablemente por frecuencia estaría involucrada la etiología de tipo infecciosa. Este síndrome de respuesta inflamatoria, aparentemente refractario a líquidos, ameritó el uso de aminas vaso-presoras del tipo de la adrenalina y la noradrenalina, ya que, prácticamente al inicio, el paciente presentó un paro cardiorrespiratorio. Por otra parte se desconoce el tipo de paro, si estaba en asistolia, o si tenía actividad eléctrica, por lo cual resulta preciso saber si las aminas vasopresoras, para el manejo de la hipotensión, asociada a inducción como parte del protocolo de intubación, estaba en secuencia rápida, o estaba en relación a la hipotensión refractaria a la administración de líquidos vía intravenosa, o había alguna complicación derivada del mismo procedimiento, es decir, de la colocación de un acceso central. El paciente también cursó con datos clínicos de hipertensión pulmonar, que podemos clasificar de moderada a severa, esto con base en los resultados mencionados con una fracción de eyección de 66% al realizarse el estudio de ecocardiograma; en el seguimiento de la evolución, se documentaron cifras de hemoglobina baja, leucocitosis y trombocitopenia, por lo que se sospechó de sepsis, probablemente de tipo bacteriano, sobre todo con un cuadro enteral evidente desde luego como parte de este diagnóstico y como parte del abordaje del paciente, debió haberse realizado un protocolo de estudio de sepsis completo. Sin embargo, esto no se realizó y se administró cefotaxima que es una cefalosporina de tercera generación y un aminoglucósido. Aunque con la información presentada y mencionada, no se puede acreditar si realmente estaba infectado o no, ya que por frecuencia, posiblemente lo estaba y era de tipo bacteriano y, también por el análisis de la información, se trataba de un cuadro enteral; sin embargo, insisto, no puedo acreditar que realmente estaba infectado o no, por lo que acto seguido se planteó iniciar el esquema mencionado con la posibilidad de dar cobertura a los agentes infecciosos de tipo bacteriano más frecuentes, lo que nos lleva de la mano a mencionar que esto sería lo que se consideró, o lo que se conoce como una terapia antimicrobiana empírica; sin embargo, siguiendo el principio de congruencia, precisamente nuestro objetivo de cubrir empíricamente a los agentes posiblemente involucrados de tipo bacteriano, probablemente bacterias gram negativas y gram positivas, y aunque por el tiempo de evolución, los antecedentes y el cuadro clínico, podría no ser de primera posibilidad, debe ser tomado en cuenta. Por otro lado, aunque se ha informado en la literatura comercial que la cefotaxima podría cubrir adecuadamente una gama de agentes involucrados, inclusive cocos g ram positivos, esto en la realidad no es cierto, ya que la cefotaxima no tiene una cobertura adecuada para los cocos gram positivos, continuando entonces, nuestro paciente cursó con datos de trombocitopenia, y recordemos que ésta puede ser secundaria a varios factores, uno de ellos de tipo infeccioso, como estamos planteando, otra posibilidad es de tipo autoinmune. Ahora bien, la trombocitopenia podría dar datos de esplenomegalia, alteraciones evidentes como presencia de red venosa colateral, signo de la rueda dentada, etc. Posteriormente el paciente inició con signos neurológicos, por lo que se le realizó un electroencefalograma, éste presentó disfunción de tipo cortical y subcortical. Estas alteraciones podrían estar en relación a enfermedades de tipo metabólico, digestivo o por daño a estos factores; sin embargo, reconozco de una vez que las características más relevantes que se reportan en la literatura con relación a estos estudios, serían la presencia de ondas de tipo trifásico. Continuando con la evolución de nuestro paciente, el día 17 de abril se menciona, ante la persistencia de fiebre, con signos de respuesta inflamatoria sistémica, se cambia el esquema antimicrobiano a carbopenem, concretamente el meropenem, con el fin de ampliar cobertura; sin embargo, pienso que en lugar de mejorar la cobertura, ya que carbopenem cubre adecuadamente gram negativos y algunos agentes anaerobios, pero no tiene adecuada cobertura para los cocos gram positivos, por lo que, como autocrítica, en lugar de ampliar se redujo el espectro antimicrobiano; en relación al virus, especialmente del tipo hepatotrópico, como serían: herpesvirus, adenovirus, parvovirus B19, virus de hepatitis A, B, C, D, G, F, y otros. Bacterias del tipo Salmonella, Escherichia coli, o parásitos como Leishmania y Plasmodium, principalmente.1-6
Conclusiones
Este paciente cursó con datos de hemafogacitosis, manifestado por todos los datos consignados en la historia clínica; infección relacionada a catéter por S. epidermidis; encefalopatía de tipo A, inicialmente del grado I/II, posteriormente grado IV; insuficiencia hepática, probablemente secundaria a hepatitis autoinmune; y síndrome de insuficiencia respiratoria aguda. Mis diagnósticos finales son los siguientes: síndromes diarreico, anémico, hemofagocítico, encefálico y colestásico, deshidratación con desequilibrio hidroelectrolítico. La causa de muerte: falla orgánica multisistémica con afección en las esferas hepática, renal, pulmonar y cerebral.
Comentarios
Dr. Ricardo Muñoz Arizpe (Departamento de Nefrología). Sobre el manejo nefrológico de líquidos, a mi me da la impresión de que este paciente, o tenía una nefropatía lúpica en segundo lugar, o en primer lugar una nefrotoxicidad por medicamentos, que fue la causa también de hepatotoxicidad; no sabemos cuál, pero todo indica que va por ahí. En las intoxicaciones medicamentosas, los inmunológicos para lupus pueden estar positivos, anticuerpos antinucleares, bajo complemento, inclusive anti-DNA, que es muy específico para lupus, en algunas intoxicaciones puede estar alterado también; entonces, éste es el motivo de confusión, el paciente llegó con alteraciones de la función renal, no de la filtración glomerular, pero sí tubular. Llama la atención que el paciente no tuvo oliguria, a pesar de que tenía deshidratación, y seguía orinando más de un litro -casi litro y medio-, entonces este paciente tenía una falta de capacidad para concentrar la orina, lo que va más bien con una nefritis túbulo-intersticial de tipo farmacológico; en segundo lugar, pues es muy difícil discutir sobre el manejo de líquidos y electrolitos, porque no tenemos ninguna prueba de función renal, hay una determinación de creatinina y de tres electrolitos urinarios que realmente no nos sirven para nada.
Esta determinación no podemos interpretarla en ausencia de una creatinina urinaria, que por lo menos nos puede dar la determinación de una fracción excretada de los electrolitos urinarios, en nuestras condiciones no son útiles, nos hubieran servido, en primer lugar, un examen general de orina, que no tenemos y, en segundo lugar, recolección con horario urinario para determinación de depuración osmolar, de agua libre, de creatinina, y una proteinuria de 24 horas para poder discernir si existe proteinuria, si ésta era de tipo tubular, para pensar en una intoxicación farmacológica, o para pensar en una nefropatía lúpica con una proteinuria de tipo glomerular. Un síndrome hepatorenal, que es un diagnóstico de exclusión y que va en relación a la alteración del sistema renina-angiotensina-aldosterona; en este caso pienso que va haber una necrosis tubular aguda y no un síndrome hepatorenal, y el paciente paso posteriormente a plasmaféresis, no nos dicen las indicaciones para ésta, y luego a hemodiálisis, que no está indicada, no nos da ninguna razón la elevación de creatinina, no es una indicación para diálisis, debe haber indicaciones muy precisas para hemodializar al paciente, y en este caso que tenía hipoglucemia, hipotensión e inestabilidad hemodinámica, la hemodiálisis era una contraindicación; se debe recurrir a otras alternativas, yo sugeriría, si es que era necesaria la diálisis, porque también se puede manejar en forma conservadora una insuficiencia renal, una diálisis peritoneal, no con Tenchkoff, sino con aplicación de un catéter agudo atraumático, que si no lo tenemos en el hospital, hay que conseguirlos y con esto evitamos el problema del sangrado; la otra contraindicación absoluta para la hemodiálisis es que tenemos que heparinizar al paciente sistémicamente, y el paciente estaba sangrando, esa es otra contraindicación para la hemodiálisis con heparinización regional con uso de protamina, cosa que no se indica en el expediente, por lo tanto no existió aquí; la hemodiálisis estaba contraindicada, yo creo que se debía abordar al paciente en otra forma.
Hallazgos anatomopatológicos
Dra. María Argelia Escobar Sánchez (Departamento de Patología). De este paciente no contamos con ninguna biopsia previa, y lo más relevante del habitus exterior y de la apertura de las cavidades fue que era un niño obeso, tenía un peso de 39 kg contra un esperado de 26 kg para su edad, presentaba edema generalizado, además de múltiples petequias y cianosis generalizada; se encontró un litro de líquido cetrino en la cavidad peritoneal, así como 50 mL de líquido en la cavidad pleural derecha y 100 mL de líquido de las mismas características en la cavidad pleural izquierda. En un corte de la lengua, se puede ver parte del epitelio íntegro, sin alteraciones. En el músculo esquelético encontramos parte de una glándula salival, las fibras musculares están disecadas por infiltrado inflamatorio constituido por neutrófilos, eosinófilos, histiocitos y numerosos quistes que contienen larvas parasitarias (Fig. 1).

Este corte corresponde a la tráquea, aquí podemos ver parte del cartílago de la tráquea y de los músculos paratraqueales que están localizados en el cuello y cortes transversales de las mismas larvas enquistadas, había además reacción granulomatosa de tipo a cuerpo extraño, se podía ver extenso infiltrado inflamatorio constituido por linfocitos, histiocitos y células gigantes multinucleares en todos los músculos que corresponden al cuello, pared abdominal, lengua y diafragma, se encontraron las mismas larvas adultas enquistadas, algunas cortadas transversalmente, con intensa reacción inflamatoria en los tejidos (Fig. 2), aquí podemos ver ya más claramente una larva adulta, encapsulada, con una cápsula hialina; de las características morfológicas de la larva, tiene una parte anterior, una media y una posterior; en la parte anterior podemos ver parte de su aparato digestivo, el esófago y el intestino y un cordón constituido por estas células de aspecto mucoso que constituyen el equistosoma, en la parte posterior encontramos los órganos reproductores del parásito, en este corte en forma transversal presenta las mismas características y puede distinguirse parte de su intestino y de su esófago, este parásito, desde el punto de vista morfológico, y por la presencia de las larvas en el músculo esquelético, yo considero que corresponde a Trichinella spiralis; aquí podemos ver nuevamente otra larva cortada en forma transversal, donde se observa esta estructura que se llama esquistocito (Fig. 3), que les mencionaba que forman un cordón a lo largo de todo el cuerpo de la larva, había también algunas larvas que empezaban a degenerarse, y esto es importante porque considero que la enfermedad principal es una infección por triquinela; dado la vida media de las larvas, después de un mes o mes y medio de infección, las larvas enquistadas empiezan a sufrir calcificación, y aquí encontramos las larvas muy bien conservadas, con intensa reacción inflamatoria (Fig. 2), esto nos habla de que es un proceso agudo, aproximadamente de un mes de evolución.

En el sistema nervioso central, el encéfalo tuvo un peso de acuerdo al esperado, únicamente se observó un área de congestión en los vasos meníngeos, tanto por la parte basal como por la convexidad.
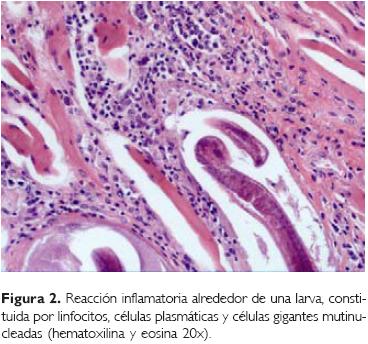
En los diferentes cortes podemos ver los ganglios de la base, presentaban pequeñas zonas de infarto y ligera dilatación del sistema ventricular, los diferentes cortes histológicos mostraron una encefalitis constituida por infiltrado inflamatorio a expensas de linfocitos, histiocitos y neuronofagia. Hay fragmentos de larva, además de células gigantes multinucleadas; este paciente tenía una encefalitis secundaria a infección parasitaria (Fig. 4).
El corazón mostraba una pericarditis muy importante (Fig 5); el pericardio se veía hemorrágico, despulido, y en los diferentes cortes encontramos una miocarditis extensa con infiltrado inflamatorio constituido por neutrófilos, histiocitos y eosinófilos, aquí pueden ver parte del pericardio y cómo se extiende hacia el miocardio, hay necrosis de las fibras musculares del miocardio. En otro corte, a mayor aumento, pueden verse también algunas células gigantes multinucleares y la presencia de histiocitos, correspondía a intestino delgado, donde hay aplanamiento de la mucosa, congestión y, desde el punto de vista histológico, tanto en los cortes del intestino delgado como del colon, únicamente se observó congestión de la mucosa, hiperplasia del tejido linfoide y congestión de los vasos linfáticos. El parásito ingresa a la vía digestiva a través de carne mal cocida, y por digestión de los jugos gástricos pasa inmediatamente al intestino delgado y al grueso; en el intestino delgado generalmente no se encuentran larvas, ya que éstas migran a través de los vasos linfáticos y del sistema venoso al músculo esquelético, como ya mencione, principalmente de la lengua, músculos del cuello, diafragma y músculos abdominales; en este corte podemos ver la dilatación de los vasos sanguíneos.

A mayor aumento vemos extenso infiltrado inflamatorio con predominio de eosinófilos, neutrófilos y células mononucleares. La infección por triquinela es un hallazgo en 4 a 6% de las autopsias; 1 a 2% presentan infección sistémica grave, y menos de 1% mueren. La fase de infección severa es de seis a ocho días, con un cuadro semejante al que cursó el paciente, y ésta va en relación con la cantidad de larvas ingeridas. Creo que este paciente ingirió una cantidad masiva de larvas, la fase de invasión muscular es en la segunda semana, cuando se presentan las mialgias; y estos datos son de mal pronóstico, como en este paciente, la miocarditis y encefalitis, que lo llevó a la muerte; hacia la tercera-cuarta semana es más o menos el ciclo de infección. Otros hallazgos importantes en los pulmones fueron que tuvieron un peso dentro de lo esperado, desde el punto de vista macroscópico; en los diferentes cortes se observaron áreas de congestión, dilatación del sistema vascular, y la tráquea presentaba ligero desprendimiento de su mucosa. El paciente tenía neumonía extensa en ambos pulmones, podemos ver destrucción del parénquima e infiltrado inflamatorio en la pleura, por lo tanto tenía una neumonía y pleuritis.
El esófago presentaba numerosas úlceras bien definidas de predominio en el tercio medio, tercio inferior y en la unión esofagogástrica (Fig. 6); histológicamente, lo que se encontró fue ulceración del epitelio esofágico, además de la presencia de cambios citopáticos secundarios a infección viral (Fig. 7).

Lo que parece corresponder a virus del grupo herpes, la laringe y la tráquea mostraron pérdida del epitelio y presencia de tejido de granulación e infiltrado inflamatorio; el hígado estaba sumamente aumentado de tamaño desde el punto de vista macroscópico (Fig. 8), no presentaba necrosis, lo más importante fue la hepatomegalia, y desde el punto de vista histológico no había datos de infiltrado inflamatorio a nivel de los espacios porta ni necrosis hepática submasiva, lo que este niño presentaba era una esteatosis extensa panlobulillar (Fig. 9). El bazo también estaba sumamente aumentado de tamaño, con prominencia del tejido linfoide, y desde el punto de vista histológico presentaba tejido linfoide activo, congestión de la pulpa roja y datos de hemofagocitosis. En el riñón se encontraron datos de necrosis tubular aguda, no había datos de glomerulopatía, aunque se encontró vacuolización del citoplasma de algunos túbulos de la células epiteliales, pudiendo corresponder a una nefritis túbulo-intersticial, o ser parte de una necrosis tubular aguda. El timo presentó disminución del tejido linfoide y dilatación muy importante, además de calcificación de los corpúsculos de Hasall. Los órganos del sistema fagocítico mononuclear no mostraban alteraciones desde el punto de vista histológico, había tanto linfocitos T como linfocitos B. Los cultivos post mortem resultaron positivos para lo siguiente: pulmón derecho, izquierdo, hígado y bazo: levaduras; intestino delgado: Stenotrophomonas maltophilia y Pseudomonas fluorescens; hemocultivo y colon: Enterococcus faecium.


Los diagnósticos finales son:
Enfermedad principal: triquinelosis, que afectaba lengua, músculos esqueléticos de cuello y de abdomen, diafragma, miocardio y sistema nervioso central.
Alteraciones concomitantes:
Neumonía aguda con levaduras y pseudohifas de Candida sp.
Pleuritis con levaduras y pseudohifas de Candida sp.
Esofagitis aguda ulcerada con cambios secundarios a infección por virus del grupo herpes.
Laringitis aguda ulcerada.
Hepatomegalia (2 400 vs 828 g).
Esteatosis macrovesicular panlobulillar.
Esplenomegalia (120 vs 83 g).
Activación macrofágica secundaria.
Involución del timo.
Datos anatómicos de choque: necrosis tubular aguda, daño alveolar agudo, congestión multivisceral.
Comentarios finales
Dr. Romero. Dr. Campuzano, el 20 de abril del año pasado hay una nota de un médico que ya no se encuentra aquí en el hospital, pero aparece su firma, y después de siete días de que falleciera, usted estuvo insistiendo en que era necesario que se descartara la posibilidad de parásitos, ¿cuál es su reflexión a un año de distancia?
Dr. Roberto Campuzano. Lo que deberíamos de tomar en cuenta es la importancia que tiene el valorar al paciente o el hacer una sugerencia en cuanto al abordaje diagnóstico, pues implica que no pasemos por alto esas consideraciones, si bien existía la posibilidad, no se pudo o no se realizaron, por razones que obviamente desconocemos, los estudios histopatológicos para tratar de documentar esa posibilidad de infección, por lo tanto, no solamente se retardó el diagnóstico, sino contribuyó definitivamente al deterioro del paciente y al deceso fatal del mismo; la reflexión sería que si estamos solicitando un estudio para tratar de documentar un proceso infeccioso, habrá que realizarse en su momento.
Dr. Romero. La reflexión debería ser en el sentido de que si está pensando en algo, no se traicione y realice los estudios pertinentes en su momento.
Referencias
1. Neafie RC, Connor DH. Trichinosis. Pathology of tropical and extraordinary diseases. Washington, DC: Armed Forces Institute of Pathology; 1976. p. 409-14. [ Links ]
2. Kirpatrick JB. Neurologic infections due to bacteria, fungi and parasites. En: Texbook of neuropathology. 2nd ed. Baltimore: Wilkins and Wilkins; 1991. p. 793-4. [ Links ]
3. Despommier D. Adaptive changes in muscle fibers infected with Trichinella spiralis. Am J Pathol. 1975; 78: 477-96. [ Links ]
4. Connor D, Chandler FW. Pathology of infectious diseases. Vol. II. New York, EUA: Oxford, University Press; 1997. p. 1577-84. [ Links ]
5. Gross B, Ochoca J. Trichinosis. Clinical report and histochemistry of muscle. Muscle Nerve. 1979; 2: 394-8. [ Links ]
6. Rosai A, Ackermans T. Trichinosis. Surgical pathology. Vol. II. Philadelphia, USA: Lippincott Williams & Wilkins; 2004. p. 2670. [ Links ]














