Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Boletín médico del Hospital Infantil de México
versão impressa ISSN 1665-1146
Bol. Med. Hosp. Infant. Mex. vol.66 no.1 México Jan./Fev. 2009
Artículo original
Evaluación del tratamiento con VAMP más radioterapia a campos involucrados, en pacientes pediátricos mexicanos con estadio temprano de linfoma de Hodgkin
Evaluation of treatment with VAMP plus involved-field radiation in Mexican pediatric patients with early-stage Hodgkin lymphoma
Alberto Olaya-Vargas1, Liliana Velasco-Hidalgo1, Roberto Rivera-Luna3, Fabián Suastegui1, Amador Zarco2
1 Servicio de Oncología.
2 Servicio de Radioterapia.
3 División de Hemato-Oncología del Instituto Nacional de Pediatría, Universidad Nacional Autónoma de México, México, D. F., México.
Solicitud de sobretiros:
Dr. Alberto Olaya Vargas
Servicio de Oncología, Instituto Nacional de Pediatría,
Insurgentes Sur 3700- C, Col. Insurgentes Cuicuilco,
Deleg. Coyoacán, C.P. 04300, México, D. F., México.
Fecha de recepción: 10-05-2008.
Fecha de aprobación: 25-11-2008.
Resumen
Introducción. Objetivo: evaluar la supervivencia y toxicidad de pacientes con diagnóstico de linfoma de Hodgkin en etapa favorable tratados con quimioterapia con VAMP (vinblastina, doxorrubicina, metotrexate, prednisona) y bajas dosis de radioterapia a campos comprometidos.
Métodos. Se incluyeron pacientes con etapas favorables tratados con 4 ciclos de VAMP (vinblastina 6 mg/m2sc, doxorrubicina 25 mg/m2sc, metotrexate 20 mg/m2sc y prednisona 40 mg/m2sc). Administrándose en los días 1 y 15; más radioterapia a campos comprometidos (21.6 Gy). La supervivencia se determinó por curvas de Kaplan-Meier y se ajustaron con la prueba de Cox.
Resultados. Se incluyeron 17 pacientes, con media de edad de 7 años. Dos pacientes recayeron, uno a los 4 y otro a los 16 meses. La supervivencia global fue de 94.12%, con seguimiento de 66 meses (intervalo de confianza de 95% [IC95%]). La supervivencia libre de evento fue de 88.24% con seguimiento de 63 meses (IC 95%).
Conclusiones. El uso de este esquema de quimioterapia y radioterapia (21.6 Gy) a campos comprometidos, tuvo una supervivencia global mayor. La toxicidad a mediano plazo por radioterapia fue elevada, por lo que se debe considerar la disminución de la dosis a 15 Gy para pacientes con respuesta completa.
Palabras clave: Linfoma Hodgkin; VAMP; radioterapia a campos comprometidos.
Abstract
Introduction. Purpose: To evaluate outcome and assess toxicity of patients with early-stage Hodgkin lymphoma treated with VAMP and low-dose involved-field radiation.
Methods. Patients with clinical favorable stages Hodgkin lymphoma were treated with 4 cycles of VAMP (vinblastine 6 mg/m2sc, doxorrubicyn 25 mg/m2sc, methotrexate 20 mg/ m2sc, and prednisone 40 mg/m2sc) administrated on day 1 and day 15. And 21.6 Gy involvedfied radiation. The over-all survival was estimated using Kaplan-Meier and Cox methods.
Results. 17 patients were included, the median age was 7 years. Two patients present progressive disease at 4 and 16 months respectively. The overall survival were 94.12% with follow-up of 66 months (IC 95%), the event-free survival were 88.24% with follow up of 63 months (IC 95%).
Conclusions. The combined modality therapy with chemotherapy and involved-field radiation (21.6 Gy) shows a better overall survival. The radiation toxicity was elevated, for that reason we must try to reduce the dose of radiotherapy at 15 Gy in patients with complete response to treatment.
Key words: Hodgkin lymphoma; VAMP; involved-field radiation.
Introducción
El linfoma de Hodgkin (LH) se define como una neoplasia maligna con una diseminación por contigüidad ganglionar, su origen ha sido objeto de múltiples controversias; sin embargo, recientemente se ha relacionado con la línea linfoide B.1,2
La supervivencia a largo plazo en el LH se ve afectada básicamente por cuatro factores que pueden determinar la evolución final de la enfermedad, la presencia o ausencia de estos factores nos ayudan a establecer la terapia más adecuada, con base a dividir a los enfermos con LH en tres grandes grupos: de alto riesgo, de riesgo intermedio y de bajo riesgo.
Evidentemente, el primer factor que nos ayuda a clasificar a los pacientes en alguno de estos grupos es el estadio clínico; mientras que la supervivencia global para los pacientes con LH estadio I y II es de 100 y 96%, respectivamente; ésta disminuye a 92 y 80% para los estadios III y IV. Es por esto que los pacientes con estadios III y IV se clasifican como el grupo de alto riesgo sin la necesidad de presentar otras características.
Por otro lado, el grupo de los pacientes con estadios I y II, habitualmente corresponden al grupo de bajo riesgo, siempre y cuando no presenten al menos una de las siguientes características: adenomegalia cervical única de más de 6 cm, presencia de una masa mediastinal que ocupe por lo menos un tercio del volumen total del mediastino y, finalmente, la presencia o ausencia de síntomas B. En el caso de presentar cualquiera de estas características, los pacientes con estadio I o II deben ser considerados como de riesgo intermedio.3
El tratamiento preferido para el LH infantil localizado o de bajo riesgo, ha evolucionado con el uso de terapia combinada, con menos cursos de quimioterapia e irradiación de dosis reducidas a las áreas afectadas por la enfermedad. El uso de quimioterapia sola se está evaluando actualmente.4 La meta ha sido mantener una alta tasa de curación, y al mismo tiempo reducir los efectos tardíos que se manifiestan, especialmente en los niños.5
El objetivo del presente estudio fue evaluar la supervivencia global y libre de evento de un grupo de pacientes con LH infantil de bajo riesgo con un esquema de quimioterapia diseñado originalmente por Donalson y col.,6 y adaptado por el grupo de colaboradores de este estudio, el cual combina el uso de quimioterapia a bajas dosis y la disminución de la dosis de radioterapia, sólo a campos comprometidos, sin que esto afecte la expectativa de curación de este grupo de pacientes, permitiendo que la toxicidad secundaria disminuya de manera importante.
Métodos
Se incluyeron a todos los pacientes con LH en estadio IA, IB, y IIA, que no presentaran al diagnóstico adenomegalias mayores de 6 cm, o masa en el mediastino detectada por radiografía simple del tórax que ocupara más de un tercio de la longitud total del mismo, y que no presentaran síntomas B al diagnóstico; estos pacientes fueron tratados con la combinación de la quimioterapia a base de VAMP (vinblastina 6 mg/m2sc, dosis intravenosa [IV], los días 1 y 15; adriamicina 25 mg/m2sc, dosis IV, días 1 y 15; metotrexate 20 mg/m2sc, dosis IV, días 1 y 15; prednisona 40 mg/m2sc, dosis IV, días 1 al 14) (Fig. 1). Con ciclos cada 28 días; en un número total de cuatro ciclos. Evaluando con tomografía axial computada (TAC) del sitio primario después del segundo ciclo de quimioterapia. La radioterapia se aplicó después de dos ciclos completos de quimioterapia, a campos comprometidos, 21.6 Gy en todos los casos. Fraccionando en dosis de 150 Gy, cinco veces por semana.
Al finalizar el esquema completo de tratamiento, los pacientes fueron evaluados con TAC en sitios de enfermedad inicial y con rastreo con gammagrama con galio.
La toxicidad hematológica y no hematológica fue evaluada de acuerdo a los criterios de la Organización Mundial de Salud.
Se realizó una descripción de las variedades epidemiológicas, y una descripción de frecuencias de las variables categóricas y nominales, así como un resumen de las mismas a través de medidas de tendencia central, y de dispersión, con mediana y valores mayores y menores. La supervivencia se determinó a través de curvas de supervivencia de Kaplan-Meier y ajustadas con la prueba de Cox.
Resultados
Se incluyeron 17 pacientes, basándonos en los criterios de inclusión y exclusión para este estudio. Todos los pacientes fueron tratados con quimioterapia combinada con VAMP, recibiendo en total cuatro ciclos, así mismo, todos recibieron después del segundo ciclo de quimioterapia, radioterapia a dosis de 21.6 Gy a campos comprometidos.
Del género masculino fueron 14 pacientes y del femenino tres. El límite de edad fue de 3 a 15 años, con una media de siete años.
En todos los pacientes el sitio primario de presentación fue el cuello. El tiempo reportado de aparición de los síntomas tuvo una variación de 1 a 12 meses, siendo más frecuente a los tres meses, con un total de cinco pacientes. En los 17 pacientes el diagnóstico se realizó mediante TAC de la región involucrada.
No fue necesario realizar laparotomía estadificadora en ningún caso. La distribución por estadio clínico fue: ocho pacientes correspondieron al estadio IA, y 9 al IIA.
En cuanto a la variedad histológica, 10 de ellos tuvieron esclerosis nodular y siete pacientes celu-laridad mixta.
El intervalo de tiempo entre el diagnóstico y la última consulta tuvo una variación de 6 a 70 meses, con una media de 28 meses.
En cuanto a los pacientes con recaída, se observó que solamente dos recayeron, a los 4 y 16 meses, respectivamente.
Los sitios de recaída fueron: sitio primario en 5.9%, linfáticos proximales en 5.9%, hígado en 5.9%, páncreas en 5.9%, y en bazo 11.8%.
De los pacientes que presentaron recaída, uno fue del estadio IA y el otro del estadio IIA. Al paciente con estadio IA se le dio como tratamiento de segunda línea, ABVD cuatro ciclos, un ciclo de MOPP (mostaza nitrogenada, oncovin, prednisona, procarbacina), y radioterapia a sitio primario (abdomen). Al otro paciente con estadio IIA, se le aplicaron cuatro ciclos de ABVD, uno de MOPP, uno de COP y radioterapia (abdominal). Es importante mencionar que dos pacientes abandonaron el tratamiento y fueron evaluados como falla terapéutica.
Se observaron siete pacientes con hipotiroidismo y un paciente con tiroiditis y bocio. Todos recibieron tratamiento hormonal sustitutivo.
Solamente en un paciente se encontró antecedente de mononucleosis. El virus de Epstein-Barr se encontró en ocho pacientes, y de éstos, en dos se realizó el diagnóstico por serología, en cinco pacientes por biopsia y en uno por ambos métodos.
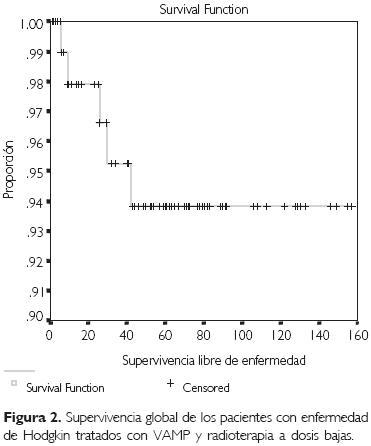
La supervivencia global fue de 94.12%, con una media de seguimiento de 66 meses (intervalo de confianza del 95%). La supervivencia libre de evento fue de 88.24% con una media de seguimiento de 63 meses (intervalo de confianza del 95%).
En el estadio IA, la supervivencia global fue de 100%, y la libre de evento de 87.5%; y para el estadio IIA, de 89% en ambos casos, con una media de seguimiento de 55 meses. No hubo diferencia estadística significativa.
Discusión
A partir de 1975, las estrategias de tratamiento para el LH sufrieron un cambio radical, iniciándose en esa fecha el tratamiento combinado de quimioterapia y radioterapia sólo en pacientes con ganglios mayores de 4 cm, mientras que en ganglios menores de 4 cm se trató solamente con MOPP. En este estudio, en donde ya existía la intención de tratar con menos quimioterapia a los pacientes de pronóstico favorable, se reportó que 15 pacientes con estadios I-II con ganglios menores de 4 cm, tratados con MOPP,6 no presentaron recaída, con 100% de supervivencia libre de enfermedad, con un seguimiento de 25 a 132 meses (media 59.6 meses). Mientras que en pacientes con ganglios mayores de 4 cm, que recibieron MOPP más radioterapia (25 Gy),7 solamente un paciente presentó recaída, y después de 26 meses falleció; el resto de los pacientes del estudio presentó remisión completa, con supervivencia libre de enfermedad en 92%, con seguimiento de 26 a 100 meses (media 58.4 meses).7
En un estudio comparativo de MOPP más radioterapia vs ABVD más radioterapia, se dieron tres ciclos de quimioterapia seguido de radioterapia (35 Gy), y posteriormente tres ciclos más de quimioterapia; se observó que la remisión completa con ABVD más radioterapia fue de 92.4%, y con MOPP más radioterapia fue de 80.7%.8 En cuanto a la progresión de la enfermedad, en el grupo MOPP fue de 34.5%, y con ABVD de 16.2% en los primeros tres años. La recaída con MOPP fue de 22.6% y con ABVD de 9.5%. La supervivencia a siete años con MOPP fue de 67.9%, y con ABVD de 77.4%.
Las complicaciones que se encontraron fueron: retardo para la administración de la radioterapia, así como de la quimioterapia, con reducción a 50% de la dosis óptima por mielosupresión, presentándose en el grupo MOPP en 59.8% y con ABVD en 20.2%.8
En cuanto a los efectos colaterales, con la radioterapia se reportó retardo en el crecimiento, hipoplasia mamaria e hipotiroidismo. Cuando se administró quimioterapia, se desarrolló ginecomastia e incremento de LH y FSH, mientras que los varones presentaron hipogonadismo, esterilidad y azoospermia.7 Observándose insuficiencia cardiaca por dosis acumulada de adriamicina. También se describe el desarrollo de segundas neoplasias cuando se utilizó terapia combinada, tales como leucemia aguda, leucemia no linfoblástica y linfoma no Hodgkin de alto grado.8
En el hospital St Jude, se analizó la combinación de cinco ciclos de vincristina y procarbacina, alternado con cuatro ciclos de ABVD, y dosis bajas de radioterapia (20 Gy) regional, reportando en pacientes con estadio II remisión completa continua a los dos años en 96%, estimando una supervivencia a los cinco años de 96%, y con supervivencia libre de enfermedad de 93% a los cinco años. La toxicidad cardiaca se observó en dos pacientes, con aumento del tamaño ventricular. Solamente un paciente no respondió al tratamiento, con recaída a los 12 meses. Entre otras alteraciones se mencionan disfunción tiroidea, desarrollo de segundas neoplasias y esterilidad.9
En un estudio realizado en dos centros médicos, con un total de 173 pacientes con estadio I (53) y II (118), se dio tratamiento con MOPP, alternando con ABVD más radioterapia.
La supervivencia global a los 10 años en los pacientes con estadio I-II fue similar de 91%; en cuanto a la supervivencia libre de evento, se reportó de 83% en el estadio I y en el IIA de 89% a los 10 años. La supervivencia más allá de los 15 años fue de 91%. Entre los efectos tóxicos de la quimioterapia y la radioterapia, se menciona que de 119 pacientes, 63% presentaron hipotiroidismo; otra complicación fue la esterilidad, y además se menciona que tres pacientes presentaron segundas neoplasias: leucemia aguda linfoblástica, carcinoma gástrico y carcinoma de tiroides.10
Constantine y col.11 reportaron en un estudio de 119 pacientes que recibieron radioterapia a cuello que 24 de ellos recibieron una dosis de 2 600 rad o menos, cuatro presentaron incremento de TSH, y 95 pacientes recibieron más de 2 600 rad, de los cuales, 71 presentaron incremento de TSH. La edad, sexo y la quimioterapia no son factores predisponentes para disfunción tiroidea. Presentando disfunción tiroidea con dosis baja de radiación a los 18 meses y con dosis altas a los 31 meses.
Por estos motivos, a pesar de los excelentes resultados logrados con los esquemas tradicionales de MOPP y ABVD, y dosis convencionales de radioterapia, los investigadores han concluido que los efectos secundarios a largo y corto plazo son muy graves, sobre todo para el grupo de pacientes de bajo riesgo; por lo que desde mediados de la década de los años noventa, el objetivo a nivel internacional ha sido el de disminuir las dosis de quimioterapia y radioterapia sin afectar los porcentajes de supervivencia global y supervivencia libre de evento, tratando de esta manera de disminuir los efectos secundarios.
Se reporta que la combinación de quimioterapia y dosis bajas de radioterapia, presentan excelentes resultados en cuanto a la supervivencia libre de recaída en 90% a los 7.5 años.12
Donaldson y col.,6 realizaron un estudio multicéntrico de septiembre de 1990 a febrero de 2000, donde se incluyeron pacientes menores de 21 años con LH estadio I y II, con la finalidad de mantener un índice de supervivencia igual o mayor a 90%. Además de disminuir la toxicidad por la quimioterapia y radioterapia con la utilización de drogas menos tóxicas y menores dosis de radiación.
El esquema terapéutico que se utilizó en estos pacientes fue de cuatro ciclos de quimioterapia con VAMP (vinblastina 6 mg/m2sc IV, adriamicina 25 mg/m2sc IV, metotrexate 20 mg/m2sc IV y prednisona 40 mg/m2sc vía oral) en dos brazos, con diferencia de cuatro semanas entre cada ciclo; así mismo, la aplicación de radioterapia a campos comprometidos, con dosis de 15 Gy a pacientes con remisión completa postquimioterapia, y con 25.5 Gy a pacientes con remisión parcial postquimioterapia, fraccionando la dosis a 1.5 Gy cinco veces por semana, utilizando un acelerador lineal, todo esto después de la aplicación de dos ciclos de quimioterapia. Se incluyeron a 110 pacientes, con una relación hombre:mujer de 2.1:1, con una edad media de 13 años (variación de 3 a 20 años); 34 pacientes estaban en el estadio I, y 74 en el estadio II. Después de dos ciclos de quimioterapia, 49 pacientes (45%) presentaron remisión completa, y 61 pacientes (55%) remisión parcial; de éstos, siete pacientes recayeron, seis al final de la terapia, y uno durante la quimioterapia; de éstos, tres fallecieron por progresión de la enfermedad. En cuanto a la supervivencia global y la supervivencia libre de evento a cinco años fue de 99 y 93%, respectivamente. Para los pacientes con estadio I a cinco años, la supervivencia global fue de 100%, mientras que para los de estadio II fue de 98.5%; en cuanto a la supervivencia libre de evento, en el estadio I fue de 96% y en el II de 91%. La supervivencia global a cinco años en varones fue de 99% y la supervivencia libre de evento de 93%. En mujeres, la global fue de 100% y la libre de evento de 91%.
A los cinco años, la supervivencia libre de evento en pacientes con remisión completa fue de 100%, mientras que con remisión parcial fue de 98%.
En cuanto a la toxicidad que se observó, en este estudio fue secundario a quimioterapia: alopecia parcial, náuseas, vómito, mialgias, neutropenia y fiebre.
Dos pacientes con bacteriemia por Staphylococcus aureus, y cinco casos con herpes zoster. La toxicidad ocasionada por la radioterapia, en 28 pacientes, fue de hipotiroidismo, detectados de uno a siete años después del diagnóstico; seis de ellos radiados con 15 Gy y el resto con 25.5 Gy, todos recibieron tratamiento sustitutivo. Sólo uno de ellos desarrolló bocio multinodular, y siete años después un adenoma folicular. A los pacientes detectados con hipotiroidismo se les realizaron estudios de anticuerpos para descartar la presencia de enfermedad tiroidea autoinmune asociada, siendo negativa en todos ellos. Por lo que se consideró que el efecto sobre el tiroides es debido al efecto de la radioterapia.
En comparación con otros estudios en pacientes con enfermedad de bajo riesgo, este estudio reportó a cinco años una supervivencia global de 99% y libre de evento de 93%, en comparación con el estudio francés MHD90, con global de 97% y libre de evento de 91%, utilizando en éste vinblastina, bleomicina, etopósido y prednisona, donde dos de estos pacientes desarrollaron leucemia relacionada a etopósido.
Otro estudio con el cual se comparó fue el del Children's Cancer Group de 5 942 casos, en el cual se obtuvieron resultados muy similares con una supervivencia libre de evento a tres años de 97% después de cuatro ciclos de ciclofosfamida, vinblastina y bleomicina (COPP/ABV) y 21 Gy de radioterapia, a diferencia de 91% después de la quimioterapia sola, pero con una toxicidad mayor a la esperada con VAMP.
En cuanto al análisis histológico, se reportó mejores resultados a los pacientes donde se observaba predominio de linfocitos, y con peor pronóstico en la esclerosis nodular. Sin diferencias estadísticas en cuanto a la edad, sexo y estadio.12,13
Como conclusiones podemos mencionar que en el Instituto Nacional de Pediatría (Cuidad de México), hasta 1998, el tratamiento de la enfermedad de Hodgkin para estadios favorables, incluía exclusivamente el uso de radioterapia a dosis de 35 Gy con técnicas tradicionales de irradiación; sin embargo, la supervivencia global era de 88%, y el índice de recaída de 25%, observándose principalmente ésta en el lugar primario o con enfermedad infradiafragmática, a pesar del uso de laparotomía estadificadora de manera rutinaria en todos los pacientes y hemiesplenectomía. Los efectos secundarios asociados al uso de radioterapia, a tan altas dosis, se encontraban en más de 30% en los pacientes tratados, y consistía en disfunción tiroidea y deformidad del tórax en aquellos casos en los que se irradiaba éste; por otro lado, la morbilidad asociada a la laparotomía y la hemiesplenectomía, condicionaba a los pacientes a ingresar en múltiples ocasiones al hospital por diferentes causas infecciosas.
El uso de este nuevo esquema de tratamiento a base de la combinación a dosis bajas de quimioterapia con VAMP, combinada con la aplicación de radioterapia a una dosis de 26.1 Gy, aplicada exclusivamente a campos comprometidos, demostró su eficacia, ya que la supervivencia global para este grupo de pacientes alcanzó 94.12% (Fig. 2), la cual se vio afectada por los dos pacientes que abandonaron el tratamiento; sin embargo, la recaída sólo se presentó en dos pacientes con una supervivencia libre de evento de 88.24% (Fig. 3), lo que supera lo alcanzado con anterioridad en nuestra institución.

La toxicidad secundaria es mínima; en lo que se refiere a la toxicidad aguda hematológica y no-hematológica, ésta fue bien tolerada, y en ningún caso requirió de hospitalización en nuestros pacientes. Sin embargo, la toxicidad a mediano plazo, secundaria al uso de radioterapia, se encontró en un índice muy elevado, por lo que los investigadores consideran la posibilidad de disminuir la dosis de radioterapia para aquellos pacientes con respuesta completa después del segundo curso de quimioterapia a 15 Gy.
Referencias
1. Lanzkowky P. Pediatric hematologiconcology. Hodgkin's disease. New York: McGraw-Hill Book Company; 1980. p. 96. [ Links ]
2. Leventhal BG, Donalson SS. Hodgkin's disease. En: Pizzo PA, Poplack DG, editores. Principles and practice of pediatric oncology. 2nd ed. Philadelphia: J. B. Lippincott Company; 1992. p. 577-95. [ Links ]
3. Olaya-Vargas A. Linfoma de Hodgkin. En: Rivera-Luna R, editor. El niño con cáncer; los padecimientos más comunes para el médico no especialista. México: Editores de Textos Mexicanos; 2007. p. 61 -74. [ Links ]
4. Nachman JB, Children's Cancer Group. Phase III study of adjuvant low dose involved field radiotherapy vs no adjuvant therapy in children with Hodgkin's disease in CR following chemotherapy assigned by clinical stage (Summary last Modified 02/1999), CCG-59442, clinical trial, closed, 12/11/1998. [ Links ]
5. Oberlin O. Present and future strategies of treatment in childhood Hodgkin's lymphomas. Ann Oncol. 1996; 7 Suppl 4: 73. [ Links ]
6. Donaldson SS, Hudson MM, Lamborn KR. AMP and now-dose, involvedfield radiation for children and adolescents with favorable, early-stage Hodgkin's disease: Results of a prospective clinical trial. J Clin Oncol. 2002; 20: 3081-7. [ Links ]
7. Behrendt H, van Bunningen FM, van Leeuwen EF. Treat-ment of Hodgkin 's disease in children with or without radiotherapy. Cancer. 1987; 59: 1870. [ Links ]
8. Santoro A, Bonadonna G, Valagussa P. Long term results of combined chemotherapy radiotherapy approach in Hodgkin's disease: Superiority of ABVD plus radiotherapy versus MOPP plus radiotherapy. J Clin Oncol. 1987; 5: 27-37. [ Links ]
9. Hudson MM, Greenwald C, Thompson E, William J, Marina N, Fairclough D, et al. Efficacy and toxicity of multiagent chemotherapy and low dose involved field irradiation in children and adolescent with Hodgkin's disease. J Clin Oncol. 1993; 11: 100-8. [ Links ]
10. Donaldson SS, Whitaker SJ, Plowman PN, Link MP, Malpas JS. Stage I-II pediatric Hodgkin's disease: ingterm follow-up demonstrates equivalent survival rates following different management schemes. J Clin Oncol. 1990; 8: 1128. [ Links ]
11. Constantine LS, Donaldson SS, McDougall IR. Thyroid dysfunction after radiotherapy in children with Hodgkin's disease. Cancer. 1984; 53: 878. [ Links ]
12. Barrett A, Crennan E, Barnes J, Martin J, Radford M. Treatment of clinical stage I Hodgkin's disease by local radiation therapy alone. Cancer. 1990; 66: 670-4. [ Links ]
13. Smith RS, Chen Q, Hudson MM, Donaldson SS. Prognostic factors for children with Hodgkin's disease treated with combined modality therapy. J Clin Oncol. 2003; 21: 2026-33. [ Links ]














