Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Boletín médico del Hospital Infantil de México
versión impresa ISSN 1665-1146
Bol. Med. Hosp. Infant. Mex. vol.63 no.2 México mar./abr. 2006
Caso clínico
Melanosis neurocutánea. Presentación de un caso clínico, características clínicas y radiológicas
Neurocutaneous melanosis. Case report and clinic and radiologics characteristics
Dr. Roberto Covarrubias–Espinoza, Dr. Gilberto López–Armenta, Dr. Héctor Manuel Hernández–Alvarado, Dra. Hipólita Pineda–Félix
Servicio de Pediatría, Centro Médico Dr. Ignacio Chávez, Hermosillo, Sonora, México.
Solicitud de sobretiros:
Dr. Roberto Covarrubias Espinoza
Centro Médico Dr. Ignacio Chávez
Juárez y Aguascalientes, Hermosillo, Sonora, México.
Fecha de recepción: 05–08–2005
Fecha de aprobación: 09–05–2006
Resumen
Introducción. La melanosis neurocutánea (MNC) es un síndrome raro, caracterizado por la presencia de nevos melanocíticos congénitos gigantes y una excesiva melanosis de leptomeninge. El síndrome parece presentar un error de la morfogénesis del neuroectodermo embrionario.
Caso clínico. Se presenta un nuevo caso de MNC en una niña de 3 años 7 meses de edad, sin antecedentes hereditarios de importancia, mostró al nacimiento lesiones hiperqueratósicas, hiperpigmentadas con hipertricosis que involucraba cráneo, cara, cuello, tórax anterior y posterior, genitales, abdomen y extremidades inferiores, abarcando aproximadamente 60% de superficie corporal, con aplasia cutis en zona parietal izquierda. Con cuadro clínico, evolución desde el nacimiento y criterios diagnósticos de MNC, se reportan los signos encontrados por diversos especialistas y los resultados de estudios de laboratorio y gabinete.
Conclusión. El hallazgo de un nevo melanocítico congénito gigante acompañado de manifestaciones del sistema nervioso central, indica la investigación de un síndrome neurocutáneo que involucra al sistema pigmentario.
Palabras clave. Melanosis neurocutánea; nevos congénitos.
Abstract
Neurocutaneous melanosis is a rare syndrome which is characterized by the presence of giant melanocitic nevi and an excessive leptomeningeal melanosis. The syndrome presents an error in the embryo ectoderm morphogenesis. We present a case report of a 3 year 7 month old girl, and her clinical history, evolution and diagnosis criteria.
Key words. Melanosis, neurocutaneous; congenital nevi.
Introducción
La melanosis neurocutánea (MNC), descrita inicialmente por Rokitansky1 en 1861 y considerada un trastorno congénito esporádico,2 presenta como característica primordial la presencia de nevos pigmentados gigantes o múltiples en la piel, con una excesiva proliferación de células melánicas benignas o malignas en leptomeninges.3 Las lesiones cutáneas características se encuentran al momento del nacimiento; sin embargo, las manifestaciones neurológicas de la enfermedad muestran una amplia variabilidad respecto a la forma de expresión y en el tiempo de aparición de las mismas. Hay manifestaciones neurológicas en menores de dos años de edad en 58% de los casos y solo aparecen después de los 20 años en 8%. Se han descrito poco más de 100 casos en la literatura, por lo que es una entidad rara, no hereditaria al parecer. También se le ha considerado una enfermedad autosómica dominante4 que se presenta en cualquier sexo, más frecuentemente en personas de piel blanca, sin mostrar predominio racial.5,6 La incidencia de nevus melanocítico congénito gigante es de 1 por cada 20 000 a 50 000 nacidos vivos y aproximadamente una cuarta parte de los pacientes presentan melanosis en sistema nervioso central.7 La superficie de la melanosis pigmentaria varía, pudiendo ser lisa, rugosa, verrugosa, cerebriforme o lobular. Los situados en cabeza, cuello y línea media posterior pueden estar asociados con melanosis craneal y leptomeníngea medular subyacente, lo que puede no generar síntomas o dar origen a hidrocefalia comunicante o no comunicante, convulsiones, defectos neurológicos focales, retardo mental e incluso melanomas.8,9
El pronóstico es pobre en el melanoma neurocutáneo una vez que manifiesta síntomas y signos neurológicos aún en ausencia de malignidad, y no es predecible en los casos asintomáticos. Si el diagnóstico es temprano aumenta la supervivencia del paciente.10–12 Se presenta el caso de una niña de tres años siete meses de edad, quien manifestó desde el nacimiento un nevo gigante que involucraba cara, tronco, cadera y extremidades en aproximadamente 60% de superficie corporal, con crisis convulsivas, hidrocefalia, agenesia de vermis cerebeloso y quiste de fosa posterior sugestivo de malformación de Dandy–Walker y que requirió derivación ventricular.
Esta asociación no es común, pues se han descrito sólo 11 casos en la literatura.13 Las facomatosis o síndromes neurocutáneos congénitos obligan a descartar otras entidades tales como: síndrome de Carney, neurofibromatosis tipo 1, síndrome del nevus epidermal con nevus melanocítico congénito, síndrome de estatura corta y envejecimiento prematuro, disrafismo espinal oculto, médula espinal atada y melanosis neurocutánea.14,15
Presentación del caso clínico
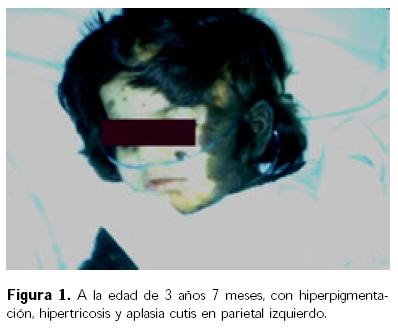
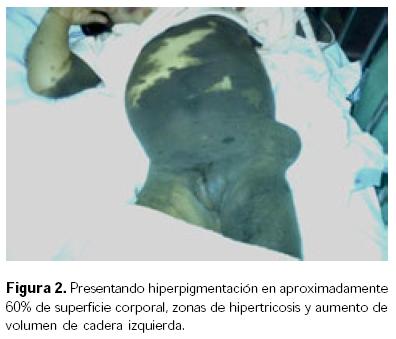
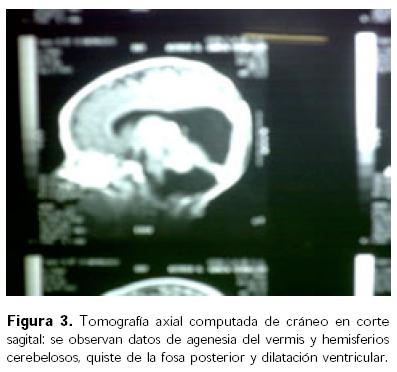
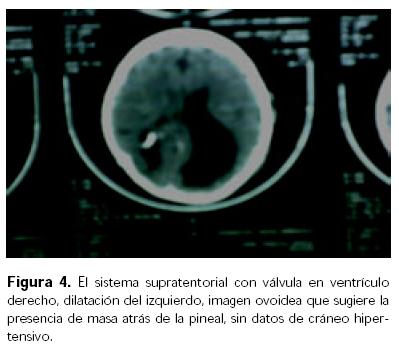
Niña producto de gesta IV, A I, con buen control prenatal, obtenida por cesárea, padres y dos hermanas sanas, sin antecedentes hereditarios de importancia. A su nacimiento presentó Apgar de 6–8–9, Silverman–Andersen de 0, peso de 3 200 g, perímetro cefálico 37 cm, perímetro torácico 35 cm, talla 51 cm, con lesiones hiperqueratósicas e hiperpigmentadas con hipertricosis, que se extendían por cráneo, cara, cuello, tórax anterior y posterior, genitales, abdomen y extremidades inferiores en aproximadamente 60% de superficie corporal, con aplasia cutis en zona parietal izquierda (Fig. 1), además de lesiones verrugosas en espalda en número de cuatro, con microftalmos y estrabismo de ojo izquierdo, observándose en éste un probable quiste dermoide. La tomografía axial computada (TAC) de cráneo mostró dilatación ventricular, desplazamiento de la masa encefálica y agenesia del cerebelo. Se instaló válvula de Pudenz a los 15 días de nacida. A los dos años de edad, la resonancia magnética con gadolineo mostró malformaciones de la fosa posterior con evidencia de ausencia de ambos hemisferios cerebelosos así como cuerpo calloso a nivel del esplénico. Había lesiones intraventriculares con un comportamiento hipointenso durante la secuencia dependiente de TI, las cuales reforzaron en forma importante a la administración de contraste, con relación a probable papiloma de plexos coroideos como primera posibilidad, la segunda con lesiones de tipo metastásicos, hemangioblastomas e hidrocefalia grave. Ingresó nuevamente por disfunción valvular sin datos de cráneo hipertensivo y con evolución favorable. A los tres años siete meses de edad reingresó por presentar crisis convulsivas tónico–clónicas generalizadas, en período postictal, sin relajación de esfínteres, con duración aproximada de siete minutos, yugulada con diazepam, con antecedente de haber sufrido una caída de su propia altura cuatro días antes, golpeándose la cresta iliaca izquierda. Exploración física: peso 14.5 kg, talla 98 cm, lesiones de hiperpigmentación con hipertricosis generalizada de predominio en hemicuerpo izquierdo, además de hipotrofia de miembros izquierdos (Fig. 2). Sin datos meníngeos ni de cráneo hipertensivo, visceromegalia o adenopatía, genitales de acuerdo a edad y sexo con lesiones verrugosas semejantes a condilomas en región perianal. Los exámenes de laboratorio mostraron: hemoglobina de 11.5 g/dL, Na 143 mEq/L, K 4.3 mEq/L, Ca 10.6 mg/dL, glucosa 119 mg/dL, urea 36 mg/dL, creatinina 0.31 mg/ dL, proteínas totales 7.6 g/dL, TP 12.8 seg, TTP 21.8 seg, plaquetas 349 000/mm3; en líquido cefalorraquídeo (LCR): pH 8.5, proteínas 11.5 mg/ dL, glucosa 63 mg/dL, células 0, tinción de Gram negativa; siendo el Papanicolaou negativo a malignidad. La TAC de cráneo mostró datos de agenesia de vermis y hemisferios cerebelosos, quiste de la fosa posterior, con una sola cavidad quística en fosa posterior que fusionaba el cuarto ventrículo y sistema magna, dilatación ventricular en la región supratentorial (Fig. 3). El sistema supratentorial mostró una válvula en ventrículo derecho con dilatación del ventrículo izquierdo, sin desplazamiento de la línea media ni datos de cráneo hipertensivo, con imagen ovoidea sugestiva de masa posterior a la pineal y probable anomalía de Dandy–Walker (Fig. 4).
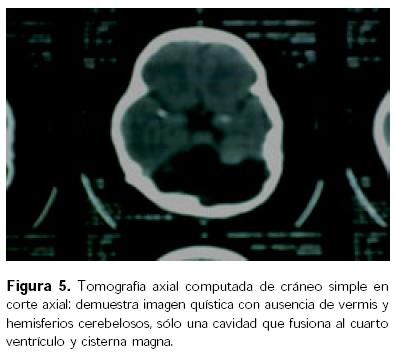
El corte axial mostró imagen quística con ausencia de vermis y hemisferios cerebelosos, sólo una cavidad que fusionaba el cuarto ventrículo con la cisterna magna y presencia del puente (Fig. 5). El ultrasonido de cadera mostró una imagen líquida y sólida con vascularidad. La TAC de abdomen con imagen probable de linfangioma no comunicado a abdomen ni retroperitoneo. El ultrasonido Doppler renal izquierdo mostró alteración de la morfología, el derecho normal. En cadera izquierda había aumento de volumen con relación a hematoma.
Discusión
El hallazgo de un nevus melanocítico congénito gigante con manifestaciones neurológicas como hipertensión endocraneana y somnolencia indican la investigación de facomatosis o síndromes neurocutáneos que involucran al sistema pigmentario.14,16 Así se observó en esta paciente, ya que desde el nacimiento presentó las alteraciones de hiperpigmentación y complicaciones neurológicas. La paciente manifestaba los tres criterios para diagnóstico de MNC aceptados en la actualidad:5
a) Nevus cutáneos pigmentados grandes, mayores de 9 cm en el cráneo y de 6 cm en el resto del cuerpo, para recién nacidos y niños; y para adultos, mayores de 20 cm de diámetro; o pequeños pero numerosos (tres o más) y siempre asociados a melanosis o melanoma meníngeo.
b) Sin evidencia de melanoma cutáneo, excepto en aquellos pacientes en los que las lesiones meníngeas sean histológicamente benignas.
c) Ausencia de melanomas meníngeos, salvo en pacientes en los que las lesiones cutáneas sean histológicamente benignas.
Las lesiones cutáneas más comunes de la MNC son los nevus pigmentados gigantes, asociados a lesiones satélite en forma de pequeños nevus. Los pacientes que presentan lesiones en cuero cabelludo, cara, cuello o línea media posterior son más propensos a tener afección meníngea por las células de melanina,5 como sucedió con la paciente de este informe, que tenía lesiones en aproximadamente 60% de superficie corporal en cráneo, cara, tórax, cadera y múltiples y más pequeñas en distintas partes de la economía, con lesiones en el sistema nervioso central.
La hidrocefalia puede tener diferentes causas, siendo la más frecuente obstrucción del flujo del líquido cefalorraquídeo en la base del cráneo, dado por aumento de melanina que engrosa las meninges (hidrocefalia comunicante) o por obstrucción del acueducto de Silvio (no comunicante). El caso que nos ocupa presentó la primera opción, por lo que requirió derivación ventricular derecha desde el nacimiento. Las convulsiones pueden ocurrir debido a transformación maligna de áreas de infiltración celular melanocítica, que empobrece el pronóstico;2,17,18 o se deben a la acumulación de células melánicas en la cisterna subaracnoidea con subsiguiente obstrucción del fluido cerebroespinal, evitando su reabsorción en las vellosidades aracnoideas.5,9,19 Posiblemente esto ocurre en la paciente de este informe, ya que en la TAC de cráneo no se observaron datos de cráneo hipertensivo y sí una zona hiperpigmentada localizada en parte posterior, con hidrocefalia izquierda, agenesia del cerebelo y un quiste por atrás de la pineal, así como ausencia de malignidad en el Papanicolaou del LCR. En estas regiones, la meninge puede tener pigmentación macroscópica normal, por lo que la diferenciación entre melanosis patológica y pigmentación fisiológica depende de la extensión de la infiltración y no de su distribución.2,17 De los niños con nevus gigante sin síntomas neurológicos, 26% presentan alteraciones en la resonancia magnética compatibles con melanosis en sistema nervioso central,15 por lo que en estos casos se recomienda efectuar una resonancia magnética cerebral cada seis meses inicialmente, y cada 12 meses a partir de los tres años. Los hallazgos asociados incluyen: malformaciones tipo Chiari I, espina bífida, siringomielia, anomalías renales y malformaciones de Dandy–Walker. En esta última hay hidrocefalia congénita, agenesia del cerebelo y quiste posterior,20–24 tal y como se observó en las neuroimágenes de esta paciente.
Frecuentemente hay manifestaciones neurológicas en los primeros dos años de la vida;2 64% de los casos con síntomas de hipertensión intracraneana secundaria a hidrocefalia comunicante. La afección neurológica suele ser progresiva, siendo frecuente en los pares craneales VI y VIL5,17,25 Esta paciente presentó afección del VI par. El estudio del LCR y las neuroimágenes son fundamentales para el diagnóstico. El LCR presenta leucocitosis, hiperproteinorraquiay glucorraquia normal o disminuida2,5,6 (esta paciente sólo presentó leve hiperglucorraquia). El Papanicolaou fue negativo a malignidad. La resonancia magnética cráneo–espinal es la más sensible para lesiones melánicas en el sistema nervioso central.2,26
Es frecuente encontrar malformaciones vasculares en sistema nervioso central como telangiectasia de la pía, síndrome de Sturge–Weber,17 hemorragias subaracnoideas, y malformaciones arteriovenosas,27 tal y como aconteció en este caso.
Como conclusión se puede mencionar que esta paciente presenta una MNC con infiltración a meninges e hidrocefalia comunicante secundaria a obstrucción por melanina en los plexos coroides sin manifestaciones de cráneo hipertensivo, ni invasión de células malignas. Es posible que en esta niña haya una malformación de Dandy–Walker, ya que manifiesta la tríada de hidrocefalia, ausencia del vermis cerebeloso y quiste de la fosa posterior con comunicación al cuarto ventrículo. Una ventriculostomía, además de la neurorradiología, serían de gran utilidad en su diagnóstico. El pronóstico en este caso es reservado a corto plazo.
Referencias
1. Rokitansky J. Ein ausgezeichneter fall von pigment–mal mit ausgebreiter plgmentierum der inneren hirn–und ruchenmarkshaute. Allg Wien Med Z. 1861; 6: 11 3–6. [ Links ]
2. Vemet AM. Melanosis neurocutánea. Rev Neurol. 1966; 24: 1068–71. [ Links ]
3. Ortiz–Romero PL. Síndromes neurocutáneos: hamartomas. Monogr Dermatol. 2000; 13: 62–75. [ Links ]
4. Barbosa–Pastor A, Viñas–Machín P, Fernández–Benites SA, Jongh–Cobo E, Pereira–Riveron R, Sarmiento–Martínez R. Melanoma cerebral en pacientes con nevo facial congénlto. Presentación de un caso. En: http://www.neuroc.sld.cu/papers/TL–melanoma.htm [ Links ]
5. Kadonaga JN, Frieden IJ. Neurocutaneous melanosis: Definition and review of the literature. J Am Acad Dermatol. 1991; 24: 747–55. [ Links ]
6. Martínez–Granero Ml, Pascual–Castrovlejo I. Melanosis neurocutánea. Rev Neurol. 1997; 25 Supl 3: 265–8. [ Links ]
7. Barkovich AJ, Frieden IJ, Williams ML. MR of neurocutaneous melanosis. Am J Ment Retard. 1994; 15: 859–67. [ Links ]
8. Grichnick JM, Rhodes AR, Sober AJ. Benign hyperplasias and neoplasias of melanocytes. En: Freedberg IM, Elsen AZ, Wolff K, Austen KF, Goldsmith LA, Katz SI, editores. Fitzpatrlck's dermatology in general medicine. 6a ed. New York: McGraw–Hill; 2003. p. 881–904. [ Links ]
9. Reed WB. Giant pigmented nevi, melanoma, and leptomeningeal melanocytosis: A clinical and histopathological study. Arch Dermatol. 1965; 91: 100–19. [ Links ]
10. Noroha L, Sampaio G, Netto MR, Reis–Filho JS, Faoro LN, Raskin S, et al. Neurocutaneous melanosis. J Pediatr. 1999; 75: 277–80. [ Links ]
11. Makkar HS, Frienden U. Congenital melanocytic nevi: an update for the pediatrician. Curr Opin Pediatr. 2002; 14: 397–403. [ Links ]
12. Schaffer JV, MeNiff JM, Bolognia JL. Cerebral mass due to neurocutaneous melanosis: eight years later. Pedlatr Dermatol. 2001; 18: 369–77. [ Links ]
13. Mena–Cedlllos CA, Valencia–Herrera AM, Arroyo–Pineda Al, Salgado–Jiménez MA, Espinoza–Montero R, Martínez–Avalos AB, et al. Neurocutaneous melanosis in association with the Dandy–Walker complex, complicated by melanoma: Report of a case and review of the literature. Pediatr Dermatol. 2002; 19: 237–42. [ Links ]
14. Zvulonov A, Sterly NB. Neurocutaneous syndromes associated with pigmentary skin lesions. J Am Acad Dermatol. 1995; 32: 915–35. [ Links ]
15. Frieden IJ, Williams ML, Barkovich AJ. Giant congenital melanocytic nevi; brain magnetic resonance findings in neurologically asymptomatic children. J Am Acad Dermatol. 1994; 31: 423–9. [ Links ]
16. Staughter JC, Hardman JM, Kempe LG, Earle KM. Neurocutaneous melanosis and leptomeningeal melanomatosis in children. Arch Pathol. 1968; 88: 298–304. [ Links ]
17. Fox H. Neurocutaneous melanosis. En: Vinken PJ, Bruyn GW, editores. Handbook of clinical neurology. Amsterdam: North Holland Publishers; 1972. Vol. 14. p. 414–28. [ Links ]
18. De David M, Orlow SJ, Provost N, Marghoob AA, Rao BK, Wasti Q, et al. Neurocutaneous melanosis: clinical features of large congenital melanocytic nevi in patients with manifest central nervous system melanosis. J Am Acad Dermatol. 1996; 35: 529–38. [ Links ]
19. Mateos–González ME, Nieto–del Rincón N, Torres–Valdivieso MU, López–Laso E, López–Pérez J, Simón–de las Heras R, et al. Melanosis neurocutánea. An Esp Pediatr. 2000; 52: 573–6. [ Links ]
20. Marghoob AA, Orlow SJ, Kopf AW. Syndrome associated with melanocytic nevi. J Am Acad Dermatol. 1993; 29: 373–88. [ Links ]
21. Koksal N, Bayram Y, Isik M, Dogru M, Bostan O, Sevinir B, et al. Neurocutaneous meianosis with transpositions of the great arteries and renal agenesis. Pediatr Dermatol. 2003; 20: 332–4. [ Links ]
22. Ahmed I, Tope WD, Young TL, Miller DM, Bloom KE. Neurocutaneous meianosis association with encephalocraniocutaneous lipomatosis. J Am Acad Dermatol. 2002; 47: S196–200. [ Links ]
23. Kadonaga JN, Barkovich AJ, Edwards MS, Frieden IJ. Neurocutaneous meianosis in association with the Dandy–Walker complex. Pediatr Dermatol. 1992; 9: 37–43. [ Links ]
24. Ko SF, Wang HS, Liu TN, Ng SH, Ho YS, Tsai CC. Neurocutaneous meianosis associated with interior vermian hypoplasia: MR findings. J Com put Assist Tomogr. 1933; 17: 691–5. [ Links ]
25. Humes RA, Roskamp J, Eisenbrey AB. Meianosis and hydrocephalus: report of four cases. J Neurosurg. 1984; 61: 365–8. [ Links ]
26. Byrd SE, Reyes–Mugica M, Darling CF, Chou P, Tomita T. MR of leptomeningeal meianosis in children. Eur J Radiol. I995; 20: 93–9. [ Links ]
27. Leno C, Sedano MJ, Combarros O, Berciano J. Congenital giant pigmented nevus and intracraniai arteriovenous malformation. Surg Neurol. 1989; 31: 407–8. [ Links ]














