Estimado editor,
Recientemente en su revista se han descrito los patrones electrocardiográficos (ECG) «Wellens»1 y «de Winter»2 que, sin cumplir los criterios tradicionales de síndrome coronario agudo con elevación de ST (SCACEST), se correlacionan con infarto agudo de miocardio significativo. Dichos patrones se han denominado como equivalentes de SCACEST en el adecuado contexto clínico de angina, al reflejar una posible oclusión coronaria y condicionar importantes territorios miocárdicos3. Su correcta identificación es relevante para plantear una terapia de revascularización precoz, mejorando el pronóstico en estos pacientes4. Presentamos dos casos que ilustran estos característicos patrones ECG «Wellens» y «de Winter», reforzando y ampliando sus particularidades previamente comentadas en su revista.
Patrón «Wellens». Caso clínico 1
Varón de 67 años con antecedente de hipertensión arterial. Relata tres episodios de dolor torácico en 72 horas de pocos minutos de duración y cese espontáneo. Los dos primeros con el esfuerzo y el tercero en reposo, por lo que acude a urgencias. Asintomático a su llegada, en el ECG realizado se observó ritmo sinusal y T invertida en V2-V4. Presentó mínima elevación de marcadores con troponina I ultrasensible (inicial de 25 y pico máximo de 45 ng/ml). Ante el diagnóstico de síndrome coronario agudo sin elevación de ST (SCASEST) con sospecha de síndrome de Wellens ingresó en la unidad coronaria. Se realizó coronariografía a las 24 horas de su ingreso, objetivándose una estenosis severa en el segmento medio de la coronaria descendente anterior (DA), revascularizada con un stent farmacoactivo (Figura 1).
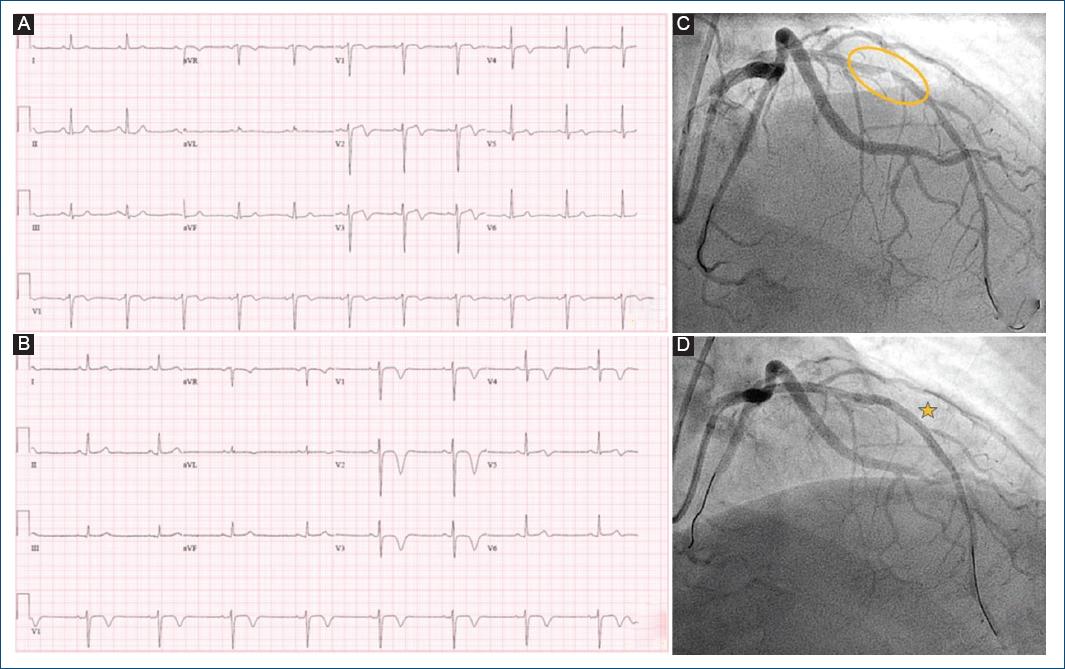
Figura 1 A: patrones «Wellens» tipo 1 con ondas T bifásica. B: tipo 2 con ondas T invertidas. C: coronariografía que muestra estenosis crítica en el segmento medio de la coronaria descendente anterior. D: revascularizada con un stent farmacoactivo (estrella).
El síndrome de Wellens se caracteriza por un patrón ECG de ondas T bifásicas (tipo 1) o invertidas (tipo 2) en derivaciones precordiales, asociado a clínica sugestiva de patología coronaria1,5. Este síndrome fue descrito por Wellens y Zwaan como left anterior descending coronary T-wave syndrom y se considera como una angina inestable con alto riesgo de progresión a infarto agudo de miocardio por afectación proximal de la DA. La incidencia descrita del síndrome de Wellens es entre un 10-15% de todos los síndromes coronarios agudos1,5,6. Es importante destacar que las alteraciones descritas del ECG se observan en periodos asintomáticos. En este síndrome no aparecen ondas Q patológicas, el ST presenta elevación no significativa (< 1 mm) y las ondas R tienen una progresión normal en precordiales. La presencia de ondas T negativas puede plantear otros diagnósticos como tromboembolia pulmonar, hipertrofia ventricular izquierda, miocarditis, etc. En cuanto a los niveles de marcadores de necrosis miocárdica, podemos encontrar pacientes con mínima elevación o incluso con marcadores en rango de normalidad6.
Ante la sospecha de SCASEST tipo síndrome de Wellens, la realización de una prueba de esfuerzo está contraindicada por el riesgo de progresión a infarto agudo. En estos pacientes está indicada la intervención coronaria percutánea temprana por el alto riesgo de progresión a infarto anterior, disfunción ventricular izquierda o muerte súbita1,5,6.
Patrón «de Winter». Caso clínico 2
Varón de 75 años, hipertenso, sin otros antecedentes relevantes. Acude a urgencias por dolor centrotorácico opresivo de una hora de evolución. A su llegada se realiza ECG que evidencia fibrilación auricular y el característico patrón «de Winter», sufriendo a los pocos minutos parada cardiaca en relación con fibrilación ventricular (FV). Tras desfibrilación con 150 julios recupera ritmo sinusal y la consciencia. Se realiza cateterismo emergente evidenciando oclusión trombótica aguda en el segmento proximal de la DA, sin circulación colateral. Se revasculariza con stents farmacoactivos en DA y primera diagonal, sufriendo durante el procedimiento hasta 6 FV y requiriendo soporte de drogas vasoactivas y ventilación mecánica no invasiva (Figura 2). El paciente evolucionó adecuadamente en la unidad coronaria y fue dado de alta tras cinco días de ingreso.

Figura 2 A: patrón «de Winter» con infradesnivelación del segmento ST a nivel del punto J de 1-3 mm con morfología ascendente en derivaciones precordiales y ondas T altas Ninguno. B: cateterismo emergente con oclusión trombótica aguda en el segmento proximal de la descendente anterior, sin circulación colateral (rodeado). C: revascularización con stents farmacoactivos en descendente anterior y primera diagonal (estrella).
El ECG del paciente presenta un patrón descrito por primera vez en 2008 por R.J. de Winter2,7 consistente en la infradesnivelación del segmento ST a nivel del punto J de 1-3 mm con morfología ascendente en derivaciones precordiales (V1-V6), y ondas T altas y simétricas. Típicamente las ondas T «de Winter» son persistentes, sin franca evolución al patrón característico de SCACEST, a diferencia de las ondas T altas y simétricas «hiperagudas» transitorias de las fases iniciales de un infarto de miocardio. Se ha descrito en la literatura que aproximadamente un 2% de los pacientes con infarto de miocardio anterior pueden presentar el patrón «de Winter», indicativo de oclusión proximal de la arteria coronaria descendente anterior (valor predictivo positivo del 100%), siendo más prevalente en varones jóvenes con hipercolesterolemia8,9. En un estudio reciente retrospectivo10, este característico patrón se ha descrito como un fenómeno transitorio que evoluciona electrocardiográficamente a SCACEST, y ocasionalmente asociado a enfermedad multivaso.
En cualquier caso, bien sea el patrón «de Winter» estático o transitorio, es fundamental realizar ECG seriados y valorar la terapia de revascularización emergente.











 nueva página del texto (beta)
nueva página del texto (beta)


