Introducción
El aneurisma de la aorta abdominal (AAA) es una anomalía que afecta en particular a hombres mayores de 65 años con antecedente de tabaquismo y que cursa en forma silente durante muchos años hasta su ruptura, siendo esta complicación potencialmente letal1. En Estados Unidos causa unas 14,000 muertes por año, cifra probablemente subestimada, dado que 5% de las 200,000 muertes súbitas que ocurren por año se debe a AAA no diagnosticados como causa de muerte2. El riesgo de ruptura del AAA depende de múltiples factores, pero el principal predictor es el diámetro aórtico. Un diámetro ≥55 mm representa el punto de corte a partir del cual el riesgo de ruptura supera al riesgo de la intervención, por lo que este valor es el umbral para la indicación de un tratamiento intervencionista1. Desde la introducción de la reparación endovascular en la década de 19903, como alternativa terapéutica de la operación abierta, se han publicado múltiples estudios clínicos aleatorizados y metaanálisis con el fin de comparar los resultados de ambos tratamientos. En líneas generales, se ha registrado una mayor mortalidad temprana entre los pacientes quirúrgicos, mientras que se ha notificado una mortalidad tardía similar para ambos procedimientos con una mayor necesidad de reintervención y complicaciones tardías en pacientes tratados en forma endovascular4-11. Sin embargo, los informes acerca de los resultados en Latinoamérica son escasos.
Por otro lado, en los últimos años, el número de procedimientos endovasculares se ha incrementado de modo radical y su indicación se ha generalizado, siempre y cuando el aneurisma sea susceptible en términos anatómicos de una reparación endovascular1. Sin embargo, de acuerdo con las recomendaciones de las guías, este tipo de intervención requiere un seguimiento estricto con angiotomografía. La imagen del dispositivo y del aneurisma excluido son fundamentales para la detección de pacientes con complicaciones secundarias al procedimiento, y que requieran una reintervención1,12. En este sentido, las guías de práctica clínica recomiendan la vigilancia con angiotomografía tras uno, seis y doce meses desde el procedimiento endovascular, y luego cada año1. Otras técnicas de imagen, como la ecografía Doppler, poseen menor grado de evidencia para extender su recomendación, sobre todo durante el primer año de la intervención13. No obstante, dicho seguimiento tomográfico estricto tiene como desventajas el riesgo oncológico de la exposición a altas dosis acumulativas de radiación14 y la nefrotoxicidad secundaria al material de contraste15. Este último factor es muy importante, dado que muchos pacientes sometidos a reparación endovascular son comórbidos y la insuficiencia renal crónica es frecuente en este grupo poblacional, afectando hasta el 15% de los pacientes en el registro ENGAGE16.
Al tomar decisiones clínicas es fundamental conocer los resultados tempranos y tardíos de los procedimientos a los que se someten los pacientes en esta población. Por lo tanto, el objetivo primario de este estudio es describir y comparar los resultados obtenidos de la intervención quirúrgica y endovascular en pacientes sometidos a reparación de AAA infrarrenal en forma electiva, y a continuación determinar la forma de realizar el seguimiento imagenológico de los AAA tratados en forma endovascular en este centro.
Materiales y métodos
Se trata de un estudio observacional, de cohorte retrospectiva, en el cual se incluyó en forma consecutiva a pacientes con diagnóstico de aneurisma de la aorta abdominal infrarrenal sometidos a reparación quirúrgica o endovascular en forma electiva entre enero de 2011 y mayo de 2017 en un hospital universitario de la Ciudad Autónoma de Buenos Aires. Se excluyó del análisis a los pacientes con aneurismas complicados o rotos, aneurismas suprarrenales o yuxtarrenales y aneurismas inflamatorios. El seguimiento se realizó mediante la revisión de la historia clínica electrónica de cada paciente. A los que no pudieron completar el seguimiento en el centro de los autores se los llamó por teléfono.
La decisión de intervención quirúrgica o endovascular dependió del criterio clínico del médico tratante. Los puntos finales primarios fueron la mortalidad temprana (definida como muerte durante la internación índice o en los primeros 30 días tras la intervención) y la mortalidad por todas las causas durante el seguimiento.
Los puntos finales secundarios fueron la duración de la estadía hospitalaria, la incidencia de insuficiencia renal aguda posterior al procedimiento (definida como un aumento de los valores de creatinina sérica de al menos 0.3 mg/dl o un incremento de cuando menos 50% con respecto a las cifras iniciales)17 y la tasa de reintervenciones (definida como cualquier procedimiento quirúrgico o endovascular relacionado con la reparación primaria del AAA) de ambos grupos de pacientes. También se incluyó como punto final secundario la descripción del seguimiento tomográfico en los pacientes sometidos a reparación endovascular durante el primer año del procedimiento. Se consideró seguimiento tomográfico completo la realización de al menos una angiotomografía en ese período de tiempo.
En cuanto al análisis estadístico, las variables continuas se expresaron como media y desviación estándar o mediana y rango intercuartílico, según fuera la distribución observada. Las variables categóricas se expresaron como frecuencia absoluta y relativa. Las variables continuas se analizaron con las pruebas de Student o Wilcoxon, mientras que en las categóricas se utilizaron las pruebas de ji cuadrado y la de Fisher de acuerdo con su distribución. Un valor de p < 0.05 se consideró estadísticamente significativo. Se realizó un análisis de sobrevida a través de las pruebas de Kaplan-Meier y de log rank. Todas las pruebas se efectuaron con el programa estadístico Stata 14.0 (Stata Corp, Texas, USA).
Este estudio cumple los principios descritos en la Declaración de Helsinki.
Resultados
Un total de 256 pacientes se sometió a reparación de AAA desde enero de 2011 hasta mayo de 2017 en el centro de los autores. Se excluyó del análisis a 52 pacientes con aneurismas complicados o rotos, siete con aneurismas suprarrenales o yuxtarrenales y dos con aneurismas inflamatorios. Al final se incluyó a 195 pacientes con AAA infrarrenal sometidos a reparación electiva en este estudio. En 123 pacientes (63.1%) se practicó un procedimiento endovascular y en 72 (36.9%) uno quirúrgico.
Las características generales de la población y sus factores de riesgo se detallan en la Tabla 1. El género masculino predominó en los dos grupos de intervención (88.6% en el grupo de tratamiento endovascular y 90.2% en el grupo quirúrgico) sin diferencias estadísticamente significativas entre sí (p = 0.72). Los enfermos sometidos a reparación endovascular fueron más ancianos que los pacientes quirúrgicos (76.7 ± 7.9 años vs. 72.5 ± 7.9 años; p < 0.01). Por su parte, los sujetos sometidos a operación abierta tuvieron mayor frecuencia de enfermedad pulmonar obstructiva crónica (26.4% vs. 13.8%; p = 0.03) y antecedente de accidente cerebrovascular (15.3% vs. 3.3%; p < 0.01); sin embargo, no hubo diferencias estadísticamente significativas en el riesgo quirúrgico preoperatorio evaluado mediante la clasificación de la American Society of Anesthesiologists (ASA) entre ambos grupos (clasificación ASA III/IV: 86.2% en el grupo endovascular vs. 86.1% en el grupo quirúrgico; p = 0.99). La hipertensión arterial y el tabaquismo fueron los factores de riesgo cardiovascular más frecuentes en ambos grupos de intervención.
Tabla 1 Características demográficas y comorbilidades preoperatorias de la población
| Variables | Procedimiento endovascular (n = 123) | Cirugía abierta (n = 72) | p |
|---|---|---|---|
| Edad (años) | 76.7 ± 7.9 | 72.5 ± 7.9 | < 0.01 |
| Género masculino | 109 (88.6) | 65 (90.2) | 0.72 |
| Diámetro del aneurisma (cm) | 5.7 (± 1.1) | 5.9 (± 1.4) | 0.17 |
| Diabetes | 21 (17.1) | 9 (12.5) | 0.39 |
| Antecedente de tabaquismo | 77 (62.6) | 53 (73.6) | 0.12 |
| Enfermedad pulmonar obstructiva crónica | 17 (13.8) | 19 (26.4) | 0.03 |
| Hipertensión arterial | 104 (84.6) | 59 (81.9) | 0.64 |
| Dislipemia | 72 (58.5) | 39 (54.2) | 0.55 |
| Insuficiencia renal crónica | 22 (17.9) | 16 (22.2) | 0.46 |
| Enfermedad coronaria | 39 (31.7) | 21 (29.2) | 0.71 |
| Accidente cerebrovascular | 4 (3.3) | 11 (15.3) | < 0.01 |
| Claudicación intermitente | 10 (8.1) | 4 (5.6) | 0.50 |
| Algún grado de deterioro de la función sistólica del ventrículo izquierdo | 16 (13.0) | 4 (5.6) | 0.31 |
| Cirugía abdominal previa | 31 (25.2) | 17 (23.6) | 0.80 |
| ASA III/IV | 106 (86.2) | 62 (86.1) | 0.99 |
Los datos se presentan como n (%) para las variables categóricas y media ± desviación estándar para las variables continuas.
Resultados perioperatorios: En el grupo quirúrgico se registraron dos muertes tempranas (2.8%), en tanto que en el grupo endovascular la mortalidad perioperatoria fue nula, sin diferencias estadísticamente significativas (p = 0.06). La insuficiencia renal aguda fue la complicación posterior al procedimiento más frecuente y fue significativamente mayor en los pacientes tratados por medios quirúrgicos (44.4% vs. 17.9%; p < 0.01). Asimismo, en este grupo el requerimiento de asistencia ventilatoria mecánica > 72 h fue más prevalente (5.9% vs. 0.8%; p = 0.04). En cuanto a la duración de la estadía hospitalaria, se observó una diferencia significativa en favor de la intervención endovascular. La mediana de estancia en el grupo endovascular fue de dos días (RIC 25-75%: 2-3 días), mientras que en el grupo quirúrgico fue de seis días (RIC 25-75%: 5-7 días); p < 0.01 (Fig. 1).
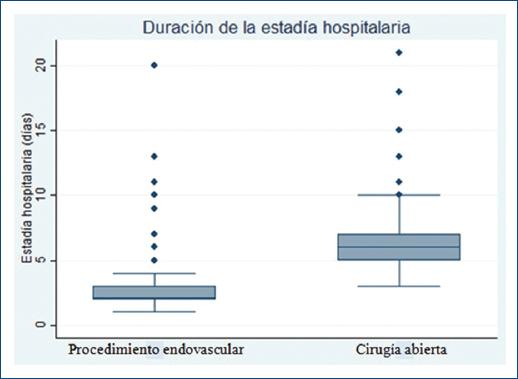
Figura 1 Duración de la estadía hospitalaria (en días) según el tipo de reparación del aneurisma de la aorta abdominal (AAA).
Resultados a largo plazo: La mediana de seguimiento fue de 38 meses (RIC 25-75%: 20-59 meses). La pérdida de seguimiento fue del 1.6% de la población (dos pacientes en el grupo quirúrgico y uno en el grupo endovascular). El análisis de sobrevida mediante la prueba de log rank no mostró diferencias estadísticamente significativas en la sobrevida acumulada al final del seguimiento entre ambos grupos (p = 0.8) (Fig. 2). La tasa de incidencia de mortalidad tardía fue de 7%/año en pacientes con reparación endovascular y de 6.7%/año en los quirúrgicos.
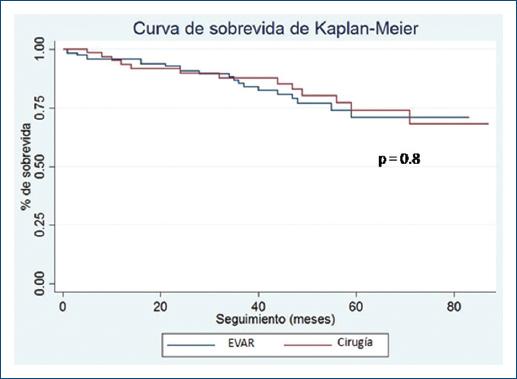
Figura 2 Curva de sobrevida de Kaplan-Meier de pacientes sometidos a reparación electiva de AAA infrarrenal en forma endovascular o quirúrgica. AAA: aneurisma de aorta abdominal; EVAR: reparación endovascular de aorta.
En cuanto a las reintervenciones, su tasa fue de 9.0% en el grupo endovascular en tanto que no se registró ninguna en el grupo quirúrgico. El análisis de sobrevida sin reintervenciones calculado mediante la prueba de log rank reveló una diferencia estadísticamente significativa en favor de la cirugía (p = 0.01) (Fig. 3). En los pacientes del grupo endovascular, las reintervenciones se debieron en particular a la presencia de endofiltraciones, con una prevalencia de éstas del 29.3%. La frecuencia de los tipos de filtraciones halladas en este estudio fue la siguiente: tipo I: 5 (4%), tipo II: 25 (20%), tipo III: 2 (1.6%) y tipo IV: 4 (3.3%). Otras causas de reintervenciones fueron una ruptura de endoprótesis y una oclusión de ésta.
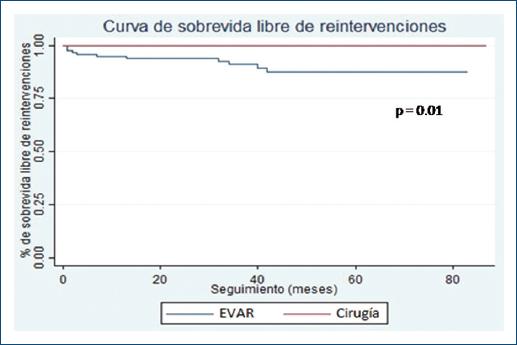
Figura 3 Curva de sobrevida sin reintervenciones en pacientes sometidos a reparación electiva de AAA infrarrenal en forma endovascular o quirúrgica. AAA: aneurisma de aorta abdominal; EVAR: reparación endovascular de aorta.
En cuanto a la aparición de episodios en el seguimiento, como infarto agudo de miocardio, accidente cerebrovascular, amputación de miembros inferiores, requerimiento de diálisis y muerte relacionada con el AAA, no hubo diferencias estadísticamente significativas entre el grupo endovascular y el quirúrgico (Tabla 2).
Tabla 2 Prevalencia de episodios ocurridos en el seguimiento posterior a la reparación electiva de AAA infrarrenal
| Procedimiento endovascular (n = 122) | Cirugía abierta (n = 68) | p | |
|---|---|---|---|
| Infarto agudo de miocardio | 7 (5.7) | 3 (4.4) | 0.78 |
| Accidente cerebrovascular | 3 (2.5) | 2 (2.9) | 0.83 |
| Amputación de miembros inferiores | 0 (0) | 1 (1.5) | 0.35 |
| Diálisis | 1 (0.8) | 0 (0) | 0.64 |
| Muerte relacionada con el AAA | 1 (0.8) | 1 (1.5) | 0.78 |
Los datos se presentan como n (%). AAA: aneurisma de aorta abdominal.
Seguimiento tomográfico de los pacientes sometidos a reparación endovascular de AAA durante el primer año del procedimiento: De los 123 pacientes intervenidos en forma endovascular fue posible obtener datos del seguimiento en 116 (94.3%). Siete pacientes (5.7%) no tuvieron seguimiento tomográfico: cuatro (3.3%) se siguieron sólo de forma ecográfica y tres (2.4%) no fueron objeto de ningún estudio de imágenes al momento de auditar el seguimiento. El deterioro de la función renal no fue un factor que incidiera en la adherencia al seguimiento tomográfico, ya que no se registraron diferencias estadísticamente significativas en cuanto al antecedente de insuficiencia renal entre los pacientes con y sin seguimiento tomográfico (18.5% vs. 13%; p = 0.56). En la Figura 4 se detalla el número de angiotomografías con contraste realizadas en todo el seguimiento. Cabe destacar que la presencia de filtración de tipo II fue el hallazgo tomográfico más frecuente. En cuanto al efecto en la mortalidad por todas las causas, no se observaron diferencias significativas en la sobrevida entre los pacientes con y sin seguimiento tomográfico (p = 0.67).
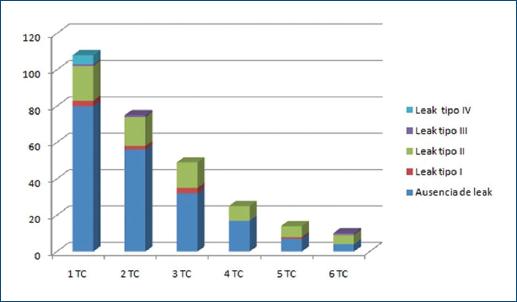
Figura 4 Número de angiotomografías solicitadas por cada paciente en todo el seguimiento y sus hallazgos. TC: tomografía computarizada.
Con respecto al empleo de técnicas que no utilizan contraste en el seguimiento de los pacientes con endoprótesis deben mencionarse los siguientes hallazgos: a) en 81 pacientes (69%) se realizó al menos una ecografía Doppler y b) 54 pacientes (46%) fueron objeto al menos de una tomografía sin contraste.
Discusión
El AAA representa un importante problema de salud pública. Los principales factores de riesgo relacionados con su desarrollo son la edad, el género masculino, el tabaquismo, la hipertensión arterial (muy prevalente en la población adulta mayor) y el antecedente familiar de aneurisma de aorta. De éstos, el tabaquismo y la hipertensión arterial son los únicos factores de riesgo modificables en la génesis y el crecimiento del AAA2. En este estudio, ambos factores de riesgo en pacientes con AAA sometidos a reparación fueron muy frecuentes. La prevalencia de esta alteración en fumadores es siete veces más elevada en comparación con aquellos que nunca han fumado. El riesgo relativo de desarrollar un AAA se incrementa un 4% por cada año de tabaquismo18. Por otro lado, la prevalencia aproximada de hipertensión arterial en pacientes con AAA es del 82%18. Un metaanálisis que incluyó información proveniente de 21 estudios de cohorte reveló que la hipertensión arterial eleva el riesgo de desarrollar un AAA en un 66%. Por cada incremento de 20 mmHg en la presión arterial sistólica y de 10 mmHg en la diastólica se observó un riesgo relativo de desarrollar AAA del 14% y 28%, respectivamente19. Además, la hipertensión arterial incrementa el riesgo de ruptura del AAA debido, en especial, al aumento del estrés parietal de la aorta. Por cada elevación de 10 mmHg de la presión arterial diastólica se ha observado un aumento de la tasa de expansión del AAA de 0.02 cm por año. Por lo tanto, la cesación tabáquica y el adecuado control de la presión arterial son medidas sanitarias fundamentales para prevenir el desarrollo y la ruptura del AAA18.
Los principales hallazgos de este estudio fueron los siguientes: a) no hubo diferencias significativas en cuanto a mortalidad hospitalaria ni mortalidad tardía entre los pacientes sometidos a reparación quirúrgica o endovascular; b) los pacientes intervenidos en forma endovascular tuvieron internaciones menos prolongadas y menores tasas de complicaciones intrahospitalarias, como insuficiencia renal aguda y requerimiento de ventilación mecánica; la mayor duración de la estancia hospitalaria en los pacientes quirúrgicos podría estar justificada sobre todo por dos complicaciones derivadas de la operación (incisión sinfopúbica): el íleo funcional y el dolor; es importante remarcar el mayor requerimiento de ventilación mecánica observado en los pacientes sometidos a cirugía abierta, grupo en el que fue significativamente más frecuente la prevalencia de enfermedad pulmonar obstructiva crónica; c) los pacientes intervenidos en forma endovascular mostraron una tasa de reintervención mayor en el seguimiento; d) la mayoría de los pacientes sometidos a reparación endovascular fue objeto de al menos una angiotomografía durante el primer año de seguimiento; e) no hubo diferencias significativas en la sobrevida entre los pacientes con y sin seguimiento tomográfico.
En los últimos años, el avance de los procedimientos de mínima invasión en la cirugía cardiovascular ha sido radical. En este sentido, la reparación endovascular del AAA se ha perfeccionado y el número de estos procedimientos practicados en el presente es cada vez mayor (su mayor limitante es el factor anatómico)1. En la actualidad, el médico se enfrenta a un verdadero desafío clínico en cuanto a la selección de la mejor intervención (endovascular o quirúrgica) para cada paciente individual. Los datos disponibles acerca de los resultados de ambos procedimientos provienen de grandes estudios clínicos, así como de registros internacionales de países desarrollados4-11,16,20,21. En pacientes con AAA >5 cm (DREAM trial) y AAA >5.5 cm (EVAR trial) con riesgo quirúrgico habitual se reconoció un beneficio temprano en la mortalidad en los pacientes sometidos a un procedimiento endovascular en comparación con el grupo quirúrgico. Sin embargo, dicho beneficio se perdió al cabo de dos años, sin diferencias estadísticamente significativas en la mortalidad a seis u ocho años. Por su parte, se registró un mayor número de reintervenciones en los pacientes intervenidos de forma endovascular a lo largo del seguimiento4,5. En el estudio OVER se observó una menor mortalidad perioperatoria en el grupo endovascular (0.5 % vs. 3.0%; p = 0.004). El beneficio en la mortalidad aún es significativo hasta los dos años de seguimiento y se diluye a los nueve años. El número de reintervenciones fue del 22.1% en el grupo endovascular y del 17.8% en los pacientes quirúrgicos (p = 0.12)8.
McPhee, et al. han comunicado que tanto el volumen de pacientes de una institución como el volumen de pacientes intervenidos por un cirujano son dos determinantes de la tasa de mortalidad luego de la operación abierta electiva en el AAA. Sin embargo, estas variables no influyeron en los resultados de la reparación endovascular. En este análisis, el volumen institucional anual se clasificó en tres categorías: bajo: <7; medio: 7-30; y alto: >30. De esta forma, el hospital de los autores tuvo un promedio de casos por año de 43, esto es, un volumen institucional alto22.
Es importante remarcar que la evidencia originada de estudios latinoamericanos acerca de la reparación electiva de AAA infrarrenal es escasa. En este trabajo, la población analizada es de alto riesgo quirúrgico, si se considera que el 86% se categorizó como ASA III/IV. A pesar de ello, los datos hallados en este estudio en relación con la mortalidad perioperatoria, mortalidad en el seguimiento tardío y tasa de reintervenciones en los grupos endovascular y quirúrgico se correlacionaron con la evidencia hallada en las publicaciones internacionales.
Por otro lado, la pérdida del beneficio temprano durante el seguimiento del procedimiento endovascular se debe en parte a la aparición de complicaciones vinculadas con la intervención23-26. En este sentido, las endofiltraciones son la complicación por excelencia, que requieren más a menudo una reintervención. La incidencia de filtraciones notificada es de 10% a 35%27,28. Este riesgo de complicaciones, con efecto en la morbimortalidad de los pacientes, ha llevado a desarrollar protocolos de seguimiento tomográfico estrictos1,29,30. Esta recomendación que tiene como objetivo identificar en fase temprana complicaciones vinculadas con la intervención endovascular acarrea varios problemas: el riesgo de nefrotoxicidad relacionado con el contraste, el riesgo oncológico tras la exposición a dosis altas de radiación y el alto costo sanitario14,15. En este estudio, 94.3% de los pacientes se sometió al menos a una angiotomografía durante el primer año de seguimiento. El antecedente de insuficiencia renal crónica no fue un determinante para el cumplimiento de este seguimiento. Por otro lado, un porcentaje considerable de estos pacientes recibió seguimiento con técnicas de imagen que no utilizan contraste, como la tomografía sin contraste y la ecografía Doppler. En este sentido, existe evidencia que demuestra que el ultrasonido realizado por profesionales capacitados es una técnica segura y efectiva para el diagnóstico de complicaciones posteriores a la reparación endovascular del AAA. La ecografía y la tomografía sin contraste son técnicas muy aceptadas para la medición y valoración del crecimiento del saco aneurísmico. La correlación en la medición de éste entre la ecografía y la tomografía es muy buena31. Además, está demostrado que el comportamiento del saco aneurísmico es un excelente predictor de mortalidad, al margen de la presencia o ausencia de endofiltraciones. Los pacientes en los que se produce un remodelamiento aórtico reverso, con la consecuente regresión del saco aneurísmico, tuvieron una mayor tasa de sobrevida en el seguimiento posterior a la reparación endovascular del AAA32. Por lo tanto, es importante replantearse las medidas de seguimiento en cuanto a los tiempos y otros métodos diagnósticos que no utilizan radiación ni contraste. En este sentido, se propone un algoritmo de seguimiento imagenológico que combina la tomografía con y sin contraste, y la ecografía Doppler31,33,34 (Fig. 5).
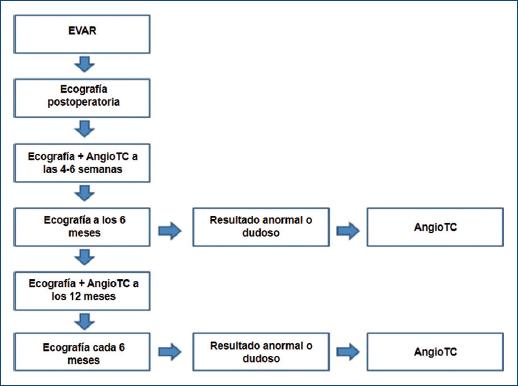
Figura 5 Algoritmo propuesto para el seguimiento de pacientes con endoprótesis aórtica. EVAR: reparación endovascular de aorta; AngioTC: angiotomografía computarizada.
Entre las limitaciones de este estudio se encuentran el hecho de que se trata de un análisis retrospectivo no aleatorizado, además de que los datos provienen de un centro único de alta complejidad y centro de derivación, por lo que los resultados podrían no ser representativos de la población general. Por otro lado, al no tratarse de un estudio aleatorizado, no es posible inferir que los procedimientos sean semejantes en cuanto a resultados, ya que existe un sesgo en la elección de los pacientes por parte del médico tratante.
Conclusión
Los resultados de la reparación electiva del AAA en esta población se encuentran dentro de los estándares internacionales. Es fundamental la elección del tipo de procedimiento ajustado a las características clínicas y anatómicas de cada paciente en particular. Por último, en cuanto al seguimiento imagenológico, es importante replantearse el protocolo actual recomendado por las guías de práctica clínica, y reconsiderar el valor de otras técnicas que no utilizan contraste y radiación ionizante, como el ultrasonido y la resonancia magnética.











 nueva página del texto (beta)
nueva página del texto (beta)


