Introducción
Fue en el año 1844 cuando Claude Bernard, fisiólogo francés, desarrolló un técnica para pasar un catéter desde la vasculatura periférica hasta las cámaras cardiacas1. No obstante, fue Werner Forssmann en 1929 quien, bajo guía fluoroscópica, fue el primero en documentar un cateterismo cardiaco derecho en seres humanos2.
Si bien se considera que la cardiología pediátrica intervencionista inició a principios de la década de 1950 con la publicación de Rubio-Álvarez y Limón-Laso, quienes describieron un método para tratar la estenosis pulmonar y tricuspídea mediante un catéter ureteral modificado3,4; no fue hasta mediados de 1980 que un amplio espectro de intervenciones percutáneas en niños pudieron ser llevadas a cabo, dando como resultado que la cardiología intervencionista en cardiopatías congénitas abriera un horizonte hacia grandes avances tecnológicos, los cuales se han dado a pasos agigantados hasta el día de hoy.
Sabemos que la mayor cantidad de recursos humanos y materiales disponibles para la atención de las cardiopatías congénitas se ha concentrado principalmente en la Ciudad de México. No obstante, en la última década se ha iniciado un proceso de regionalización, lo cual ha permitido ampliar la cobertura de atención de los niños con cardiopatías congénitas a diferentes áreas de nuestro país. Este proyecto fue propuesto de manera inicial por el grupo del Instituto Nacional de Cardiología Ignacio Chávez, en donde se buscaba racionalizar los recursos con énfasis en servicios médicos muy especializados con la finalidad de lograr un mejor resultado para los pacientes y que con esto se pudiera incrementar el número de casos atendidos, mejorar la calidad de la atención, aprovechar los recursos existentes de forma adecuada y al final disminuir la mortalidad infantil5.
Sin duda, Chiapas es uno de los Estados con mayor marginación en nuestro país. Si nos referimos a materia de salud, según el último censo del Instituto Nacional de Estadística, Geografía e Informática, en Chiapas existe un total de 2,723,529 de personas que cuentan con algún tipo de derechohabiencia a un sistema de salud, lo cual representa el 52% de la población total de nuestro Estado. Esto significa que un gran sector de la población del Estado no cuenta con ningún tipo de servicio médico, lo que lo sitúa en el décimo lugar de todos los Estados de nuestro país en referencia a la población que no cuenta con algún tipo de afiliación médica. Es importante comentar que únicamente el 0.8% del total de la población cuenta con algún tipo de seguro médico privado.
Las anomalías congénitas se presentan dentro de las principales causas de muerte, tanto en población infantil menor de 1 año, como de los infantes que se encuentran en edad preescolar. De acuerdo con la Organización Mundial de la Salud, es una causa importante de mortalidad infantil en el mundo y señala que los niños que sobreviven tienen una gran probabilidad de tener enfermedades crónicas y discapacidad6.
Las cardiopatías congénitas ocupan uno de los primeros lugares en cuanto a causa de mortalidad en el Estado de Chiapas. Sin embargo, en los últimos cuatro años, Chiapas ha sufrido una metamorfosis positiva, mejorando la calidad en la atención médica ofrecida a los pacientes con cardiopatías congénitas, traduciéndose esto en un mejor diagnóstico de estas enfermedades, así como inclusive la corrección total en muchas de ellas sin necesidad de que los pacientes sean trasladados a otras entidades de nuestro país. Lo anterior es producto indudablemente del inicio de un programa de hemodinamia en cardiopatías congénitas y, por ende, la conformación de un departamento sólido de cardiología un nuestro centro.
Métodos
Se llevó a cabo un estudio retrospectivo que abarcó el periodo de abril de 2016 a agosto de 2020 en donde incluimos a todos los pacientes que fueron llevados a cateterismo cardiaco, fuera este diagnóstico o tipo intervencionista. Revisamos el expediente electrónico del total de pacientes llevados a cateterismo cardiaco en nuestro Estado en el periodo anteriormente referido.
Cateterismo cardiaco
Para todo paciente que fue llevado a sala de hemodinamia, se entregó consentimiento escrito para firma por los familiares y posteriormente se realizó cateterismo cardiaco obteniendo acceso vascular por vía venosa o arterial femoral, subclavio, yugular interno o carotídeo dependiendo del tipo de procedimiento y del plan de la intervención. En casos que tuvieron indicación precisa se utilizó heparina intravenosa a una dosis de 100 U/kg (dosis máxima de 5,000 UI) al inicio del procedimiento y con dosis de refuerzo cada 60 minutos después de la última dosis.
Resultados
Se realizaron un total de 510 procedimientos, 300 en pacientes del sexo femenino, con una mediana de edad de 4 años, con rango de edad entre 8 días de vida y 77 años. Del total de procedimientos, 67 (13.1%) fueron cateterismos diagnósticos y 443 (86.9%) intervencionistas (Fig. 1). Dentro de los primeros, se llevaron a cabo estudios en pacientes en quienes existía duda diagnóstica a pesar de diferentes estudios de imagen realizados previamente, lo cual sirvió para definir un mejor diagnóstico anatómico y funcional en pacientes con cardiopatías congénitas complejas. También se llevaron a cabo estudios en pacientes con cardiopatía congénita e hipertensión arterial pulmonar severa para valorar la presión pulmonar y resistencias vasculares pulmonares, y realizar test de vasorreactividad con oxígeno al 100% para definir el plan quirúrgico de los pacientes.

Figura 1 Distribución específica de los procedimientos de cateterismo cardiaco realizados en el periodo en estudio.
Con respecto al grupo de pacientes que llevamos a cateterismo intervencionista, podemos señalar que la mayoría de los estudios realizados fueron para cierre de conducto arterioso en un total de 245 pacientes (55%), cierre de comunicación interauricular en 83 pacientes (18.7%), cierre de comunicación interventricular en 36 pacientes (8.1%), valvuloplastia pulmonar con balón en 26 pacientes (5.8%), valvuloplastia aórtica con balón en 9 pacientes (2%), aortoplastia con balón en 11 pacientes (2.4%) y aortoplastia con stent en 9 pacientes (2%). Así mismo, realizamos otros tipos de procedimientos como colocación de marcapasos endovenosos definitivos, angioplastia con stent en ramas pulmonares, captura de cuerpos extraños y embolización de tumoraciones vasculares.
Haciendo énfasis en los procedimientos que hemos realizado con mayor frecuencia podemos decir que respecto a los pacientes llevados a cierre de conducto arterioso, utilizamos dispositivos Amplatzer Duct Occluder® (ADO) en un total de 148 pacientes, dispositivos Amplatzer Duct Occluder II® (ADO II) en 2 pacientes, Amplatzer Vascular Plug II® (AVP II) en 89 pacientes, Amplatzer Vascular Plug IV® (AVP IV) en 3 pacientes y Amplatzer Septal Occluder® (ASO) en 3 pacientes; cabe señalar que estos últimos dispositivos se utilizaron en pacientes con conductos amplios que no se lograron cerrar con el dispositivo de mayor diámetro exclusivo para cierre de ducto arterioso. La mediana de edad fue de 2 años (1 mes - 39 años) con una mediana de peso de 7.8 kg (1.7-60 kg); la presión pulmonar media fue de 30.5 ± 8.9 mmHg y la media de Qp:Qs de 1.9 ± 0.3. En 18 pacientes se hicieron otro tipo de intervenciones además del cierre de ducto arterioso; en 10 pacientes cierre de comunicación interauricular, en 2 pacientes cierre de defecto septal interventricular, en 2 pacientes valvuloplastia aórtica con balón, en 2 pacientes valvuloplastia pulmonar con balón y en 2 pacientes aortoplastia con balón y/o stent. Así también, comentar que del total de pacientes llevados a cierre de conducto arterioso, dos pacientes tuvieron un peso por debajo de los 2 kg al momento del procedimiento (un paciente de 1.9 kg y uno de 1.7 kg), en los cuales se intentó de primera intención cierre farmacológico sin éxito, por lo que se llevó a cabo el cierre por cateterismo utilizando en ambos casos dispositivos AVP II de 6 mm corroborando por ecografía ausencia de obstrucción de rama pulmonar izquierda o de aorta descendente; ambos pacientes con buena evolución al seguimiento a largo plazo. En cuanto a los pacientes que han sido llevados a cierre de comunicación interauricular, se han utilizado un total de 68 dispositivos Cardia Ultrasept II® y 15 dispositivos ASO. La media del tamaño de los dispositivos utilizados fue de 16 mm en pacientes con una mediana de edad de 5 años (1-70 años), con mediana de peso de 16 kg (7-64 kg) y mediana de talla de 102 cm (64-165 cm). Cabe mencionar que se decidió realizar el cierre en un paciente de un año de edad, lo cual no es habitual; sin embargo, el paciente presentaba datos de insuficiencia cardiaca como dificultad para ganancia ponderal, así como infecciones recurrentes de la vía aérea, sin padecer ninguna otra enfermedad que pudiera explicar dicho cuadro clínico. La presión pulmonar media fue de 28.5 ± 5.5 mmHg y la media de Qp:Qs de 1.9 ± 0.4. Con respecto a los pacientes que fueron llevados a cierre de comunicación interventricular, se utilizaron dispositivos ADO en 9 pacientes, ADO II en 9 pacientes y AVP II en 18 pacientes. La mediana de edad fue de 5.5 años (2-30 años) con una mediana de peso de 19 kg (11.5-80 kg) y mediana de talla de 112 cm (90-175 cm); la presión pulmonar media fue de 35.2 ± 6.3 mmHg y la media de Qp:Qs de 1.76 ± 0.2.
Una gran cantidad de defectos cardiacos congénitos cianógenos pueden no ser quirúrgicamente corregidos debido a la gran complejidad de algunos de estos o al Estado tan grave en que se presentan los pacientes. Aun así, pueden requerir paliación para aumentar el flujo sanguíneo pulmonar y, por ende, mejorar la saturación arterial sistémica. Dentro de los procedimientos que se reportaron en nuestro estudio, podemos decir que hubo intervenciones en pacientes en Estado crítico que requirieron angioplastia con stent en conducto arterioso o en fístula sistémico pulmonar ocluida en 19 pacientes (4.2%) y angioplastia con stent en tracto de salida de ventrículo derecho en 4 pacientes (0.9%) en pacientes con tetralogía de Fallot o con doble salida de ventrículo derecho y estenosis pulmonar severa.
Se encontraron diferentes complicaciones relacionadas a los procedimientos como fueron embolización de dispositivos en 5 pacientes, lo cual representó el 1.1% de un total de 443 procedimientos intervencionistas, lográndose el rescate percutáneo del 100% de ellos con corrección posterior mediante terapia endovascular. Igualmente, en una paciente de 1 año de edad que fue sometida a angioplastia con stent en tracto de salida, se presentó embolización del stent PG2510B, el cual se logró rescatar con un lazo de 20 mm en vena cava inferior durante el mismo procedimiento y finalmente se culminó de forma exitosa con otro stent PG2910B. Finalmente, en una paciente de 6 años de edad que fue llevada a cierre de comunicación interauricular con dispositivo Cardia Ultrasept II® 20 mm se presentó al final del procedimiento desgarro de ramo accesorio de vena femoral izquierda, lo cual ameritó reparación quirúrgica sin complicaciones posteriores.
Importante es comentar que se presentaron dos casos que requirieron de envío a la Ciudad de México para manejo de complicaciones importantes. Uno fue el caso de una paciente de 11 años de edad con diagnóstico de coartación de aorta y conducto arterioso persistente que fue llevada a cateterismo cardiaco en octubre de 2017 en donde se realizó aortoplastia con stent Andrastent® XL39 mm y cierre de conducto arterioso con dispositivo ADO 12/10 mm, procedimiento el cual se llevó a cabo sin ningún tipo de complicación. Sin embargo, la paciente presentó seis meses después del procedimiento fiebre persistente, por lo que se realizaron hemocultivos, encontrando presencia de micobacterias atípicas; además, se realizó angiotomografía de aorta, en donde se evidenció presencia de pseudoaneurisma micótico, por lo que se envío al Instituto Nacional de Cardiología, en donde se realizó retirada del stent y colocación de injerto de Gore-Tex® de 18 mm de longitud en abril de 2018, con evolución favorable posterior. La paciente se mantiene bajo seguimiento en nuestra institución en adecuada clase funcional, última angiotomografía sin alteraciones (Fig. 2). Otro caso se presentó en una paciente de 14 años de edad que tenía antecedente de comunicación interauricular amplia y fue llevada a cierre del defecto con dispositivo Cardia Ultrasept II® 32 mm en junio de 2016, y que en 2019 requirió hospitalización por disminución en su clase funcional y se corroboró la presencia de derrame pericárdico, por lo que se realizó pericardiocentesis obteniéndose gasto hemático. La paciente contaba con derechohabiencia al Instituto Mexicano del Seguro Social, por lo que se envió al Centro Médico Nacional Siglo XXI, en donde por métodos habituales de diagnóstico (angiotomografía) se observó que el disco izquierdo sobrepasaba el plano valvular mitral por 9 mm y se encontraba en íntimo contacto con la continuidad mitroaórtica aparentando atravesarla, así como el borde superior del mismo disco se encontraba dispuesto hacia el techo de la aurícula izquierda. La paciente se llevó a cirugía en mayo de ese mismo año, en donde se reportó como hallazgo que el dispositivo empujaba el borde de la aurícula izquierda sin encontrar sitio evidente de erosión aórtica, describiendo así mismo válvulas tricúspide y mitral sin alteraciones, por lo que se realizó resección del dispositivo, así como reparación del septum interauricular con parche de pericardio bovino (Fig. 3). La paciente cursó con adecuada evolución posterior. Último seguimiento en agosto de 2020, en buena clase funcional y sin alteraciones en el ecocardiograma.
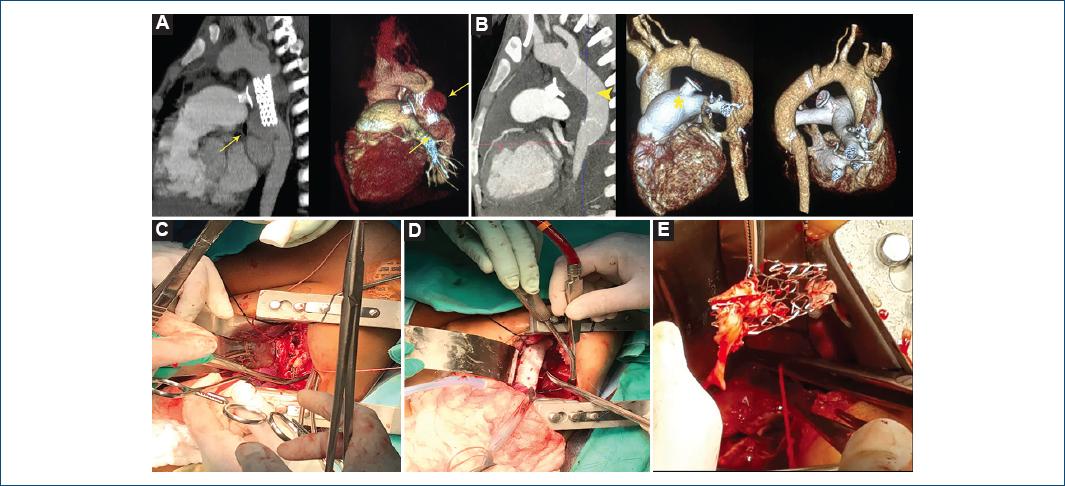
Figura 2 Tomografía computarizada cardiaca con medio de contraste intravenoso prequirúrgica. A: reconstrucción sagital oblicua con proyección de máxima intensidad y reconstrucción volumétrica identificando dilatación sacular lobulada de la aorta adyacente al margen distal del stent (flecha). Tomografía computarizada cardiaca con medio de contraste intravenoso posquirúrgica. B: reconstrucción sagital oblicua en proyección de máxima intensidad y reconstrucciones volumétricas en proyecciones anterior y posterior al arco de la aorta en donde se observa injerto de Gore-Tex® (cabeza de flecha); se observa dispositivo en adecuada posición (asterisco). Transoperatorio. C: aorta con apertura longitudinal con fibrina purulenta y tejido inflamatorio. D: reconstrucción de aorta descendente con injerto de Gore-Tex® de 18mm. E: stent con proceso infeccioso agudo, fibrina y tejido inflamatorio persistente (cortesía del Dr. Roberto Cano Zárate [Instituto Nacional de Cardiología Ignacio Chávez] y del Dr. Luis Alberto Ruíz Elizondo [Hospital de Especialidades Pediátricas]).
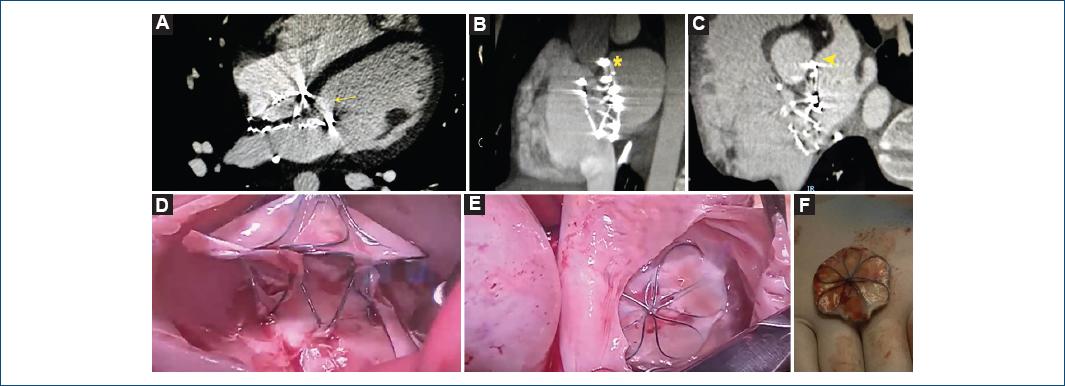
Figura 3 Tomografía computarizada cardiaca con medio de contraste intravenoso. A: imagen en corte axial en donde se observa disco izquierdo que sobrepasa el plano valvular mitral (flecha). B: reconstrucción sagital oblicuo identificando borde superior del disco izquierdo dispuesto hacia el techo del atrio ipsilateral (asterisco). C: reconstrucción a nivel de las cavidades auriculares para visualización del dispositivo. Disco izquierdo en íntimo contacto con la continuidad mitroaórtica (cabeza de flecha). Transoperatorio. D: vista transquirúrgica del dispositivo implantado, se observa disco derecho y cintura de este. E: vista transatrial del dispositivo desde su disco derecho. F: dispositivo extraído (cortesía del Dr. Israel García Dávalos [Centro Médico Nacional Siglo XXI] y de la Dra. Karla Yael Herrera Morales [Unidad Médica de Alta Especialidad]).
Reportamos una mortalidad total del 1.5% en el total de los procedimientos realizados en nuestro Estado.
Discusión
Sabemos que la era moderna de la intervención en enfermedades cardiacas estructurales en el mundo comenzó como tal en 1979 cuando Rashkind, et al.7 reportaron el cierre de conducto arterioso persistente con un dispositivo de doble disco. En Chiapas se habían realizado procedimientos aislados en cardiopatías congénitas. Sin embargo, no fue si no hasta el año 2016 que se inició un programa formal de intervencionismo cardiaco en nuestro Estado.
Hicimos hincapié en las complicaciones que se presentaron en el periodo de estudio, ya que a principios de 2018 nuestro grupo, en conjunto con el grupo del Instituto Nacional de Cardiología, publicó la experiencia inicial mexicana en el cierre de comunicación interauricular con un nuevo dispositivo, el Cardia Ultrasept II®. En 1974, King y Mills8 realizaron el primer cierre exitoso transcatéter de un defecto septal interauricular tipo ostium secundum. Después de eso, diferentes dispositivos han sido desarrollados con diferentes grados de éxito. Los dispositivos aprobados por la FDA (Food and Drug Administration) para su uso clínico son el ASO (Abbott Medical, Illinois) y el Helex septal occluder (W. L. Gore and Associates, Flagstaff, Arizona). En nuestra experiencia publicada, reportamos el uso del nuevo dispositivo Cardia Ultrasept II®, en donde el objetivo fue demostrar la seguridad al utilizar este dispositivo refiriéndose principalmente a la perforación de la membrana de alcohol polivinílico que se había reportado en varias publicaciones previas. En este estudio se reportaron un total de 30 pacientes llevados a cierre de comunicación interatrial con una mediana de edad de 6 años y se informó que en un seguimiento a un máximo de 15 meses no se habían presentado perforaciones en los dispositivos colocados ni otro tipo de complicaciones9. No obstante, tiempo después de la publicación se presentó el caso de la paciente ya comentada y que se relacionaba con el uso de este nuevo dispositivo, por lo que decidimos dejar de utilizarlo en pacientes con defectos amplios y con bordes circundantes limítrofes (defectos de alto riesgo). Vale la pena señalar que hasta el último día que se utilizó este dispositivo se habían implantado un total de 68 dispositivos, 51 en pacientes del sexo femenino, y hemos llevado seguimiento estrecho con ecografía transtorácica cada dos meses en el 100% de los pacientes, sin encontrar hasta la fecha ningún tipo de alteración.
Sin duda, la cardiología intervencionista en cardiopatías congénitas ha desarrollado soluciones menos invasivas para los defectos cardiacos congénitos con la intención de minimizar la necesidad de cirugía cardiaca abierta y así optimizar el pronóstico de los pacientes10. Dentro de la experiencia que hemos desarrollado a lo largo de estos cuatro años después del inicio de la hemodinamia en cardiopatías congénitas en Chiapas, precisamente iniciamos un protocolo en pacientes con diagnóstico de comunicación interventricular perimembranosa y que eran candidatos a ser llevados a cierre por cateterismo cardiaco, esto tomando en cuenta el interés por la incidencia de bloqueo atrioventricular completo publicado en la literatura, por lo que decidimos llevarlo a cabo utilizando dispositivos no específicamente diseñados para cierre de estos defectos (off-label), teniendo como respaldo reportes previos con buenos resultados de cierre de estos defectos con dispositivos no habituales11-15.
Desde el primer cierre percutáneo de un defecto septal interventricular en 1987 por Lock, et al.16, ha habido diferentes reportes de cierre transcatéter de estos defectos utilizando diferentes dispositivos. Nosotros decidimos utilizar dispositivos más suaves y que se pudieran implantar mediante sistemas liberadores con perfil más bajo con la intención de evitar complicaciones importantes. Hasta la fecha hemos realizado un total de 36 procedimientos con buenos resultados, con un índice de cierre del 100% y, lo más importante, libre de complicaciones. Recientemente publicamos en un estudio multicéntrico la experiencia de nuestro país y del grupo cardiovascular de Egipto en los últimos nueve años en donde se reportaron un total de 119 pacientes con una mediana de edad de 5 años y peso de 18 kg que fueron llevados a cierre de comunicación interventricular perimembranosa utilizando dispositivos ADO de primera y segunda generación, así como dispositivos AVP II, en donde se reportó un índice de cierre del 98.3% y no se reportó ningún caso de bloqueo atrioventricular a un seguimiento a 36 ± 25.7 meses17. También reportamos el cierre de un defecto ventrículo-atrial (Gerbode) con un dispositivo AVP II® en un paciente de sexo masculino de 10 años de edad con antecedente de corrección de conexión anómala parcial de venas pulmonares derechas al atrio derecho18.
En general, sabemos que los procedimientos de cateterismo cardiaco en la población infantil no están exentos para nada a riesgos ni de complicaciones secundarias, tal y como hemos mostrado en este manuscrito, en el cual hemos compartido toda nuestra experiencia a poco tiempo de haber iniciado nuestro programa en Chiapas. Sin embargo, es importante esclarecer que, aunque somos un grupo joven y que apenas está surgiendo, hemos logrado realizar una gran labor en pacientes con cardiopatías congénitas en el Estado y estamos seguros de que con el paso del tiempo iremos mejorando en el aprendizaje y en consecuencia madurando en nuestra toma de decisiones. Vale la pena describir que nuestro equipo de trabajo está conformado por tres cardiólogos pediatras, de los cuales uno tiene la alta especialidad en ecocardiografía pediátrica y dos en cardiología intervencionista en cardiopatías congénitas, un cirujano cardiovascular y recientemente se sumó al equipo una nueva cirujana pediatra cardiotorácica. Todos los miembros del equipo laboramos en el Hospital de Especialidades Pediátricas en la ciudad de Tuxtla Gutiérrez en el Estado de Chiapas y es importante comentar que los procedimientos de cateterismo cardiaco se llevaron a cabo en un hospital privado donde se cuenta con un angiógrafo de la marca Siemens Artiz Sea; esto debido a que aún no se cuenta con un angiógrafo funcional en nuestra institución pública de trabajo.
Conclusión
El intervencionismo percutáneo en enfermedades cardiacas congénitas ha presentado un gran desarrollo en las últimas tres décadas. Hoy en día, estos procedimientos de alta complejidad se han vuelto una opción invaluable con excelentes resultados en el tratamiento de cardiopatías congénitas. Ahora bien, si además tomamos en cuenta que la formación de recursos humanos en México es cada vez más acelerada y la atención de cardiopatías congénitas por cateterismo cardiaco tiende a ser más descentralizada, podemos pensar que el futuro para la cardiología intervencionista en cardiopatías congénitas de nuestro país parece ser brillante.











 nueva página del texto (beta)
nueva página del texto (beta)


