Introducción
La infección por el coronavirus 2 del síndrome respiratorio agudo grave (SARS-CoV-2) tiene como manifestación clínica la enfermedad conocida como enfermedad por coronavirus 2019 (COVID-19)1. Si bien el conocimiento de la naturaleza de la enfermedad es dinámico, publicándose cada día decenas de artículos científicos sobre nuevas características de la COVID-19, la presentación típica es la de neumonía intersticial2. A pesar de la gran cantidad de información que se ha desarrollado en las últimas semanas, se ha estimado que esta enfermedad puede llegar a tener hasta un 72% de infradiagnóstico3, por lo que se requieren herramientas clínicas que sean simples, de fácil acceso, que incrementen la detección de casos de forma factible y que arrojen información con valor pronóstico.
Ante esta necesidad, han surgido algunas propuestas para poder realizar el diagnóstico, seguimiento y respuesta al tratamiento de los pacientes con COVID-19, tales como el ultrasonido pulmonar (USP). Cabe mencionar que el USP ha probado ser una técnica eficiente y de fácil reproducibilidad para diagnosticar insuficiencia cardiaca y patologías pleuropulmonares, sobre todo en pacientes críticamente enfermos4-7.
La evidencia de la utilidad del USP en la COVID-19 es aún escasa, aunque de forma preliminar parece ser una técnica sensible cuyos hallazgos tienen una elevada correlación con la tomografía computarizada (considerada el gold standard).
En esta breve revisión haremos énfasis en sus aspectos técnicos, las ventajas y desventajas, y por último una propuesta para el abordaje en este tipo de pacientes.
Aspectos técnicos
Para obtener imágenes por este método se puede colocar el transductor de manera perpendicular a la pared torácica, o bien, si se quieren obtener imágenes más nítidas de la pleura, se puede colocar de manera paralela a las costillas. Es esencial seguir un orden de exploración estándar para la consistencia del reporte entre operadores (Fig. 1). Los transductores más recomendados para este método son los de 3.5 a 5 mHz, ya que permiten tener una buena definición de las estructuras y alteraciones que se pueden encontrar6. Por último, cabe mencionar que para este estudio se pueden utilizar transductores lineales, sobre todo para tener una adecuada definición de la pleura y estructuras más superficiales, o sectoriales, para poder visualizar estructuras o artefactos más profundos.
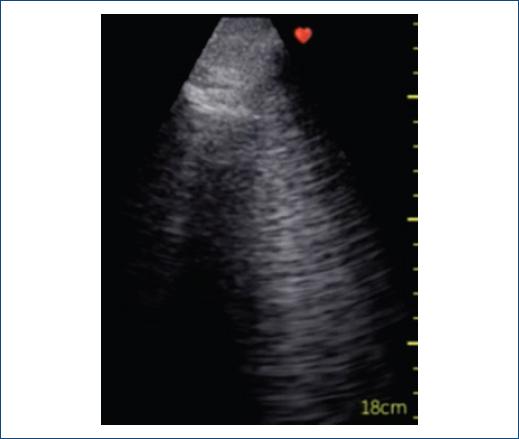
Figura 1 Ultrasonido pulmonar que muestra múltiples líneas B confluentes y patrón en vidrio despulido en un paciente con diagnóstico de neumonía intersticial.
De forma general, un pulmón sano está compuesto en su mayor parte de aire. Cuando los ultrasonidos penetran en este, la mayor parte de ellos son reflejados de nuevo hacia el transductor debido a la gran diferencia de densidad entre la pared pulmonar y la pleura y el parénquima aireado. Esto da lugar a un artefacto horizontal, las líneas A, que de forma indirecta indican que el pulmón no está ocupado. Al contrario, a medida que baja el contenido del aire en el pulmón y que es sustituido por agua u otro componente biológico, aparece un artefacto vertical en cola de cometa, las líneas B. Estas líneas B pueden llegar ser coalescentes y dar una imagen de pulmón blanco. Además, el USP nos permite visualizar áreas de neumotórax cuando se pierde el deslizamiento pleural, derrame pleural y consolidación pulmonar o atelectasias8.
Hallazgos del ultrasonido pulmonar en la COVID-19
Si bien la literatura es escasa, los hallazgos reportados incluyen engrosamiento pleural, pleura irregular, patrón de líneas B (Fig. 1), confluente y en vidrio despulido, consolidados basales y finalmente en algunos casos derrame pleural7-10.
Sin embargo, aún se desconoce el punto de corte de líneas B, o la confluencia de estas para la predicción de desenlaces, así como características que permitan el diagnóstico diferencial entre COVID-19 y otras enfermedades pulmonares agudas.
Ventajas y desventajas
Es una herramienta que puede utilizarse a la cabecera del paciente de manera rápida, evitando los desplazamientos de los pacientes necesarios para otras pruebas de imagen como la tomografía computarizada y, por lo tanto, limitando la exposición del personal. En este sentido, se ha propuesto que el uso del estetoscopio debe limitarse porque supone el contacto directo con el médico al colocarse directamente sin protección11-12.
El USP, sobre todo en su versión inalámbrica y portátil, puede cubrirse con una bolsa y debido a su pequeño tamaño se puede esterilizar por completo. Además, es una técnica segura para utilizar en grupos poblacionales específicos, como las embarazadas, en los cuales los métodos de imagen que utilizan radiación supondrían un riesgo.
Las desventajas que tiene este método es que, como toda técnica ecográfica, puede tener variabilidad entre los usuarios, además de que requiere un entrenamiento, el cual por la situación pandémica en la que vivimos no es fácilmente reproducible hoy en día. Por otra parte se debe tener disponibilidad del equipo, lo cual no siempre está presente.
Propuesta de uso de ultrasonido pulmonar
Los expertos abogan por el uso de esta técnica en diferentes contextos durante la pandemia por SARS-CoV-2:
En el diagnóstico en urgencias y el triaje de los pacientes que pueden ser dados de alta a domicilio.
En el seguimiento en el paciente hospitalizado como predictor de empeoramiento respiratorio y necesidad de manejo avanzado de la vía aérea.
En la monitorización de las terapias utilizadas y como ayuda en el proceso de destete del ventilador en pacientes intubados.
Como parámetro de evaluación para un alta segura.
Sin embargo, en la actualidad, la evidencia disponible es escasa y uno de los principales retos que se presentan es la estandarización de la técnica para que los resultados de los diferentes grupos sean comparables.
Ante esta situación, recientemente se creó un sistema de puntuación para poder evaluar de manera objetiva la lesión pulmonar ocasionada por la COVID-19. Además, los artefactos ultrasonográficos puede utilizarse para medir los efectos del reclutamiento pulmonar y para la realización de pruebas para la realización del destete ventilatorio. La propuesta de esta puntuación se basa en la revisión de seis áreas por hemitórax (12 zonas en total), en donde cada una de las zonas puede recibir una puntuación que va desde 0 hasta 3. La definición de la puntuación se puede realizar con esta escala: a) patrón normal (presencia de líneas A y menos de 3 líneas B), lo cual equivale a 0 puntos; b) más de 3 líneas B, que equivale a 1 punto; c) líneas B coalescentes con o sin consolidaciones pequeñas, lo cual equivale a 2 puntos, y d) consolidación, que equivale a 3 puntos (Fig. 2). Cabe recalcar que las puntuaciones de cada uno de los 12 puntos se suman y al final se puede obtener una puntuación que va desde 0 hasta 367. Debido a la rápida evolución de la pandemia, este sistema de puntuación aún no ha sido validado, sin embargo su aplicación posiblemente nos permitirá conocer de mejor manera la evolución de la enfermedad y también la progresión o regresión de esta12.











 nueva página del texto (beta)
nueva página del texto (beta)



