Introducción
El desfibrilador automático implantable (DAI) se ha mostrado útil en la prevención primaria y secundaria de la muerte súbita cardiaca (MSC). Los resultados de los diversos estudios publicados han permitido sentar las principales indicaciones del implante de DAI, que se han recogido en las sucesivas guías clínicas de manejo de pacientes con arritmias ventriculares o riesgo de MSC1,2.
Sin embargo, el incremento de su utilización no ha aclarado de forma definitiva algunas dudas, como su eficacia fuera del contexto de los ensayos clínicos, la selección de los pacientes para implante en el mundo real, la posibilidad de acceso a esta terapia, su seguridad o su coste-efectividad3. El número total de implantes (primoimplantes y recambios) en 2014, en 162 hospitales españoles, fue de 4.911 (106 por millón de habitantes). La tasa de implantes en los países que participan en European Medical Technology Industry Association (EUCOMED) es de 302 por millón. Alemania, con 555 dispositivos, es el país europeo con mayor número de implantes al año4.
Los pacientes con DAI constituyen una población en riesgo de presentar alteraciones psicológicas y una peor calidad de vida (CV). El principal predictor de empeoramiento de la CV y ajuste psicológico al DAI, tras el implante, es el número de descargas del dispositivo.
Otros predictores son la juventud del portador, los antecedentes de trastornos de ansiedad o depresión, y el escaso apoyo social o familiar.
Una adecuada programación de los criterios de detección y de las terapias de estimulación antitaquicardia reducirá, de forma significativa, el número de descargas y hará menos probable el deterioro de la CV5.
En el año 1995, más de 152 millones de personas presentaban disfunción eréctil en el mundo. Sin embargo, el porcentaje que recibe tratamiento es extremadamente bajo6.
Este tema no suele ser tratado de forma habitual en la relación médico-enfermo tras un episodio de síndrome coronario agudo. En un estudio previo de nuestra Unidad encontramos que el 52% de los pacientes que habían sufrido un infarto agudo de miocardio (IAM) presentaban diversos grados de disfunción eréctil7. Es indudable que una satisfactoria actividad sexual favorece una buena CV.
Existen muy pocos estudios que analicen la repercusión de los implantes de DAI sobre la vida sexual de los pacientes portadores. El dispositivo puede incidir de forma positiva al considerar, el enfermo y su pareja, que la posibilidad de muerte súbita durante el coito está controlada. Sin embargo, la aparición de descargas del DAI puede afectar a la frecuencia y calidad de las relaciones, de forma similar a como lo hace sobre la CV.
El presente trabajo analiza, por un lado, la posible existencia de disfunción sexual en pacientes portadores de DAI y sus desencadenantes. Por otro lado, la respuesta de este tipo de anomalías tras realizar un programa de rehabilitación cardiaca (PRC). Consideramos, en base a experiencias previas, que el contacto diario del enfermo y los profesionales de la Unidad durante varias semanas, y la terapia multifactorial, pueden favorecer la normalización de la actividad sexual previamente deteriorada.
Métodos
Se estudia prospectivamente a 25 pacientes portadores de DAI remitidos de forma consecutiva a nuestra Unidad de Rehabilitación Cardiaca. Forman un subgrupo de un total de 422 enfermos cardiológicos, de distintas etiologías, que iniciaron la fase II de rehabilitación en los últimos 18 meses. No existieron criterios de exclusión para realizar el PRC.
Todos los pacientes firmaron la hoja de consentimiento de inclusión en el programa, habitual de la unidad, y el estudio fue aprobado por el comité ético del hospital.
El PRC, descrito en publicación previa7, se inicia en la actualidad con una primera consulta (45-60 min) del cardiólogo con el enfermo y su pareja o familiares más cercanos. Se analizan y discuten los factores relacionados con el diagnóstico, la medicación, las dietas, los de índole sociolaboral y sexual, el pronóstico de la enfermedad, etc. Las respuestas a la multitud de dudas que tienen ayudan a descender, de forma significativa, los niveles de ansiedad y depresión. El programa multidisciplinario, en fase II, con una duración media de 2-3 meses, consiste en: a) entrenamiento físico en grupo, supervisado e individualizado; b) actuación psicológica con terapia de grupo y sesiones de relajación, y c) programa educativo sobre modificación del estilo de vida y control de factores de riesgo.
El entrenamiento físico incluye: a) tres sesiones semanales de 1 h de duración efectuadas en el gimnasio de la Unidad. Consiste en la realización de una tabla de fisioterapia, con pesas de 1-2 kg, y entrenamiento aeróbico en tapiz y en bicicleta ergométrica, y b) marchas diarias domiciliarias, progresivas en tiempo y distancia, hasta de 1 h de duración, en las que se debe mantener la frecuencia cardíaca de entrenamiento (FCE).
La FCE se calcula en base a los resultados de las ergometrías (protocolo de Bruce sobre banda sin fin o en rampa) realizadas al inicio y al fin del programa.
La primera prueba se efectúa tras una semana de entrenamiento en las máquinas, a bajos niveles de carga, manteniendo a los pacientes monitorizados con telemetría. Con esta pauta aprenden a caminar en la cinta, pierden el miedo a caerse y el cálculo de la capacidad funcional aeróbica es más real.
Precisamos, en los portadores de DAI, conocer la frecuencia de sobreestimulación y de descarga, con el fin de decidir el momento de suspender la prueba. No desconectamos el dispositivo durante la misma, pero el límite máximo de FC se sitúa en 10-20 latidos por debajo de los de sobreestimulación y descarga, sobre todo en los pacientes con QRS superior a 0,14 ms.
En las pruebas de esfuerzo sin signos de isquemia, o arritmias ventriculares severas, la frecuencia cardíaca de entrenamiento, durante las primeras 4 semanas, es del 75% de la alcanzada, y posteriormente se eleva al 85%.
No realizamos entrenamiento interválico ni de fuerza en este grupo de pacientes.
La actuación psicológica se inicia con la charla informativa ya descrita y se complementa con el pase de cuestionarios que analizan la ansiedad (Hamilton)8, la depresión (Zung)9 y el patrón de conducta tipo A (Bortner)10. Se complementa con el SHIM11, que estudia la existencia o no de disfunción eréctil.
Los puntuaciones del cuestionario de Zung (rango de calificación de 20 a 80) nos dice que valores de 20-49 son normales; de 50-59 indican depresión ligera; de 60- 69, moderada, y superior a 70, depresión severa. Los del Hamilton (rango de 0 a 16): de 10-17, leve ansiedad; de 18-24, moderada, y superior a 24, severa. El SHIM (rango 0-25) define disfunción eréctil con valores inferiores a 20, existiendo una relación inversamente proporcional entre la mayor severidad y la menor puntuación.
La intervención psicológica se efectúa mediante técnicas de relajación según método de Schultz12 y terapia de grupo. Los pacientes con mayor deterioro psicológico, en base a la charla inicial, a las puntuaciones de los cuestionarios y a la ausencia de mejoría, tras 3-4 semanas de estancia en el programa, se remiten al psiquiatra que colabora con la unidad. El porcentaje de pacientes que precisan de este tratamiento no sobrepasa el 4% del total.
El programa educativo consiste en charlas-coloquios semanales, en grupo, dirigidas al paciente y a sus familiares más cercanos. Se informa y se discuten las dudas sobre la enfermedad, los distintos tratamientos medicoquirúrgicos, las facetas sociolaborales y sexuales y la necesidad de modificar los factores de riesgo coronario y el estilo de vida nocivo para el enfermo.
Se realizan entrevistas individualizadas cuando el enfermo o su pareja lo necesitan o solicitan.
La fase III del programa durará el resto de la vida. El paciente sigue las indicaciones del informe de alta de la Unidad. Continuará efectuando el entrenamiento físico 4-5 días a la semana, la relajación 2 o 3 veces al día, y controlando los factores de riesgo.
Se les entregan copias del informe para su cardiólogo y su médico de familia, y se les aconseja sigan realizando revisiones periódicas con ellos.
Algunos pacientes realizan el entrenamiento físico de fase III en nuestra Unidad. Se sienten más seguros y les tranquiliza estar controlados y dirigidos por el grupo que les ha llevado en la fase II.
En los 25 pacientes del presente estudio hemos analizado, como objetivos fundamentales: 1) la reiniciación o no de la actividad sexual tras el implante; 2) el periodo de tiempo transcurrido en caso de haberlo hecho; 3) las razones para la no reiniciación; 4) la posibilidad de descarga del dispositivo implantado y sus repercusiones a nivel psicológico y sexual, y 5) los efectos derivados de la inclusión en nuestro PRC.
De forma secundaria se estudia, la posible existencia de trastornos psicológicos y de la medicación como cofactores en el desarrollo de disfunción sexual.
Tabla 1.Características generales de los pacientes incluidos en el estudio
| Paciente | Edad | Sexo | Diagnóstico | FEVI | Arritmias previas |
|---|---|---|---|---|---|
| 1 | 50 | ♂ | MDI | 30 | TVNS |
| 2 | 65 | ♂ | MDI | 25 | TVS |
| 3 | 48 | ♀ | MDNI | 30 | TVNS |
| 4 | 57 | ♂ | MDNI | 40 | FV |
| 5 | 44 | ♂ | FV idiopática | 70 | FV |
| 6 | 53 | ♂ | MDNI | 20 | |
| 7 | 69 | ♂ | MDI | 20 | |
| 8 | 54 | ♂ | MDI | 40 | TV, FV |
| 9 | 72 | ♂ | MDI | 20 | |
| 10 | 22 | ♀ | FV idiopática | 70 | FV |
| 11 | 51 | ♂ | MDI | 14 | TVNS, Dis. sin. |
| 12 | 44 | ♂ | MDI | 18 | FV |
| 13 | 69 | ♂ | MDNI | 40 | TVS |
| 14 | 62 | ♀ | MDI | 35 | TVS |
| 15 | 61 | ♂ | MDI | 20 | FV |
| 16 | 58 | ♂ | MDI | 20 | FV |
| 17 | 51 | ♂ | MDI | 30 | TVS |
| 18 | 48 | ♂ | MDI | 20 | TVS |
| 19 | 55 | ♂ | MDI | 40 | TVS |
| 20 | 57 | ♂ | MDI | 25 | |
| 21 | 50 | ♂ | MDI | 30 | |
| 22 | 54 | ♂ | FV idiopática | 58 | FV |
| 23 | 79 | ♂ | MDI | 25 | TVS |
| 24 | 55 | ♂ | MDNI | 20 | |
| 25 | 60 | ♂ | MDI | 25 |
♂: hombre; ♀: mujer; Dis. sin: disfunción sinusal; FV: fibrilación ventricular; MDI: miocardiopatía dilatada isquémica; MDNI: miocardiopatía dilatada no isquémica; TVNS: taquicardia ventricular no sostenida; TVS: taquicardia ventricular sostenida.
Desde el punto de vista estadístico, las variables continuas se expresan como media ± desviación estándar. El análisis univariable de los datos se llevó a cabo mediante la t de Student para las continuas (previa comprobación de la presunción de normalidad con la prueba Shapiro-Wilks).
Los contrastes fueron bilaterales, con un nivel de significación p < 0,05. Todo el análisis se realizó mediante SPSS 12.0.1.
Resultados
Los 25 cardiópatas portadores de DAI (22 hombres y 3 mujeres) tenían una edad media de 55 años (22-79). Los diagnósticos se dividían de la siguiente forma: 17 miocardiopatías dilatadas isquémicas (MDI), 5 miocardiopatías dilatadas no isquémicas (MDNI) y 3 con fibrilación ventricular (FV) idiopática (tabla 1).
La MDNI era secundaria al tratamiento quimioterápico de un cáncer de mama (enferma n.◦ 3) y a etilismo crónico no controlado (enfermo n.◦ 6). En los tres restantes se desconocía el origen del daño miocárdico.
Tres pacientes no finalizaron el programa (dos de ellos a la segunda semana): 1) mujer de 22 años (estudiante de 5.◦ de medicina) por pánico a la posibilidad de descargas con el ejercicio; no fue posible convencerla y se le aconsejó tratamiento especializado, en base al muy alto nivel de ansiedad; 2) hombre de 53 años con miocardiopatía dilatada de etiología etílica, con vida desestructurada y que no había conseguido dejar el alcohol; no dio razones para su decisión; 3) hombre de 69 años de edad (fase III) a los 30 días del implante, por cambio de domicilio a una gran distancia de la Unidad; falleció por un nuevo infarto 6 meses más tarde.
El electrocardiograma de reposo inicial mostró ritmo sinusal en 24 enfermos y fibrilación auricular (FA) crónica en uno. La duración del QRS fue superior a 0,14 s en 6 pacientes e inferior a 0,12 en el resto.
Se implantaron 24 DAI endocavitarios, ninguno con resincronización. En uno, un DAI subcutáneo, como prevención primaria.
Al paciente número 18 (tabla 1) le fue realizada una ablación ventricular y posteriormente se implantó el DAI. Dos semanas más tarde presentó dos cuadros presincopales por taquicardia ventricular sostenida. Inició el PRC a los 20 días, y no ha tenido nuevos episodios. Está recibiendo tratamiento antiarrítmico con amiodarona. Su cardiólogo no ha descartado nueva ablación si la evolución así lo aconsejara. Las razones para la implantación de los dispositivos muestran que en 18 pacientes se indicó como prevención secundaria (12 miocardiopatías dilatadas isquémicas, 3 miocardiopatías no isquémicas y 3 fibrilaciones ventriculares idiopáticas), y en 7 (5 miocardiopatías isquémicas y 2 miocardiopatías dilatadas de otras etiologías) como prevención primaria (tabla 2).
Si analizamos el tratamiento farmacológico de los pacientes diagnosticados de FV idiopática podemos ver que solo dos recibían betabloqueantes y uno ansiolíticos. El mayor
Tabla 2.Indicaciones para el implante del desfibrilador automático implantable
| MDI | MDNI | FV idiopática | |
|---|---|---|---|
| Muerte súbita recuperada | 4 | 1 | 3 |
| TVS sincopal | 6 | 2 | |
| TVNS sintomática | 2 | 1 | |
| Profiláctica | 5 | 2 |
FV: fibrilación ventricular; MDI: miocardiopatía dilatada isquémica; MDNI: miocardiopatía no isquémica; TVNS: taquicardia ventricular no sostenida; TVS: taquicardia ventricular sostenida.
Tabla 3.Tratamiento farmacológico de los pacientes
| MDI | MDNI | FV idiopática | |
|---|---|---|---|
| Betabloqueante | 12 | 2 | 2 |
| IECA | 13 | 3 | |
| Eprerenona | 7 | ||
| Antiagregantes | 11 | ||
| Anticoagulantes | 2 | 2 | |
| Estatinas | 11 | 1 | |
| Diuréticos | 3 | 2 | |
| Ansiolíticos | 6 | 2 | |
| Antiarrítmicos | 5 | 2 |
FV: fibrilación ventricular; MDI: miocardiopatía dilatada isquémica; MDNI: miocardiopatía dilatada no isquémica.
porcentaje de la medicación se utilizaba en los enfermos con miocardiopatía dilatada, siguiendo las normas actuales de las guías, aunque no todos ellos. Tomaban betabloqueantes 14, IECA 16, antiagregantes 11 (cardiópatas isquémicos), estatinas 12, anticoagulantes 4 y antiarrítmicos (amiodarona) 7 (tabla 3).
En nuestra Unidad siempre se respeta el tratamiento indicado por los cardiólogos que remiten a los enfermos. Si consideramos que es necesario realizar modificaciones, nos ponemos en contacto telefónico con ellos, siempre en presencia del enfermo.
La duración media de la fase II del programa es de 2-3 meses, como se ha indicado previamente. Sin embargo, los pacientes con mala función ventricular y capacidad funcional muy deficiente precisan tiempos de actuación más prolongados13,14. En el presente estudio 12 pacientes (9 en clase funcional III y 3 en II), permanecieron de 4 a 6 meses.
Existió una indudable mejoría en la capacidad funcional, según la clasificación de la NYHA. Quince pacientes estaban, al inicio del programa, en clase funcional II o III. Al finalizar, solo 2 (uno en III y uno en II) no habían modificado su estado (fig. 1).
Las ergometrías de inicio y final del programa fueron clínicamente negativas y no valorables desde el punto de vista eléctrico, por trastornos basales en la repolarización. En la inicial no aparecieron arritmias significativas, fuera de extrasístoles ventriculares monofocales aisladas en 9 pacientes, aunque uno de ellos mostró una TVNS de 4 complejos. En la final, 6 presentaron extrasistolia ventricular monomorfa.
La capacidad funcional mejoró de forma significativa tras el entrenamiento, pasando de 6,5 ± 3,07 MET de media al inicio a 9,2 ± 3,3 MET al final (p < 0,005).
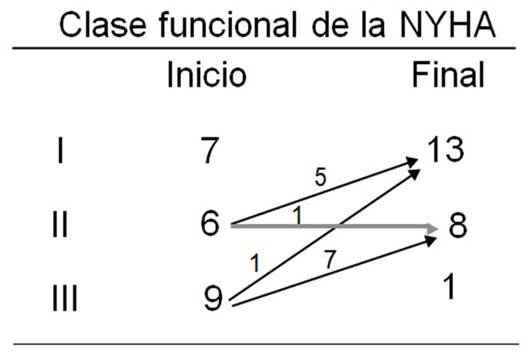
Figura 1 Existe una clara mejoría en la clase funcional, como se demuestra en el movimiento de un grupo a otro de los pacientes al inicio y final del programa. NYHA: New York Heart Association.
Los cuestionarios psicológicos fueron patológicos en solo dos enfermos. El primero de ellos (paciente n.◦ 1) presentaba ansiedad severa (Hamilton de 27) en ausencia de datos de depresión (Zung de 42) al inicio del programa, y de 37 de Hamilton y 57 de Zung (depresión ligera) al finalizar. En base a ello, a la evolución clínica y a solicitud del enfermo y su esposa, fue remitido para tratamiento especializado.
El segundo enfermo mostró valores de ansiedad severa (Hamilton 31) y depresión moderada (Zung 52) al inicio con mejoría en las puntuaciones al final, 24 y 41 respectivamente. No precisó tratamiento individualizado.
Durante el tiempo de realización del programa solo hubo una descarga inapropiada (caída en FA) del desfibrilador. Se presentó en la mujer con miocardiopatía dilatada secundaria al tratamiento quimioterápico. Ocurrió durante la tarde-noche en su domicilio, estando sentada leyendo.
Tres pacientes presentaron episodios de FA. Uno de ellos precisó cardioversión eléctrica (paciente n.◦ 4), otra revirtió a ritmo sinusal espontáneamente (paciente n◦ 3). El tercero (paciente n◦ 11) permanece en FA crónica tras varias cardioversiones y dos ablaciones de venas pulmonares. Está incluido, desde hace 3 años, en un programa de trasplantes del hospital Gregorio Marañón de Madrid. No se ha realizado, por el momento, al no estar indicado por clase funcional I- II de la NYHA, clase I de la Canadian Cardiovascular Society (CCS) y A de Weber. Su ergometría actual muestra una capacidad funcional equivalente a 10 MET.
Actividad sexual. En la entrevista inicial, 11 (44%) de los pacientes habían reanudado la actividad sexual y 14 (56%) no. Todos acudieron con su pareja y fue unánime el que transmitieran el miedo al coito, por la posibilidad de descargas. Las parejas temían, además, la posibilidad de que el choque pudieran recibirlo ambos.
En los pacientes que habían reanudado la actividad, 6 recibieron el implante mientras estaban realizando el programa (3 en fase II y 3 en fase III). El tiempo transcurrido entre el implante y la entrada en el programa, en los otros 5, variaba entre 4 y 52 meses.
Las características de los que no habían reanudado la actividad fue: a) dos con edad avanzada (79 y 69 años); b) dos abandonaron el programa a la semana de iniciado (mujer de 22 años con FV idiopática y hombre de 53 años con miocardiopatía etílica); c) los otros 10 habían sido implantados en periodos comprendidos entre 10 días y 3 meses antes de su llegada a nuestra Unidad.
Los 10 últimos pacientes volvieron a tener actividad en el primer mes del tratamiento en la Unidad. La frecuencia y la calidad de la actividad sexual se van normalizando pasado el tiempo, al ir mejorando física y psicológicamente y disminuyendo el miedo ante la ausencia de descargas.
Discusión
En la primera década del presente siglo se han publicado diversos estudios que analizan la CV en pacientes portadores de DAI. Los primeros parecían demostrar una peor CV tras el implante del dispositivo, probablemente como consecuencia de que las descargas, terapéuticas o inapropiadas, eran relativamente frecuentes.
Publicaciones posteriores con mayor número de pacientes, incluidos de forma aleatoria, parecen poner de manifiesto que la CV en los portadores de DAI es, al menos, tan buena como la de los enfermos no tratados con este dispositivo15-21. Es indudable que una CV normal facilitará una actividad sexual satisfactoria.
El porcentaje de disfunción eréctil en la población sana y en diversas enfermedades está perfectamente documentado. Su etiología es variada, pero con relativa frecuencia concurren diversas situaciones: edad avanzada, anomalías en las relaciones de pareja, enfermedades orgánicas y psicológicas, tratamientos médicos, falta de información, miedo a posibles complicaciones, etc.
La disfunción eréctil se ha descrito en porcentajes variables (38-78%) entre los pacientes que habían sufrido un IAM. En un estudio de nuestra Unidad, del año 2008, que incluía 421 infartados, encontramos que 256 (52,6%) la presentaban.
Además de otros factores (edad avanzada, hipertensión arterial, tabaquismo y algunos medicamentos), la depresión y la ansiedad tenían un alto valor predictivo de disfunción eréctil7.
Los pacientes cardiópatas, especialmente los que han presentado un síndrome coronario agudo, raramente reciben información y consejos sobre la actividad sexual.
El enfermo no pregunta y el cardiólogo no suele explicar nada sobre el tema. El resultado es que la pareja tardará en reiniciar y en normalizar su vida sexual previa, por miedo a posibles complicaciones, incluida la muerte. Esta idea parece incrementada como resultado de noticias sensacionalistas publicadas en la prensa diaria.
La información sobre la sexualidad está programada, desde los años 1980, para todos los pacientes incluidos en el PRC de nuestra Unidad del Hospital Ramón y Cajal22.
En el presente estudio destaca que el 56% de los portadores de DAI, a su llegada a la Unidad, no había reanudado la actividad sexual. El dispositivo se había implantado en un periodo de tiempo inferior a los 3 meses.
De los 11 pacientes que sí lo habían hecho, 6 lo hicieron de forma precoz porque se implantó mientras estaban realizando la fase II o III del programa. Los otros 5 habían vuelto a la actividad sexual con un retraso significativo, de 4 meses a casi 5 años.
Es indudable que la inclusión, precoz, de los pacientes en rehabilitación cardiaca facilitará la vuelta a una actividad sexual normal. Es consecuencia de la mejoría en los posibles deterioros psicológicos, a los efectos de la práctica del entrenamiento a moderados o altos niveles sin descargas del DAI y a la estrecha relación existente entre los profesionales y los enfermos durante las semanas de asistencia al programa de actuación multidisciplinaria.
El trabajo de Lauren et al.23 es uno de los pocos estudios que analizan y aconsejan información sobre la actividad sexual en los portadores de DAI.
La Asociación Americana del Corazón publicó en 2013 un documento de consenso donde expone la conveniencia de explicar a la pareja la posibilidad de mantener la actividad sexual en base a la etiología de la cardiopatía. Para ellos, la información a los portadores de DAI es indicación IIa, con un nivel de evidencia C24.
El deterioro a nivel físico y psicológico en los pacientes con miocardiopatía dilatada, independientemente de que sean o no portadores de DAI, es secundaria a la disfunción ventricular severa y a otros factores añadidos. Estos son consecuencia de: 1) ingresos repetidos; 2) malnutrición y caquexia cardiaca; 3) miopatías secundarias al obligado sedentarismo; 4) secuelas de los tratamientos; 5) efectos secundarios de la medicación, y 6) insomnio frecuente.
En nuestro país es habitual que los profesionales que indican y que implantan los DAI informen de forma exhaustiva a los pacientes sobre indicaciones, ventajas y probables inconvenientes del dispositivo.
La Fundación Española del Corazón ha editado un pequeño documento, titulado «Vivir con un DAI. Manual del paciente»25, para completar la información.
La publicación suele tranquilizar al enfermo y su pareja, sabiendo que el DAI puede controlar las arritmias letales. Sin embargo, también relata la posibilidad de complicaciones de los dispositivos, de descargas terapéuticas y de otras no justificadas. El documento puede producir, a pesar de todo, un miedo incontrolable en algunos pacientes.
No conocemos protocolos específicos que analicen esta faceta psicológica de los portadores de dispositivos. Las escalas de ansiedad ante la muerte de Templer26 y la de miedo la muerte de Collet-Lester27 en la versión adaptada al español no parecen tener validez para el estudio de estos enfermos.
Creemos que la entrevista inicial, realizada en nuestra Unidad de Rehabilitación Cardíaca, ayuda a disminuir esas sensaciones con explicaciones claras que eviten el sensacionalismo.
Quizás como consecuencia de ello, solo dos de los pacientes tratados presentaban trastornos psicológicos significativos y solo uno precisó tratamiento especializado.
El miedo a las descargas -terapéuticas o inapropiadas- de los dispositivos y la posibilidad de que el choque afecte a ambos miembros de la pareja durante el coito retrasa el inicio de la actividad sexual.
Fries et al.28 describen que la recurrencia de taquiarritmias ventriculares en pacientes con DAI se producen en un porcentaje del 26% con el ejercicio, en un 24% tras stress psíquico y en un 2% con la actividad sexual.
Nuestros hallazgos en el presente estudio, y en el previo con 8 enfermos14, no refuerzan esos resultados.
Consideramos que los programas multidisciplinares de rehabilitación cardiaca ofrecen grandes ventajas, también en la esfera sexual, si se comparan con el tratamiento habitual.
Analizando las diferentes actuaciones de los PRC, podríamos admitir los siguientes puntos:
La realización de la ergometría inicial y el entrenamiento, en ausencia de descargas, potencia la seguridad de la pareja, sumados al conocimiento de que el DAI les evitaría la muerte si se presentara un episodio de FV.
Los efectos directos del entrenamiento físico, favorecedores del control de las arritmias ventriculares, residen, entre otros, en el incremento de la actividad parasimpática, con aumento de la variabilidad del RR, la elevación del umbral de isquemia, el descenso del nivel de catecolaminas y la mejor respuesta neurovegetativa al stress29.
La perfecta planificación del entrenamiento, sobre todo en los pacientes con muy mala capacidad funcional, aumenta la duración del programa. A cambio, obtenemos una mejora indudable de los resultados con claro incremento de la capacidad funcional aeróbica, disminuyendo la sensación subjetiva de disnea en la clasificación de la NYHA. Estamos totalmente de acuerdo con Ilarraza30 cuando dice que «los programas de entrenamiento físico en pacientes con IC deben ser planificados científicamente, ya que es importante conocer los períodos de supercompensación. Si los pacientes entrenan intensamente de manera cotidiana, no le dan el tiempo necesario a su cuerpo para adaptarse y su tolerancia al ejercicio es cada día peor».
Favorecen el control de los trastornos psicológicos. Se han descrito porcentajes de un 46% de ansiedad y un 41% de depresión en los portadores de DAI31. Existe evidencia de que estas anomalías psicológicas pueden desencadenar taquiarritmias ventriculares y descargas del DAI32.
Puede existir un círculo vicioso: la ansiedad y la depresión producen arritmias y descargas del dispositivo y como consecuencia una mayor inestabilidad psicológica. La terapia cognitivo-conductual, como terapia individual, ha demostrado ser efectiva en el tratamiento de los pacientes portadores de DAI33.
Si comparamos el estudio actual con el anterior efectuado en pacientes tras IAM7, llama la atención que el porcentaje de pacientes con trastornos psicológicos sea menor.
Siendo similar el tratamiento en su conjunto, difiere en la entrevista inicial con la pareja, de 30-60 min de duración. Hasta hace 3 años, en el Hospital Ramón y Cajal de Madrid los pacientes acudían en grupo de 10-12 a la información, y eran revisados en consulta individualizada si los cuestionarios eran patológicos, la evolución lo aconsejaba o el enfermo lo solicitaba.
No éramos conscientes de la necesidad de una profunda entrevista inicial. El 65% de los enfermos suele presentar gran ansiedad, con lloro fácil, tras los primeros 15-20 min de diálogo. A la primera pregunta sobre su estado de ánimo, la respuesta habitual es la de negar la existencia de problemas. Cuando la comunicación con el cardiólogo se hace fluida, aparece el trastorno, siendo común el miedo a la muerte. Suele verse en los enfermos tras un síndrome coronario agudo. Esta respuesta es habitual en el patrón de conducta tipo A, tan frecuente en los pacientes coronarios34.
En la actualidad, el porcentaje de pacientes que acuden a nuestra Unidad y precisan de terapia psicológica no sobrepasan el 4% del total.
Podríamos decir que el cardiólogo es, a su vez, el mejor psicoterapeuta. El enfermo suele informarse de sus dudas cardiológicas a través de las redes, y el resultado es un incremento del miedo a la muerte. Solo el cardiólogo será capaz de responder a sus preguntas. Si existe patología psicológica previa o los trastornos no son controlados en las primeras 2-3 semanas, el psiquiatra debe ser consultado.
Conclusiones
Los pacientes cardiópatas en general, y los portadores de DAI en particular, tienen un significativo miedo a la muerte. Como consecuencia la CV y una de sus facetas importantes, como la sexualidad, suelen verse muy afectadas.
Consideramos, en base a los resultados del presente estudio, que la inclusión de estos pacientes en un programa multidisciplinar de rehabilitación cardiaca controlaría estos trastornos. Complementaría los efectos beneficiosos que hemos encontrado a nivel de morbimortalidad en una publicación previa35 incluida en el último metaanálisis (63 estudios y 14.486 pacientes) de Anderson et al.36.











 text new page (beta)
text new page (beta)


