El compromiso cardiaco en el linfoma de Burkitt es rara vez descrito en la literatura1. Afecta con mayor frecuencia a la aurícula derecha (74%), al ventrículo derecho (14%) y a la aurícula izquierda, venas pulmonares y pericardio (12%).
La ecocardiografía transtorácica tiene una sensibilidad cercana al 100%2, y juega un rol importante no solo en el diagnóstico, sino también en el tratamiento y seguimiento de estos pacientes3.
El objetivo de este estudio fue describir la utilidad de la ecocardiografía en el diagnóstico y seguimiento de masas intracardiacas en un niño de 5 años con linfoma de Burkitt.
Paciente varón de 5 años de edad, sin antecedentes de importancia; con tiempo de enfermedad de 2 meses, caracterizado por dolor abdominal, ictericia y coluria. Debido a la persistencia de los síntomas descritos, acude al hospital general donde se evidencia anemia, trombocitopenia, hepatomegalia con leve dilatación de vías biliares, lesión sólida contigua al riñón izquierdo que se extiende al flanco izquierdo, y por ecocardiografía una imagen tumoral que abarca casi la totalidad de la aurícula derecha con protrusión a través de la válvula tricúspide hacía el ventrículo derecho, por lo que es hospitalizado en el Instituto Nacional de Enfermedades Neoplásicas con el diagnóstico de síndrome linfoproliferativo primario retroperitoneal y tumor intracardiaco.
A su ingreso se encontró taquicárdico (FC: 100 min), taquipnéico (FR: 28 min) e hipotenso (80/40 mmHg). El paciente estaba adelgazado, pálido, ictérico con presencia de adenopatías de ±0,5 cm cervicales, axilares e inguinales. Ruidos cardiacos rítmicos de baja tonalidad, campos pulmónares con murmullo vesicular normal, no ingurgitación yugular. Abdomen globuloso con hepatomegalia (10 cm por debajo del reborde costal derecho) y esplenomegalia. Testículos normales, pero con edema escrotal.
Los exámenes de laboratorio del 20/08/2015 mostraron: hemoglobina 6,2 g/l; hematocrito 20,2%; leucocitos 17,97 × 109/l; linfocitos 14%; monocitos 2%; basófilos 1%; segmentados 83%; plaquetas 547 × 109/l; INR 1,07; glucosa 4 mmol/l; creatinina 30 mol/l; proteínas totales 51 g/l; albúmina 24,6 g/l; globulina 26 g/l; bilirrubina total 164,7 mol/l; bilirrubina directa 150 mol/l; bilirrubina indirecta 13,8 mol/l; fosfatasa alcalina 3.175 U/l; TGP 365 U/l; TGO 575 U/l; G-glutamiltranspeptidasa 891 U/l; DHL 3.803 U/l; electrolitos normales y perfil viral para hepatitis B, C, HIV y HTLV1 negativo.
La biopsia de la médula ósea (21/08/2015) con áreas hipoplásicas y zonas hiperplásicas, sin células neoplásicas y la biopsia de ganglio de axila derecha demostró linfoma no Hodgkin. La gammagrafía ósea resultó negativa.
En la evaluación cardiológica, el paciente se encontraba asintomático cardiovascular, con signos vitales estables y examen físico cardiológico normal. El electrocardiograma en ritmo sinusal con frecuencia 71 lpm, trastornos de la conducción del ventrículo derecho y alteraciones difusas de la repolarización ventricular. La ecocardiografía transtorácica mostró 3 masas intracardiacas en la aurícula derecha de 3,8 × 3, 3 × 2,5 y 2 × 2 cm, respectivamente; adosadas al tabique interauricular, con protrusión durante la diástole a través de la válvula tricúspide (Fig. 1A), siendo considerado como progresión tumoral, se hizo el diagnóstico diferencial con trombo vs. endocarditis infecciosa. La función ventricular normal con fracción de expulsión del 70% y el pericardio de características normales.
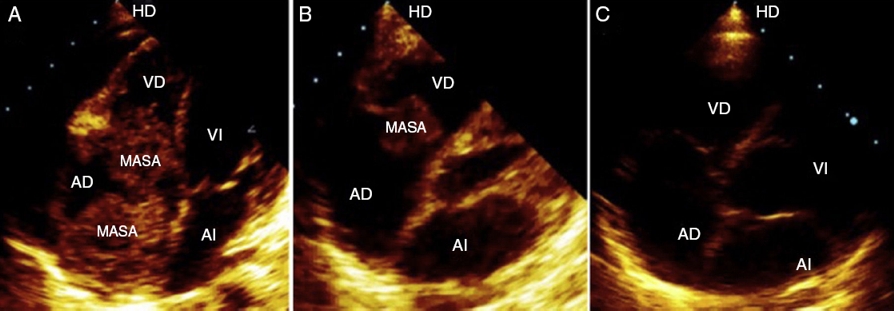
Figura 1 A) Imagen ecocardiográfica, en el plano apical de 4 cámaras, que muestra 3 masas en aurícula derecha que protruyen al ventrículo derecho durante la diástole, antes del tratamiento (25/08/2015). B) Después del tratamiento con quimioterapia prefase se observa una reducción del 80% de las masas tumorales, (01/09/2015). C) Después del tratamiento con quimioterapia bloque A y bloque B, hay una remisión completa de las masas tumorales.
El 25 de agosto de 2015 ingresa en la unidad de cuidados intensivos (UCI) para inicio del tratamiento con quimioterapia prefase: hidratación, alcalinización, dexametasona, vincristina y ciclofosfamida, con manejo de cuadro de lisis tumoral; siendo dado de alta de la UCI el 30/08/2015. El ecocardiograma de control mostró una reducción de la masa cardiaca en un 80% (Fig. 1B).
Continua con quimioterapia del esquema de tratamiento, y del 3 al 7 de septiembre recibió quimioterapia bloque A: dexametasona 10 mg/m2/d/5 d; vincristina 1,5 mg/m2/d; ifosfamida 800 mg/m2/d/5 d; metotrexato 2.000 mg/m2/d; citarabina 150 mg/m2/12 h/2 d y etopósido 100 mg/m2/d/2 d. No presentó intercurrencias.
Anatomía patológica (9/09/2015): linfoma B de alto grado con inmunofenotipo compatible con linfoma de Burkitt:
CD 20 (+) → CD3 (−) → Ki67 100%
CD 79a (+) → TdeT (−)
CD10 (+) → BcL2 (−)
BCL6 (+) → MPO (−)
Se hospitaliza para administración de quimioterapia bloque B: (del 22 al 26 de octubre) dexametasona 10 mg/m2/d/5 d; vincristina 1,5 mg/m2/d; ciclofosfamida 200 mg/m2/d/5 d; metotrexato 2.000 mg/m2/d y doxorubicina 25 mg/m2/2 d.
En el ecocardiograma del 28/10/2015 no se observa masa cardiaca (Fig. 1C), y la función ventricular es normal. El paciente tuvo una evolución clínica favorable. Actualmente continua en quimioterapia hasta completar 3 ciclos A y 3 ciclos B.
La presencia de tumores en el corazón es rara, con una incidencia del 0,05%4, siendo los mixomas los más frecuentes, con una frecuencia del 50%, los cuales son de una estirpe benigna; mientras que los sarcomas con mucha menor frecuencia (20%) caracterizan a los tumores malignos (Barnes en 1934 diagnostica el primer sarcoma primario del corazón)5. La relación entre tumores benignos/malignos es del orden de 3/1. El hallazgo de linfoma representa entre el 1-2% de todos los tumores primarios del corazón, y se presenta con mayor frecuencia en sujetos inmunosuprimidos6. Hay 2 presentaciones de linfoma de Burkitt, el endémico y el esporádico. El primero es el cáncer más común en Africa7, comprometiendo la mandíbula y las vísceras abdominales, mientras que el segundo es raro, pero de mayor agresividad, afectando la región ileocecal y el peritoneo. El linfoma de Burkitt afecta a pacientes desde los 4 a 20 años, siendo más común en varones. En la mayoría de los casos los niños son sanos y activos, asintomáticos previo a la enfermedad. El cuadro clínico es muy variable y depende del tamaño de la masa, su ubicación y de la repercusión hemodinámica. Generalmente cuando la ubicación es en cavidades izquierdas, el paciente refiere disnea, palpitaciones, dolor torácico, mientras que cuando involucra cavidades derechas se manifiesta por fatiga, distensión abdominal y edema de miembros inferiores. Con frecuencia se asocia a derrames pericárdicos que pueden evolucionar tórpidamente hasta producir un taponamiento cardiaco8.
El tratamiento quirúrgico de un linfoma cardiaco no es la mejor alternativa, debido a que la resección del tumor es difícil y generalmente incompleto9. La quimioterapia secuencial y alternada debe ser considerada como la mejor alternativa terapéutica, la remisión completa ha sido documentada en menos del 60% de los casos10.
La ecocardiografía juega un rol importante, sobre todo para su identificación temprana y abordaje oportuno, así como para su seguimiento. En este caso las masas tumorales no generaron sintomatología, y la quimioterapia permitió la resolución completa del linfoma de Burkitt cardiaco.











 text new page (beta)
text new page (beta)


