Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Archivos de cardiología de México
On-line version ISSN 1665-1731Print version ISSN 1405-9940
Arch. Cardiol. Méx. vol.81 n.4 Ciudad de México Oct./Dec. 2011
Investigación clínica
Relación entre los hallazgos electrocardiográficos y de resonancia magnética en la fase aguda del infarto miocárdico
Relationship between the ECG and MRI findings in acute myocardial infarction
Gabriela Meléndez–Ramírez,1 Alfredo de Micheli,2 Víctor Fratti,3 Aloha Meave–González,1 Héctor González–Pacheco,4 Erick Alexánderson.5
1 Departamento de Resonancia Magnética.
Correspondencia:
Gabriela Meléndez Ramírez.
Juan Badiano N° 1. Col. Sección XVI.
C.P. 14080, México, D. F.
Teléfono: 55732911, ext: 1478, 1479.
Correo electrónico: gabrielamelram@yahoo.com.mx.
2 Investigador.
3 Residente de Ecocardiografía.
4 Unidad Coronaria.
5 Departamento de Medicina Nuclear. Instituto Nacional de Cardiología Ignacio Chávez.
Recibido el 30 de marzo de 2011;
Aceptado el 1 de septiembre de 2011.
Resumen
Objetivo: Evaluar la relación que existe entre las derivaciones electrocardiográficas que presentan elevación del segmento ST y los segmentos miocárdicos, que presentan edema en el estudio de resonancia magnética, en la fase aguda del infarto.
Métodos: Se incluyeron en el estudio 91 pacientes con un primer infarto agudo del miocardio y elevación del ST (IAMCEST), que recibieron tratamiento de reperfusión en las primeras 12 horas de inicio de los síntomas y a quienes se les realizó resonancia magnética cardiovascular (RMC) entre el primero y el séptimo día del infarto. Se analizó el círculo torácico electrocardiográfico tomado al momento del ingreso hospitalario del paciente para identificar las derivaciones con elevación del S T. En el estudio de RMC (con la secuencia T2) se identificaron los segmentos miocárdicos con edema. Se determinó cuales derivaciones electrocardiográficas tuvieron la mejor sensibilidad y especificidad en la detección de lesión miocárdica por segmento edematizado.
Resultados: Las derivaciones electrocardiográficas con mejor sensibilidad para la detección de lesión por segmento con edema fueron: segmento anterior y anteroseptal en tercio basal: V2; infero–septal basal: DIII y aVF; inferior e ínfero–lateral basal: DIII; antero–lateral basal: V7–V9; anterior y antero–septal en tercio medio: V2 y V3; ínfero–septal, inferior e ínfero–lateral en tercio medio: DIII y aVF; antero–lateral en tercio medio: V2 y V8, anterior y septal tercio apical: V2–V4; inferior y lateral apical DII, DIII y aVF; ápex: V2–V4.
Conclusiones: Las derivaciones del electrocardiograma de superficie con elevación del ST detectan la presencia de lesión subepicárdica, que corresponde a edema miocárdico (definido como aquel segmento con hiperintensidad en la secuencia T2–pesado). Lesión y edema se deben a despolarización diastólica parcial de las fibras miocárdicas en el infarto miocárdico agudo.
Palabras clave: Edema miocárdico; Resonancia magnética; Lesión subepicárdica; México.
Abstract
Objective:To evaluate the agreement between de ECG leads with ST elevation and the myocardial segments that present myocardial edema in the MRI study, in patients with acute myocardial infarction.
Methods: There were included 91 patients with a first ST elevation myocardial infarction (STEMI) with reperfusion therapy during the first 12 hours of onset symptoms, in whom a Cardiovascular Magnetic Resonance (CMR) was done (mean 3 day after the ischemic event). Among the ECG leads (thoracic circle), there were identified those with ST higher elevation. In the CMR there were evaluated the myocardial segments with edema (T2–weighted sequence with hyperintensity).
Results:The ECG leads with the best sensibility in the detection of injury, corresponding to cellular edema, were: basal anterior and anteroseptal: V2; basal inferoseptal LIII and aVF; basal inferior and inferolateral: LIII; basal anterolateral V7–V9; mid anterior and anteroseptal:V2 and V3; mid inferoseptal, inferior and inferolateral: LIII and aVF; mid anterolateral V2 and V8; apical anterior and septal: V2–V4; apical inferior and lateral: LII, LIII and aVF; apex: V2–V4.
Conclusions:The surface ECG leads with higher ST elevation corresponded to the myocardial segments with more important edema (defined as someone with hyperintensity in the T2–weighted MRI sequence).
Keywords: Myocardial edema; Magnetic resonance; Subepicardial injury; Mexico.
Introducción
Tras la oclusión de una arteria coronaria se lleva a cabo una serie de eventos bioquímicos, que tienen como consecuencia el incremento de Na+, Cl– y agua intracelular (llevando a edema), sobrecarga de calcio citosólico, alteración de las proteínas contráctiles e inducción de proteasas.1 Estas alteraciones bioquímicas producen reducción del potencial de reposo transmembrana (PRT), del potencial de acción (PAT) y de la conducción célula–célula y, se traducen en cambios electrofisiopatológicos: despolarización diastólica parcial, la cual finalmente se manifesta como signos de lesión en el electrocardiograma e imágenes de edema celular en los estudios de resonancia magnética cardiovascular (RMC).2–4
La RMC es un método de imagen no invasivo que, a través de sus diferentes secuencias, nos permite caracterizar adecuadamente la localización, tamaño y repercusión funcional del infarto agudo de miocardio (IAM).3–7 La secuencia T2–weighted ha demostrado visualizar el edema relacionado con el IAM; esta secuencia es muy sensible para detectar protones unidos al agua: en las imágenes una intensidad de señal brillante (hiperintensidad) indica edema tisular.4,8 Estas zonas hiperintensas constituyen la suma de miocardio despolarizado en diferentes grados. En tales situaciones el miocardio está edematoso e inflamado por sobrecarga osmótica.1
Objetivo
Evaluar, en pacientes con un primer IAM, la relación que existe entre las derivaciones electrocardiográficas que presentan elevación del segmento ST (signo de lesión subepicárdica o transmural), y los segmentos miocárdicos que presentan edema en el estudio de RMC, puesto que los signos electrocardiográficos de lesión y las imágenes hiperintensas en la secuencia T2 tienen el mismo origen.
Métodos
Pacientes: Se estudiaron 91 pacientes consecutivos, que cumplieron con los criterios de inclusión y exclusión en el periodo comprendido entre diciembre de 2008 y julio de 2010.
Criterios de Inclusión: Primer infarto agudo del miocardio con elevación del ST (IAMCEST), sometidos a tratamiento de reperfusión (trombolisis o angioplastia) dentro de las 12 horas del inicio de los síntomas y a los que se les realizó estudio de resonancia magnética cardiovascular (RMC) en los primeros siete días post–reperfusión.
Criterios de exclusión: Inestabilidad hemodinámica, contraindicación para la realización de RMC (claustrofobia, marcapaso, desfibrilador, implantes metálicos intracraneales), evidencia de infarto previo en el estudio de resonancia (definido como una zona de reforzamiento tardío, subendocárdica o transmural, que sigue la distribución de alguna arteria coronaria o sus ramas, diferente a la arteria responsable del IAM negativa para edema).
Definición de infarto agudo del miocardio: Dolor torácico sugestivo de isquemia de al menos 20 minutos de duración, asociado a cambios electrocardiográficos (elevación del ST de al menos 0.1 mV y convexidad superior, en dos o más derivaciones contiguas).9
Electrocardiograma: En cada una de las derivaciones electrocardiográficas del círculo torácico10 tomado al ingreso del paciente al servicio de urgencias (entre uno y siete días previos a la realización de la resonancia) se midió en forma cuantitativa la elevación del ST (en mm) sobre la línea de base. Posteriormente se realizó la división en forma dicotómica considerándose que en una derivación había elevación del ST si ésta era >1 mm.
Para la calibración del electrocardiógrafo de superficie se estandarizó de modo que 0.1 mV correspondía a 1 mm para que de esa forma los datos pudieran ser intercambiables.
Los electrocardiogramas fueron interpretados por dos cardiólogos electrocardiografistas. Evaluamos la correlación inter e intraobservador al analizar 10 de los 91 electrocardiogramas en forma repetida por ambos observadores. Los valores obtenidos fueron r = 0.866 (inter–observador) y r = 0.92 (observador 1) y r = 0.82 (observador 2).
Resonancia magnética: El estudio de RMC se realizó con un equipo Siemens 1.5 T (Sonata, Siemens, Erlangen, Germany). Tras la adquisición de las imágenes localizadoras se realizaron secuencias en sangre negra ponderadas en T2 para la evaluación de los segmentos que presentaban edema (miocardio lesionado) con los siguientes parámetros: Tiempo de repetición (TR) igual a dos intervalos R–R, Tiempo de eco (TE) 65 mseg, Tiempo de inversión (TI) 140 mseg, grosor de corte 8 mm, matriz de 256 x 256. Se realizaron ejes cortos de la base al ápex. Cada corte se adquirió durante un período de apnea (en promedio 15 seg, dependiendo de la frecuencia cardiaca del paciente).8
Análisis de las imágenes: En cada uno de los segmentos se determinó en forma cualitativa la presencia de edema miocárdico al observar hiperintensidad en 50% o más del segmento evaluado. La segmentación del ventrículo izquierdo se realizó según la descripción de Cerqueira.11
Las imágenes fueron analizadas por dos médicos (radiólogo y cardiólogo) con experiencia en imagen cardiovascular, con desconocimiento de los hallazgos electrocardiográficos.
Se calculó el valor de k para la variabilidad inter e intraobservador después de repetir el análisis por los mismos lectores.
Análisis estadístico: Las variables continuas se expresaron como media ± DE y las variables categóricas como porcentaje. Se determinaron la sensibilidad y la especificidad de cada una de las derivaciones del electrocardiograma para la inferencia de edema miocárdico (hiperintensidad en más de 50% del segmento evaluado en la secuencia T2).
Resultados
De diciembre de 2008 a julio de 2010, 91 pacientes cumplieron con los criterios de inclusión y exclusión, la Tabla 1 resume las características demográficas y clínicas de los pacientes.

El tiempo promedio entre el diagnóstico de infarto y la realización de la RMC fue de tres días. De los 91 pacientes incluidos, en 12 de ellos (13.2%) no fueron valorables las imágenes con la secuencia T2 (por presentar artificio por movimiento), por lo que fueron excluidos. En dos pacientes, por lo menos un segmento no fue valorable; se incluyeron en el análisis sólo los segmentos valorables.
La Figura 1muestra en cada uno de los diferentes segmentos miocárdicos las derivaciones electrocardiográficas que tuvieron la mejor sensibilidad en la detección de la lesión correspondiente a edema miocárdico; es decir, las derivaciones con la mayor proporción entre el número de pacientes con elevación del ST/número de pacientes que presentaron edema en el segmento estudiado.

La Figura 2 muestra en cada uno de los diferentes segmentos miocárdicos las derivaciones electrocardiográficas que tuvieron la mayor especificidad en la detección de ausencia de lesión, y por ende, de edema miocárdico; es decir, las derivaciones con la mayor proporción entre el número de pacientes sin elevación del ST/número de pacientes sin edema en el segmento estudiado.

Por segmento, las siguientes derivaciones mostraron la mejor sensibilidad en la detección de lesión correspondiente a edema miocárdico:
Anterior basal: V2 y V3
Anteroseptal basal: V2 y V3
Inferoseptal basal: DIII y aVF
Inferior basal: DIII y aVF
Inferolateral basal: DII y DIII
Anterolateral basal: V7 a V9
Anterior medio: V2, V3 y V4
Anteroseptal medio: V2, V3 y V4
Inferoseptal medio: DIII y aVF
Inferior medio: DII, DIII y aVF
Inferolateral medio: DII,DIII y aVF
Anterolateral medio: V2 y V8
Anterior apical: V2 a V4
Septal apical: V2 a V4
Inferior apical: DII, DIII y aVF
Lateral apical: DII, DIII y aVF
Ápex: V2 a V4
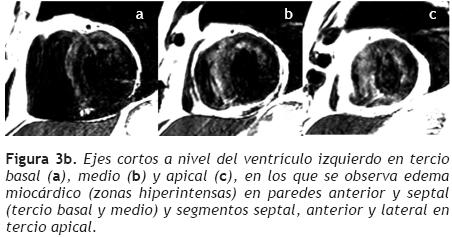
Las Figuras 3 a 5 (3a, 3b, 4a, 4b, 5a y 5b ) muestran ejemplos de la relación que existe entre las derivaciones electrocardiográficas que muestran elevación del ST y los segmentos miocárdicos con edema. En estos casos se detecta la localización del miocardio con despolarización diastólica parcial, i.e. del miocardio en riesgo.





Discusión
La fase aguda del síndrome de infarto miocárdico se caracteriza por la existencia de una despolarización diastólica parcial, o sea por la entrada de cationes en los miocitos atrayendo agua. Esto se debe a alteraciones del metabolismo energético. Dicha despolarización produce dos manifestaciones esenciales: el edema celular, que se observa en las imágenes de resonancia magnética por hiperintensidad, y la lesión que causa desniveles del ST o RS–T. Ambos procedimientos exploratorios, imágenes de resonancia magnética y derivaciones electrocardiográficas del círculo torácico, permiten detectar la localización y la extensión del miocardio despolarizado o sea del miocardio en riesgo de perder definitivamente su capacidad funcional o de dar origen a algunas arritmias ventriculares letales.
Hasta la fecha conocemos sólo las correlaciones electroimaginológicas registradas por A. Bayés de Luna12 en la fase tardía del infarto o de infarto cicatrizado, que se manifesta con ondas Q patológicas o complejos QS en los trazos electrocardiográficos correspondientes y con reforzamiento tardío en las imágenes de resonancia magnética. Por lo tanto, nos propusimos establecer algunas correlaciones electro–imagenológicas en la fase aguda del síndrome. Esto con el fin de orientar los procedimientos de reperfusión miocárdica y, por ende, tratar de limitar la pérdida definitiva de miocardio funcionante.
Al evaluar la relación topográfica existente entre los signos de lesión en las derivaciones electrocardiográficas y los imaginológicos de miocardio edematizado, determinado en la secuencia T2 por resonancia magnética, se pueden delimitar varios territorios integrando los segmentos descritos por Cerqueira.11
Las conclusiones electroimaginológicas encontradas son las siguientes:
Las derivaciones V2 a V4: segmentos anterior y antero–septal en tercios basal y medio, y segmentos anterior y septal en tercio apical y ápex.
Las derivaciones DII, DIII y aVF: segmentos inferoseptal, inferior e inferolateral en los tercios basal y medio y segmentos inferior y lateral en tercio apical.
Derivaciones V7 a V9: segmento antero–lateral en el tercio basal
Derivación V2 y V8: segmento antero–lateral en el tercio medio.
Las diferencias encontradas entre nuestro estudio y el de Bayés de Luna12 pueden ser explicadas porque, como se sabe, en el infarto cicatrizado hay miocardio inactivable i.e. una despolarización diastólica muy acentuada o completa, lo que no permite a los miocitos descargar sus propios potenciales por la caída importante del potencial de reposo transmembrana (PRT).
Conclusiones
El presente trabajo evaluó la relación de los hallazgos electrocardiográficos y los de resonancia magnética en la fase aguda del infarto. Básicamente encontramos que las derivaciones V2 a V4 tienen la mejor sensibilidad para detectar la despolarización diastólica parcial (lesión o edema) en los segmentos anterior y antero–septal en los tercios basal y medio, y de los segmentos anterior y septal en el tercio apical y el ápex. A su vez, las derivaciones DII, DIII y aVF son más sensibles para la despolarización de los segmentos ínfero–septal, inferior e ínfero–lateral en los tercios basal y medio, así como de los segmentos inferior y lateral en el tercio apical.
Las derivaciones electrocardiográficas y las imágenes de resonancia magnética captan dos manifestaciones distintas del mismo fenómeno: la despolarización diastólica parcial de los miocitos afectados en la fase aguda del síndrome de infarto.
Referencias
1. Bekkers S, Yazdani S, Virmani R, et al. Microvascular obstruction. Underlying pathophysiology and clinical diagnosis. JACC 2010;55:1649–60. [ Links ]
2. Kléber A. ST–segment elevation in the electrocardiogram: a sign of myocardial ischemia. Cardiovasc Res 2000;45:111–118. [ Links ]
3. Kim R, Chen E, Lima J, et al. Myocardial Gd–DTPA kinetics determine MRI contrast enhancement and refect the extent and severity of myocardial injury after acute reperfused infarction. Circulation 1996;94:3318–26. [ Links ]
4. Aletras A, Gauri T, Natanzon A, et al. Retrospective determination of the area at risk for reperfused acute myocardial infarction with T2–weighted cardiac magnetic resonance imaging. Circulation 2006;113:1865–1870. [ Links ]
5. Gerber B, Raman S, Nayak K, et al. Myocardial first–pass perfusion cardiovascular magnetic resonance: history, theory, and current state of the art. J Cardiovasc Magn Reson 2008;10:1–18. [ Links ]
6. Pennell D, Sechtem U, Higgins Ch, et al. Clinical indications for cardiovascular magnetic resonance (CMR): Consensus panel report. Eur Heart J 2004;25:1940–1965. [ Links ]
7. Kim H, Farzaneh–Far A, Kim R. Cardiovascular Magnetic Resonance in patients with myocardial Infarction. Current and Emerging Applications. JACC 2010;55:1–16. [ Links ]
8. Friedrich M, Abdel–Aty H, Taylor A, et al. The salvaged area at risk in reperfused acute myocardial infarction as visualized by cardiovascular magnetic resonance. JACC 2008;51:1581–1587. [ Links ]
9. The GUSTO Angiographic Investigators. The effects of tissue plas–minogen activator, streptokinase, or both on coronary–artery patency, ventricular function, and survival after acute myocardial infarction. N Engl J Med 1993;329:1615–22. [ Links ]
10. de Micheli A, Medrano GA, Iturralde P. El circulo torácico en la exploración eléctrica del corazón. Arch Inst Cardiol Mex 2000;70:187–196. [ Links ]
11. Cerqueira M, Weissman N, Dilsizian V, et al. Standardized myocardial segmentation and nomenclature for tomographic imaging of the heart: a statement for healthcare professionals from the Cardiac Imaging Committee of the Council on Clinical Cardiology of the American Heart Association. Circulation 2002;105:539–542. [ Links ]
12. Bayés de Luna A, Cino J, Pujadas S, et al. Concordance of electrocardiographic patterns and healed myocardial infarction location detected by cardiovascular magnetic resonance. Am J Cardiol 2006;97:443–451. [ Links ]














