Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos de cardiología de México
versión On-line ISSN 1665-1731versión impresa ISSN 1405-9940
Arch. Cardiol. Méx. vol.78 no.3 Ciudad de México jul./sep. 2008
Comunicaciones breves
Fontan pulsátil: Oclusión transcatéter de la arteria pulmonar permeable. Seguimiento a mediano plazo
Pulsatile Fontan: Transcatheter closure of patent pulmonary artery. Follow up mid–term
Ricardo Gamboa,* Francisco P Mollón,* Raúl E Ríos Méndez,* Raúl O Cayré,** Mario Cazzaniga,*** Graciela M Arroyo,* Diego F Gutiérrez*
* Sección de Cardiología Pediátrica del Instituto de Cardiología y Cirugía Cardiovascular (ICYCC)–Fundación Favaloro, Buenos Aires–Argentina.
** Catedrático de la Universidad Nacional del Nordeste, Corrientes–Argentina.
*** Servicio de Cardiología Infantil, Hospital Montepríncipe, Madrid–España.
Correspondencia:
Gamboa Ricardo:
Jefe de la Sección Cardiología y Hemodinamia Pediátrica.
Av. Belgrano 1746 Piso: 5º, Capital Federal–Argentina.
C1093AAS.
Tel/fex: (0054)(11) 4378–1370
E–mail: rgamboa@ffevaloro.org
Recibido: 29 de enero 2008
Aceptado: 21 de febrero 2008
Resumen
Objetivo: Reportamos la oclusión percutánea de la arteria pulmonar con flujo residual en pacientes con circuito tipo Fontan.
Método: Niños de 9 y 11 años, SaO2 de 88 y 96% respectivamente, uno de ellos con cefalea y clase funcional II, ambos con anastomosis cavopulmonar total con tubo extracardíaco fenestrado y arteria pulmonar permeable (Fontan pulsátil). Un Amplatzer duct–occluder fue implantado en la arteria pulmonar ingresando desde la vena femoral. Control clínico, por imágenes y cateterismo.
Resultados:
Caso 1: Fenestración permeable, Qp/Qs: 0.7/1.
Caso 2: fenestración cerrada, Qp/Qs: 1.3/ 1. Obtuvimos oclusión inmediata con dispositivos 6/4 y 8/6 mm respectivamente; el trazado de presión cambió la morfología arterial a bifásica; la presión pulmonar descendió 2 mm Hg en el primero, sin modificarse en el segundo; ninguno cambió la SaO2. Tiempo fluoroscópico: 57 y 45 minutos y seguimiento de 2.8 y 2.3 años respectivamente. En el caso 1, cesó la cefalea y al año ocluimos la fenestración con dispositivo Amplatzer septal–occluder, elevando la SaO2 a 96%; no hubo complicaciones ni recanalización de la arteria pulmonar en ningún caso.
Conclusiones: El cierre percutáneo de la arteria pulmonar permeable en pacientes con circuito tipo Fontan es un procedimiento factible y efectivo, evitando sobrecarga del ventrículo único.
Palabras clave: Cateterismo cardíaco. Fontan. Dispositivo.
Abstract
Objective: We report the percutaneous closure of the pulmonary artery with residual shunt in patients with Fontan type circuit.
Method: Patients aged 9 and 11 years, with SaO2 of 88 and 96%, respectively. One of them coursing with headaches and functional class II. Both patients with total cavopulmonary anastomosis and fenestrated extracardiac conduit and permeable pulmonary artery (pulsatile Fontan). An Amplatzer duct–occluder device was implanted in the pulmonary artery entering from the femoral vein. Follow–up by means of clinical examination, imaging, and catetherization was pursued.
Results: Case 1, patency fenestration, Qp/Qs: 0.7/1. Case 2, closed fenestration, Qp/Qs; 1.3/1. We obtained immediate occlusion with 6/4 and 8/6 devices, respectively; pressure recordings revealed modification of the arterial morphology to biphasic; pulmonary pressure dropped 2 mm Hg in the first patient, without alteration in the second case; no changes in SaO2 were registered. Time of fluoroscopy was 57 and 45 minutes, respectively. Follow–up was maintained for 2.8 and 2.3 years, respectively. In patient 1, headaches disappeared and the fenestration was occluded with an Amplatzer septal–occluder one year later, raising SaO2 to 96%; no complications occurred nor was recanalization of the pulmonary artery needed in either case.
Conclusions: Percutaneous occlusion of patent pulmonary artery in patients with Fontan type circuit is a feasible and effective procedure, and avoids overload of the single ventricle.
Key words: Catheterization. Fontan–type circuit. Occluder device.
Introducción
En el delicado equilibrio de la dinámica sanguínea en la circulación tipo Fontan las alteraciones en el flujo y aumentos de la presión dentro del sistema, objetivables en el registro de presiones, pueden causar su disfunción.1 En algunas ocasiones, durante la realización de la anastomosis de Glenn bidireccional (AGB)2 o de la anastomosis cavopulmonar total con tubo extracardíaco (ACPT) (cirugía tipo Fontan),3 se decide dejar el flujo anterógrado a través del tronco de la arteria pulmonar (TAP) previamente cerclado. Ello provoca un flujo pulsátil en el sistema, con un trazado de presión arterializado en lugar de bifásico como ocurre fisiológicamente en la circulación venosa, además produce aumento de la precarga lo que contribuye al deterioro del ventrículo único (VU) en el mediano o largo plazo.4–6 En estos casos está indicado el cierre diferido de la arteria pulmonar, que puede ser realizado mediante cateterismo utilizando varios tipos de dispositivos.3–6 Presentamos nuestra experiencia en oclusión percutanea del TAP con flujo residual en pacientes con ACPT y su seguimiento a mediano plazo.
Material y métodos
Trabajo retrospectivo, descriptivo, longitudinal.
Caso 1:
Paciente masculino de 9 años de edad, 22 kg de peso, con situs solitus, levocardia, VU tipo izquierdo con doble entrada, aorta en L–posición, cámara accesoria subaórtica, foramen bulboventricular no obstructivo y estenosis subpulmonar leve. Al año de vida se le realizó una AGB y cerclaje del TAP; 2 años después desarrolló bloqueo AV tipo Mobitz II, tratado con marcapaso bicameral. A los 7 años de edad se realizó una ACPT fenestrada, dejándose permeable el TAP cerclado para contrarrestar la excesiva desaturación durante la cirugía. Cinco meses después comenzó a sufrir cefaleas. Al examen clínico en la consulta mantenía saturación arterial de oxígeno (SaO2) de 88% y clase funcional II.
Caso 2.
Paciente femenina de 11 años de edad, 34 kg de peso, con situs solitus, levocardia, VU tipo derecho con doble entrada, vasos lado a lado con aorta ligeramente anteroderecha y flujo pulmonar irrestricto.
En el período neonatal se realizó cerclaje del TAP; a los 2 años AGB y ligadura del TAP. A los 7 años fue sometida a una ACPT fenestrada. En sucesivos controles clínicos no fueron detectados cambios relevantes. Tres años después apareció soplo sistólico y frémito en precordio, con desarrollo concomitante de circulación venosa colateral en la pared torácica. Por ecocardiografía Doppler color se constató presencia de flujo a través del TAP previamente ligado. El cateterismo cardíaco confirmó el hallazgo ecocardiográfico y demostró circulación colateral entre la vena innominada y el territorio venoso pulmonar. La SaO2 se mantenía en 96%.
Ambos pacientes recibían tratamiento anticoagulante posterior a la realización de la ACPT.
Procedimiento
Caso 1: con catéter multipropósito desde la vena femoral derecha se accedió al conducto extracardíaco, rama pulmonar derecha, TAP cerclado y VU, a través del catéter se avanzó una guía metálica hasta el VU. Sobre la guía metálica se avanzó un balón para angioplastía coronaria de 6 x 20 mm hasta posicionarlo en el sitio del cerclaje. La medición de la muesca en el balón permitió definir un diámetro de 2.4 mm a nivel del cerclaje del TAP. Se efectuó el intercambio por una vaina tipo Mullins 7 Fr. A través de la misma se posicionó el dispositivo Amplatzer Duct–Occluder (ADO) 6/4, una vez confirmada su correcta posición en el sitio del cerclaje por angiografías pulmonares realizadas con un catéter NIH introducido desde la vena femoral izquierda, se procedió a su liberación. Diez minutos después se efectuó una ventriculografía con catéter pigtail, ingresado por arteria femoral, demostrando ausencia de flujo sanguíneo en el TAP.
Caso 2: con catéter Judkins coronario derecho desde la vena femoral derecha se realizó igual recorrido que el caso anterior realizándose la medición de la zona del cerclaje del TAP mediante angiografía cuantitativa determinándose la misma en 4.3 mm de diámetro. Mediante guía metálica se efectuó el intercambio por una vaina para entrega del dispositivo y se posicionó un ADO 8/6 en el sitio del cerclaje. Previo a su liberación se constató la correcta ubicación por angiografía pulmonar a través de la misma vaina, precediéndose luego a liberarlo. Una angiografía pulmonar posterior no evidenció flujo a través del TAP ya que no se observó "lavado" del medio de contraste a nivel de su unión con las ramas pulmonares (Fig. 1). Adicionalmente se embolizaron las colaterales veno–venosas con coils de Gianturco.

Resultados
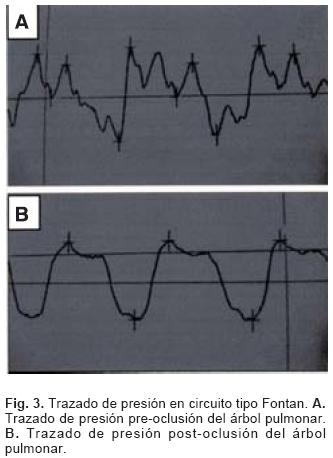
El Qp/Qs previo a la oclusión fue de 0.7/1 y de 1.3/1 en el primer y segundo paciente respectivamente. En ambos se obtuvo cierre completo del TAP en forma inmediata; el disco de retención del dispositivo quedó en contacto con la porción del TAP proximal al cerclaje (Fig. 2) y el trazado de la presión pulmonar cambió de una morfología arterial a una bifásica (Fig. 3). En el primero, la presión ventricular se mantuvo sin cambios, la presión en el circuito pulmonar disminuyó 2 mm Hg y la SaO2 permaneció igual. La fenestración hacia la aurícula derecha se mantuvo permeable y no se encontró circulación colateral. En un control clínico al mes, refirió desaparición de la cefalea y mantenía SaO2 de 88%. En el segundo paciente, no se modificaron la presión pulmonar media ni la SaO2; la fenestración hacia la aurícula derecha estaba cerrada (Tabla I). Actualmente mantiene SaO2 de 96%. El tiempo de procedimiento fue de 135 y 120 minutos y el de fluoroscopía de 57 y 44.2 minutos respectivamente. Ambos pacientes egresaron a las 24 horas luego del procedimiento. No se presentaron complicaciones.

En el caso 1, un año después se realizó el cierre de la fenestración de la ACPT con dispositivo Amplatzer septal–occluder de 4/4 mm, elevando inmediatamente la SaO2 a 96% con mejoría de la clase funcional a posteriori.
El tiempo de seguimiento en cada caso alcanza a 34 y 28 meses respectivamente hasta el momento de este reporte.
Discusión
El objetivo de una ACPT es establecer un bypass del ventrículo derecho, lograr una adecuada oxigenación y que las circulaciones sistemica y pulmonar se encuentren en serie y sin cortocircuitos.5 Si bien en el tratamiento de las cardiopatías con fisiología univentricular uno de los objetivos es evitar la sobrecarga de volumen ventricular, algunos grupos quirúrgicos durante la realización de la AGB mantienen el flujo anterógrado bien sea por una anastomosis sistémico–pulmonar o a través de la arteria pulmonar previamente cerdada, para favorecer el crecimiento de las ramas pulmonares cuando el índice de McGoon o el de Nakata son bajos.7 Otros han postulado que el Glenn pulsátil tendría la ventaja de evitar el desarrollo de circulación colateral.8 También pueden adoptar esta conducta durante la realización de la ACPT debido a dificultades anatómicas tales como gran cantidad de tejido fibrótico adherido alrededor del TAP3 o también si en el momento de ligarlo el paciente sufre desaturación sistemica severa,9 como ocurrió en nuestro primer paciente. Actualmente el mantenimiento de la pulsatilidad en el circuito tipo Fontan es aún un punto de debate, pues existe literatura que avala que el flujo pulsátil en el árbol pulmonar estimula la liberación de óxido nítrico derivado del endotelio y disminuye la resistencia vascular pulmonar por reclutamiento pasivo de capilares,10 mientras que otros informes indican que en la circulación tipo Fontan el flujo no pulsátil estimularía al pulmón a secretar un péptido relacionado al gen de la calcitonina que influiría en la reducción de la resistencia pulmonar.11
En nuestra institución la ligadura del TAP se realiza como parte de la estrategia quirúrgica en las cirugías tipo Fontan, aunque algunos grupos quirúrgicos rutinariamente seccionan el TAP cuando realizan esta intervención debido al reporte de la posibilidad de formación de trombo en la porción proximal de la arteria pulmonar en pacientes con ACPT.12 En nuestro segundo paciente, llamativamente la ligadura del TAP sufrió desajuste en el postquirúrgico tardío.
Como estos pacientes podían presentar un campo quirúrgico complicado debido a las cirugías previas, asumimos que la oclusión endovascular del TAP era una buena alternativa. En el momento que decidimos esta terapéutica hicimos una consulta bibliográfica, encontrando reportes sobre la técnica y resultados inmediatos de la oclusión endovascular del TAP en pacientes a quienes se les había realizado previamente una AGB4,6,13,14 mas no una cirugía tipo Fontan, los dispositivos utilizados hasta ese momento habían sido el ADO y el Amplatzer ventricular muscular septal defect.
El dispositivo ADO diseñado para el cierre percutáneo del ductus arterioso tiene un disco de retención que queda en contacto con la zona de alta presión, como es la ampolla aórtica ductal; nos pareció un dispositivo adecuado para realizar el primer procedimiento ya que el disco de retención aórtico quedaría en el extremo proximal del TAP (cámara de alta presión). Luego de ver que la oclusión fue factible y efectiva sin provocar alteración en el flujo del circuito tipo Fontan, decidimos indicarlo también en el siguiente paciente.
Si bien en el primer caso utilizamos un acceso arterial y dos venosos femorales, en el segundo el procedimiento fue posible realizarlo a través de un solo acceso venoso femoral, disminuyendo significativamente los tiempos de procedimiento, fluoroscopía y anestesia con igual efectividad.
Últimamente se ha publicado una serie en la cual a tres pacientes con ACPT y flujo anterógrado residual por el TAP se les realizó la oclusión exitosa del mismo con diferentes tipos de dispositivos tales como el "doble paraguas" de Rash–kind, Amplatzer septal–occluder (ASO) y el ADO, mencionando que en el caso que implantaron el ASO también fue necesario implantar un ADO, seguramente por la presencia de cortocircuito residual con el primero.3 Ya que el dispositivo Rashkind actualmente está en desuso, concordamos con este grupo en que el ADO es el dispositivo actualmente más adecuado para tratar este defecto residual.
Conclusiones
En pacientes con ACPT, el flujo anterógrado residual por el TAP cerclado puede abolirse mediante cateterismo, reduciendo la precarga del VU y evitando una nueva cirugía.
Referencias
1. DE LEVAL MR: Pulmonary haemo dynamics and the Fontan circulation. En: Redington AN, Brawn WJ, Deanfield JE, Anderson RH. "Right heart in congenital heart disease". London, Greenwich Medical Media ltda ed. 1998: 113–6. [ Links ]
2. UEMURA H, YAGIHARA T, KAWASHIMA Y, OKADA K, KAMIYA T, ANDERSON RH: Use of the bidirectional Glenn procedure in the presence of forward flow from the ventricles to the pulmonary arteries. Circulation 1995; 92(9 suppl): II 228–32. [ Links ]
3. DESAI T, WRIGHT J, DHILLON R, STUMPER O: Transcatheter closure of ventriculopulmonary artery communications in staged Fontan procedures. Heart 2007; 93(4): 510–3. [ Links ]
4. RADHA AS, KANNAN BR, KRISHNA KUMAR R: Transcatheter closure of native pulmonary artery for the elimination of accessory pulmonary blood flow after bidirectional Glenn shunt. Indian Heart J 2003; 55: 373–5. [ Links ]
5. PETROSSIAN E, MCELHINNEY DB, REDDY VM, THOMPSON LD, HANLEY FL: The role of the extracardiac conduit as a cavopulmonary anastomosis in the evolution of the Fontan procedure. En: Redington AN, Brawn WJ, Deanfield JE, Anderson RH. "Right heart in congenital heart disease". London, Greenwich Medical Media ltda ed. 1998: 149–56. [ Links ]
6. THANOPOULOS BV, GEORGAKOPOULOS DJ, TSAOUSIS GS, ELEFTHERAKIS NG: A novel use of the Amplatzer muscular ventricular septal defect occluder. Catheter Cardiovasc Interv 2002; 56: 234–7. [ Links ]
7. MIYAJI K, SHIMADA M, SEKIGUCHI A, ISHIZAWA A, ISODA T: Usefulness of pulsatile bidirectional cavopulmonary shunt in high–risk Fontan patients. Ann Thorac Surg 1996; 61: 845–50. [ Links ]
8. SRIVASTA D, PREMINGER T, LOCK JE, MANDELL U, KEANE JF, MAYER JF, ET AL: Hepatic venous blood and the development of pulmonary arteriovenous malformations in congenital heart disease. Circulation 1995; 92: 1217–22. [ Links ]
9. VALERA MARTÍNEZ FJ, CAFFARENA CALVAR J, GÓMEZ–ULLATE JM, GÓMEZ–PLANA USERO J, CARRASCO JI, SÁEZ JM, ET AL: Factores de riesgo en el shunt de Glenn bidireccional como proceder intermedio antes de la corrección de Fontan. Rev Esp Cardiol 1999; 52: 903–909. [ Links ]
10. KHAMBADKONE S, LI J, DE LEVAL MR, CULLEN S, DEANFIELD JE, REDINGTON AN: Basal pulmonary vascular resistance and nitric oxide responsiveness late after Fontan–type operation. Circulation 2003; 107(25): 3204–8. [ Links ]
11. YIN Z, ZHANG R, WANG J, GAO W: Effect of non–pulsatile blood flow on the secretion of calcitonin–gene–relatedpeptide inpatients undergoing total cavopulmonary connection. Zhongua Wai Ke Za Zhi 2002; 40(9): 679–81. [ Links ]
12. VILLAGRÁ F, PÉREZ DE LEÓN J, RODRÍGUEZ M, TAMARIT A, VELLIBRE D Y ARRIBAS N: El cierre arterial pulmonar puede ser un factor de riesgo tromboembólico en pacientes con anastomosis cavopulmonar (Glenn) bidireccional.Rev Esp Cardiol 2000; 53: 1537–40. [ Links ]
13. EBEID MR, GAYMES CH, JORANSEN JA: Catheter closure of accessory pulmonary blood flow after bidirectional Glenn anastomosis using Amplatzer duct occluder. Catheter Cardiovasc Interv 2002; 57:95–7. [ Links ]
14. PILLA CB, FONTES VF, PEDRA CA: Obliteration of a competitive forwardflow from the ventricle after a bidirectional cavopulmonary shunt with an Amplatzer duct occluder. J Invasive Cardiol 2003; 15:98–101. [ Links ]














