Serviços Personalizados
Journal
Artigo
Indicadores
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Archivos de cardiología de México
versão On-line ISSN 1665-1731versão impressa ISSN 1405-9940
Arch. Cardiol. Méx. vol.76 no.1 Ciudad de México Jan./Mar. 2006
Investigación clínica
Resultados a largo plazo de la valvuloplastía mitral percutánea con técnica de Inoue. Experiencia de 7 años del Hospital de Cardiología del CMN Siglo XXI. IMSS
Long–term results of mitral percutaneous valvuloplasty with Inoue technique. Seven–years experience at the Cardiology Hospital of the National Medical Center "Siglo XXI", IMSS
Jesús Flores Flores,* Mariano Ledesma Velasco,* José Antonio Palomo Villada,* Silvestre Montoya Guerrero,* Joel Estrada Gallegos,* Raúl Astudillo Sandoval,* Arturo Abundes Velasco,* Belinda González Díaz,** Rubén Argüero Sánchez,*** Javier Farell Campa****
*Cardiólogo del Servicio de Hemodinamia.
**Cardiólogo en adiestramiento en Cardiología Intervencionista.
***Director Médico Hospital de Cardiología.
****Cardiólogo Jefe de Servicio de Hemodinamia.
Correspondencia:
Dr. Jesús Flores Flores
Hospital de Cardiología del Centro Médico Nacional Siglo XXI
Instituto Mexicano del Seguro Social, México, D.F. Av. Cuauhtemoc No. 330, Col. Doctores
Teléfono: 5227–6900 ext. 22198
Recibido: 29 de abril de 2005
Aceptado: 24 de agosto de 2005
Resumen
En la última década, la valvuloplastía mitral por vía percutánea, (VMP) utilizando el balón de Inoue ha sido el procedimiento de elección para el manejo de la estenosis mitral de origen reumático con valvas flexibles, no calcificadas y con buen aparato subvalvular.
Objetivo: Presentar la experiencia de 7 años, con el seguimiento de 456 pacientes a quienes se les realizó VMP con técnica de Inoue en el Hospital de Cardiología del Centro Médico Nacional SXXI.
Material y métodos: Es un estudio de cohorte retrospectiva y observacional de enero de 1994 a diciembre de 2000, con seguimiento de 58.5 ± 26.6 meses (rango 12 a 96 meses con una mediana de 22).
Resultados: El éxito inicial fue del 82.8%, se obtuvo un incremento del área valvular mitral de 0.9 ± 0.1 a 1.8 ± 0.3 cm2, con ganancia que va del 88 al 106% del área valvular inicial (p < 0.001). Al final del seguimiento, el AVM se mantuvo en 1.7 ± 0.3 cm2 en el 69.8% de los casos. Hubo caída significativa del gradiente de presión transmitral y de la presión sistólica de la arteria pulmonar inmediatamente después del procedimiento. El 93.1% de los pacientes se encontraron en CF I–II de la NYHA al final del seguimiento.
Complicaciones: 11.6% siendo la más importante la insuficiencia mitral posterior al procedimiento en el 15.9% a causa de ruptura de las valvas, pero sólo el 9.1% fue severa (3 a 4+). Sólo se presentó una muerte y fue a causa de perforación durante la punción transeptal. Al final del seguimiento, el 93.8% libre de eventos cardiovasculares; requirieron cirugía mitral el 6.1%, el 5.5% en CF III–IV y se detectó una incidencia de reestenosis en el 14.6%.
Conclusión: La VMP usando el balón de Inoue, es una técnica segura y efectiva para tratar la enfermedad valvular mitral de origen reumático en pacientes con score de Wilkins < 10 puntos, con mínimo riesgo de plicaciones y una sobre vida libre de eventos mayores superior al 90%. El 93.1% de nuestro grupo se mantiene en CF I–II a largo plazo y con una baja incidencia de reestenosis.
Palabras clave: Valvuloplastía mitral percutánea. Balón de Inoue. Comisurotomía.
Summary
Since the last decade, percutaneous balloon mitral valvuloplasty with Inoue catheter is considered the treatment of choice for selected patients (mobile valve, no calcification and minimal subvalvular disease) with rheumatic mitral stenosis.
Objective: We present the seven–year follow–up experience of 456 patients treated with this technique in the catheter laboratory of the Cardiology Hospital in National Medical Center SXXI.
Material and methods: It is a retrospective, transversal and observational study performed with data obtained from January 1994 and December 2000, with a follow–up of 58.5 ± 26.6 months (range 12–96 mean 22).
Results: We achieve an initial success of 82.8%, improvement of initial mitral valve area from 0.9 ± 0.1 to 1.8 ± 0.3 cm2, with a gain area from 88 to 106% (p < 0.001). At the end of the follow–up, the mean valvular area was maintained in 1.7 ± 0.3 cm2 in 69.8% of the cases. We found a significant reduction of transmitral gradient and of the pulmonary artery systolic pressure immediately after the procedure; 93.1% of patients were in NYHA functional class II at the end of the follow–up, 11.6% presented complications (mitral regurgitation as the most important), in 15.9% of them, due to leaflet rupture, but only 9.1 % corresponded to severe grade III–IV.
Complications: Only one patient died due to septal perforation; 93.8% of the patients remained free of major cardiac events at the end of the study. Only 6.1% of the patients required surgery at the end of the follow–up; 5.5% were in functional class NYHA III–IV and restenosis occurred in 14.6%.
Conclusion: Percutaneous balloon mitral valvuloplasty with Inoue balloon catheter is a safe and effective technique for treating rheumatic mitral stenosis with Wilkins score < 10, with minimal risk and complications and offers good life expectancy with absence of major cardiac events in > 90%. From these patients, 93.1 % remained in NYHA–II or –I functional class and the incidence of restenosis decreased.
Key words: Percutaneous mitral valvuloplasty. Inoue balloon. Commissurotomy.
Introducción
La enfermedad valvular cardíaca como secuela de la fiebre reumática, es un gran problema de salud en México. Se considera como la primera causa de cardiopatía entre la tercera y cuarta décadas de la vida. La válvula más afectada es la mitral, la cual se manifiesta principalmente como estenosis. Desde la década de los 50s, el único tratamiento para la estenosis valvular mitral de origen reumático, era la comisurotomía quirúrgica, ya sea con técnica cerrada o abierta y el implante de prótesis biológicas o mecánicas. Desde que fue introducida la comisurotomía mitral percutánea transvenosa en 1984 por el Dr. Inoue, este método ha surgido como una opción para el tratamiento de la estenosis mitral (EM) con buenos resultados inmediatos, similares a los obtenidos con la técnica quirúrgica; el uso del balón de Inoue se generalizó hasta 1987.1–3 En 1985, Lock y cols,4 utilizaron con éxito un balón de angioplastía periférica de 25 mm y Babic y Al Zaibag5,6 utilizaron la técnica de "doble balón" con distintos abordajes, también con gran éxito. Estudios previos han demostrado la eficacia y seguridad de la VMP a corto plazo, tanto con el balón de Inoue como con el "doble balón7–11 y hay varios estudios de seguimiento a largo plazo que refieren una considerable sobrevida libre de eventos; muerte, múltiples internamientos, cirugía mitral o nueva VMP y en clase funcional (CF) I y II de la New York Heart Association (NYHA) entre el 75 y 95% de los casos.12–15
Sin embargo, los resultados a largo plazo dependen de varios factores: características ecocardiográficas de cada paciente, la técnica percutánea utilizada (un balón, doble balón, tipo de balón) y la experiencia del grupo intervencionista de cada hospital. El objetivo del presente estudio, es valorar la efectividad a largo plazo de VMP con balón de Inoue en nuestro centro, así como determinar la existencia de factores predictores de supervivencia libre de eventos cardíacos.
Material y métodos
De enero de 1994 a diciembre de 2000, realizamos el análisis de una cohorte retrospectiva de 456 pacientes que fueron sometidos a VMP transvenosa con técnica de Inoue, con diagnóstico de EM severa secundaria a cardiopatía reumática. Criterios de inclusión: pacientes con estenosis mitral pura o muy predominante, evaluados con ETT y ETE, todos fueron evaluados con clasificación morfológica de Wilkins, válvula mitral sin calcificación extensa o fisión subvalvular importante, no evidencia de trombos en aurícula izquierda o historia reciente < 3 meses de embolia sistémica, área valvular mitral por ETT y Doppler < 1.5 cm2. Sólo excluimos a los pacientes que tuvieran insuficiencia mitral > 2 +, afección de alguna de las otras válvulas que no fueran susceptibles de tratamiento percutáneo o presencia de trombo en la aurícula izquierda por ETE, e historia de enfermedad vascular cerebral (EVC) en 3 meses previos. Todos cumplieron los requisitos suficientes (datos completos en hoja de registro y expedientes) para realizar un estudio retrospectivo en 7 años de experiencia de nuestro centro hospitalario.
Características de los pacientes: El promedio de edad fue de 43.8 ± 11.4 años (límites 15 y 73), de los cuales 82.2% de sexo femenino, con talla promedio de 1.56 ± 7.1 m (rango 1.40 a 1.78) y peso promedio de 59.9 ± 9.7 kg (40 a 95). Con relación a la clase funcional (NYHA), encontramos a 40 (8.8%) en CF–I, 305 (66.8%) en CF–II, 93 (20.5%) en CF–III y 18 (3.9%) en CF–IV. En cuanto al puntaje ecocardiográfico de acuerdo a la clasificación de Wilkins, el 84.8% de nuestros casos tuvieron < 10 puntos, 9.7% 10 puntos y sólo 5.5% arriba de 11. El área valvular mitral (AVM) antes del procedimiento fue de 0.98 ± 0.18 cm2 y la presión sistólica de la arteria pulmonar de 50 ± 16.5 mm Hg. En cuanto al grado de IM que tenían previo al procedimiento, 36.2% (163) no tenían insuficiencia, 55.5% (255) tenían IM grado I y 8.3% (38) tenían IM grado II. Por ecocardiografía transtorácica, se midió el diámetro de aurícula izquierda. Encontramos un diámetro promedio de 51.2 mm ± 8.1 mm, con un límite de 39 y 69 mm. El gradiente transvalvular mitral fue de 13.46 mm Hg ± 2.8.
En el grupo encontramos que el 56.4% estaban en ritmo sinusal, el 34.2% en fibrilación auricular y el 3.4% con alguna otra alteración del ritmo (Tabla I).

Los resultados se clasificaron en: óptimos cuando se alcanzó una AVM > 1.5 cm2, una IM < 2 + y sin evidencia de complicaciones mayores. Subóptimos cuando el AVM se situó entre 1.20 y 1.49 cm2, IM no > 2 + y sin complicaciones mayores. Los fracasos cuando el AVM fue < 1.19 cm2, con IM > 2 + y con alguna complicación mayor. Se consideraron complicaciones mayores: perforación cardíaca, cirugía de urgencia, embolia sistémica y muerte.16 La clase funcional se valoró por clínica y prueba de esfuerzo con protocolo de Naugthon. Para valorar la evolución durante el seguimiento, se consideraron los siguientes parámetros clínicos: IM severa, nuevos internamientos, necesidad de nueva VMP, necesidad de cirugía mitral y muerte.
Técnica del procedimiento: Previamente el paciente fue sometido a ecocardiografía transtorácica y transesofágica para valorar trombos en AI, la anatomía de la válvula mitral de acuerdo al score de Wilkins,17–19 el área valvular mitral (AVM) se determinó por el cálculo del tiempo de hemipresión,20,21 la severidad de la IM se determinó según el área del chorro regurgitante, se consideró ligera cuando era menor de 4 cm2, moderada de 4–8 cm2 y severa cuando era superior a 8 cm2. La severidad de la IM tras la VMP se determinó mediante ventriculografía en proyección oblicua anterior derecha y siguiendo los criterios de Seller.22 También se determinó la presión sistólica de la arteria pulmonar y el diámetro de (AI) por los métodos habituales.
Todos los procedimientos de VPM fueron realizados según la técnica descrita por Inoue12 y el diámetro máximo del balón fue seleccionado con base a la talla de los pacientes y utilizando la fórmula de talla/10+10 (parámetros establecidos por Hernández y cols., basados en la superficie corporal).23 Los parámetros hemodinámicos fueron evaluados por medio de datos obtenidos del registro de presiones y cálculo de gastos tomados de las cavidades derechas e izquierdas durante el cateterismo cardíaco.
Seguimiento: Se evaluaron los datos obtenidos por ecocardiograma transtorácico inmediatamente después del procedimiento o durante los siguientes 3 meses y al final del seguimiento. La clase funcional NYHA se determinó por prueba de esfuerzo en banda sin fin con protocolo de Naugthon realizada a los 3 meses del procedimiento y al final del seguimiento. El promedio de seguimiento fue de 12 a 96 meses con una media de 22.
Análisis estadístico: Los resultados se expresan en términos de medidas de tendencia central y de dispersión. Para la estadística inferencial utilizamos la prueba de  2 para comparación de proporciones y la prueba t de Student para la comparación de medias. Se realizó un análisis de sobrevida mediante la construcción de curvas de sobrevida utilizando el modelo de Kaplan–Meier. Se aceptó a priori un valor significativo de p = 0.05.
2 para comparación de proporciones y la prueba t de Student para la comparación de medias. Se realizó un análisis de sobrevida mediante la construcción de curvas de sobrevida utilizando el modelo de Kaplan–Meier. Se aceptó a priori un valor significativo de p = 0.05.
Resultados
Resultados iniciales: El éxito inicial, definido como el área valvular mitral (AVM) por arriba de 1.5 cm2 sin muertes hospitalarias, cirugía u otras complicaciones mayores, fue del 82.8%, y obtuvimos resultados subóptimos en 10.3%. Se obtuvo una ganancia significativa en AVM postprocedimiento del 88% hasta el 106% del área valvular inicial. Otros parámetros que también sufrieron beneficio significativo inmediatamente después del procedimiento fueron la presión sistólica de la arteria pulmonar y el gradiente transmitral (Tabla II).

Se obtuvo mejoría en el estado clínico–funcional en el 76.6% que se encontraba en CF I–II antes del procedimiento y posterior a la VMP los encontramos al 94%. Así mismo, la CF III y IV disminuyó de forma importante, del 23.4% al 9.1% (Fig. 1).

Las complicaciones del procedimiento se describen en la (Tabla III).

Insuficiencia mitral: Después del procedimiento, se produjo incremento del grado de IM en el 15.9% correspondiendo a la CF I y II y sólo en el 9.1% de éstos, la insuficiencia que se produjo fue severa CF III y IV. A pesar de esto, ningún paciente fue enviado a cirugía de urgencia (Tabla IV).
Taponamiento cardíaco: Se presentó sólo en 5 pacientes (1.1%), requiriendo en todos ellos la realización de pericardiocentesis, pero en ningún caso se envió a cirugía de urgencia. Mortalidad temprana: En este grupo sólo hubo un fallecimiento (0.2%) postvalvuloplastía, debido a taponamiento cardíaco y bloqueo auriculoventricular después de la punción transeptal. No hay ningún otro fallecimiento mediato ni durante el seguimiento.
Comunicación interatrial: Postprocedimiento, no detectamos comunicaciones interatriales residuales y al seguimiento, se encontró sólo en el 0.2%. Otras complicaciones como hematomas en sitios de punción, embolias periféricas y arritmias, completaron tan sólo el 3.2% de los casos. Seguimiento: (12–96 meses, media de 22), el comportamiento de las variables en estudio demostradas por ecocardiografía y la clase funcional (CF NYHA) del grupo así mismo, el comportamiento del grado de insuficiencia mitral comparando el estado basal, el obtenido inmediatamente después del procedimiento y al final del seguimiento (Tabla IV).
Hubo necesidad de cirugía mitral durante el seguimiento, en 25 casos (5.5%). De éstos, 12 (2%) fueron por IM severa y en CF III–IV, en reestenosis de la válvula mitral 6 (1.3%). De los 456 pacientes que tenían ecocardiograma al final del seguimiento, 67 (14.6%) tenían reestenosis de la válvula mitral AVM < 1.5 cm2 y pérdida del 50% del incremento del AVM alcanzado después de VMP. Hubo necesidad de nueva VMP en 8 (1.7%). En relación a la CF en que se encontraron los pacientes al final del seguimiento, 93.1% están en CF III y el 6.9% en CF III–IV.
Análisis de la supervivencia: Se analizó la supervivencia libre de eventos mayores (muerte, indicación de cirugía mitral y clase funcional III–IV), de acuerdo al método de Kaplan–Meier. Estuvieron libres de eventos mayores 428 (93.8%), de éstos, 338 (73.2%) se encontraban en CF–I y 91 (19.9%) se encontraban en CF–II al final del seguimiento. Se produjeron en total 28 eventos y en 5.5% se indicó cirugía mitral, de los cuales, el 2% fue por estar en CF III–IV y tener IM severa y el 1.3% por tener reestenosis de la válvula mitral. Sólo 8 (1.75%) requirieron de nueva VMP, pero hasta el final de este seguimiento, no se ha presentado otro fallecimiento.
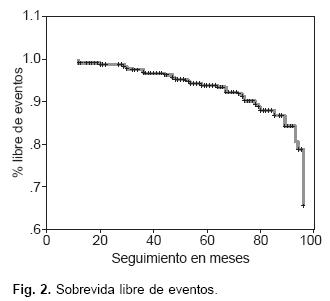
En las Figuras 2, 3 y 4 se presenta la supervivencia acumulada al final del seguimiento y en la Tabla V se expone la supervivencia acumulada a los 1, 3, 5 y 7 años (final del estudio).


Factores predicativos de eventos mayores: Mediante análisis univariado de 8 variables clínicas, ecocardiográficas y hemodinámicas fueron utilizadas para determinar la existencia de diferencias entre los diferentes subgrupos. Según los datos de diferentes estudios,24–27 se establecieron los puntos de corte a los 65 años de edad, de 1 y 1.5 cm2 para el AVM antes y al final del seguimiento, 60 mm para el diámetro de la AI, 8 puntos para el score de Wilkins y 35 mm Hg para presión sistólica de la arteria pulmonar, valor por encima del cual se consideró hipertensión pulmonar. Se han estudiado variables previas y después del procedimiento (edad, clase funcional de la NYHA, ritmo cardíaco, diámetro de la aurícula izquierda, score ecocardiográfico de Wilkins, presión sistólica de la arteria pulmonar, área valvular mitral, insuficiencia mitral y éxito o fracaso del procedimiento).28–31 El porcentaje de pacientes libres de eventos mayores agrupados para cada variable y su significado estadístico se presentan en la Tabla VI.
En los resultados de dicho análisis se detectó: como predictor independiente de supervivencia libre de eventos al final del seguimiento previo a VMP sólo el tamaño de la AI cuando es mayor de 60. Y después del procedimiento, los predictores independientes de supervivencia libre de eventos mayores: la obtención de una AVM igual o superior a 1.5 cm2 y la ausencia de IM significativa como complicaciones de VMP.
Discusión
Desde 1984, la VMP se ha convertido en el tratamiento de elección de la estenosis mitral reumática pura o con mínima IM y con características anatómicas favorables. Los mejores resultados se obtienen en personas jóvenes, con válvulas flexibles, sin calcio y en ritmo sinusal. Los resultados de VMP encontrados en nuestra población son semejantes a lo reportado previamente.9,14–17 En nuestra serie el porcentaje de éxito se situó en 82.8% y, si tomamos en cuenta los resultados subóptimos según las definiciones establecidas, alcanzamos un beneficio de hasta el 93%. Éste es similar a lo reportado en la literatura, en la que se comunica un porcentaje de éxitos entre 73 y 99%.24 Aunque en los resultados reportados por Inoue1 la tasa de IM severa fue del 10.5%, en comparación con el 3.3% reportado en el registro del NHLBI con doble balón,9 la mayoría de los estudios comparativos no refieren diferencias significativas en cuanto a la tasa de IM significativa entre ambos procedimientos. En nuestro grupo, la tasa global de IM después de VMP fue del 25%, de los cuales el 15.9% correspondió a CF I y II, que está por arriba de lo reportado por otros autores y sólo se provocó IM severa CF III y IV en 9.1%, tales resultados son similares a lo reportado en la literatura, sobre todo, en lo que se refiere a las series realizadas con balón de Inoue.29–30 Nosotros en ningún paciente requerimos cirugía de urgencia o antes de su egreso hospitalario después de VMP, hemos observado buena tolerancia con manejo médico adecuado, a pesar de haber presentado IM severa inmediatamente después del procedimiento. Por eso consideramos conveniente dejarlos en observación, no enviarlos a cirugía urgente y de acuerdo a la evolución y al deterioro de su clase funcional, prepararlos para una cirugía electiva. Requirieron cirugía mitral a lo largo del seguimiento 25 (5.5%), la mayoría de ellos por IM severa y mala tolerancia clínica CF III–IV. En general, la mortalidad en los grandes estudios varía del 0 al 1.3%.21,24–29 Nosotros sólo reportamos una muerte relacionada con el procedimiento (0.2%) y fue debido a una complicación por la punción transeptal que ocasionó taponamiento cardíaco y bloqueo AV completo. Consideramos que las complicaciones observadas en nuestra serie, pueden considerarse como parte de la curva de aprendizaje en los hospitales escuela como el nuestro.
La incidencia de reestenosis de VMP varía de acuerdo a las diferentes series entre el 3 y 20%,9,12,13,15–17 en nuestro grupo fue de 14.6%. Este amplio rango se justifica, en primer lugar, por las diferentes definiciones de reestenosis utilizadas y en segundo lugar, por la utilización de diferentes vías de acceso, así como por los diferentes períodos de seguimiento. Cheng ha reportado a la fecha sus resultados en 4,832 pacientes, utilizando balón de Inoue y refiere una tasa de reestenosis de tan sólo 5.2% en un seguimiento a 10 años.27 En algunos estudios de seguimiento a mediano y largo plazo se han reportado curvas de supervivencia (Kaplan–Meier) libres de eventos mayores entre el 75 y 95%. Orange y cols, llevaron un seguimiento a 1, 3, 5 y 7 años similar al nuestro y encontraron una supervivencia actuarial libre de eventos del 80, 77, 65 y 65% respectivamente. En nuestra serie, encontramos una supervivencia libre de eventos del 100, 98, 94 y 88% durante el mismo intervalo de tiempo. En relación con la supervivencia libre de cirugía, la encontramos de 100, 99, 98 y 91%, de nueva valvuloplastía 100, 100, 98 y 95% y de insuficiencia mitral severa del 99, 98, 96 y 94% (Figs. 2, 3, 4 y Tabla V). En cuanto a las características anatómicas de la válvula mitral, en nuestro grupo la valoración del score de Wilkins no estableció diferencias significativas respecto a la incidencia de eventos cardiovasculares mayores, aunque observamos que los mejores resultados "óptimos" se presentaron en el grupo de pacientes con Wilkins < 10 puntos (84.8% de los casos score < 10, el resto tenía puntajes entre 10 y 11 como máximo).

En el análisis multivariado realizado en nuestro grupo de pacientes, observamos que la presencia de una aurícula izquierda mayor de 60 mm "dilatada", la presencia de IM severa postprocedimiento (3 a 4+), un resultado subóptimo obteniendo áreas valvulares menores de 1.5 cm2 y el fracaso del procedimiento, se manifestaron como predictores independientes de la presencia de eventos cardiovasculares adversos a largo plazo, como se demuestra en la Tabla VI.
Conclusiones
Podemos ver que nuestros resultados son comparables a lo reportado en la literatura mundial, demostrando que la VMP es un procedimiento seguro y efectivo para el tratamiento de la estenosis mitral de origen reumático, cuando se realiza en pacientes bien seleccionados, con buena anatomía valvular (específicamente cuando se seleccionan pacientes con score de Wilkins < 10 puntos), con mínimo riesgo de complicaciones mayores y con excelentes resultados a largo plazo (mayor de 5 años) manteniendo al 90% de los pacientes con áreas valvulares < 1.5 cm2 y en clase funcional I de la NYHA y con un porcentaje mínimo de complicaciones.
Referencias
1. Inoue K, Owaki T, Nakamura T, Kitamura F, Miyamoto N: Clinical application of transvenous mitral commissurotomy by a new balloon catheter. J Thorac Cardiovasc Surg 1984; 87: 394–402. [ Links ]
2. Inoue K, Feldman T: Percutaneous transvenous commissurotomy using the Inoue balloon. Catheter Catheterization Cardiovasc Diagn 1993; 28: 119–125. [ Links ]
3. Feldman T, Carroll D, Isner M, Chisholm J, Holmes R, Masumi A, Inoue K, et al: Effects of valve deformity on results and mitral regurgitation after Inoue balloon commissurotomy. Circulation 1992; 85: 180–187. [ Links ]
4. Lock J, Khalilullah M, Shrivastava S, Bahl V, Keane J: Percutaneous catheter commissurotomy in rheumatic mitral stenosis. N Engl J Med 1985; 313:1515–1518. [ Links ]
5. Babic U, Pejcic P, Djurisic Z, Vucinic M, Grujicic S: Percutaneous transarterial balloon valvuloplasty for mitral valve stenosis. Am J Cardiol 1986; 10 57: 1101 1104. [ Links ]
6. Al Zaibag M, Ribeiro A, Al Kasab S, Al Fagih M: Percutaneous double balloon mitral valvotomy for rheumatic mitral valve stenosis. Lancet 1986; 1: 757–761. [ Links ]
7. Martinez–Reding J, Cordero J, Romero A, Ban Hayashi E, Alvarado G, Kuri J: Valvuloplastía mitral percutánea con balón de Inoue. Experiencia inicial y seguimiento clínico a 3 años en el Instituto Nal. de Cardiología "Ignacio Chávez". Arch Cardiol Méx 1994; 64(6): 537–42. [ Links ]
8. Herrmann H, Kleaveland J, Hillja M, Margolis J, Nicero M: The M–Heart balloon mitral valvuloplasty registry: Initial results and early follow up. J Am Coll Cardiol 1990; 15: 1221–1226. [ Links ]
9. Multicenter experience with balloon mitral commissurotomy. NHIBI balloon Valvuloplasty Registry report on immediate and 30 days follow up results. The National Heart, Tung and Blood Institute Balloon Valvuloplasty Registry Participants. Circulation 1992; 85: 448–461. [ Links ]
10. Gamra C, Habib L, Zhang Ch, Heping R: Factors determining normalization of pulmonary vascular resistance folio wing successful balloon mitral valvuloplasty. Am J Cardiol 1999; 83(3): 392–95. [ Links ]
11. Vahanian A: Balloon valvuloplasty. Heart 2001; 85(2): 223–228. [ Links ]
12. Mohamede E, Layth M, Vas S, Jayaram L, Ashfac P, Khan B, et al: Immediate and long–term effect of mitral balloon valvotomy on severe pulmonary hypertension in patients with mitral stenosis. Am Heart J 1996; 131(1): 89 93. [ Links ]
13. Treviño J, Ibarra M, García A, Uribe A, De la Fuente F, Bonfil A, Feldman T: Immediate and long–term results of balloon mitral commissurotomy for rheumatic mitral stenosis: Comparison between Inoue and double–balloon techniques. Am Heart J 1996; 131(3): 530–536. [ Links ]
14. Osa A, Almenar L, Rincón de Arellano A, Martí S, Roldan I, Mora V: Resultados a largo plazo de la valvuloplastía mitral percutánea. Rev Esp Cardiol 1998; 51(6): 72–84. [ Links ]
15. Cheng C, Cheng T: long–term results of percutaneous balloon mitral valvuloplasty using the Inoue balloon catheter technique. Am Heart J 1995; 129: 1197–1204. [ Links ]
16. Palacios I, Tuzcu E, Weyman E, Newell B, Block C: Clinical follow–up of patients undergoing percutaneous mitral balloon valvotomy. Circulation 1995; 95: 671–676. [ Links ]
17. Ledesma M, Treviño A, Delgado G, Martínez A, Murillo H, Munayer J, et al: Registro Nacional de Comisurotomía Mitral Percutánea. Experiencia de 8 años. Arch Cardiol Méx 1996; 66(3): 244–53. [ Links ]
18. WilkinsT, Weyman E, Abascal M, Block C, Palacios F: Percutaneous balloon dilatation of mitral valve; an analysis of echocardiography variables related to outcomes and the mechanism of dilatation. Br Heart J 1988; 60: 299–308. [ Links ]
19. Ruiz C, Zhang P, Gamra H, Allen J, K Lau F: late clinical and echocardiography follow up after percutaneous balloon dilatation of mitral valve. Br Heart J 1994; 71: 454–458. [ Links ]
20. Hatle L, Anglesen J, Tromsdal A: Noninvasive assessment of atrio–ventricular pressure half time by Doppler ultrasound. Circulation 1979; 60: 1094–1104. [ Links ]
21. Abascal R, Wilkins T, O'Shea L: Prediction of successful outcome in 130 patients undergoing percutaneous balloon mitral valvuloplasty. Circulation 1990; 82: 448–56. [ Links ]
22. Sellers D, Levy J, Amplatz K, Zellehe W: left retrograde cardioangiography in acquired cardiac disease: technique, indications and interpretation of 700 cases. Am J Cardiol 1964; 14: 437– 447. [ Links ]
23. Hernandez R, Macaya C, Bañuelos C, Alfonso F, Goicolea J, Iñigues A: Predictors, mechanisms and outcomes of several mitral regurgitation complicating percutaneous mitral valvulotomy with the Inoue balloon. Am J Cardiol 1992; 70:1169–1174. [ Links ]
24. Lung B, Garbaz E, Michaud P, Helou S, Farah B, Berdah P, et al: late results of percutaneous mitral commissurotomy in a series of 1,024 patients. Circulation 1999; 99: 3272–78. [ Links ]
25. Hernandez R, Macaya C, Bañuelos C, Goicolea J, Iñigues I: long–term clinical and echocardiography follow up alter percutaneous mitral valvuloplasty with the Inoue balloon. Circulation 1999; 99: 1580–86. [ Links ]
26. Harrison K, Wilson S, Hearne E, Bashore M: Complications related to percutaneous transvenous mitral commissurotomy. Cathet Cardiovasc Diagn 1994; 33(Suppl 2): 52–60. [ Links ]
27. Chen R, Cheng O: Percutaneous balloon mitral valvuloplasty by the Inoue Technique: a multicenter study of 4,832 patients in China. Am Heart J 1995,129: 1197–1203. [ Links ]
28. Ben M, Betbout F, Gamra H, Maatouk F, Ayari M, Cherif A, et al: Results of percutaneous double–balloon mitral commissurotomy in one Medical Centerin Tunisia. Am J Cardiol 1995; 76:1266–70. [ Links ]
29. Ruiz C, Ping H, Gamra H, Allen J, Y K Lau F: Late clinical and echocardiography follow up after percutaneous balloon dilatation of the mitral valve. Br Heart J 1994; 71: 454–58. [ Links ]
30. Palacios I: Which patients benefit from percutaneous mitral balloon valvuloplasty? Pre Valvuloplasty and postvalvuloplasty variables that predict long–term outcome. Circulation 2002; 105: 1465–1072. [ Links ]














