Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos de cardiología de México
versión On-line ISSN 1665-1731versión impresa ISSN 1405-9940
Arch. Cardiol. Méx. vol.75 no.3 Ciudad de México jul./sep. 2005
Investigación clínica
Impacto del balón intra–aórtico de contrapulsación en la mortalidad por choque cardiogénico secundario a infarto agudo del miocardio
Impact of the intra–aortic balloon pump in the mortality due to cardiogenic shock secondary to acute myocardial infarction
Eduardo A Arias,** Octavio González–Chon,* Sandra MC García–López,* Marco A Chacón,* Fernanda Noriega–lriondo,** Reyna E Vega,* Norberto Carlos Chávez–Tapia**
* Departamento de Cardiología, Cuidados Intensivos Coronarios y Terapia Postquirúrgica Cardiovascular. Fundación Clínica Médica Sur, México, D.F.
** Departamento de Medicina Interna. Fundación Clínica Médica Sur.
Correspondencia:
Dr. Octavio González–Chon, Director Cardiología
Fundación Clínica Médica Sur: Puente de piedra 150.
Colonia Toriello Guerra. C.P 14050.
E–mail: ogchon@medicasur.com
Recibido: 9 de junio de 2004
Aceptado: 21 de octubre de 2004
Resumen
Propósito del trabajo: Determinar el impacto del balón intra–aórtico de contrapulsación en la mortalidad por choque cardiogénico postinfarto agudo del miocardio.
Método: 292 pacientes con infarto agudo del miocardio ingresaron a la unidad de cuidados intensivos coronarios en el período comprendido de febrero de 2001 a febrero del 2003, de los cuales 40 cumplieron los criterios de inclusión y exclusión, posteriormente fueron divididos en 2 grupos: choque cardiogénico temprano y tardío, se les asignó al azar y de forma ciega a recibir tratamiento a base de inotrópicos aislados e inotrópicos más balón intra–aórtico de contrapulsación.
Resultados: Se observaron diferencias significativas en ambos grupos en los valores de la presión en cuña de la pulmonar (20.4 ± 1.6 vs 24.4 ± 1.50, p = 0.0004) y el índice cardíaco (2.06 ± 0.7 vs 1.65 ± 0.18, p = 0.0002). El grupo de choque tardío presentó una mayor mortalidad (25.9% vs 61.5%, p < 0.05), los pacientes que recibieron apoyo con balón mostraron una disminución en la mortalidad del 66% y 69% en choque temprano y tardío respectivamente.
Conclusiones: El uso del balón intra–aórtico de contrapulsación en los pacientes que desarrollan choque cardiogénico post IAM disminuye la mortalidad, como coadyuvante con el uso de inotrópicos y angioplastía primaria.
Palabras clave: Choque cardiogénico. Mortalidad. Balón intra–aórtico de contrapulsación.
Summary
Objective: To determine the impact of the intra–aortic balloon pump in the mortality due to cardiogenic shock post–acute myocardial infarction.
Methods: In a two–year period, 292 patients with acute myocardial infarction were admitted to the coronary intensive care unit, 40 were included in the study. Afterwards, patients were divided in two groups: early cardiogenic and late cardiogenic shock, and they were assigned randomly and blind to treatment with inotropics and inotropics plus intra–aortic balloon pump.
Results: There were significant differences in the measurements of pulmonary wedge pressure (20.4 ± 1.6 vs 24.4 ± 1.50, p = 0.0004) and the cardiac index (2.06 ± 0.7 vs 1.65 ± 0.18, p = 0.0002) between the two groups. The late cardiogenic shock group showed an increased mortality (25.9% vs 61.5%, p < 0.05). Patients treated with inotropics + balloon, in both early and late shock groups, showed a reduction in mortality of 66% and 69%, respectively.
Conclusions: The use of the intra–aortic balloon pump in the treatment of cardiogenic shock post acute myocardial infarction reduces the mortality when associated with the use of inotropics and reperfusion. (Arch Cardiol Mex 2005; 75: 260–266)
Key words: Shock. Mortality. Intra–aortic balloon pump.
Antecedentes
El balón intra–aórtico de contrapulsación (BIAC), es en la actualidad, el instrumento de asistencia circulatoria más usado y efectivo en el tratamiento del choque cardiogénico, falla ventricular izquierda y de la angina intratable así como adyuvante en pacientes trombolizados con alto riesgo de reestenosis1 y en angioplastías complicadas.2,3
Fue desarrollado en 19624 pero hasta 19695 fue usado con éxito al sincronizarlo con el ciclo cardíaco en un paciente con choque cardiogénico. Es un balón distensible de poliuretano, no trombogénico, de 40 cc, que se inserta por vía percutánea a través de la arteria femoral colocándolo en la aorta torácica descendente por debajo de la arteria subclavia izquierda y por arriba de las arterias renales.6
Efectos hemodinámicos
Tras su colocación se sincroniza con el ciclo cardíaco y durante la diástole produce un desplazamiento de la sangre hacia la aorta proximal al inflarse, posteriormente durante la sístole al desinflarse rápidamente disminuye el volumen aórtico y la postcarga, por medio de un efecto de aspiración. Estos efectos están determinados por la posición del balón en la aorta, la frecuencia cardíaca, el ritmo cardíaco y relacionados de manera directamente proporcional a la elastanza7 y complianza8 de la aorta.
Los efectos en las variables hemodinámicas son: disminución de la presión sistólica en un 20%, aumento de la presión diastólica en un 30%, reducción en la frecuencia cardíaca del 20%, disminución de la presión en cuña de la pulmonar del 20% y aumento del gasto cardíaco del 20%.9 Estudios previos han demostrado que la asistencia mecánica disminuye de manera consistente el trabajo ventricular izquierdo sin comprometer la perfusión periférica. El flujo sanguíneo cerebral se incrementa en un 56% mientras que el flujo renal permanece igual aunque haya un incremento del flujo urinario.10 A nivel coronario hay estudios que sustentan un incremento en el flujo coronario11 dependiente de presión,12 mientras que otros estudios demuestran que no hay aumento significativo en el flujo13 en ocasiones por estenosis coronaria crítica.14
En 1984 el Dr. Hurtado y colaboradores estudiaron en el Instituto Nacional de Cardiología a 903 pacientes con IAM de los cuales 38 presentaron choque cardiogénico, reportando una mortalidad del 52.6% tras la presentación inmediata del choque y una mortalidad del 90% en aquellos pacientes con tratamiento a base de inotrópicos.15
El choque cardiogénico representa la principal causa de muerte en pacientes con infarto agudo del miocardio, presentando una mortalidad de hasta el 60–70%.16–18 Por lo anterior es imperioso encontrar opciones terapéuticas que disminuyan la mortalidad.
Material y método
Motivo del estudio
El objetivo del estudio es determinar el impacto que tiene en la mortalidad de los pacientes con choque cardiogénico temprano y tardío post–infarto agudo del miocardio (IAM), el balón intra–aórtico de contrapulsación (BIAC) en aquellos pacientes que no presentaron complicaciones mecánicas.
Pacientes
De febrero del 2001 a febrero de 2003 ingresaron a la unidad de cuidados intensivos coronarios 292 pacientes con el diagnóstico de IAM. Los criterios de inclusión del estudio fueron: evidencia de síndrome coronario agudo con elevación del ST (definido como una elevación > a 0.l mV en 2 o más derivaciones), que hayan sido sometidos a un proceso de angioplastía primaria percutánea, que posteriormente se complicara con choque cardiogénico, definido como:
a) Hipotensión (presión sistólica < 90 mm Hg por al menos 1 h y refractaria a la administración de líquidos).
b) Alteraciones hemodinámicas: Presión en cuña de la pulmonar (PCP) > 18 mm Hg y un índice cardíaco (IC) < 2.2 L/min/m2.
Los criterios de exclusión fueron: síndrome coronario agudo sin elevación del ST y otras causas no isquémicas de choque cardiogénico (insuficiencia mitral severa, ruptura septal ventricular, falla cardíaca derecha, tamponade cardíaco, cardiomiopatía dilatada, enfermedad valvular previa), haber sido trombolizados, haber recibido sólo tratamiento de sostén y aquellos pacientes en los que se complicara la colocación del BIAC.
Protocolo de estudio
Cuarenta pacientes cumpliéron los criterios, posteriormente se les dividió, dependiendo del tiempo de presentación del choque cardiogénico, en dos grupos: grupo de choque temprano (dentro de las primeras 24 h. de iniciada la sintomatología) y grupo de choque tardío (después de las primeras 24 h. de iniciada la sintomatología).
En ambos grupos se instituyeron 2 variedades de tratamiento, el uso de inotrópicos aislados que fueron los controles y el uso de inotrópicos más BIAC que fueron los casos de estudio en ambos grupos. El tiempo de uso del BIAC fue en todos los casos en el rango de 24 a 48 h. el cual se colocó en la sala de hemodinámica.
La variedad de tratamiento fue asignada de forma escalonada al mostrar refractariedad al manejo con inotrópicos. El tratamiento inotrópico en ambos grupos fue a base de dopamina y dobutamina a dosis respuesta.
Parámetros hemodinámicos
Todos los pacientes fueron admitidos en la unidad de cuidados intensivos coronarios y tras tener la evidencia de síndrome coronario agudo con elevación del ST se inició el tratamiento a base de vasodilatadores, analgésicos y esquema antiagregante/anticoagulante.
La frecuencia cardíaca y la tensión arterial fueron monitorizados en la UCIC y se les colocó un catéter de flotación pulmonar para la medición de la PCP y el IC. Las variables hemodinámicas en ambos grupos fueron medidas al darse la aparición del choque cardiogénico y previo al instituir las variedades de tratamiento.
Análisis estadístico
Es un estudio de casos y controles aleatorizado y ciego. Todas las variables continuas se encuentran expresadas en media ± desviación estándar. Las variables discontinuas se encuentran expresadas en frecuencias. Para el estudio de las variables continuas utilizamos la prueba t de Student con el fin de determinar diferencias intra grupo. Las variables discontinuas las estudiamos con la prueba  2. Para determinar el impacto del uso del BIAC calculamos la razón de momios con intervalos de confianza al 95%. En todos los casos consideramos significativas las diferencias cuando p < 0.05.
2. Para determinar el impacto del uso del BIAC calculamos la razón de momios con intervalos de confianza al 95%. En todos los casos consideramos significativas las diferencias cuando p < 0.05.
Ética
El protocolo de estudio fue examinado y aprobado por el Comité de Ética e Investigación de la Fundación clínica Hospital Médica Sur. Todos los pacientes y sus familiares fueron informados del estudio y dieron consentimiento informado por escrito.
Resultados
Características clínicas
Los 40 pacientes estudiados tuvieron una edad media (± DE) de 65.5 ± 6.17 años, que fue significativamente mayor en los pacientes con choque tardío (67.3 ± 3.13 vs 62.8 ± 4.1, p = 0.01). En general la distribución por género fue significativamente mayor en pacientes masculinos que en femeninos (65% vs 35%, p < 0.05).
La hipertensión arterial sistémica fue la comorbilidad encontrada más frecuentemente en el 67.5% de los casos. El infarto previo (de cualquier localización fue significativamente mayor en el grupo de choque temprano (29.6% vs 23% p < 0.01), mientras que la presencia de diabetes mellitus fue mayor en el grupo de choque tardío (53.8% vs 33.3%, p < 0.05), el resto de comorbilidades no demostraron diferencia significativa entre ambos grupos de choque (Tabla I).
El tiempo medio de presentación del choque cardiogénico tras los síntomas isquémicos fue de 4.7 h. en el grupo de choque temprano y de 29.4 h. en el de choque tardío (Tabla II).
Parámetros hemodinámicos
Para el estudio de las variables hemodinámicas se determinaron mediciones básales de toda la muestra y posteriormente se registraron en cada grupo de choque. Sólo se encontró diferencia significativa entre el grupo de choque temprano y tardío en la medición de la PCP (20.4 ± 1.6 vs 24.4 ± 1.50, p = 0.0004) y el IC (2.06 ± 0.7 vs 1.65 ± 0.18, p = 0.0002) (Tabla III).
Parámetros angiográficos
Todos los pacientes fueron sometidos a angioplastía percutánea previo a la aparición del choque cardiogénico, en todos los casos antes de la revascularización se administró tratamiento médico. El tiempo medio transcurrido entre el inicio de los síntomas y la realización de la angioplastía en el grupo de choque temprano fue de 3.2 h. mientras que en el grupo de choque tardío fue de 4.6 h. (Siendo el tiempo determinado por las condiciones del paciente y su respuesta al tratamiento médico). En todos los casos invariablemente, se colocaron stents en los vasos responsables del infarto (1 vaso afectado 50%, 2 vasos afectados 27.5%, 3 vasos afectados 22.5%). El número de vasos coronarios afectados y la mortalidad por vasos afectados fue mayor en la enfermedad de 3 o más vasos (57% en choque temprano y 50% en choque tardío, p < 0.05 y p < 0.01 respectivamente) (Tablas IV y V). Mientras que el vaso coronario más comúnmente afectado fue la arteria descendente anterior en un 60% de los casos cuya mortalidad fue del 41.6% (Tablas VI y VII).




Mortalidad general
El seguimiento de los pacientes fue exclusivamente intra–hospitalario, específicamente los días que permanecieron en la unidad coronaria los cuales variaron de 10 a 15 días. La mortalidad general fue del 37.5% (n = 15), en el grupo de choque temprano fue del 25.9% (n = 7) mientras que en el grupo de choque tardío fue del 61.5% (n = 8) (Fig. 1).

Mortalidad en choque temprano y tardío
En el grupo de choque temprano, con el tratamiento a base de inotrópicos, se encontró una mortalidad del 40% (n = 2) mientras que con el tratamiento a base de inotrópicos + BIAC la mortalidad fue del 22.7% (n = 5, razón de momios 0.44 IC95% 0.05–0.8, p < 0.05) (Fig. 2).

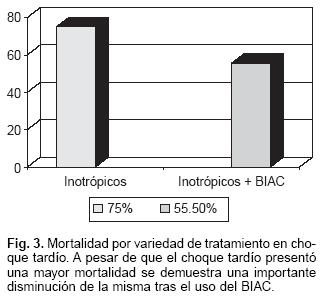
En el grupo de choque tardío la mortalidad asociada al uso de inotrópicos aislados fue del 75% (n = 3) y en el tratamiento con inotrópicos más BIAC fue del 55.5% (n = 5, razón de momios 0.41 IC95% 0.03–0.9, p < 0.05) (Fig. 3).
Discusión
Estudiamos el uso del BIAC en pacientes con infarto de miocardio complicado con choque cardiogénico, y en todos los casos se realizó revascularización temprana con el objetivo de demostrar que el BIAC es un factor coadyuvante muy importante, que disminuye la mortalidad en estos pacientes. En estudios previos no se ha podido demostrar lo anterior debido a sesgos de selección o por la relación que tiene con el tratamiento de revascularización ya sea a base de fármacos, angioplastía o cirugía, que son por sí solos predictores estadísticamente significativos de sobrevida.
Previo al uso de trombolíticos y angioplastía percutánea un estudio19 demostró la capacidad de reversión de la hipoperfusión por choque cardiogénico, por medio del uso aislado del BIAC, pero con una mortalidad del 83% cuando no se combinó el BIAC con terapia de reperfusión. El valor de la revascularización coronaria temprana, después de la colocación del BIAC, en choque cardiogénico ha sido ampliamente estudiada19 y parece ser la conducta a seguir ya que se ha demostrado una mayor mortalidad en aquellos pacientes a los cuales se les ha brindado manejo conservador.20,21
En el estudio SHOCK, los pacientes tratados con BIAC demostraron una disminución significativa en la mortalidad,22 especialmente en aquellos pacientes que recibieron de manera concomitante trombolíticos23 y de manera reciente han demostrado que un alto uso de BIAC y revascularización mejoran de manera significativa la sobrevida a un año,24 presentando una mortalidad del 39%. En el estudio NRMI–2 el uso del BIAC se ha relacionado con una disminución de la probabilidad de muerte en un 18%.25
La mortalidad intrahospitalaria ha demostrado ser menor en hospitales donde se colocan más BIAC al año,26,27 siendo esta relación independiente de otros procedimientos como la angioplastía percutánea o la cirugía de revascularización.
El uso del BIAC en nuestro estudio se relacionó con una clara disminución de la mortalidad intrahospitalaria cuando lo comparamos con el tratamiento farmacológico a base de vasopresores y, contrario a lo descrito en varios estudios, la mortalidad fue mayor cuando el choque cardiogénico se presentó 24 h. después de iniciados los síntomas isquémicos. Así también reportamos una mortalidad general ligeramente menor a la descrita en el estudio SHOCK. Múltiples estudios han sugerido beneficios en la mortalidad tras el uso del BIAC,28 tanto así que el Colegio Americano de Cardiología recomienda su uso en pacientes con choque cardiogénico y como medida de estabilización para revascularización de urgencia.
El problema actualmente es que el uso del BIAC en el tratamiento del choque cardiogénico permanece siendo bajo. En los estudios GUSTO–I29 y GUSTO–III,30 el BIAC sólo se usó en el 22% de los pacientes, mientras que en nuestro país se carece de estudios multicéntricos que determinen el uso del BIAC.
Basándonos en el presente estudio queda claro que el tratamiento agresivo del choque cardiogénico a base de inotrópicos más BIAC como coadyuvantes de la angioplastía coronaria debería de ser el de elección.
Conclusiones
Con el presente estudio concluimos que el balón intra–aórtico de contrapulsación es un factor que disminuye la mortalidad por choque cardiogénico post IAM como adyuvante al uso de inotrópicos y de la terapia de reperfusión, por lo que recomendamos su uso temprano en todos los pacientes con choque cardiogénico.
Referencias
1. Ohman EM, Califf RM, George BS: Use of intraaortic balloon pumping as adjunct to reperfusion therapy in acute myocardial infarction: the Thrombolysis and Angioplasty in Myocardial Infarction (TAMI) Trial Study Group. Am Heart J 1991; 121: 895–901. [ Links ]
2. Ishihara M, Sato H, Tateishi H: Intraaortic balloon pumping as a post angioplasty strategy in acute myocardial infarction. Am Heart J 1991; 122: 385–9. [ Links ]
3. LincoFF AM, Popma SJ, Ellis SG: Percutaneous support devices for high risk or complicated angioplasty. J Am Coll Cardiol 1991; 17: 770–5. [ Links ]
4. Moulopoulos SD, Topaz S, Kolff WJ: Diastolic balloon pumping (wirh carbon dioxide) in the aorta: Mechanical assistance to the failing circulation. Am Heart J 1962; 62: 669–672. [ Links ]
5. Marcus ML: Intraaorftc balloon counterpulsation. En: Marcus, ML: The coronary circulation in health and disease. Nueva York. McGraw–Hill, 1983: 390–395. [ Links ]
6. González–Chon O: Manual de contrapulsación aórtica. México. Ed. Ciencia y Cultura Latinoamericana; 1988: 33–36. [ Links ]
7. Marchionni N, Fumagalli S, Baldereschi G: Effective arterial elastance and the hemodynamic effects of intraaortic balloon counterpulsation in patients with coronary heart disease. Am Heart J 1998; 135: 855–61. [ Links ]
8. Weber KT, Janicki JS: Intraaortic balloom counterpulsation. A review of physiological principles, clinical results, and device safety. Ann Thorac Surg 1974; 17: 602–36. [ Links ]
9. González–Chon O: Indicaciones para el uso de balón de contrapulsación aórtica. En: Complicaciones en la terapia postquirúrgica cardiovascular. México. Ed. Manual moderno, 2002: 139–52. [ Links ]
10. Lupi HE, Abundes VA, Martínez EA, Martínez GL: Choque cardiogénico. Rev Mex Cardiol 2000; 11: 254–269. [ Links ]
11. Kern MJ, Aguirre FV, Tatineni S: Enhanced coronary blood flow velocity during intraaortic balloon counterpulsation in critically ill patients. J Am Coll Cardiol 1993; 21: 359–68. [ Links ]
12. Williams DO, Korr KS, Gewirtz H, Most AS: The effect of intraaortic balloon counterpulsation on regional myocardial blood flow and oxygen consumption in the presence of coronary artery stenosis in patients with unstable angina. Circulation 1982; 66: 593–7. [ Links ]
13. Port SC, Patel S, Schmidt DH: Effects of intraaortic Balloon counterpulsation on myocardial blood flow in patients with severe coronary artery disease. J Am Coll Cardiol 1984; 3: 1367–74. [ Links ]
14. Kern MJ, Aguirre FV, Bach R: Augmentation of coronary blood flow by intraaortic balloon pumping in patients after coronary angioplasty. Circulation 1993; 87: 500–5. [ Links ]
15. Hurtado L, Santomé JA, Fernández C, Cárdenas M: Infarto agudo del miocardio con choque cardiogénico. Arch Inst Cardiol Mex 1984; 54: 121–9. [ Links ]
16. Goldberg RJ, Samad NA, Yarzebski J, Gurwitz J, Bigelow C, Gore JM: Temporal trends in cardiogenic shock complicating acute myocardial infarction . N Engl J Med 1999; 340: 1162–1168. [ Links ]
17. Hochman JS, Buller CE, Sleeper LA: Cardiogenic shock complicating acute myocardial infarction–etiologies, management and outcome: a report from the SHOCK Trial Registry. Should we emergently revascularize Occluded Coronariesfor cardiogenic shock? J Am Coll Cardiol 2000; 36: 1063–1070. [ Links ]
18. Barron HV, Every NR, Parsons LS: The use of intra–aortic balloom counterpulsation in patients with cardiogenic shock complicating acute myocardial infarction: data from the National Registry of Myocardial Infarction 2. Am Heart J 2001; 141: 933–939. [ Links ]
19. Kovack PJ, Rasak MA, Bates ER: Thrombolysis plus aortic counterpulsation: improved survival in patients who present to community hospitals with cardiogenic shock. J Am Coll Cardiol 1997; 29: 1454–1458. [ Links ]
20. O'Rourke MF, Norris RM, Campbell TJ, Chang VP, Sammel NL: Randomized controlled trial on intra–aortic balloon counterpulsation in early myocardial infartion with acute heart failure. Am J Cardiol 1981; 47: 815–820. [ Links ]
21. Flaherty JT, Becker LC, Weiss JL: Results of randomized prospective trial of intra–aortic ballon counterpulsation and intravenous nitroglycerin inpatients with acute myocardial infartion. J Am Coll Cardiol 1985; 6: 434–436. [ Links ]
22. Hochman JS, Sleeper LA, Webb JG: Early revascularization in acute myocardial infarction complicated by cardiogenic shock. SHOCK Investigators. Should We Emergently Revascularize Occluded Coronaries for Cardiogenic Shock. N Engl J Med 1999; 341: 625–634. [ Links ]
23. Waksman R, Weiss AT, Gotsman MS: Intra–aortic balloon counterpulsation improves survival in cardiogenic shock complicating acute myocardial infarction. Eur Heart J 1993; 14: 71–74. [ Links ]
24. Hochman JS, Sleeper LA, White HD: One–year survival following early revascularization for cardiogenic shock. JAMA 2001; 285: 190–192. [ Links ]
25. Barron HV, Every NR, Parsons LS: The use of intra–aortic balloon counterpulsation in patients with cardiogenic shock complicating acute myocardial infarction: data from the National Registry of Myocardial Infarction 2. Am Heart J 2001; 141: 933–939. [ Links ]
26. Jollis JG, Peterson ED, DeLong ER: The relation between the volume of coronary angioplasty procedures at hospitals treating Medicare beneficiaries and short–term mortality. N Engl J Med 1994; 331: 1625–1629. [ Links ]
27. Magid DJ, Calonge BN, Rumsfeld JS: Relation between hospital primary angioplasty volume and mortality for patients with acute MI treated with primary angioplasty vs thrombolytic therapy. JAMA 2000; 284: 3131–3138. [ Links ]
28. Sanborn TA, Sleeper LA, Bates ER: Impact of thrombolysis, Intra–aortic balloon pump counterpulsation, and their combination in cardiogenic shock complicating acute myocardial infarction: a report from the SHOCK Trial Registry. Should we emergently revascularize Occluded Coronaries for cardiogenic shock? J Am Coll Cardiol 2000; 36: 1123–1129. [ Links ]
29. Anderson RD, Ohman EM, Holmes DR Jr: Use of intraaortic balloon counterpulsation in patients presenting with cardiogenic shock: observations from the GUSTO–I Study. Global Utilization of Streptokinase and TPA for Occluded Coronary Arteries. J Am Coll Cardiol 1997; 30: 708–715. [ Links ]
30. Hasdai D, Holmes DR Jr, Topol EJ: Frequency and clinical outcome of cardiogenic shock during acute myocardial infarction among patients receiving reteplase or alteplase. Results from GUSTO–III. Global Use of Strategies to Open Occluded Coronary Arteries. Eur Heart J 1999; 20: 128–135. [ Links ]














