Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos de cardiología de México
versión On-line ISSN 1665-1731versión impresa ISSN 1405-9940
Arch. Cardiol. Méx. vol.75 no.1 Ciudad de México ene./mar. 2005
Investigación clínica
Valoración no invasiva de la enfermedad aterosclerosa coronaria en pacientes con isquemia silente: Utilidad del SPECT de perfusión miocárdica. Correlación eléctrica, angiográfica y de imagen
Non–Invasive evaluation of coronary atherosclerotic disease in patients with silent ischemia: Usefulness of myocardial perfusion SPECT, electrical, angiographic, and imaging correlation
Adriana Puente B,* Fernando Roffe G,* José L Aceves Chimal,** Enrique Gómez A,* Filiberto Cortés M***
* Departamento de Cardiología, Hospital Centro Médico Nacional 20 de Noviembre, ISSSTE, México D.F. México.
** Departamento de Cardiocirugía. Hospital Centro Médico Nacional 20 de Noviembre, ISSSTE, México D.F. México.
*** Departamento de Medicina Nuclear. Hospital Centro Médico Nacional 20 de Noviembre, ISSSTE, México D.F. México.
Correspondencia:
Dra. Adriana Puente Barragán
Calzada de las Brujas No. 312, Edificio B Departamento 01 Col. Exhacienda de Coapa
CP. 14390 Tlalpan, México DF
E–mail: adripuente@yahoo.com
Recibido: 23 de diciembre de 2004
Aceptado: 27 de enero de 2005
Resumen
El propósito del estudio fue evaluar la utilidad del SPECT de perfusión miocárdica para la detección de isquemia silente.
Métodos: Se realizó SPECT de perfusión miocárdica en 184 pacientes asintomáticos, con enfermedad coronaria estable. El protocolo utilizado fue Tc–99m tetrofosmina reposo/esfuerzo en un solo día. Pacientes con isquemia moderada a severa fueron llevados a coronariografía, considerándose significativas aquellas lesiones con obstrucción > 70%. Se correlacionaron los defectos de perfusión, con las alteraciones del segmento ST desarrollados durante la prueba de esfuerzo y las lesiones coronarias.
Resultados: 80% fueron hombres y 20% mujeres, con edad de 60.5±10 años. Los factores de riesgo predominantes fueron hipertensión arterial (57%), tabaquismo (57%) y diabetes mellitus (43%). El 77% tuvieron antecedente de IM y 23% de angina. El 40% respectivamente realizó estrés farmacológico con dipiridamol y prueba de esfuerzo mixta, sólo el 20% realizó esfuerzo físico. El 74% no desarrolló alteraciones del segmento ST. La perfusión miocárdica evidenció necrosis en el 85% de los pacientes principalmente en el territorio de la descendente anterior (30%) e isquemia (15%) en el territorio de la circunfleja. Las coronarias afectadas fueron descendente anterior (35%), circunfleja (27%) y coronaria derecha (23%). La sensibilidad del SPECT para la detección de isquemia silente fue de 97%, con valor predictivo positivo de 90% y valor predictivo negativo del 2%.
Conclusiones: La ausencia de dolor y alteraciones electrocardiográficas en la prueba de esfuerzo no son buen marcador diagnóstico para isquemia silente. Pacientes asintomáticos, con isquemia detectada por SPECT, tienen 3.8 más riesgo de tener lesiones coronarias significativas (p < 0.0001).
Palabras clave: Isquemia silente. Perfusión miocárdica SPECT. Técnicas de imagen.
Summary
The objective of the study was to evaluate the usefulness of SPECT myocardial perfusion imaging in the detection of silent ischemia.
Methods: Myocardial perfusion SPECT was performed in 184 asymptomatic patients with diagnosis of stable coronary disease. The protocol consisted of Tc–99m tetrofosmin rest/stress in one day. Coronary angiography was performed in patients with moderate to severe ischemia. The agreement among myocardial perfusion defects, ST depression, and coronary lesions was established.
Results: 80% of the patients were men and 20% were women, aged 60.5 ±10 years. The predominant risk factors were hypertension (57%), tabaquism (57%) and Diabetes Mellitus (43%). Clinical diagnoses were myocardial infarction in 77% and stable angina in 23%. The stress protocol was performed with dipyridamole in 40%, dipyridamole plus exercise in 40%, and only exercise in 20%. During the stress test all patients were asymptomatic and no evidence of ST segment changes was found in 74%. Myocardial SPECT showed necrosis in 85% of the patients, localized in the anterior descending territory (30%) and ischemia (15%) in the circumflex territory. Coronary artery disease affected the anterior descending (35%), circumflex (27%) and right coronary artery (23%). The SPECT myocardial perfusion imaging sensitivity for the detection of silent ischemia was 97%, with specificity of 97%, and predictive positive and negative value of 90% and 2%.
Conclusions: The absence of chest pain and ST depression during the stress protocol were not good markers for the diagnosis of silent ischemia. Asymptomatic patients with ischemia detected in the myocardial perfusion SPECT have 3.8 more risks to have significant coronary obstructions (p < 0.0001).
Keywords: Silent ischemia. Myocardial perfusion SPECT. Imaging techniques.
Introducción
La isquemia miocárdica silente (IMS) es una entidad común; pobremente entendida y diagnosticada desde el punto de vista clínico. El dolor de tipo anginoso se considerada como el síntoma principal de la isquemia miocárdica. La IMS, se presenta en individuos con múltiples factores de riesgo, principalmente en diabéticos e hipertensos. El concepto se refiere, a la evidencia objetiva de isquemia miocárdica sin dolor torácico o equivalentes anginosos, y puede ser identificada por la existencia de cambios eléctricos transitorios del segmento ST, alteraciones de la perfusión miocárdica y anomalías reversibles de la movilidad parietal.1–4 El monitoreo electrocardiográfico ambulatorio (Holter de 24 h), ha facilitado el entendimiento de la IMS en los pacientes con enfermedad aterosclerosa coronaria (EAC), demostrándose que al menos 75% de los episodios de isquemia son clínicamente silentes y que a pesar de un control sintomático efectivo con tratamiento médico, éstos están presentes hasta en un 40% de los casos. La existencia de alteraciones del segmento ST; específicamente depresión transitoria del segmento ST presente al menos durante 1 minuto, ha sido bien validado como un marcador de isquemia miocárdica.5 Sin embargo, en comparación a otros métodos diagnósticos no invasivos como el SPECT (Tomografía Computarizada por Fotón Único) de perfusión miocárdica, no ha demostrado ser sensible para determinar la localización, extensión y severidad de la EAC.6–8 Stern9 reportó en pacientes con isquemia silente, la existencia de defectos reversibles evidenciados mediante SPECT y alteraciones en la movilidad parietal mediante ecocardiografía, sin existir correlación alguna entre la severidad de la isquemia detectada mediante este método con la presencia o ausencia de dolor y/o alteraciones del segmento ST. Blumenthaly col,10 en una población de alto riesgo, demostró una mayor eficacia diagnóstica del talio–201 para demostrar la existencia de defectos reversibles en el 29% de hombres y 9% de mujeres asintomáticos, en comparación con el electrocardiograma de esfuerzo, el cual sólo evidencia alteraciones del ST en el 12% y 5% respectivamente. Así mismo, Schuartzy col.,11demostraron una sensibilidad del SPECT del 45% y especificidad del 78% para la presencia de lesiones coronarias significativas (> 50%) en pacientes asintomáticos con riesgo pre–test moderado–alto para EAC. La importancia en la detección oportuna de la IMS, radica en el pronóstico y manejo terapéutico subsiguiente de este grupo de pacientes; ya que el desarrollo de episodios frecuentes, están asociados con una mayor morbilidad y mortalidad y con un pobre pronóstico durante el seguimiento a largo plazo.12–17 Brown y Marmur,18,19 en estudios previos con SPECT han demostrado que la magnitud del miocardio en riesgo, está representada por la extensión y severidad de la isquemia presente, constituyendo el principal y único marcador pronóstico en pacientes con IMS. Stratmany col.,20 demostraron que los pacientes con presencia de defectos reversibles, tienen significativamente mayor riesgo (24% vs 2%, p = < 0.0001) de sufrir muerte de origen cardíaco o IM no fatal, en comparación con aquéllos en los que no se evidenció presencia de reversibilidad.
El objetivo del presente estudio fue determinar la utilidad del SPECT de perfusión miocárdica para la detección de isquemia en pacientes asintomáticos con EAC significativa; así como determinar la correlación entre las alteraciones de la perfusión miocárdica con los cambios electrocardiográficos detectados durante la prueba de esfuerzo y las lesiones coronarias significativas evidenciadas en la coronariografía.
Material y métodos
Se evaluaron consecutivamente mediante SPECT de perfusión miocárdica, 393 pacientes enviados del Servicio de Cardiología, con antecedente de IM y/o angina crónica estable, asintomáticos al menos 72 horas previas. Se excluyeron pacientes con diagnóstico de estenosis aórtica, miocardiopatía hipertrófica, enfermedad de la colágena, antecedente de trasplante cardíaco y/o angina inestable. Doscientos nueve fueron eliminados por desarrollo de angina, equivalentes anginosos y/o arritmias ventriculares durante la prueba de esfuerzo y/o realización del estudio; lo cual fue considerado como manifestación clínica de cardiopatía isquémica. El grupo final incluyó 184 pacientes, los cuales permanecieron asintomáticos durante el desarrollo del estudio.
El estudio gammagráfico fue indicado a criterio del cardiólogo clínico responsable del paciente, confines diagnóstico y/o de estratificación de riesgo y pronóstico. En todos los casos se practicó un SPECT de perfusión miocárdica con 99mTc–tetrofosmina reposo/esfuerzo en un solo día (protocolo corto). La primera dosis radiotrazador fue administrada en reposo a razón de l0mCi de 99mTc–tetrofosmina. Se realizó protocolo de esfuerzo mixto; en bicicleta ergométrica y con administración simultánea de dipiridamol (0.54 mg/kg de peso en 4 minutos mientras se seguía el ejercicio con la máxima carga tolerada) cuando el paciente no toleraba un esfuerzo máximo, no alcanzó los 5 METS o el 80% de la frecuencia cardíaca máxima calculada para su edad; esto en ausencia de angina y/o descenso del segmento ST > 1 mm. En los pacientes que no pudieron realizar esfuerzo físico se administró sólo dipiridamol endovenoso, (esfuerzo farmacológico). Entre los 30 y 60 segundos antes de finalizar la infusión del dipiridamol, se administró una segunda dosis de 25 mCi de 99mTc–tetrofosmina. Las imágenes de reposo y esfuerzo fueron adquiridas entre 30 y 60 minutos respectivamente después a la inyección del radiotrazador, indicándose una ingesta rica en alimentos grasos posterior a la segunda inyección. Se consideró como prueba de esfuerzo eléctricamente positiva para isquemia en los siguientes casos: 1). Depresión del punto J mayor o igual a 1 mm, con segmento ST rectificado y dirección horizontal o descendente (pendiente patológica) con duración mayor de 0.08", durante al menos 3 segundos. 2). Supradesnivel del segmento ST mayor de 1 mm con duración mayor de 0.08" y persistencia por lo menos de 3 seg (efecto Prinzmetal). 3). Depresión del punto J mayor o igual a 1 mm con segmento ST rectificado de dirección ascendente, pero con pendiente patológica. Para la adquisición de las imágenes se utilizó una gammacámara SIEMENS DIACAM, de un solo cabezal (colimador de alta resolución, baja energía y agujeros paralelos), con órbita circular de 180° desde la oblicua anterior derecha a la oblicua posterior izquierda y adquisiciones en modo discontinuo (step and shoot). Se obtuvieron 32 imágenes de 30 seg cada una para reposo y esfuerzo respectivamente, la ventana energética fue centrada simétricamente al 20% sobre el fotopico de emisión gamma de 140 keV. Las imágenes fueron adquiridas con una matriz de 64 x 64 y procesadas empleando un filtro butterwoth de orden 5 y frecuencia de corte de 0.4 ciclos/pixel. En la reconstrucción y procesamiento de las imágenes, se generaron cortes en los planos habituales: eje corto, y ejes largo horizontal y vertical. Las imágenes de perfusión miocárdica en reposo y esfuerzo fueron evaluadas por un cardiólogo nuclear, obteniéndose una Kappa intraobservador de 0.92. Para su evaluación se dividió al miocardio ventricular en 17 segmentos anatómicos: 4 en el eje corto a nivel del tercio apical (regiones anterior, septal, inferior y lateral), 6 en los tercios medio y basal respectivamente (regiones anterior, anteroseptal, inferoseptal, inferior, inferolateral y anterolateral) y 1 en el eje largo vertical correspondiente al ápex. La severidad de los defectos de perfusión se evaluó mediante una escala visual de 4 puntos de acuerdo a la captación existente del radiotrazador: 1= perfusión normal, 2 = defecto ligero, 3 = defecto moderado y 4 = defecto severo o ausencia de captación. Se definió como necrosis, a la presencia de un defecto de perfusión en reposo. La presencia de isquemia, fue determinada al evaluar comparativamente el cambio en la severidad del defecto de perfusión en las imágenes de reposo y esfuerzo. Se consideró como un SPECT (+), a la presencia de reversibilidad moderada a severa, presente al menos en un segmento anatómico. Todos los pacientes con isquemia moderada a severa, fueron llevados a coronariografía; consiaerándose como lesión significativa a la presencia de obstrucción luminal > 70%. Los pacientes con isquemia ligera no fueron incluidos en análisis, al no considerarse ético la realización de coronariografía. Análisis estadístico: Se utilizó el programa estadístico SPSS 11.0. Para el análisis descriptivo se utilizaron medidas de tendencia central. Se determinó la sensibilidad, valor predictivo positivo (VPP) y negativo (VPN) del SPECT de perfusión miocárdica para la detección de isquemia silente. Para el análisis inferencial se utilizó la regresión logística múltiple; determinando una significancia estadística con intervalo de confianza de 95% (IC 95%) y p<0.05.
Resultados
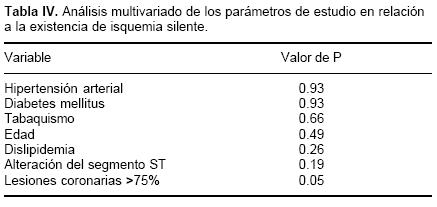
De los 184 pacientes, el 80% fueron hombres y 20% mujeres, con edad promedio de 60.5 ± 10 años. Los factores de riesgo predominantes fueron la hipertensión arterial (57%), tabaquismo (57%), diabetes mellitus (43%) y dislipidemia (41%). El 77% (n = 142) de los pacientes tuvieron antecedente de DVI; 48% en los 2 años previos y 29% con evolución mayor de 2 años; el 23% (n = 42) tuvo diagnóstico de angina. Los resultados de la prueba de esfuerzo se muestran en la Tabla I. En el 40% de los pacientes se realizó estrés farmacológico con dipiridamol y prueba de esfuerzo mixto; sólo el 20% realizó esfuerzo físico. La mayoría de los pacientes (74%) no evidenciaron alteraciones del segmento ST durante la prueba de esfuerzo; el 20% (n = 37) y 6% (n = 7) de los pacientes desarrollaron respectivamente, alteraciones significativas y no significativas del segmento ST compatible con isquemia (Tabla I). El análisis de las imágenes de perfusión miocárdica, evidenció la presencia de necrosis en 156 pacientes (85%) localizada principalmente en el segmento anatómico correspondiente al territorio de la DA (30%), seguido de CX (22%) y CD (22%), 15% (n = 28) presentó sólo isquemia, localizada con mayor frecuencia en el territorio anatómico de la CX, DA y CD (37%, 31% y 15% respectivamente) (Fig. I). La mayoría de los pacientes presentaron isquemia en la región inferolateral (n = 52, 56%) (Tabla II). La coronariografía, evidenció enfermedad de la DA (35%), CX (27%) y CD (23%) (Fig. 2). La sensibilidad de SPECT de perfusión miocárdica para la detección de isquemia silente fue del 97%, con valor predictivo positivo (VPP) de 90% y valor predictivo negativo (VPN) del 2% (Tabla III). En los pacientes con SPECT (+), se determinó un riesgo relativo (RR) de 3.8 para la presencia de enfermedad arterial coronaria significativa (p = < 0.0001). El análisis de regresión logística multivariable, determinó como única variable significativa para la existencia de isquemia silente detectada por SPECT, a la presencia de lesiones coronarias significativas (p = 0.05); sin existir correlación con el desarrollo de las alteraciones electrocardiográficas del segmento ST durante la prueba de esfuerzo (p = 0.19) (Tabla IV).





Discusión
La IMS es definida como la existencia de episodios isquémicos documentados objetivamente, en ausencia de angina o equivalentes anginosos. Diferentes mecanismos fisiopatológicos han sido propuestos por varios investigadores, explicando la ausencia de dolor debido a una variación en la sensibilidad de los pacientes. Otros posibles mecanismos son: presencia de neuropatía autonómica, niveles incrementados de endorfinas y procesos anormales neuronales a nivel central y periférico.1–3,9 Hasta el momento no se concluye, si los episodios de IMS puedan ser considerados como una variable independiente con alto valor predictivo para el desarrollo de eventos cardíacos, sin embargo; su existencia ha sido asociada con una mayor movilidad y mortalidad. La magnitud del miocardio isquémico (miocardio en riesgo) constituye el indicador pronóstico primario en este grupo de pacientes y la presencia e intensidad de los síntomas clínicos (angina) no ha mostrado correlación con la sobrevida.4,16,17 En la población general, la frecuencia de los episodios de IMS es alta, reportándose hasta un 90% en pacientes con EAC. Al igual que Boon y col5 en nuestro estudio encontramos una mayor prevalencia en hombres con edad promedio de 60 años y antecedente de hipertensión arterial (57%), diabetes mellitus (43%) y dislipidemia (77%). La importancia radica en la utilización oportuna de los diferentes métodos diagnósticos, para su detección. Actualmente, el valor diagnóstico del monitoreo ambulatorio con Holter de 24 h es pobre debido a las dificultades técnicas inherentes y su pobre reproducibilidad, siendo inespecífico para localizar la extensióny severidad de la EAC.15 Diversas técnicas de imagen como el ecocardiograma (ECO), la tomografia por emisión de positrones (PET) y el SPECT de perfusión miocárdica acompañadas de pruebas inductoras de isquemia (estrés farmacológico y/o físico), constituyen alternativas diagnósticas eficaces que permiten evidenciar la cantidad de miocardio isquémico, a pesar de la ausencia de síntomas clínicos y alteraciones electrocardiográficas.18 En nuestro estudio, la sensibilidad del SPECT para el diagnóstico de EAC en pacientes con IMS fue del 97% (VPP de 90% y VPN del 2%), superior a la descrita previamente por Schwuartz y col11 quienes mediante la utilización de Talio–201 y técnica planar, reportan una sensibilidad y especificidad del 45% y 78% respectivamente. Nuestros resultados superan a los obtenidos en reportes previos debido a la utilización de la técnica SPECT y radiotrazadores marcados con Tc–99, lo que permite obtener mayor definición de imagen y precisión en la localización de los defectos de perfusión. Blumenthal y col,10 describieron una mayor existencia de defectos de perfusión en el estudio con Talio–201 (38%), en comparación al desarrollo de anormalidades en el electrocardiograma de esfuerzo (17%). En nuestro grupo, predominó la ausencia de alteraciones del segmento ST durante la realización del esfuerzo (74%) y sólo el 20% desarrolló cambios significativos; confirmándose una vez más el pobre valor predictivo de las alteraciones del segmento ST para la detección de EAC. La única variable significativa para la existencia de IMS detectada por SPECT, fue la presencia de lesiones coronarias (p < 0.0001). Por lo tanto, la ausencia de dolor, equivalentes anginosos y alteraciones electrocardiográficas durante el esfuerzo en una población con factores de riesgo coronario, no excluye la existencia de EAC. A pesar de la disponibilidad de diferentes métodos para la detección de isquemia silente, la mejor estrategia diagnóstica y terapéutica permanece incierta. En la actualidad, el SPECT de perfusión miocárdica es un método diagnóstico no invasivo que permite una detección oportuna y eficaz de la EAC en pacientes asintomáticos.
Conclusiones
El SPECT de perfusión miocárdica es altamente sensible para el diagnóstico de isquemia silente. En comparación con otros métodos diagnósticos no invasivos como el Holter, el SPECT permite determinar la localización, severidad, y extensión de la enfermedad coronaria en este grupo de pacientes. La ausencia de dolor y alteraciones electrocardiográficas durante la prueba esfuerzo no son un buen marcador diagnóstico para la existencia de isquemia silente. Aquellos pacientes con isquemia silente detectada por SPECT, tienen 3.8 más riesgo de presentar lesiones coronarias significativas (IC 95% 1.90–12, p = < 0.0001).
Referencias
1. Cohon PF, Fox KM, with the assitance of caroline Daly: Silent myocardial ischemia. Circulation 2003; 108: 1263–1277. [ Links ]
2. Topol EJ: Texbook of Cardiovascular Medicine. Second Edition. Lippincott Williams–Wilkins 2002: 1425–32. [ Links ]
3. Conti CR: Silent Cardiac ischemia. AHA Prevention September 2002; 17(15): 537–42. [ Links ]
4. Francis Q, Thomas K, Sandeep N, Clifford K: Silent Myocardial Ischemia: Concepts and Controversies. Am J Med 2004; 116: 112–118. [ Links ]
5. Boon D, van Goudover J, Piek J, van Montfrans, Gert A: ST Segment Depression Criteria and the Prevalence of Silent Cardiac Ischemia in Hypertensives. AHA Inc. Scientific Contributions. March 2003; 41(3): 476–81. [ Links ]
6. Freeman MR, de Yang L, Langer A: Frequency of transient reductions in left ventricular ejection fraction at rest in coronary artery disease. Am J Cardiol 1994; 74: 137–43. [ Links ]
7. Beleslin BD, Ostojic M, Stepanovic J, Thomas K, Sandeep N, Clifford K: Stress echocardiography in the detection of myocardial ischemia. Circulation 1994; 90: 1168–1176. [ Links ]
8. Langer A, Freeman MR, Josse RG: Detection of silent myocardial ischemia in diabetes mellitus. Am J Cardiol 1991; 67: 1073–1078. [ Links ]
9. Stern S: Angina Pectoris Without Chest Pain: Clinical Implications of Silent Ischemia. AHA Clinician Update 2002; 106(15): 1906–08. [ Links ]
10. Blumenthal R, Becker D, Danie M, Moy T, Coresh J, Wilder L, Becker L: Exercise Thallium Tomography Predicts Future Clinically Manifest Coronary Heart Disease in a High–Risk Asymptomatic Population. Circulation 1996; 93: 915–923. [ Links ]
11. Schuartz R, Jackson W, William G, Celio P, Richardson L, Hickman J: Accuracy of Exercise Thallium–201 Myocardial Scintigraphy in Asymptomatic Young Men. Circulation 1993; 87: 165–172. [ Links ]
12. Deedwania P, Carbajal E: Silent myocardial ischemia. A Clinical perspective. Arch Intern Med 1991; 151: 2373–2382. [ Links ]
13. Almeda F, Thomas K, Sndeep J: Silent Myocardial Ischemia: Concepts and Controversies. Am J Med 2004; 116: 112–118. [ Links ]
14. Miranda C, Lechman K, Lachterman B, Jackson W, Danie M, Richardson L: Comparison of silent and symptomatic ischemia during exercise testing in men. Awi Intern Med 1991; 114: 649–656. [ Links ]
15. Deedwania P: Asymptomatic ischemia during predischarge: Holter monitoring predicts poor prognosis in the post–infarction period. Am J Cardiol 1993; 71: 859–861. [ Links ]
16. Weiner D, Ryan T, McCabe J: Significance of silent myocardial ischemia during exercise testing in patients with coronary artery disease. Am J Cardiol 1987; 59: 725–729. [ Links ]
17. Bonow R, Bacharach S, Green M, Becker D, Danie M, Moy T: Prognostic implications symptomatic versus asymptomatic patients with angiographically document coronary artery disease. Am J Cardiol 1987; 60: 778–783. [ Links ]
18. Brown K: Management of unstable angina: The role of noninvasive risk stratification. J Nucl Cardiol 1997; 4: S164–168. [ Links ]
19. Marmur JD, Freeman MR, Langer D: Prognosis in medically stabilized unstable angina: Early Holter ST segment monitoring compared with predischarge exercise thallium tomography. Ann Int Med 1990; 113: 575. [ Links ]
20. Stratman H, Younis L, Wittry M: Exercise tc–99m myocardial tomography for the risk stratification of men with medically treated unstable angina pectoris. Am J Cardiol 1995; 76: 236–40. [ Links ]














