Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos de cardiología de México
versión On-line ISSN 1665-1731versión impresa ISSN 1405-9940
Arch. Cardiol. Méx. vol.74 no.4 Ciudad de México oct./dic. 2004
INVESTIGACIÓN CLÍNICA
Tratamiento de conducto arterioso permeable. Comparación de costos del cierre quirúrgico y transcateterismo en una institución pública
Treatment of patent ductus arteriosus. Comparison of costs between surgical and trans-catheter closures in a public institution
Clara A Vázquez-Antona,* Maite Vallejo,** Rosario Becerra Becerra,* Aída González,* Alfonso Buendía Hernández,*** Jesús Vargas Barrón*
* Departamento de Ecocardiografía.
** Subdirección de Investigación Sociomédica.
*** Departamento de Cardiología Pediátrica. Instituto Nacional de Cardiología "Ignacio Chávez", México.
Correspondencia
Dra. Clara A. Vázquez Antona. Departamento de Ecocardiografía. Instituto Nacional de Cardiología "Ignacio Chávez". (INCICH, Juan Badiano No. 1, Col. Sección XVI, Tlalpan 14080, México, D.F.). Teléfono (52) 5573-2911 ext. 1212 Fax: (52) 5573-0994 Correo electrónico cvazquezant@yahoo.com.mx
Recibido: 9 de marzo de 2004
Aceptado: 28 de julio de 2004
Resumen
El costo del tratamiento transcateterismo del conducto arterioso permeable en comparación con el quirúrgico es un asunto controvertido en nuestro medio. El propósito de este estudio fue estimar y comparar los costos directos relacionados con ambos procedimientos. Método: Se incluyeron 57 pacientes tratados con intervencionismo y 26 con cirugía. Se obtuvo información sobre las características sociodemográficas, el número y tipo de exámenes de laboratorio y de gabinete, el tipo y duración de anestesia, la duración del procedimiento y la estancia hospitalaria y de terapia intensiva. Se construyó una matriz que integró los costos del sistema institucional de costos unitarios vigente. Resultados: Ambos grupos compartían características sociodemográficas. El diámetro del conducto fue mayor en el grupo quirúrgico (p<0.05). Tanto la estancia hospitalaria como el número de complicaciones post intervención fueron menores en los pacientes tratados con intervencionismo (p<0.05). El tratamiento con dispositivo Amplatzer® es más costoso que el tratamiento quirúrgico y ambos más costosos que el oclusor tipo resorte. En el tratamiento quirúrgico el 86.5% de los costos totales lo consumen la estancia hospitalaria, con el Amplatzer® este rubro fue del 36%, sin embargo el dispositivo representa el 40% del costo total. Conclusiones: No obstante el costo del tratamiento con dispositivo Amplatzer® es mayor que el quirúrgico, el cierre con oclusor representa ventajas con relación a menor estancia hospitalaria, consumo de recursos y número de complicaciones, lo que permite la optimización de los recursos hospitalarios.
Palabras clave: Persistencia de conducto arterioso, Cirugía de cardiopatías congénitas, Tratamiento intervencionista, Costo efectividad.
Summary
The costs of transcatheter closure of patent ductus arteriosus in relation to the surgical closure still a controvertial issue in our hospitals. The aim of the study was compared the costs of both treatments. Methods: We included 57 patients treated with transcatheter occlusion and 26 underwent surgery. Information about laboratory tests, average in hospital days of stay, anesthesia type and duration, operating and hemodinamic room costs, was gather. A database containing the costs from the institution unitary costs system in force was designed. Results: sociodemographyc characteristics were similar in both groups. Ductus size was larger in patients treated with surgery (p<0.05). In hospital stay, as well as, the number of complications after the procedure were less in the patients treated with transcatheter occlusion (p<0.05). The closure with Amplatzer® device was more expensive than the surgical one, and both were more expensive than coil. With surgical treatment, 86.5% of the costs are due to in hospital stay, with the Amplatzer® this issues represented a 36%, however, the cost of the devices by itself represents a 40% of the total treatment cost. Conclusions: Even though total charges of Amplatzer® devices are more expensive than surgery, transcatheter occlusion represents advantages in relation to less in hospital stay, resources used and number of complications, which allows hospital resources optimization.
Key words: Patent ductus arteriosus, Surgical treatment, Transcatheter occlusion techniques, Cost-efficacy.
Introducción
La persistencia del conducto arterioso (PCA) es la cardiopatía congénita más frecuente en nuestro medio.1 Es un defecto que debe ser corregido independiente de la repercusión hemodinámica por el riesgo de endarteritis bacteriana.2,3 Hasta hace algunos años el tratamiento de elección era quirúrgico, sin embargo las complicaciones propias de la cirugía y la estancia hospitalaria prolongada entre otras, han obligado a buscar métodos alternativos de tratamiento, por lo que recientemente se han desarrollado diversos dispositivos para el cierre percutáneo en la sala de hemodinámica.
Mucho se ha especulado que el costo del tratamiento con oclusores es mayor que el quirúrgico, principalmente en hospitales del sector público; en nuestro medio no existen estudios de costos que lo apoyen, por lo que en el presente trabajo se propone hacer una comparación de ambos procedimientos en cuanto a los costos directos en que incurre la atención hospitalaria del cierre quirúrgico en comparación con los del cierre transcateterismo del PCA.
Material y métodos
Población: Características sociodemográficas, tipo de tratamiento y estancia hospitalaria
Se revisaron los expedientes clínicos de 81 pacientes con diagnóstico ecocardiográfico de PCA que fueron tratados en el instituto Nacional de cardiología Ignacio Chávez del 1° de enero al 31 de diciembre del año 2000. Se recolectó información demográfica como: edad, sexo, antecedente de prematurez, lugar de residencia, clasificación socioeconómica (INSALUD4) y costo de la atención médica antes y después del tratamiento como exámenes de laboratorio y gabinete, estancia hospitalaria y en UCI postquirúrgicos, derechos de sala de operaciones y de hemodinámica. Los grupos de tratamiento se dividieron en dos: 1) cierre transcateterismo con oclusores: Amplatzer®, resorte Gianturco y resorte tipo Gianturco-Grifka y 2) cierre quirúrgico: sección y sutura o ligadura.
Se excluyeron a 10 pacientes de la estimación de costos cuya estancia se prolongó por causas diversas no relacionadas con el procedimiento, en su mayoría infecciosas y cuya estancia hospitalaria posterior al procedimiento varió entre 1 a 15 días, de ellos, cinco con tratamiento quirúrgico y cinco con oclusor.
Seguimiento
Se analizó la presencia de complicaciones posteriores a los procedimientos. En el cierre con dispositivos se tomaron como complicaciones la embolización con rescate quirúrgico, cierre fallido, embolización con recolocación, fuga residual, sangrado, arritmias, infección o hematoma. En el grupo quirúrgico se analizaron complicaciones pleuropulmonares, quilotórax, hipertensión sistémica, sangrado, infección, enfisema subcutáneo y estridor laríngeo.
Se realizó al menos un ecocardiograma de control con la finalidad de corroborar el estado postratamiento, en este se valoraron: la presencia de cortocircuitos residuales en los pacientes con ligadura quirúrgica o cierre con oclusor, la posición del oclusor, así como datos de obstrucción por el mismo. Se consideró que el procedimiento fue exitoso cuando se determinó cierre completo del conducto arterioso con ecocardiografía y ausencia de soplo sistólico o continuo durante elseguimiento.5
Determinación de costos
Se diseñó un instrumento para recolectar la información sobre el tipo y el número de pruebas diagnósticas pre y postratamiento, así como la duración hospitalaria. Se dividieron en: 1) exámenes de gabinete (telerradiografía de tórax, ECG y ecocardiograma) y de laboratorio (biometría hemática, química sanguínea tiempo de protrombina, tiempo parcial de tromboplastina, grupo sanguíneo, cultivo nasal, hemocultivo y examen general de orina), 2) días de estancia hospitalaria promedio (desde el día del tratamiento hasta el alta de la institución), 3) tiempo de permanencia en la unidad de cuidados intensivos postquirúrgicos, 4) tiempo de uso de sala quirúrgica o de hemodinamia y tipo de anestesia.
La información sobre los procedimientos diagnósticos y terapéuticos y los días de estancia fue validada por consenso por un grupo interdisciplinario que incluyó un cardiólogo pediatra, un epidemiólogo y un administrador. Para ambos tipos de tratamiento se estableció un caso "tipo" o "promedio" que contempló el mínimo, el promedio y el máximo de los procedimientos médicos necesarios para el tratamiento de estos pacientes. Se definieron los grandes rubros de procedimientos en que incurre cada tipo de tratamiento. Se construyó una matriz de costos en la que se integraron tanto la información antes mencionada, como los costos promedios para el año 2000 del sistema de costos unitarios operantes en la Institución.
Análisis estadístico
Se llevó a cabo un análisis descriptivo de los datos para lo cual se emplearon medidas de tendencia central y dispersión para variables continuas, y proporciones para categóricas. Se emplearon la prueba de t de student para comparar medias y la X2 para comparar proporciones. Se consideraron resultados estadísticamente significativos cuando el coeficiente de α fue ≤ 0.05.
Cuando las variables tenían distribución normal se aplicó la prueba de T, para variables con distribución distinta a la normal se empleó la prueba de U de Mann Whitney. Las variables categóricas fueron comparadas con la prueba x2 y cuando el número de observaciones esperadas fue < 5 se empleó la prueba exacta de Fisher.
Resultados
Población: características sociodemográficas, tipo de tratamiento y estancia hospitalaria
La mayoría de los pacientes independientemente del tipo de tratamiento, eran del sexo femenino. Los pacientes del grupo tratado con dispositivo tenían 1.5 más años en promedio que los tratados con cirugía y en ambos grupos el antecedente de prematurez fue similar, estas diferencias no fueron estadísticamente significativas. La mayoría de los pacientes en ambos grupos pertenecían a clasificaciones socioeconómicas bajas (1 a 3), sin embargo se observó que había una mayor proporción de pacientes en las clasificaciones altas (4 a 6) en el grupo tratado con dispositivo que en el de cirugía, 29 vs 4% (p<0.05) (Tabla I). El 65.4% de los pacientes procedían de la zona metropolitana de la Ciudad de México.

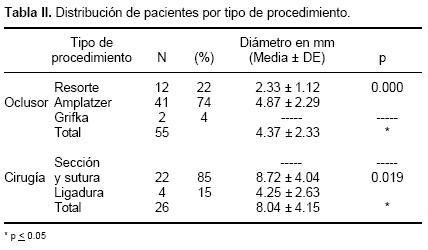
El 68% de los pacientes fueron tratados con cierre transcateterismo y 32% con cirugía, en éstos el diámetro promedio del conducto fue mayor (4.37±2.33 mm vs 8.04±4.15 mm p<0.05). En la mayoría de los pacientes tratados con dispositivos se utilizó oclusor tipo Amplatzer®, en éstos, el diámetro menor promedio del conducto fue significativamente mayor que en los tratados con dispositivo tipo resorte (p<0.05). En el grupo de pacientes tratados con cirugía, la técnica que más frecuentemente se utilizó fue la sección y sutura (Tabla II).
El tiempo promedio de estancia hospitalaria fue mayor en los pacientes tratados quirúrgicamente, que en los del grupo de dispositivo, estos últimos no requirieron manejo en la unidad de cuidados intensiva postquirúrgicos. En ambos tipos de tratamiento, el tiempo de duración del procedimiento fue similar (Tabla III).

Seguimiento
Complicaciones inmediatas. El ochenta y ocho por ciento de los pacientes tratados con cierre quirúrgico presentaron algún tipo de complicación, todas consideradas menores. En el 52% presentaron dos a cuatro tipos de complicaciones. Las más frecuentes fueron las pleuropulmonares (7 pacientes con neumotórax, uno con laceración pleural y 9 pacientes con colocación de sonda pleural), seguidas de enfisema subcutáneo en 7 pacientes e hipertensión arterial sistémica en 6 pacientes. Un paciente presentó lesión reversible del nervio recurrente laríngeo y otro sangrado que requirió revisión quirúrgica. No se presentó ningún caso de quilotórax.
En el grupo de cierre transcateterismo con oclusor la frecuencia de complicaciones fue del 11%: dos pacientes con procedimiento fallido, ambos con conducto grande y que fueron tratados quirúrgicamente; dos presentaron arritmias y otros dos con sangrado que ameritaron hemotransfusión. En ningún caso se presentó embolización del dispositivo.
Seguimiento. Se realizó seguimiento a través de la consulta externa a 66 pacientes; 15 continuaron su control en su hospital de referencia. El tiempo promedio de seguimiento fue de 23.08+0.6-45 meses. El promedio de consultas de control en el grupo de oclusores fue de cuatro consultas, mientras que en el grupo quirúrgico fue de dos (p=0.003).
Se realizó ecocardiograma de control en 52 pacientes (seguimiento ecocardiográfico promedio de 16.8+1-45.1 meses). En el grupo de cierre con oclusores no se observaron cortocircuitos residuales en ningún paciente, considerando éxito en 100% de los casos. En tres pacientes el oclusor Amplatzer® protruía hacia la rama pulmonar izquierda de la arteria pulmonar, sin generar obstrucción y en dos hacia la aorta descendente, sin generar gradientes significativos. En este grupo ningún paciente presentó hipertensión arterial pulmonar residual, mientras que en el quirúrgico, dos pacientes permanecieron con hipertensión pulmonar severa durante el seguimiento; aún así no se encontró diferencia estadísticamente significativa en el comportamiento de la hipertensión pulmonar entre los grupos con cierre transcateterismo y quirúrgico.
En el grupo quirúrgico se observó un leve cortocircuito residual en un paciente a quien se realizó técnica de doble ligadura de conducto por vía extrapleural.
Determinación de costos
Cuando se analizó la proporción de costos por rubro de atención que incluyen la atención hospitalaria, exámenes de laboratorio y gabinete se observó que el costo es mayor en el grupo de tratamiento quirúrgico. Al agregar el costo de los oclusores, el cierre con dispositivo tipo Amplatzer® es el más caro, seguido del cierre quirúrgico, y estos dos más costosos que el tratamiento con oclusor tipo resorte, (Tabla IV). Se mostró que en el tratamiento quirúrgico el 86.53% lo consumen la atención hospitalaria, mientras que en el caso del dispositivo Amplatzer® este rubro fue del 36% (Fig. 1). Otro dato relevante se relaciona con el gasto en exámenes de laboratorio y gabinete, siendo el gasto de los primeros cuatro veces más caro en los tratados con cierre quirúrgico, que para el oclusor (de cualquier tipo); el costo de los estudios de gabinete fue dos veces mayor para el grupo quirúrgico.

Al sumar los honorarios médicos y paramédicos la diferencia del costo total entre la cirugía y el cierre con Amplatzer® es de 149 dólares a favor del dispositivo, (Tabla IV).
Los pacientes tratados con el oclusor tipo Gianturco-Grifka (2) no fueron incluidos en la determinación de costos.
Discusión
A pesar de que el cierre quirúrgico se considera como el tratamiento ideal del PCA ya que presenta baja morbilidad y nula mortalidad6,7, la necesidad de utilizar anestesia general durante el procedimiento, la toracotomía lateral, el manejo en terapia postquirúrgica, aunque breve, además de la mayor estancia hospitalaria, han llevado a la búsqueda de tratamientos alternativos, como el uso de dispositivos para el cierre transcateterismo. En los últimos años se han desarrollado diversos métodos en busca del dispositivo "ideal" de acuerdo a la anatomía del conducto. Se considera que el mejor dispositivo es aquel que utiliza catéteres de bajo calibre, que tiene la posibilidad de recolocación, un sistema de liberación del dispositivo eficaz y que es de fácil manejo, además de tener el menor porcentaje de cortocircuitos residuales. Otro punto importante, sobre todo en nuestro medio, es el costo, en relación al cual existe mucha especulación y opiniones discordantes.8
Se han publicado diversos estudios comparativos de costo efectividad entre el tratamiento quirúrgico y el cierre transcateterismo con resultados diversos, dependiendo del centro hospitalario, técnica quirúrgica y del dispositivo utilizado.9-11 Gray y colaboradores11 concluyen que la ligadura quirúrgica es menos costosa y más efectiva cuando se compara con el cierre con dispositivo tipo Rashkind, en donde el costo de este dispositivo es comparable con el costo del Amplatzer®. En su estudio la estancia hospitalaria promedio fue de 5.8 días lo que contribuyó al incremento de los costos. Otros estudios más recientes que comparan los resortes con el tratamiento quirúrgico confirman la eficacia y menor costo de los primeros, y la estancia hospitalaria mayor de los procedimientos quirúrgicos.12-14 Estos trabajos son comparables a nuestros resultados en donde observamos que el tratamiento con resortes representa la opción con menor costo. El cierre con oclusor tipo Amplatzer® es más costoso que el tratamiento quirúrgico, sin embargo la proporción por costos no sólo por hospitalización, sino también por estudios de gabinete y laboratorio es más elevada en el tratamiento quirúrgico. El promedio de estancia hospitalaria fue significativamente mayor en los pacientes con tratamiento quirúrgico, por lo que consideramos que el uso de dispositivo tipo Amplatzer® representa ventajas, además de reducir la estancia hospitalaria, existe menor consumo de recursos, lo que permite la optimización de los mismos, principalmente en hospitales del sector público.
Cuando se suman los costos profesionales se observó que el procedimiento más caro fue el quirúrgico, en donde los honorarios médicos representaron aproximadamente el 50% del costo total, sin embargo el análisis del presente trabajo se realizó únicamente para los costos de la atención médica hospitalaria y no los costos sociales.
Creemos que nuestros resultados no son exactamente aplicables a otras instituciones, dependerán de las variaciones en las prácticas hospitalarias como el control en una unidad de cuidados intensivos, sin embargo sí reflejan el promedio de costos en nuestro medio. Existen grupos en donde la estancia hospitalaria en tratamiento quirúrgico es de 24 a 48 horas, lo que evidentemente reducirá los costos.13
En instituciones de salud de asistencia pública, el nivel socioeconómico se determina con el objeto de establecer las cuotas de recuperación que el paciente paga por los servicios recibidos.4 Los niveles representan el porcentaje que es subsidiado por la Institución y que van desde el nivel 1 en donde la cuota de recuperación es del 3 a 7% del costo de atención, hasta el nivel 6 donde la cuota de recuperación es del 100% (sin subsidio). El costo del tratamiento que resulta de la atención médica a los pacientes, puede ser visto como un costo "social", en el sentido en el que el presupuesto se deriva de los ingresos del gobierno. El costo del dispositivo no siempre es una erogación que realice el Instituto, la donación por parte de fundaciones o agrupaciones de beneficencia es uno de los mecanismos que existen para que los pacientes de bajos recursos puedan acceder a este tipo de tratamiento.
Las complicaciones en nuestra serie son relativamente bajas. Aunque el seguimiento con dispositivo tipo Amplatzer aún es breve, los resultados inmediatos demuestran que tiene mayor porcentaje de oclusión total en comparación con otros dispositivos, con mínimo riesgo de embolización y sin complicaciones mayores.15,16 No observamos durante el seguimiento ecocardiográfico a largo plazo cortocircuitos residuales ni obstrucciones significativas por los oclusores.
El cierre fallido en esta serie obliga a la adecuada valoración del tamaño y anatomía del conducto, y la elección del mejor oclusor. Los diversos tipos de dispositivos para cierre por vía percutánea permiten que la gran mayoría de los conductos arteriosos sean susceptibles de cierre. Cuando no se tiene una buena anatomía o la disponibilidad del dispositivo adecuado se debe elegir el tratamiento quirúrgico de primera intención. Se ha observado que en los pacientes que actualmente son sometidos a cierre quirúrgico los conductos son grandes y de difícil anatomía.11
Las complicaciones menores secundarias al cierre quirúrgico no incrementaron la estancia promedio en terapia intensiva, sin embargo si mostraron impacto en el costo por estudios de laboratorio y gabinete. El porcentaje de complicaciones pleuropulmonares en este grupo fue mayor a lo reportado en la literatura.7 En un paciente con doble ligadura se encontró durante el seguimiento cortocircuito residual, sin detectarse soplo cardíaco. Se ha reportado que cuando sólo se realiza ligadura se presentan 22% de flujos residuales en ligadura simple y 3% en doble o triple ligadura.17,18 La sección y sutura del conducto evita la posibilidad de flujos residuales y es hasta el momento el tratamiento más seguro y eficaz.7
Es evidente que desde el punto de vista tanto económico como de eficiencia y oportunidad, el tratamiento intervencionista de la persistencia de conducto arterioso, con la adecuada selección de los casos y dispositivos, brinda al paciente una mejor calidad de atención médica, pues la estancia hospitalaria se reduce significativamente, el número de estudios de laboratorio y gabinete es considerablemente menor y la recuperación posterior al procedimiento es más rápida y con menos complicaciones. Por otro lado, la institución también se ve beneficiada, ya que disminuye la lista de espera para tratamiento, de tal manera que incrementa el número de pacientes tratados y disminuye la inversión económica al disminuir los costos directos generados por la atención.
Conclusiones
No obstante que el costo global del tratamiento de persistencia de conducto arterioso con dispositivo Amplatzer® es mayor que el del tratamiento quirúrgico, el tratamiento en la sala de hemodinámica representa ventajas con relación a una menor estancia hospitalaria, menor consumo de recursos y menor número de complicaciones, lo que permite la optimización de los recursos hospitalarios. Cuando las características anatómicas del PCA permiten el cierre con dispositivo del tipo de resorte ésta es la opción más económica.
Referencias
1. Attie F: Cardiopatías congénitas. Morfología, cuadro clínico y diagnóstico. México Salvat Ed. 1985; pág 151. [ Links ]
2. Thilen U, Astrom-Olsson K: Does the risk of infective endocarditis justify routine patent ductus arteriosus closure? Eur Heart J 1997; 18: 503-506. [ Links ]
3. Huggon IC, Qureshi SA: Is the prevention of infective endocarditis a valid rason for closure of the patent arterial duct? Eur Heart J 1997; 18: 364-366. [ Links ]
4. Wolpert E, Yánez Clavel RM, Treviño N, Villalpando F, Varela CE: Modelo de Intervención de trabajo social de los Institutos Nacionales de Salud. Coordinación de Institutos Nacionales de Salud. Secretaría de Salud 1999. [ Links ]
5. Danford DA: Cost-effectiveness of echocardiography for evaluation of children with murmurs. Echocardiography 1995; 12(2): 153-62. [ Links ]
6. Quijano-Pitman F: La cirugía del conducto arterioso. México Fomento Cultural Banamex AC 1976. [ Links ]
7. Mavroudis C, Backer CL, Gevitz M: Forty-six years of patent ductus arteriosus division at Children's Memorial Hospital of Chicago: standards for comparison. Ann Surg 1994; 220: 402-410. [ Links ]
8. Vázquez-Antona CA, Rijlaarsdam M, Gaspar J, Gil M, Buendía A: Cierre de conducto arterioso persistente transcateterismo. Experiencia inicial. Arch Inst Cardiol Mex 1993; 63: 493-499. [ Links ]
9. Chessa M, Mohamed B, Giusti S, Butera G, Bini RM, Carano N, et al : Transcatheter treatment of patent ductus arteriosus. Ital Heart J 2002; 3(11Supp): 1092-7. [ Links ]
10. Bubul ZR, Fahey JT, Doyle TP, Hijazi ZM, Hellenbrand WE: Transcatheter closure of the patent ductus arteriosus: a comparative study between occluding coils and the Rashkind Umbrella Device. Cathet Cardiovasc Diagn 1996; 39: 335-363. [ Links ]
11. Gray DT, Fyler DC, Walker AM, Weinstein MC, Chalmers TC: Clinical outcomes and costs of transcatheter as compared with surgical closure of patent ductus arterious. N Engl J Med 1993; 329: 1517-23. [ Links ]
12. Prieto LR, DeCamillo DM Konrad DJ, Scalet-Longworth L, Latson LA: Comparison of cost and clinical outcome between transcatheter coil occlusion and surgical closure of isolated patent ductus arteriosus. Pediatrics 1998; 101: 1020-1024. [ Links ]
13. Hawkins JA, Minich LL, Tani LY, Sturtevant JE, Orsmond GS, McGough EC: Cost and efficacy of surgical ligation versus transcatether coil occlusion of patent ductus arteriosus. J Thorac Cardiovasc Surg 1996; 112(6): 1638-9. [ Links ]
14. Singh TP, Morrow R, Walters HL, Vitale NA, Hakimi M: Coil occlusion versus conventional surgical closure of patent ductus arteriosus. Am J Cardiol 1997; 79: 1283-5. [ Links ]
15. Faella HJ, Hijazi ZM: Closure of the patent ductus arteriosus with the Amplatzer PDA Device: Immediate results of the international trial. Cath Cardiovasc Intervent 2000; 51: 50-54. [ Links ]
16. Bilkis A, Alwi M, Hasri S, Haifa A, Geetha K, Rehman M, Hasanah I: The Amplatzer Duct Occluder: Experience in 209 patients. J Am Coll Cardiol 2001; 37: 258-61. [ Links ]
17. Sorensen KE, Kristensen BO, Hansen OK: Frequency of occurrence of residual ductal flow after surgical ligation by color-flow mapping. Am J Cardiol 1991; 67: 653-654. [ Links ]
18. Trippestad A, Efskind L: Patent ductus arteriosus, surgical treatment of 686 patients. Scand J Thorac Cardiovasc Surg 1972; 6: 38-42. [ Links ]














