Introducción
El schwannoma, neurinoma, neurolemoma o neurilemoma es la formación de una neoplasia benigna que se observa con frecuencia en asociación con el VIII par craneal (vestibulococlear) y la neurofibromatosis II.
Estas tumoraciones fueron descritas por primera vez por Virchow y Verocay en el año de 1910, siendo hasta 1932 cuando Masson terminó acuñando el término “schwannoma”.
Es un tumor raro, asintomático, que se origina de las células de Schwann en la cercanía de un nervio periférico. Por lo general aparece en la cuarta y quinta décadas de la vida, sin distinción aparente entre sexos, siendo su localización con predominio en cabeza, cuello y extremidades, de aparición única, las formas múltiples suelen asociarse a neurofibromatosis de Von Recklinghausen. Según Daly y Roesler, los tumores laterales evolucionan a partir de ramas cutáneas o musculares del plexo cervical o a partir del plexo braquial, mientras que los de localización medial surgen a partir de los últimos cuatro pares craneales y de la cadena simpática cervical.1
Es una patología con una evolución clínica por lo general lenta, causando así un diagnóstico tardío en la mayoría de los pacientes que padecen esta patología.
A la hora del abordaje diagnóstico es importante realizar una anamnesis correcta y completa, y sobre todo, contar con estudios de imagen de alta resolución como apoyo diagnóstico (tomografía computarizada, resonancia magnética y arteriografía carotidea).
De acuerdo con la anatomía patológica, son lesiones subcutáneas, encapsuladas, caracterizadas por presentar un doble patrón histológico, las llamadas áreas de Antoni A y B.
Las áreas de Antoni A están constituidas de componente celular de la lesión, caracterizadas principalmente por presentar conglomerados densos de células de Schwann, cuyos núcleos se disponen en algunas zonas en empalizada, dando lugar a dos filas paralelas separadas por las prolongaciones de las células de Schwann, características conocidas como cuerpos de Verocay.
Las áreas de Antoni B con tendencia a presentar hipocelularidad con formación irregular predominan en un estroma mixoide laxo con vasos sanguíneos y células inflamatorias crónicas.
La mayoría son esporádicos y solitarios, pero pueden estar asociados a la neurofibromatosis, sobre todo en la neurofibromatosis tipo 2 NF2 y en la schwannomatosis (entidad distinta a la anterior).2
De los schwannomas, 10% son extracraneales y de éstos 25-45% se presentan en cabeza y cuello; 50% de los schwannomas parafaríngeos tienen origen en el nervio vago, siendo la cadena simpática cervical el segundo lugar de asentamiento de schwannomas más frecuente. Según Laconi y Faggioni, los de la cadena simpática cervical son extremadamente raros, con menos de 60 casos reportados en la bibliografía inglesa.2
La exéresis quirúrgica continúa siendo el manejo terapéutico de elección para los schwannomas, con un índice de recurrencia bajo no se recomienda el uso de tratamiento complementario. El envío de la pieza anatomopatológica y su estudio son de vital importancia y necesarios para confirmar el diagnóstico de schwannoma.
Presentación del caso
Paciente femenino de 21 años, originaria de ciudad Juárez, Chihuahua, México, ama de casa, católica, escolaridad secundaria, con antecedente de embarazo normoevolutivo, con parto a término eutócico, con alta de binomio. Sin antecedentes de relevancia, sin padecimientos crónico degenerativos o cirugías previas, asimismo niega tabaquismo, etilismo y toxicomanías.
Inicia padecimiento actual con cuatro años de evolución (2018-2021), con dolor localizado en hemicuello izquierdo, con aumento progresivo de volumen, sin datos de disfagia o disnea, el cual inicia con crecimiento gradual hasta causar dolor 3/10 según escala visual analógica de dolor (EVA) y dificultad a la movilización cervical. No hay antecedente de proceso infeccioso, fiebre o síntomas constitucionales.
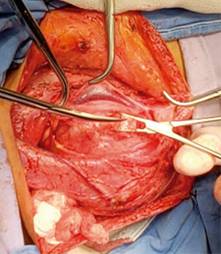
A la exploración física dirigida hay presencia de tumor cervical de 12 × 8 × 10 cm aproximadamente, indurada fija a planos profundos, que abarca región II, III y Va de hemicuello izquierdo (Figura 1), ligeramente dolorosa a la palpación 3/10 EVA, sin dificultad a la apertura bucal, sin datos de asimetría facial y sin compromiso de vía respiratoria.
Sin datos de síndrome de respuesta inflamatoria sistémica, inestabilidad hemodinámica o compromiso cardiopulmonar, como complemento diagnóstico se solicita tomografía computarizada, la cual reporta gran masa redondeada de aspecto sólido de bordes regulares, bien delimitados, heterogénea de predominio hipodensa, con pequeñas zonas de menor densidad en su interior, sin identificar calcificaciones, con una densidad entre 24 y 37 UH y que posterior a la administración de medio de contraste intravenoso presenta una densidad entre 33 y 87 UH, localizado en nivel parafaríngeo izquierdo de 6.6 × 7.5 × 9.2 cm, lesión de espacio parafaríngeo izquierdo con sospecha de quiste branquial versus adenoma pleomorfo versus quiste branquial hemorrágico (Figuras 2 a 4).

Figura 2: Estudio de tomografía computarizada corte coronal con gran masa de aspecto sólido a nivel parafaríngeo izquierdo.
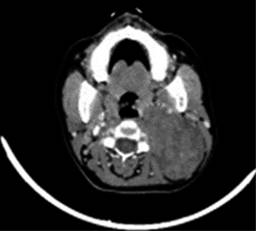
Figura 3: Tomografía computarizada corte axial con masa de apariencia sólida en espacio parafaríngeo izquierdo.
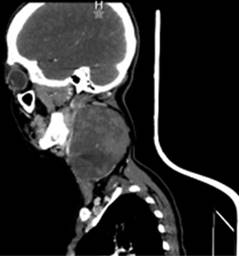
Figura 4: Tomografía computarizada corte sagital con lesión sólida en región cervical de aproximadamente 10 × 9 cm.
Se hace protocolo de estudio y se programa para tiempo quirúrgico; en mesa de operaciones con paciente en decúbito supino con posición de Rossier se realiza cervicotomía mediante incisión cervical de Paul André, disecando por planos (piel, tejido celular subcutáneo, platisma) ubicando músculo esternocleidomastoideo, el cual se refiere encontrando detrás del mismo una tumoración localizada en espacio parafaríngeo situada entre vena yugular interna y arteria carótida (Figura 5), la cual se diseca siendo enucleada, se realiza una meticulosa disección subcapsular buscando así preservar las funciones del nervio de origen aparente, el X par craneal, evitando la resección de éste. Dicha pieza es enviada a patología, se realiza hemostasia, se coloca drenaje cerrado de presión negativa tipo Drenovac de 1/8 y se cierra por planos cerrando fascia con Vicryl 2-0 y afrontando piel con nylon 3-0 punto intradérmico, dando por terminado evento quirúrgico.
Con una estancia intrahospitalaria de cuatro días, manejo analgésico y antibioticoterapia profiláctica, vigilancia de drenaje con gasto seroso que va disminuyendo gradualmente hasta reportarse como mínimo de 20 cm3 en 24 horas, por lo que se retira, cursando su postquirúrgico inmediato inicialmente con ptosis y enoftalmos, además de dolor en sitio quirúrgico, con mejoría y progresión favorable, por lo que se decide alta con seguimiento por consulta externa a las dos semanas, un mes, dos meses y cuatro meses posteriores, con remisión de secuelas postquirúrgicas casi en su totalidad, sin datos de parálisis, alteraciones de la deglución o disfonía, actualmente sólo presenta dolor en maxilar inferior izquierdo al momento de la masticación y dolor en región temporal ipsilateral.
Posteriormente se obtiene reporte histopatológico con folio Q215-2022 que da como resultado un tumor de cuello compatible con schwannoma, con un reporte de inmunohistoquímica con resultado que describe S100 difuso (+++/+++) vimentina positivo (+++/+++) (Figuras 6 y 7).
Discusión
Según Araujo CE y Zhang H, este tipo de tumoraciones cervicales suelen tener un crecimiento lento de 2 a 3 mm aproximadamente por año;3,4 acorde al tiempo de evolución del caso reportado, si cumpliera con lo anteriormente mencionado mediría no más de 1 cm; sin embargo, mide 10 veces más. Considerando que las lesiones de este tipo pudieran llegar a tener un crecimiento variable, se agrega así un factor.
Luisa Gil y Marta Ortega Millán mencionan que una de las características importantes al interpretar estudios de imagen, dada la morfología fusiforme de la lesión con el eje mayor longitudinal, es que sigue el trayecto del nervio, lo cual es característico en este tipo de lesiones,5 y comparte las mismas características en el reporte abordado.
Es de vital importancia conocer esta patología de primera instancia para así sospechar y poder encaminar el diagnostico mediante estudios de imagen. Según G. Cavallaro, la punción con aguja fina (PAAF) presenta escasa rentabilidad.6
La literatura menciona también la alta resistencia que tienen los schwannomas hacia la radioterapia, dejando así la cirugía como el abordaje de elección, específicamente la técnica que consiste en la enucleación de éstos, con preservación y protección del nervio se lleva a cabo una escisión total de la lesión del paquete neurovascular con abordaje transcervical.7
Según Gibber, existe la posibilidad de lograr la resección quirúrgica mediante la enucleación del schwannoma del nervio vago preservando éste mediante disección microquirúrgica y neuromonitoreo, disminuyendo así la morbilidad postoperatoria.8 Asimismo lo mencionan Kwok y Davis al referirse al uso de monitoreo electrofisiológico intraoperatorio como una herramienta útil durante la resección de schwannomas.9 En nuestro caso particular el abordaje de la patología se realizó con alta sospecha de quiste branquial, por lo que nunca se consideró como tal la neuromonitorización, siendo la enucleación del schwannoma del nervio la que preserva este último sin monitorización.
Como una de las complicaciones durante el seguimiento a dos y cuatro meses, la paciente presentó datos de ptosis y enoftalmos, característicos del síndrome de Horner, el cual, según Massismo Politi y Faith Bingol, concuerda con una de las manifestaciones postquirúrgicas poco comunes con una duración de hasta cuatro meses posteriores al evento quirúrgico,10,11 en los cuales la paciente referida en este caso cursó con buena evolución y progresión disminuyendo el cuadro clínico casi en su totalidad. La paciente cursó con dolor en área de herida así como trastorno de deglución con límites funcionales, sin datos de parálisis o datos de disfonía.
Conclusiones
El schwannoma es una patología poco frecuente dentro de las tumoraciones de cuello, pero es importante tenerlo en consideración en la patología tumoral de tejidos blandos. Su abordaje es clínico, con apoyo de estudios de imagen se llega a la sospecha, se consideran mejores opciones de abordaje transquirúrgico como la neuromonitorización, lo que nos ofrece una amplia área de oportunidad donde como profesionistas podamos obtener mejores resultados.











 nueva página del texto (beta)
nueva página del texto (beta)