Introducción
A finales de 2019 se identificó un nuevo coronavirus como causa de neumonía atípica en un grupo de pacientes en Wuhan, China. Desde entonces este microorganismo se ha propagado rápidamente, resultando en una pandemia. Dicha infección fue designada por la Organización Mundial de la Salud con el término de enfermedad por COVID-19 (es decir, enfermedad por coronavirus 2019).1 El virus que causa COVID-19 se denomina coronavirus 2 del síndrome respiratorio agudo severo (SARS-CoV-2). La mayor morbilidad y mortalidad por COVID-19 se debe en gran medida a la neumonitis viral aguda que evoluciona a síndrome de dificultad respiratoria aguda (SDRA). Se presenta el caso de un paciente con hospitalización e intubación prolongadas secundarias a enfermedad por COVID-19, así como las complicaciones pulmonares observadas y su resolución quirúrgica.
Presentación de caso clínico
Masculino de 57 años de edad, con antecedente de hipertensión arterial sistémica de larga evolución en tratamiento con losartán 50 mg cada 12 horas. Inicia padecimiento con odinogafia, astenia y adinamia, por lo que acude a médico particular quien diagnosticó faringoamigdalitis e indicó tratamiento antibiótico no especificado. Cinco días después inicia con alzas térmicas no cuantificadas, tos seca en accesos y disnea de medianos esfuerzos, motivo por el cual acude a valoración de urgencias.
Es revisado en el triaje respiratorio de nuestra unidad que observa saturación de oxígeno de 45%, con lo que se inicia manejo con oxígeno suplementario, aumentando hasta 55%, por lo que se decidió su ingreso al servicio de choque como prioridad tipo I. Por datos de insuficiencia respiratoria se inició manejo de la vía aérea, realizando sedación y bloqueo neuromuscular con midazolam y rocuronio, posteriormente se colocó tubo orotraqueal número 7.5, a 21 cm de la arcada dentaria; a su vez se decide colocación de catéter venoso central con abordaje subclavio derecho, sin complicaciones.
Se inició ventilación mecánica invasiva con los siguientes parámetros: volumen total de 30 ml, fracción inspirada de oxígeno (FiO2) al 100%, frecuencia respiratoria (FR) 24 rpm, presión positiva al final de la espiración (PEEP) 14, relación inspiración:espiración (I:E) 1:1.5, presión pico (Ppico) 36 cm H2O, manteniendo saturación de oxígeno (SatO2) > 90%. Se inició también manejo con norepinefrina 0.7 μg/kg/min y dobutamina a 2.5 μg/kg. Se administraron ceftriaxona, oseltamivir y claritromicina. Se integran los diagnósticos de: insuficiencia respiratoria aguda tipo 1, desequilibrio ácido-base mixto (acidosis respiratoria aguda, acidosis láctica) probable neumonía atípica versus SIRA grave (SARS-CoV-2, CURB 65 dos puntos, PSI PORT 127 puntos, SMART-COP ocho puntos), desequilibrio hidroelectrolítico (hipocalcemia leve sin repercusión electrocardiográfica).
Se realizó hisopado con reacción en cadena de la polimerasa (PCR) para SARS-CoV-2, la cual se reporta positiva el 27-04-20, se presenta a servicio de terapia intensiva el 28-04-20 por tratarse de un caso confirmado, con síndrome de insuficiencia respiratoria aguda (SIRA) severo y manejo avanzado de la vía aérea.
Es extubado el 28-05-20, posterior a ello el paciente presenta un derrame pleural derecho de 80%, por lo que se interconsulta al servicio de cirugía general el 05-06-20 para colocación de sonda endopleural (Figura 1).
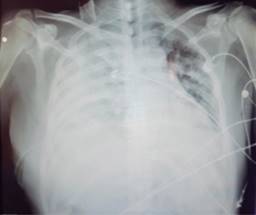
Figura 1: Radiografía de tórax tras la colocación de sonda endopleural que muestra derrame pleural derecho de aproximadamente 80%.
Sin embargo, el paciente evoluciona de manera tórpida, sin lograr reexpansión pulmonar, por lo que se presenta para toracotomía posterolateral derecha el 10-06-20 observando como hallazgos transoperatorios neumonía necrotizante, fístula broncopleural del lóbulo medio derecho y paquipleuritis (Figura 2); se drenaron aproximadamente 200 cm3 de material turbio, se enviaron cultivos y se dejan como drenajes una sonda endopleural y dos drenajes tipo Jackson-Pratt, uno anterior y el otro posterior (Figura 3).
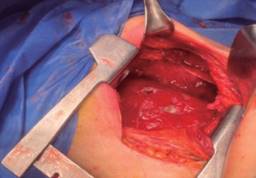
Figura 2: Fístula broncopleural en lóbulo medio de pulmón derecho de aproximadamente 1 × 1.5 cm durante toracotomía posterolateral.
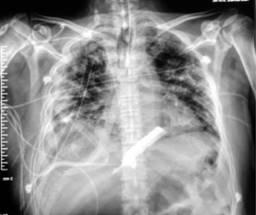
Figura 3: Radiografía de tórax, 24 horas posteriores a procedimiento, se observa adecuada expansión pulmonar, presencia de dos drenajes tipo Jackson Pratt (anterior y posterior) y sonda endopleural.
El paciente progresa hacia la mejoría, se decide retiro de sonda endopleural el 15-06-20; es extubado el 18-06-20 y se retira drenaje de Jackson Pratt anterior el 19-06-20. Egresa a domicilio el 23-06-20 para continuar seguimiento por consulta externa.
Posteriormente, se recaba reporte de patología, el cual menciona paquipleuritis aguda fibrinopurulenta y crónica organizada con escasas células gigantes de tipo cuerpo extraño; hallazgos histológicos compatibles con fístula broncopleural ulcerada con tejido de granulación, inflamación crónica con escasas células gigantes de tipo cuerpo extraño, hemorragia reciente y antigua. Fibrosis irregular de tipo cicatrizal en parénquima pulmonar adyacente.
Discusión
Tras la adquisición de la infección por SARS-CoV-2, pueden presentarse múltiples complicaciones asociadas. La edad parece ser el principal factor de riesgo que predice la progresión a síndrome de dificultad respiratoria aguda (SDRA).2-5 Las comorbilidades, fiebre alta (≥ 39 oC), antecedentes de tabaquismo y ciertas características de laboratorio también predicen la progresión y muerte por COVID-19. La necesidad de ventilación mecánica en pacientes gravemente enfermos es elevada, con un rango de 30 a 100%.3,5-8 No obstante, la distensibilidad pulmonar es alta comparada con otras etiologías de SDRA. Se ha observado que la incidencia de barotrauma en quienes requieren ventilación mecánica, se ha reportado hasta en 25% de los pacientes a pesar del uso de volúmenes corrientes y presiones máximas bajos.9 Por otra parte, los derrames pleurales se consideran inusuales.10
Hay una escasez de datos que describan la patología pulmonar de la neumonía por COVID-19 en pacientes críticos. La mayoría de los informes de autopsias describen inflamación mononuclear,11,12 cambios en la membrana hialina y trombosis de microvasos sugestivos de SDRA precoz (es decir, fases exudativas y proliferativas de daño alveolar difuso [DAD]).12-14 Otros hallazgos incluyen: neumonía bacteriana (aislada o superpuesta a DAD) y neumonitis viral.13,14 Los hallazgos menos comunes incluyen neumonía organizada fibrinosa aguda (en las últimas etapas),15 deposición de amiloide y rara vez hemorragia alveolar y vasculitis.14
En el caso de nuestro paciente hubo hallazgos histopatológicos relacionados, inflamación crónica con escasas células gigantes de tipo cuerpo extraño así como hallazgos descritos como “menos comunes” o atípicos, entre los que se encuentran paquipleuritis, fístula broncopleural ulcerada, hemorragia y fibrosis del parénquima pulmonar adyacente. Actualmente se desconoce el porcentaje de pacientes con secuelas a largo plazo; sin embargo, un estudio retrospectivo de 110 pacientes con COVID-19 informó anomalías persistentes en la función pulmonar al alta en pacientes con neumonía leve y neumonía grave.15
Conclusión
Este caso nos lleva a plantearnos la gran variabilidad de complicaciones posibles secundarias a este nuevo virus, y la necesidad de continuar una ardua investigación al respecto. Asimismo, este caso ejemplifica la necesidad de plantear tratamiento quirúrgico a aquellos pacientes críticos cuya distensibilidad pulmonar se encuentra comprometida y no responden a tratamiento médico convencional. No obstante, consideramos debe seleccionarse cuidadosamente a los pacientes para no generarles mayor agravio y ofrecer tratamiento resolutivo a aquellos que resulten candidatos al mismo.











 nueva página del texto (beta)
nueva página del texto (beta)


