Introducción
En México se ha observado un incremento en la incidencia del carcinoma hepatocelular (CHC) desde hace varias décadas. El Sistema Nacional de Información en Salud analiza causas de defunción desde 1979 hasta 2008 en población mexicana y corrobora un incremento en la mortalidad por esta enfermedad, de 0.4% en la década de los ochenta a 1.3% para 2008.1
El carcinoma hepatocelular sarcomatoide (CHCS) es uno de los subtipos raros de CHC, presenta características de tumores epiteliales y mesenquimales y representa alrededor de 1.8 a 3.9% de los carcinomas hepatocelulares. Debido a su rareza, los datos son limitados con respecto a los resultados de los pacientes con CHCS y esos pocos estudios se centran en las características radiológicas e histopatológicas de la enfermedad.2-5
Los carcinomas con transformación sarcomatosa del hígado se conocen también como carcinomas de células fusiformes, carcinoma sarcomatoide o pseudocarcinoma. Algunos tumores hepáticos se presentan con fiebre y leucocitosis simulando abscesos hepáticos; el mecanismo de degeneración, necrosis y regeneración de las células de carcinoma postula a fármacos antineoplásicos o quimioembolizaciones como posibles inductores.2,6-8
La patogenia del CHC es multifactorial, con una elevada asociación a la presencia de hepatitis viral crónica B o C, consumo de alcohol, exposición a aflatoxinas, hepatitis autoinmune, neoplasias benignas como el adenoma hepatocelular y alteraciones genéticas.9-11 En pacientes sin cirrosis la primera explicación de la etiología de CHC es la diabetes tipo 2 aunado a presencia de un IMC > 30 kg/m2. En cambio, en el origen de la degeneración, necrosis y regeneración del CHCS se menciona a los fármacos antineoplásicos o quimioembolización transarterial como posibles inductores.2,12,13
Diagnóstico
El estudio de tamizaje más utilizado es el ultrasonido transabdominal. Es un estudio sencillo, relativamente económico y de grado invasivo nimio con el que se obtiene una sensibilidad aproximada de 65 a 80% y una especificidad mayor de 90%. A pesar de ser operador-dependiente, es el estudio recomendado como estudio de tamizaje por las guías internacionales vigentes a falta de un biomarcador más efectivo. La adición de alfafetoproteína a esta estrategia presenta un beneficio mínimo e incrementa costos, según un reciente metaanálisis efectuado por Singal y colaboradores.1
La vigilancia está indicada en grupos de alto riesgo, en específico pacientes con cirrosis hepática, de cualquier etiología, con reserva hepática respetada (estadios A y B de Child-Pugh) y adecuada capacidad funcional. Por el contrario, en pacientes con cirrosis hepática Child-Pugh C no se recomienda el escrutinio para CHC, excepto en aquéllos que se consideren para estar en lista de espera para trasplante hepático.1
En el caso de identificar durante la vigilancia a grupos de riesgo con un nódulo menor a un centímetro mediante ultrasonido abdominal, se recomienda realizar vigilancia acortada con ultrasonido cada tres o cuatro meses durante 18-24 meses. Si durante este periodo de seguimiento existe o se detecta un crecimiento en el comportamiento morfológico de la imagen, se recomienda llevar a cabo un estudio dinámico el cual puede ser mediante tomografía computarizada multifase o resonancia magnética nuclear.1
La tomografía axial computarizada (TC) abdominal es esencial para el diagnóstico preciso, pues proporciona una valoración detallada de las lesiones según la localización, la forma, el tamaño del tumor, así como la relación con las estructuras adyacentes y pone de manifiesto otras lesiones neoplásicas.14-16
El estudio anatomopatológico es el procedimiento que garantiza el diagnóstico definitivo, pues distingue las lesiones displásicas del carcinoma hepatocelular al precisar la naturaleza de algunas lesiones atípicas.3,8,9,17
La célula primaria del sarcoma hepático se caracteriza por una forma de huso que posee un nucléolo claro. No se han confirmado biomarcadores específicos para la enfermedad, siendo su utilidad aún controversial. La terminología utilizada para el carcinoma sarcomatoide incluye carcinoma de células fusiformes, carcinoma metaplásico, carcinoma pleomórfico y carcinosarcoma.2,4
En el año 2000, la Organización Mundial de la Salud (OMS) publicó pautas para la clasificación histológica del CHC para incluir el carcinoma hepatocelular sarcomatoide, el cual representó 3.9% de las 350 autopsias realizadas en pacientes con CHC. Se entiende hoy en día como un carcinoma que se ha sometido a una diferenciación similar al sarcoma.4,8,17
Tratamiento
La escisión quirúrgica se acepta como el tratamiento más efectivo del carcinoma hepatocelular sarcomatoide; sin embargo, los pacientes con este padecimiento son más propensos a desarrollar recurrencias locales y metástasis a distancia, debido al alto grado de malignidad y la rápida progresión de la enfermedad. La elección de la terapia debe estar siempre basada en la estadificación tumoral en el momento del diagnóstico y en el grado de deterioro de la función hepática.5,17,18 De 15 a 20% de los pacientes serán candidatos a opciones terapéuticas radicales, mientras que el resto de los casos se valorará la indicación de terapéuticas paliativas o bien, de terapia sintomática.2,18,19
Existen diversas escalas en cuanto a la estadificación del carcinoma hepatocelular; no obstante, la clasificación BCLC (Barcelona Clinic Liver Cancer), tal como se describe en un artículo publicado en gastroenterología latinoamericana por Díaz y Barrera (Figura 1), tiene el mayor poder predictivo independiente de supervivencia, ya que incluye variables relacionadas con el tumor, además de la clasificación funcional hepática y la capacidad funcional del individuo que presenta dos enfermedades, tanto la cirrosis como el cáncer, y por último, la eficacia del tratamiento administrado.20

Figura 1: Clasificación y estrategias de tratamiento (adaptado de las guías de práctica clínica EASL-EORTC: manejo del carcinoma hepatocelular). Capacidad funcional (CF) entendida por 0 = sin síntomas; 1 = con síntomas leves, capaz de hacer actividad ligera; 2 = capaz de autocuidarse, pero no de trabajar; 3 = capacidad limitada de autocuidado, en cama o sentado > 50% del tiempo; 4 = dependiente, postrado.
Pronóstico
El pronóstico es malo, con tasas de supervivencia a tres años tan bajas como 18.2% después de la hepatectomía. La efectividad de los tratamientos alternativos como la radioterapia, quimioterapia y la terapia dirigida sigue sin ser clara.2,5 El CHCS es una variante muy rara de CHC y se asocia con una enfermedad más avanzada y un tamaño tumoral más grande en el momento de la presentación. Los pacientes con CHCS tienen una menor supervivencia a largo plazo en comparación con los pacientes diagnosticados con CHC convencional. Desafortunadamente, la cirugía no proporciona una mejoría en la supervivencia para pacientes con CHCS en estadios intermedios a avanzados, y la mayoría de los pacientes mueren al cabo de dos años.2,11,12,16
Caso clínico
Masculino de 73 años de edad, con diabetes tipo 2 e hipertensión arterial sistémica que ingresa al Servicio de Urgencias del Hospital Regional “General Ignacio Zaragoza” por presentar cuadro de dos semanas de evolución caracterizado por dolor abdominal de tipo cólico en epigastrio e hipocondrio derecho con irradiación a flanco derecho, astenia, adinamia, náuseas, emesis de aspecto gástrico, distensión abdominal, fiebre cuantificada en 39.1 °C y deterioro del estado general, con antecedente de trombosis venosa profunda ileofemoral izquierda seis meses previos que ameritó colocación de filtro de vena cava y trombólisis fármaco mecánica con sistema EKOS con alteplasa como trombolítico, procedimiento que suscitó un mes de internamiento con estancia intrahospitalaria en Unidad de Cuidados Intensivos.
Clínicamente con estabilidad hemodinámica, abdomen distendido, doloroso a la palpación en hipocondrio derecho y fosa ilíaca derecha, se realizaron estudios de laboratorio que reportaron leucocitos 2.8 x 103 μl, neutrófilos totales 87.8%, hemoglobina 6.7 g/dl, hematocrito 20.2%, plaquetas 67 x 103 μl, bilirrubina total 3.04 mg/dl, bilirrubina directa 2.16 mg/dl, bilirrubina indirecta 0.88 mg/dl, panel viral negativo. Se practicó ultrasonografía (USG) de hígado y vías biliares que reportó colecistitis crónica litiásica con datos ecográficos de agudización y hepatomegalia de origen a determinar. La tomografía axial computarizada de abdomen reportó actividad ganglionar a nivel de hilio hepático, peripancreáticos, frénicos, paracólicos y yuxtaintestinales, así como precavos, retrocavos, interaórtico-cavales y paraaórticos, de primario a determinar. Glándula hepática con imágenes de posibles implantes metastásicos localizados en segmentos IV y VI. Vesícula biliar con pared de 6.3 mm, con contenido hipodenso, cambios por colecistitis y escaso líquido perihepático (Figura 2).
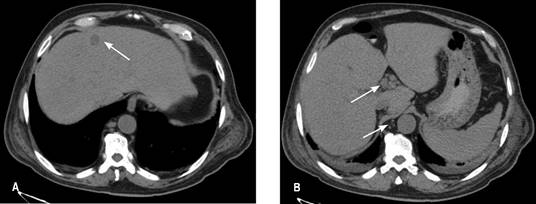
Figura 2: TC de abdomen. (A) Imagen de implante metastásico. (B) Ganglios a nivel de hilio hepático y paraaórticos.
Se programó para laparoscopia diagnóstica teniendo los siguientes hallazgos: implantes hepáticos de primario desconocido, hepatomegalia, ascitis, vesícula biliar de pared delgada, sin cambios inflamatorios, por lo que se decide no efectuar colecistectomía al no tener indicación quirúrgica y ante los hallazgos mencionados con alta probabilidad de neoplasia. Se hizo toma de muestra de líquido peritoneal para estudio citológico y biopsia de implante hepático (Figura 3).
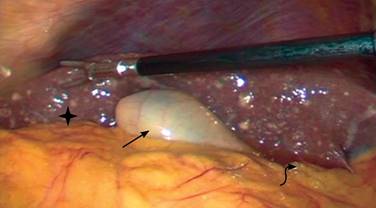
Figura 3: Imagen de laparoscopia diagnóstica donde se puede observar implantes hepáticos (asterisco), vesícula sin cambios inflamatorios (flecha recta) y ascitis (flecha curva).
Como parte de protocolo de estudio en búsqueda de primario, se practicó panendoscopia y colonoscopia que se reportaron sin alteraciones. Reporte citológico de líquido peritoneal: datos de inflamación crónica. Durante su evolución clínica cursó con picos febriles, biometría hemática con leucopenia de 1.5 103/μL, anemia de 7.6 g/dl, trombocitopenia (32,000). Bilirrubina total 4.87 sin diferencial. Albúmina 1.47 g/dl. Perfil de coagulación TP 88.4”, INR 7.9, TTPA 92.0”. Marcadores tumorales en parámetros normales: gonadotropina coriónica humana (HCG): 0.39 mUI/ml, CA 15.3: 4.7 mUI/ml, CA 19.9: 12.5 mUI/ml, alfafetoproteína (AFP): 0.4 ng/ml, antígeno carcinoembrionario (ACE): 0.5 ng/ml.
Debido a los cambios en los exámenes hematológicos se valoró por el Servicio de Hematología reportando frotis de sangre periférica sin blastos. Se realizó biopsia de hueso sin alteraciones, con lo que se descarta neoplasia hematológica como causa primaria del tumor metastásico.
Reporte histopatológico de implante hepático: neoplasia maligna moderadamente diferenciada, consistente en carcinoma hepatocelular sarcomatoide (Figuras 4 y 5).
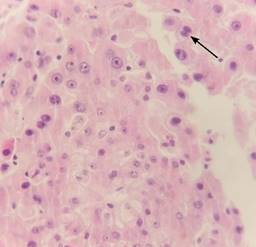
Figura 4: Se observan células hepáticas de aspecto neoplásico, las cuales muestran núcleos heterogéneos con nucléolos prominentes con citoplasma amplio eosinófilo. Estos grupos celulares en algunas áreas se intercalan con células fusiformes con atipia caracterizada por núcleos pleomórficos y mitosis atípicas (señalados con una flecha).
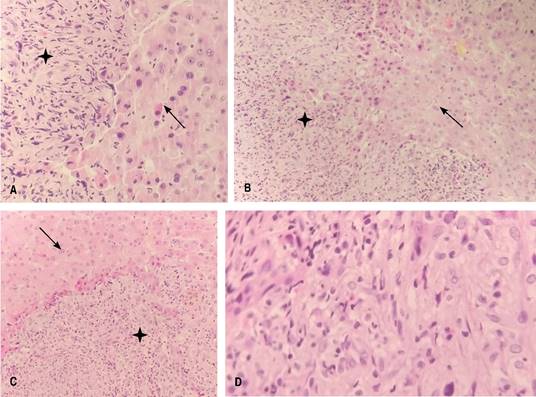
Figura 5: (A-C) Se observan células hepáticas neoplásicas (señaladas con asterisco) intercaladas con una neoplasia de células fusiformes (señaladas con flecha). Se puede observar la transición de los epitelios. (D) Células fusiformes típicas del CHCS.
Se solicitó valoración por el Servicio de Oncología Médica, quienes clasificaron el caso como ECOG (por sus siglas en inglés: Eastern Cooperative Oncology Group) 4-5, por lo que es descartado como candidato a manejo sistémico y sugieren envío para valoración a Unidad de Cuidados Paliativos. Total de días de estancia intrahospitalaria 21 días.
Discusión
El carcinoma hepatocelular sarcomatoide es más frecuente en el sexo masculino y con antecedente de hígado cirrótico. Se presenta este caso como muestra de un comportamiento diferente del CHCS, con un estadio avanzado en un paciente con autonomía limitada, ECOG 4-5, con múltiples padecimientos de base. Tal como menciona Wu L y colaboradores12 en su análisis poblacional, la asociación de diabetes tipo 2 en conjunto con un IMC > 30 kg/m2, en este caso el paciente tenía un peso de 89 kilogramos y una talla de 1.65 metros, con un índice de masa corporal de 32.7 kg/m2. El antecedente de fármacos antineoplásicos o quimioembolización transarterial representa significancia estadística como factor de riesgo para la aparición de esta patología, ya que en el presente caso no se identificó la presencia de enfermedad vírica hepatotropa como origen de la neoplasia.
La enfermedad tromboembólica venosa (ETV) constituye una de las complicaciones más antiguas de los pacientes con cáncer. Ya en 1865, Armand Trousseau hizo dos grandes observaciones: la existencia de trombosis venosas extensas que afectan con más frecuencia a pacientes afectos de algún proceso neoplásico y la existencia de trombosis venosa como signo paraneoplásico. Los pacientes con cáncer representan 20% de todos los pacientes con enfermedad tromboembólica venosa.21 El carcinoma hepatocelular tiene tendencia a invadir las venas hepáticas, así como la vena porta, en sus estados avanzados. La incidencia de trombosis o afectación vascular es mucho más frecuente (13%) en casos de hepatocarcinoma que en tumores metastásicos (5%) o cirrosis (5%).22
Resalta el antecedente del uso de trombólisis fármaco-mecánica con sistema EKOS con empleo de alteplase, asociado a un cuerpo extraño endovascular como es el filtro de vena cava, empero, en la revisión de la literatura no se encuentra bibliografía que asocie el uso de trombolíticos como factor de riesgo para la aparición de esta patología.
Por otra parte, en el protocolo de estudio algunos autores mencionan14-16 el papel de la imagenología como herramienta diagnóstica preoperatoria durante la investigación en neoplasias hepáticas; sin embargo, en el desarrollo de esta investigación clínica, estos estudios orientaron hacia un proceso inflamatorio de colecistitis con hepatomegalia, proceso obstructivo de vías biliares, cimentado sobre la hiperbilirrubinemia con predominio de patrón directo y marcadores tumorales negativos haciendo necesaria la intervención quirúrgica para obtener un diagnóstico definitivo, ya que por lo general se presentan como diagnóstico diferencial de enfermedades benignas como absceso hepático, patología biliar o enfermedad metastásica.
En sus respectivos reportes Hu B y colegas23 y Shin HP y su grupo24 describen reacciones leucemoides en pacientes con CHCS, con un recuento leucocitario elevado y la aparición de líneas celulares mieloides jóvenes en el frotis en sangre periférica. Por el contrario, en este caso clínico se observa pancitopenia y prolongación en el perfil de coagulación, orientando hacia una neoplasia hematológica, la cual fue más tarde descartada. Watanabe y colaboradores25 describen un caso de sangrado intraperitoneal espontáneo con deceso a pesar de la angiografía abdominal urgente, es probable que esto tenga relación con la falla hepática aguda, también descrita por Li Z y colegas26 tras una intervención quirúrgica, sin esclarecerse las bases fisiopatológicas por las cuales se presenta este fenómeno.
Yu y su equipo2 describen la escisión quirúrgica como el tratamiento de elección del CHCS, así como técnicas ablativas con radiofrecuencia y/o embolización en pacientes con hígado sano. Sin embargo, en las guías nacionales e internacionales de manejo el CHC, convencional o no convencional, ha demostrado ser quimiorresistente con una respuesta tumoral baja y sin evidencia de mejoría en la supervivencia. Por lo que los pacientes en estadio terminal, expectativa de vida menor a tres meses y desempeño físico ECOG 3-4 se recomienda manejo multidisciplinario enfocado a mejorar la calidad de vida, manejo paliativo sintomático, incluyendo tratamiento del dolor, nutrición y manejo psicológico.1,27,28
Conclusión
Son limitados los casos de CHCS reportados en la literatura, por lo tanto, es una patología poco conocida por los médicos en general. Los eventos trombóticos en ocasiones subyacen a un proceso neoplásico, por lo que es importante protocolizar a los grupos con factores de riesgo. El CHCS con presentación clínica atípica y cuadro compatible con colecistitis crónica litiásica agudizada requiere un elevado índice de sospecha, con una historia clínica minuciosa, asociando hallazgos clínicos con estudios radiológicos para obtener una conclusión diagnóstica preoperatoria.











 nova página do texto(beta)
nova página do texto(beta)


