Introducción
Los divertículos esofágicos son evaginaciones de la pared esofágica en forma de bolsa ciega que comunican con la luz principal.1 Son raros, con una prevalencia reportada de 0.06 a 4%; por lo general, suelen ser hallazgos circunstanciales cuando se examina el esófago de forma endoscópica.1,2 Presentan un pico de incidencia a partir de la quinta década de la vida y afectan tanto a hombres como mujeres.2
Se clasifican, de acuerdo con su localización,3 en proximales (faringoesofágico o de Zenker), medios (epibronquial o parabronquial) y distales (epifrénico); de acuerdo con las capas de la pared esofágica involucradas (divertículo verdadero si incluye todas las capas o pseudodivertículo si incluye sólo la mucosa o submucosa) y, finalmente, por el mecanismo de formación (pulsión o tracción).4
Los divertículos esofágicos epifrénicos son aquéllos que se localizan en el tercio distal del esófago a 10 cm de la unión gastroesofágica. Representan alrededor del 10-15% del total de los divertículos esofágicos. Habitualmente, se forman por mecanismos de pulsión y 70% crece hacia el lado derecho5 del esófago, quizá porque la aorta y el corazón inhiben su desarrollo hacia el lado izquierdo.6
Presentamos una propuesta terapéutica para el tratamiento del divertículo esofágico epifrénico en una paciente sin trastorno motor esofágico detectado por manometría y con alto riesgo quirúrgico, tratada en nuestro hospital utilizando abordaje de mínima invasión junto con la colocación de prótesis esofágica transoperatoria. Hacemos una revisión de la literatura.
Caso clínico
Femenino de 73 años de edad, con antecedentes de diabetes mellitus tipo 2 desde hace siete años, en tratamiento médico y control con glibenclamida y metformina; con cardiopatía isquémica sin tratamiento, además de enfermedad por reflujo gastroesofágico tratada con inhibidor de la bomba de protones (omeprazol 40 mg cada 24 horas por cinco años). Como antecedentes quirúrgicos refirió dos laparoscopias diagnósticas; desconocía el motivo de realización de las mismas.
Inició su padecimiento dos meses previos a su valoración con un cuadro clínico caracterizado por disfagia a sólidos y, más adelante, a líquidos, acompañada de náusea ocasional y regurgitación de alimentos no digeridos. Refirió empeoramiento de los síntomas, agregándose tos nocturna, dolor torácico tipo opresivo asociado con la ingesta de alimentos y pérdida de peso de 12 kg en el periodo referido.
Fue valorada en el Servicio de Cirugía General, donde se inició el protocolo de estudio; se realizó una endoscopia de tubo digestivo alto, que demostró la presencia de un divertículo esofágico a 32 cm de la arcada dentaria superior, con alimento parcialmente digerido en su interior, con un diámetro aproximado de 5 cm, además de gastropatía crónica de predominio en el cuerpo y antro (Figura 1). Se complementó con una manometría esofágica en la cual se detectó hipertonía del esfínter esofágico inferior. Se realizó una tomografía axial computarizada (Figura 2), que demostró una imagen sacular paraesofágica en el tórax con nivel hidroaéreo en su interior.
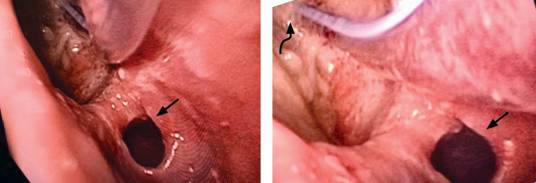
Figura 1: Endoscopia alta donde se observa la presencia de un divertículo esofágico (flecha recta) a 32 cm de la arcada dentaria superior. La unión esofagogástrica (flecha curva) se encuentra a menos de 10 cm de la boca del divertículo.

Figura 2: Tomografía axial computarizada con contraste oral en corte axia l ( A) y coron al ( B), donde se observa la presencia de una imagen sacular paraesofágica, con presencia de material de contraste en su interior y que evidencia la presencia de nivel hidroaéreo en su interior (flecha).
Se diagnosticó un divertículo esofágico por la sintomatología referida; se decidió una intervención quirúrgica de forma programada. Se completaron los estudios y las valoraciones preoperatorias necesarias; se obtuvo una clasificación ASA III; por este motivo, se llevó a cabo sólo una diverticulectomía.
Se realizó un abordaje torácico de mínima invasión en posición decúbito supina, colocando tres trócares de 12 mm localizados en el quinto espacio intercostal sobre la línea axilar media izquierda (cámara) y dos en la línea axilar anterior en el quinto y octavo espacios intercostales (Figura 3). Se efectuó una disección roma y cortante; se identificó un divertículo esofágico epifrénico con una base de 5 cm aproximadamente y de 10 x 6 cm en sus ejes mayores; se disecó en su totalidad la lesión. Se realizó la resección del divertículo con engrapadora lineal laparoscópica (Figura 4). Como parte del abordaje, se llevó a cabo una panendoscopia transoperatoria, verificando la línea de sutura sin hemorragia y realizando prueba neumática sin evidencia de fuga. No obstante, por la edad de la paciente y los factores de riesgo, como las comorbilidades, el estado nutricional y mayor probabilidad de fuga, se decidió colocar una prótesis esofágica autoexpandible parcialmente recubierta en el tercio distal del esófago, incluyendo la línea de sutura (Figura 5).
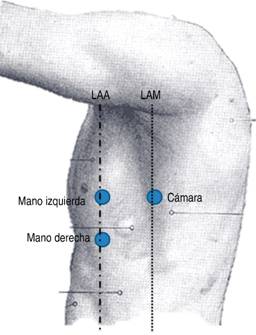
Figura 3: Sitios de colocación de los trócares: tres puertos de 12 mm, uno localizado en el quinto espacio intercostal, línea axilar media (LAM), y dos en el quinto y octavo espacios intercostales sobre la línea axilar anterior (LAA).

Figura 4: Divertículo esofágico epifrénico resecado; se observa una línea de grapas (flecha) y la relación, en cuanto al tamaño, con un mango de bisturí.
El tiempo quirúrgico total fue de 280 minutos, con sangrado transoperatorio de 100 cm3; no se evidenciaron complicaciones. La paciente fue egresada a recuperación sin necesidad de apoyo ventilatorio.
La paciente presentó una evolución favorable; se le practicó esofagograma en el primer día postoperatorio, sin evidenciar fuga, con adecuada colocación de la prótesis, por lo que se inició la vía oral. Fue egresada al séptimo día postoperatorio, sin aparentes complicaciones. En la actualidad, la paciente asiste a nuestro servicio para control y seguimiento, a 12 meses de postoperada.
Discusión
Los divertículos esofágicos son herniaciones de la pared esofágica. Habitualmente, se clasifican por su localización; sin embargo, también pueden clasificarse en dos tipos por su mecanismo de formación: pulsión y tracción.7 Los de tipo pulsión son el resultado de la herniación a través de una debilidad en la pared muscular esofágica debida a una presión transmural, mientras que las de tipo tracción son aquellas formadas por inflamación y fibrosis de estructuras adyacentes. Dentro de los de pulsión existen el divertículo de Zenker o faringoesofágico y el epifrénico o distal.7,8
Se reporta que los divertículos esofágicos epifrénicos son cinco veces menos frecuentes que los faringoesofágicos y consisten en menos del 10% de los divertículos esofágicos.7 No obstante, la incidencia exacta se desconoce, ya que, por lo general, son asintomáticos: sólo 15-20% de los pacientes presentan sintomatología; es habitual que se diagnostiquen de manera incidental durante una radiografía o endoscopia realizadas por diferentes motivos.9
La fisiopatología exacta aún se desconoce; sin embargo, es aceptado que los divertículos epifrénicos son causados por un aumento en la presión intraluminal del tercio distal del esófago, que produce contracciones de gran amplitud y, eventualmente, una debilidad en la pared del esófago, lo que causa la formación de un divertículo verdadero.3,6,9,10 Esta teoría podría sustentarse por el hecho de que entre 75 y 90% de los pacientes con divertículos esofágicos epifrénicos presentan algún tipo de trastorno motor10 (acalasia, esfínter esofágico inferior [EEI] hipertenso, espasmo esofágico difuso, esófago de cascanueces y desórdenes esofágicos motores no específicos)11 y/o la presencia de enfermedades sistémicas como esclerodermia u otras patologías de la colágena, donde las paredes del esófago pierden elasticidad y predisponen la formación de estas complicaciones.1,2
La sintomatología es variable; hasta 30-40% de los pacientes permanecen asintomáticos.12 Se considera que esta enfermedad produce síntomas cuando el diámetro del divertículo es de por lo menos 5 cm,13 siendo los más característicos la disfagia, regurgitación (como en la paciente) y síntomas pulmonares como tos, laringitis, expectoración y procesos infecciosos debidos a aspiración.4,5,12 Es importante tomar en cuenta que el tamaño del divertículo no se correlaciona con la sintomatología.5,9 Otros síntomas que pueden formar parte del espectro de la enfermedad son halitosis, pirosis, dolor torácico y, en casos severos, pérdida de peso.13
El diagnóstico clínico se complementa con estudios de gabinete para corroborarlo. Uno de los primeros que pueden realizarse es el esofagograma, que presenta una sensibilidad y especificidad adecuadas.13,14 Con este primer estudio, se define la localización, tamaño y distancia de la unión esofagogástrica. Habitualmente, el tamaño de los divertículos esofágicos varía desde 1 hasta 14 cm, con un promedio de 4-7 cm.15
La mayor parte de los pacientes son adultos mayores en la sexta década de vida, y como la disfagia es una sintomatología común, la endoscopia alta es necesaria para descartar un proceso neoplásico, además de úlceras pépticas, hernias hiatales y esófago de Barrett. El diagnóstico puede ser complementado con una manometría esofágica.5,16,17
Asimismo, la TAC es en la actualidad imprescindible para estudiar a fondo esta patología, debido a que permite estimar el tamaño de la bolsa diverticular, analizar sus relaciones con las estructuras vecinas y descartar patologías asociadas; debe efectuarse, siempre que sea posible, con doble contraste.2
En nuestra paciente, la sintomatología producida por el tamaño del divertículo y la complementación diagnóstica con endoscopia alta y tomografía axial computarizada permitió realizar un diagnóstico rápido. Además, con la manometría se logró corroborar un trastorno motor esofágico que también nos orientó para determinar la estrategia terapéutica de una manera más eficaz.
El tratamiento quirúrgico está indicado en el paciente con sintomatología grave. En nuestra paciente, se decidió el manejo quirúrgico por la sintomatología respiratoria que presentaba, para así evitar complicaciones más graves.18 Se han informado cambios histológicos en el plexo mientérico del esófago en 80% de los pacientes estudiados, aunque no siempre relacionados con un trastorno motor esofágico. Por lo tanto, aún existen múltiples controversias sobre las indicaciones quirúrgicas, el tipo de tratamiento y el abordaje óptimo para el tratamiento del divertículo epifrénico.19
Antes del advenimiento de la cirugía de mínima invasión, el abordaje convencional era a través de la toracotomía izquierda o derecha, dependiendo de la localización del divertículo;18 sin embargo, la elevada mortalidad (0 a 11%) y morbilidad postoperatorias (33-45%) asociadas con el abordaje transtorácico obligó a la búsqueda de otras opciones terapéuticas,20 lo que dejó este abordaje sólo para casos seleccionados.21 Múltiples autores han publicado sus experiencias con procedimientos de mínima invasión, con puerto único, y recientemente, hasta cirugía robótica.9,22
En la actualidad, la técnica quirúrgica recomendada consiste en una diverticulectomía con miotomía esofágica, con o sin funduplicatura.4,5,9 La diverticulectomía es necesaria para eliminar el riesgo de ruptura, aliviar los síntomas compresivos y mejorar la estasis alimentaria, que a largo plazo puede desarrollar malignidad. La miotomía es necesaria para el tratamiento de la disfagia causada por una dismotilidad esofágica y reducir la presión intraluminal.23 La longitud de la miotomía sigue en debate entre aquéllos que refieren que una miotomía selectiva es más que suficiente contra quienes favorecen una miotomía larga que incluya el EEI y se extienda hasta el cardias gástrico.9 La indicación de una funduplicatura como rutina aún no es clara.
El abordaje que se utiliza con mayor frecuencia es el de mínima invasión, como toracoscopia convencional o VATS3,10,21,24 -video-assisted thoracoscopic surgery-. La ventaja que ofrece la VATS en comparación con la laparoscopia es una mejor visualización del área a operar, lo que facilita la disección del divertículo a pesar de la inflamación; además, hace más sencilla la extensión proximal de la miotomía esofágica y, en caso necesario, puede realizarse la toracotomía.21,25
Uno de los aspectos que ha tomado importancia en el tratamiento quirúrgico de los divertículos epifrénicos es la realización o no de miotomía con o sin funduplicatura.12 Como ya fue mencionado, la presencia de un divertículo esofágico se asocia, en su mayoría, a algún trastorno motor esofágico, pero esto no siempre es el caso, por lo que diversos centros hospitalarios han optado por un manejo selectivo donde la miotomía con funduplicatura se reserva únicamente para pacientes donde se demuestra alguna alteración en la motilidad de forma preoperatoria.21,25 Más aún, la realización de miotomía es discutible en aquellos casos con patrones de motilidad hipotónica del cuerpo esofágico y esfínter esofágico inferior por manometría.26 En este caso, la paciente se presentó con un trastorno motor previo a la cirugía, por lo que el tratamiento quirúrgico realizado fue sólo la diverticulectomía sin miotomía, pero con colocación de prótesis esofágica para disminuir el riesgo de dehiscencia. No obstante, se ha visto que una diverticulectomía sin miotomía se asocia a una mayor recurrencia (10-24%) o fuga (9%).9,17,26
Una de las complicaciones más temidas asociadas al tratamiento por mínima invasión del divertículo esofágico es la fuga de la línea de sutura. Esta complicación tiene una frecuencia de entre seis y 23% dependiendo de la literatura9,20,27 y por lo general, requiere una acción significativa, ya sea mediante un catéter de drenaje transtorácico, nutrición parenteral y/o colocación de endoprótesis esofágicas. Las utilizadas proporcionan un “cierre” del sitio de fuga, lo que permite el inicio de la vía oral y reduce la morbilidad.27
A pesar de los abordajes de mínima invasión, la experiencia y los avances en la medicina, la mortalidad global en el tratamiento quirúrgico del divertículo epifrénico aún es de casi 5%, y la morbilidad se ha reportado hasta en 20%.26 Por lo tanto, siempre se debe individualizar cada caso para ofrecer el mejor tratamiento para el paciente, especialmente en aquéllos con alto riesgo de complicaciones. Existen opciones endoscópicas como la dilatación neumática del cardias gástrico en pacientes de alto riesgo: una terapéutica factible, aunque con riesgo de perforación y resultados poco satisfactorios. La POEM - siglas en inglés de miotomía endoscópica transoral- es una opción para el tratamiento de acalasia, en caso de que ésta sea la etiología del divertículo; sin embargo, se ha reportado un caso de formación de un divertículo epifrénico tras la realización de POEM.28 Otra alternativa es la formación de un trayecto fistuloso entre el divertículo epifrénico y el estómago, creando una derivación de la unión esofagogástrica.29 Aiolfi publicó un caso en donde se le colocó sólo una endoprótesis metálica autoexpandible como tratamiento sintomático a una paciente de la novena década con alto riesgo quirúrgico que no aceptó una cirugía.30
Conclusión
El tratamiento torácico por mínima invasión con diverticulectomía y colocación de una prótesis esofágica profiláctica del divertículo esofágico es una opción factible para esta patología.31 Este abordaje puede ofrecer menor morbilidad asociada en pacientes de alto riesgo. Siempre se deben tener en cuenta las posibles complicaciones del tratamiento quirúrgico, y su manejo dependerá de la condición clínica del paciente y los recursos disponibles del centro hospitalario.











 nova página do texto(beta)
nova página do texto(beta)