Introducción
La cirugía es el único tratamiento potencialmente curativo del hiperparatiroidismo primario. La detección de los adenomas paratiroideos es determinante para que el resultado sea satisfactorio, lo que representa un reto para el cirujano a la hora de enfrentar cada caso. Varios factores hacen que la identificación de las glándulas patológicas sea difícil; influyen el tamaño, la localización, la patología tiroidea concomitante, presencia de glándulas ectópicas y la posibilidad de afectación multiglandular.1
Existen pruebas diagnósticas de ayuda en la localización preoperatoria como la ecografía, tomografía computarizada cervical, resonancia magnética, gammagrafía con tecnecio sestamibi ((99)mTc-MIBI).2 Esta última se ha convertido en el patrón estándar en muchos centros.3-5 También disponemos de recursos intraoperatorios como la seriación de hormona paratiroidea (PTH) circulante en sangre y la biopsia intraoperatoria para confirmación anatomopatológica.6 Todas estas pruebas complementarias presentan sensibilidad y especificidad variable. En España y a nivel internacional se han descrito estudios sobre la utilidad de la gammagrafía con sestamibi que reportan 89.46% de sensibilidad global y su comparación con la ecografía con variabilidad de 75 a 92.5% y en cuanto a la seriación de PTH intraoperatoria se describen los criterios de Miami postresección con 96.8% de sensibilidad.3-6
Dudly propuso en 1971 la infusión intravenosa de azul de metileno durante la cirugía como método complementario para la localización de adenomas de paratiroides.7 Esta técnica ha sido posteriormente reproducida por otros cirujanos durante décadas con resultados prometedores, pero a pesar de ser una técnica sencilla y barata su uso no se ha generalizado.8-12 Ha contribuido a dificultar su difusión la evidencia de que la infusión de azul de metileno puede asociarse en algunos casos a cierta neurotoxicidad, lo que consideramos que le ha acarreado una inmerecida mala fama, por todo ello no hay acuerdo sobre su utilización.13-21
El objetivo de este estudio fue analizar la utilidad del azul de metileno en la identificación intraoperatoria de adenomas paratiroideos como prueba complementaria en la cirugía del hiperparatiroidismo primario.
Material y métodos
Se realizó un estudio de cohorte, prospectivo, en el que se incluyeron todos los pacientes intervenidos quirúrgicamente por hiperparatiroidismo primario entre enero de 2012 y enero de 2016 en el Servicio de Cirugía General del Hospital Universitario Príncipe de Asturias de Alcalá de Henares, Madrid, España. La cirugía fue realizada por cirujanos generales pertenecientes a la sección de cirugía endocrina. El diagnóstico bioquímico se basó en la determinación de calcio y PTH sérica. No se incluyeron pacientes con historia de neoplasia endocrina múltiple o hiperparatiroidismo familiar. El estudio fue aprobado por el comité de endocrinología del hospital con el número de registro DAL-BEV-2012-01 y los pacientes firmaron consentimiento informado de la posibilidad del uso de azul de metileno intraoperatorio.
Para la localización de las glándulas patológicas se definió previamente un protocolo que incluyó la realización de gammagrafía con (99)mTc-MIBI y ecografía cervical preoperatoria. Las ecografías se realizaron el día de la intervención, inmediatamente antes de entrar el paciente al quirófano. Se marcó en la piel el punto donde el ecógrafo localizó la paratiroides sospechosa. Todas las ecografías fueron realizadas por el mismo radiólogo. Además, durante la intervención quirúrgica se hicieron determinaciones seriadas de PTH en sangre y estudio anatomopatológico de la pieza extirpada. Para la medición de PTH se tomaron tres muestras, la primera al inicio de la cervicotomía, la segunda al identificar el adenoma y la tercera 10 minutos después de la resección. Todas estas pruebas se realizaron en todos los pacientes incluidos en este estudio.
Adicionalmente se utilizó de forma selectiva infusión de azul de metileno. Esta prueba se empleó cuando la información aportada por la ecografía y gammagrafía (99)mTc-MIBI preoperatoria no era concluyente o cuando hubo discordancias entre ambas. También, intraoperatoriamente, se recurrió a la utilización de azul de metileno cuando la identificación de las glándulas paratiroides fue problemática a pesar de la información preoperatoria. No se utilizó la infusión de azul de metileno en pacientes con riesgo potencial de neurotoxicidad por toma habitual de fármacos inhibidores de la recaptación de serotonina (ISRS).
El azul de metileno se comercializa en España en ampollas de 10 mg/ml al 1%. Para este estudio se utilizó una dosis de 5 mg/kg de peso diluida en 250-500 ml de suero salino. Esta solución se administró por vía intravenosa en forma de bolo rápido en 10 minutos, una vez iniciada la cervicotomía. Durante la infusión se monitoreó continuamente a los pacientes y se advirtió al anestesiólogo sobre posibles efectos como la pseudoacidosis y la pseudohipoxia registrada por el pulsioxímetro. Se valoró el grado de tinción del adenoma tras la administración del colorante. Se describió como tinción nula cuando la paratiroides patológica mantuvo su coloración habitual; moderada cuando el adenoma adquirió una ligera coloración azulada; e intensa cuando el adenoma adquirió un color azul negruzco en claro contraste con los tejidos vecinos.
Se realizó análisis descriptivo de datos cuantitativos de acuerdo con medidas de tendencia central y de dispersión según criterios de normalidad. Se utilizaron valores medios en las variables continuas y valores porcentuales en las categóricas. El análisis estadístico se realizó con SPSS vs 22.
Resultados
Durante el periodo de estudio se intervinieron 103 pacientes, 79 (76.7%) mujeres y 24 varones (23.3%), con edad media de 55 años (± 12.6 años). Se realizó abordaje cervical selectivo en 40 casos (38.8%) y exploración cervical bilateral en 63 casos (61.2%). En 95 casos (92.2%) se trató de adenomas únicos y en ocho (7.8%) de adenomas dobles.
Se utilizó infusión intravenosa de azul de metileno en 43 pacientes (41.7%). No se empleó esta técnica en 60 pacientes: en 14 por riesgo potencial de neurotoxicidad por toma habitual de fármacos ISRS y en 46 casos debido a la clara identificación de la localización del adenoma por las otras pruebas preoperatorias.
En estos 43 pacientes la ecografía preoperatoria identificó correctamente la ubicación por cuadrante del adenoma en 40 casos (93%) y la gammagrafía (99)mTc-MIBI localizó correctamente el cuadrante donde finalmente se encontró el adenoma en 25 pacientes (58%). En ningún paciente estas dos pruebas fueron negativas al mismo tiempo.
En el grupo de enfermos en los que se empleó la tinción de azul de metileno se realizó abordaje selectivo en 18 pacientes (41.9%) y exploración cervical bilateral en 25 (58.1%). La concentración media preoperatoria de calcio sérico fue 11.56 mg/dl (rango: 10.2-16 mg/dl). La concentración media sérica de PTH fue 153 pg/ml (rango: 52-574 pg/ml). Sólo en dos pacientes la PTH estaba dentro del rango normal, pero tenían disminución de vitamina D, calcio elevado, hipercalciuria, además de imagen compatible de adenoma paratiroideo en las pruebas de imagen y se decidió en el comité multidisciplinar realizar la extirpación del adenoma. La medición de vitamina D fue de 22.4 ng/ml (rango 14.2-27.5 ng/ml) y el calcio urinario 745.44 mg/día (rango 202-1,292 mg/día).
La infusión de azul de metileno permitió visualizar el adenoma en 37 pacientes (86%). En seis pacientes no se evidenció la coloración azulada del adenoma (14%) tras la infusión del tinte debido a larga disección y el tiempo incrementado en la búsqueda, motivo que consideramos importante. En tres de ellos el adenoma se localizó finalmente en mediastino, en dos pacientes se detectó en posición paraesofágica baja y en un caso en posición intratiroidea.
Se identificaron adenomas únicos en 37 casos (86.1%) y adenomas dobles en seis (13.9%). La localización más frecuente fue en el cuadrante inferior derecho en 16 casos (37 %). En 29 casos (67.4%) el adenoma se coloreó de forma intensa. La glándula patológica se identificó como una formación ovalada redondeada, de color azul violáceo o negruzco intenso que destacaba claramente en relación con el tejido tiroideo o conjuntivo circundante (Figura 1). En otros ochos casos (18.6%) la coloración del adenoma fue moderada, de un tono azul menos intenso. En los seis casos de adenoma doble las dos glándulas se visualizaron igualmente coloreadas.
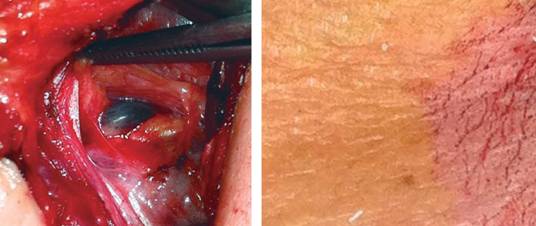
Figura 1: La glándula patológica se identificó como una formación ovalada redondeada, de color azul violáceo o negruzco intenso, que destacaba claramente en relación con el tejido tiroideo o conjuntivo circundante.
En esta serie hemos comprobado que la infusión intravenosa de azul de metileno durante el acto quirúrgico proporciona una buena ayuda para la identificación intraoperatoria de los adenomas de paratiroides. En 37 de 43 pacientes (86%) el adenoma se tiñó con el colorante y facilitó visualmente su localización. Los otros seis casos en posición extraanatómica no fueron vistos teñidos al momento de encontrarlos. Todos los adenomas identificados en su posición habitual (37 casos) y sin largos tiempos de disección estaban hipercoloreados por el azul (100%). Destacamos que en seis pacientes con adenoma doble las dos glándulas patológicas se visualizaron igualmente coloreadas. Tomando en cuenta la ubicación por cuadrante según las pruebas preoperatorias cabe resaltar que la tinción con azul de metileno visualizó el adenoma en 11 de los 18 pacientes (61%), en los que la gammagrafía con (99)mTc-MIBI proporcionó resultado incorrecto y en los tres casos (100%) en los que la información aportada por ecografía preoperatoria tampoco fue positiva.
No se encontró ningún caso de falso positivo. Todos fueron localizados en el mismo tiempo quirúrgico.
No se observaron efectos adversos graves, como neurotoxicidad, debido al azul de metileno en ningún paciente. En todos los enfermos se registró disminución en la oximetría capilar (media de 90% de saturación) durante el periodo intraoperatorio que duró la infusión de azul de metileno, sin que ello reflejase una verdadera disminución de la concentración de O2 en sangre (pseudohipoxia) y sin repercusiones durante al acto quirúrgico ni tras la intervención. La orina adquirió, transitoriamente, un color azulado en relación con la eliminación del colorante. La PTH presentó un descenso en la muestra postresección de al menos 50% en todos los casos, cumpliendo con los criterios de Miami de curación postresección. La concentración plasmática media de PTH posterior a la extirpación fue de 22.45 pg/ml. La biopsia intraoperatoria del tejido extirpado mostró tejido paratiroideo hiperplásico en todos los casos (100%). En el seguimiento postoperatorio durante un año todos los enfermos han mantenido concentraciones plasmáticas de calcio y PTH normales, con una media de PTH al año de 32.50 pg/ml, calcio de 9.8 mg/dl y no se ha evidenciado recurrencia de enfermedad durante este año de seguimiento.
Discusión
La cirugía del hiperparatiroidismo primario puede llegar a ser una intervención técnicamente difícil incluso para cirujanos experimentados. Durante las últimas décadas se han desarrollado diversas pruebas para la localización de las glándulas paratiroides patológicas y así facilitar su identificación intraoperatoria.
El azul de metileno pertenece a una clase de colorantes llamados tiazinas como el azul de toluidina, Azure A, B, C y la tionina.22 Este tinte es captado por todos los tejidos, pero el elevado metabolismo que caracteriza a las células de los adenomas de paratiroides hace que el colorante sea captado por éstas, rápida e intensamente, lo que provoca que la coloración que adquiere el adenoma resalte en relación con los tejidos circundantes, incluida la glándula tiroides.
Desde la descripción inicial por Dudley en 1981 se han publicado varias series que apoyan la utilización de la infusión de azul de metileno en la cirugía paratiroidea. Kuriloff y Sanborn publicaron una serie retrospectiva de 35 pacientes sometidos a exploración cervical bilateral.22 La infusión de azul de metileno facilitó la identificación de tejido paratiroideo anormal en 97% de los pacientes. Según estos autores la técnica es segura, de fácil acceso, rentable, facilita una rápida identificación de los adenomas de paratiroides y ayuda a distinguir las glándulas normales de las hiperplásicas.
Patel y cols. publicaron una revisión de 39 estudios en los que se utilizó azul de metileno por vía intravenosa durante la cirugía paratiroidea. Los datos recogidos destacaron la capacidad del azul de metileno para teñir las glándulas paratiroideas patológicas, pues las tasas de tinción se acercaron a 100%. En 25 pacientes se registraron efectos adversos graves: neurotoxicidad postoperatoria transitoria, dolor en el sitio de infusión y náuseas, todos ellos ocurrieron en individuos que tomaban de forma habitual medicación serotoninérgica. Se informó un fallecimiento por neurotoxicidad, aunque el paciente padecía una miocardiopatía grave que pudo haber contribuido a la evolución. No hubo efectos adversos en pacientes que no tomaban ISRS. Los datos analizados pusieron de manifiesto la utilidad de la infusión de azul de metileno como herramienta de identificación intraoperatoria.17
Al comparar nuestro estudio con los principales descritos en la literatura y con algunos citados previamente reconfirmamos la capacidad del azul de metileno para teñir las glándulas paratiroideas patológicas con valores de identificación por el tinte de 100% de los casos en los que el adenoma se encontraba en posición habitual y sin largos tiempos de disección, además si analizamos individualmente los fallos que tuvo cada técnica preoperatoria de localización, consideramos que la infusión del azul dio un valor añadido para identificarlos en 100% de los casos donde falló la ecografía y en 61% de la veces cuando se equivocó la gammagrafía con (99)mTc-MIBI.
En este trabajo se ha analizado la utilidad de la infusión de azul de metileno como ayuda intraoperatoria en la visualización de adenomas paratiroideos, no hemos pretendido comparar su rendimiento con el de otras pruebas diagnósticas ni mucho menos sustituirlas. La infusión de azul de metileno se utilizó como ayuda en los casos en los que había discordancia entre la información proporcionada por la gammagrafía (99)mTc-MIBI y por la ecografía preoperatoria, sin la intención de sustituir ninguna de las pruebas habituales e internacionalmente aceptadas.
En nuestro centro la exploración cervical se hace de forma rutinaria en los casos de hiperparatiroidismo primario en los que hay discordancia entre las pruebas preoperatorias, reservando el abordaje selectivo o paratiroidectomía focal localizada para los casos en los que coinciden sobre todo la ubicación por gammagrafía y ecografía preoperatoria.
Llama la atención en los resultados obtenidos la baja sensibilidad de la gammagrafía (99)mTc-MIBI en cuanto a la ubicación por cuadrante del adenoma, ya que detectó correctamente la ubicación del mismo en 58% de los casos, lo que es muy inferior a lo descrito en otras publicaciones.23-25 Consideramos que ello se debió a fallos en la interpretación de los resultados en cuanto a lateralidad y ubicación por cuadrantes. Hay que tener en cuenta que el grupo de enfermos estudiado no es una serie general, sino un grupo muy seleccionado, además los resultados de la gammagrafía se interpretaron retrospectivamente y las exploraciones procedían de tres unidades de radiodiagnóstico diferentes.
La ecografía preoperatoria obtuvo porcentajes de acierto elevados gracias a la realización por el mismo radiólogo experto en todas las ocasiones, localizando adecuadamente el adenoma en 93% de las veces, en el resto de pacientes hubo discrepancia entre la ubicación (superior o inferior) por parte del radiólogo, pero no en cuanto a lateralidad (izquierda o derecha).
En varias revisiones se ha observado que el factor que ha limitado la difusión de esta técnica ha sido el temor a la aparición de efectos adversos y en especial la potencial neurotoxicidad. Actualmente se sabe que el azul de metileno tiene propiedades similares a las de un inhibidor de la monoaminooxidasa (IMAO). Cuando se combina con fármacos que aumentan la neurotransmisión de serotonina, como los ISRS, pueden aparecer efectos adversos como la encefalopatía metabólica por acumulación de serotonina.
Se sabe que durante el periodo en el que se infunde el colorante se observa en los pacientes una cierta coloración azulada (pseudocianosis) que dura unos minutos hasta que el colorante es lavado del organismo y que no tiene consecuencias. Además, por este motivo se invalida transitoriamente la medición de la oximetría basada en métodos de transiluminación capilar (pulsioxímetro), pues no reflejan una hipoxia real del paciente. Por ello, se recomienda no emplear azul de metileno en pacientes tratados con esa medicación y además, en cualquier caso, limitar la dosis hasta 10 mg/kg.13-21 A esta dosificación no se han publicado efectos adversos significativos. En nuestro estudio se ha utilizado una dosis de 5 mg/kg de peso diluidos en 250 ml de suero y no evidenciamos toxicidad o efectos adversos.
Conclusiones
La infusión intravenosa de azul de metileno es una técnica útil para la identificación intraoperatoria de adenomas de paratiroides y complementa la información proporcionada por las otras técnicas exploratorias habituales, sin pretender sustituirlas.
Es una técnica segura y fácil de aplicar; tras repetir la dosis ajustada entre pacientes no se observaron complicaciones, ni evidencia de neurotoxicidad.
Nuestra recomendación es la utilización del azul de metileno como ayuda intraoperatoria en los casos que haya discrepancia entre las pruebas preoperatorias habituales, tomando en cuenta las medidas de seguridad e individualizando cada paciente, ya que puede aportarnos un valor adicional a la hora de la identificación de las glándulas patológicas.











 nueva página del texto (beta)
nueva página del texto (beta)


