Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Cirujano general
versión impresa ISSN 1405-0099
Cir. gen vol.34 no.2 Ciudad de México abr./jun. 2012
ARTÍCULO DE INVESTIGACIÓN
Desarterialización hemorroidal transanal como tratamiento quirúrgico alternativo de la enfermedad hemorroidal: Reporte inicial
Transanal hemorrhoidal dearterialization as alternative surgical treatment
to hemorrhoidal disease: initial report
Rafael Sánchez Morett
Coloproctoplogía, Hospital Español, México, D.F.
Correspondencia: Dr. Rafael Sánchez Morett.
Hospital Español. Avenida Ejercito Nacional 613, Colonia Granada,
11520, Delegación Miguel Hidalgo, México, D.F.
Teléfono: 24891190
E-mail: drsanchezmorett@yahoo.com
Recibido para publicación: 1 julio 2012
Aceptado para publicación: 28 agosto 2012
Resumen
Objetivo: Evaluar los resultados de la desarterialización hemorroidal transanal (THD) como tratamiento quirúrgico alternativo de la enfermedad hemorroidal en 250 pacientes consecutivos.
Sede: Hospital Español (centro de atención de tercer nivel).
Diseño: Estudio descriptivo, prospectivo, observacional y transversal.
Análisis estadístico: Porcentajes como medida de resumen para variables cualitativas.
Pacientes y métodos: El procedimiento THD se realizó a 116 hombres y 134 mujeres, el cual consistió en la ligadura de las ramas de la arteria rectal superior guiada por Doppler y agregando pexias de la mucosa para corrección del prolapso. Las variables a evaluar fueron: edad, género, clasificación hemorroidaria de Goligher, sintomatología preoperatoria, enfermedad anorrectal agregada, tiempo quirúrgico para la THD sola o con procedimiento agregado, dolor postoperatorio, estancia hospitalaria, complicaciones y satisfacción por escala visual análoga (EVA), regreso a la actividad normal y recurrencia de la enfermedad hemorroidal. El seguimiento de todos los pacientes fue por un año postoperatorio.
Resultados: La edad promedio fue de 42.8 años. De acuerdo con la clasificación de Goligher, la mayoría (140 (56%) correspondieron a grado II; a grado III fueron 89 (36%), y grado IV fueron 21 (8%). La sintomatología preoperatoria fue sangrado, prolapso y prurito en 101 (40%), únicamente prolapso en 86 (34%) y sangrado en 63 (25%). Sólo 22 pacientes (8.8%) de la serie con cuadro inflamatorio agudo. Las enfermedades agregadas fueron: fístula anal simple en 11, fístula profunda en 7, fisura anal en 19 y rectocele sintomático en 3. El tiempo quirúrgico promedio fue de 28 minutos al realizar la THD sola y de 35 minutos al agregarle un procedimiento anorrectal complementario. El dolor postoperatorio reportó, según EVA, 0-1 en 183 (73%), 2-3 en 47 (19%), 4-5 en 15 (6%), 6-7 en 5 (2%); 183 (73%) pacientes no requirieron analgesia. La estancia hospitalaria fue menor a 24 horas en 183 (73%) y por más de 24 horas en 67 (27%). El grado de satisfacción del paciente con base en EVA fue: 8-10 en 224 pacientes (89.6%), 6-7 en 12 (4.8), 4-5 en 9 (3.6%) y 1-3 en 5 (2%). El 22% presentó complicaciones menores, hubo prolapso y sangrado recurrente en 13 pacientes (5.2%); 220 (88%) regresaron a sus actividades normales en un promedio de 3 días.
Conclusión: La desarterialización hemorroidal transanal parece ser un método valido para el tratamiento no excisional de la enfermedad hemorroidal, siendo efectivo, seguro y con baja incidencia de complicaciones.
Palabras clave: Hemorroides, desarterialización hemorroidal transanal, sangrado, prolapso.
Abstract
Objective: To assess the results of transanal hemorrhoidal dearterialization (THD) as alternative surgical treatment to hemorrhoidal disease in 250 consecutive patients.
Settin: Hospital Español (Third level Health Care Center).
Design: Descriptive, prospective, observational, and cross-sectional study.
Statistical analysis: Percentages as summary measure for qualitative variables. Patients and methods: The THD procedure was performed in 116 men and 134 women; it consisted in ligating the branches of the superior rectal artery, Doppler-guided, and adding mucosal pexis to correct the prolapse. Analyzed variables were: age, gender, Goligher's hemorrhoidal grading, preoperative symptomatology, aggregated anal disease, surgical time for the THD alone or with an added procedure, postsurgical pain, in-hospital stay, complications, and satisfactoriness based on the analog visual scale (AVS), return to normal activities, recurrence of hemorrhoidal disease. All patients were followed for 1 year after surgery.
Results: Average age was of 42.8 years. According to Goligher's classification, most patients, 140 (56%), corresponded to grade II, to grade III pertained 89 (36%), and grade IV with 21 (8%). Preoperative symptomatology included bleeding, prolapse, and pruritus in 101 (40%), only prolapse in 86 (34%), and bleeding in 63 (25%). Only 22 (8.8%) patients of the series coursed with acute inflammatory symptom. Aggregated diseases were: simple anal fistula in 11, deep fistula in 7, anal fissure in 19, symptomatic rectocele in 3. Average surgical time was of 28 min when performing THD alone, and of 35 min when adding a complementary anorectal procedure. Post-surgical pain according to AVS was 0-1 in 183 (73%), 2-3 in 47 (19%), 4-5 in 15 (6%), 6-7 in 5 (2%); 183 (73%) patients did not require analgesia. In-hospital stay below 24 hours in 183 (73%) patients and more than 24 hours in 67 (27%). The degree of satisfactoriness of the patient based on AVS was: 8-10 in 224 (89.6%), 6-7 in 12 (4.8), 4-5 in 9 (3.6%), and 1-3 in 5 (2%). Minor complications occurred in 22% of patients, recurrent prolapse and bleeding occurred in 13 (5.2%) patients; 220 (88%) returned to their daily activities in an average of 3 days.
Conclusion: THD seems to be a valid method for the nonexcisional treatment of hemorrhoidal disease, being effective, safe, with a low incidence of complications.
Key words: Hemorrhoids, transanal hemorrhoidal dearterialization, bleeding, prolapse.
Introducción
Las hemorroides son la enfermedad anorrectal más común, la incidencia de sangrado rectal es de 20% por año, y la mayoría de los casos son por causa hemorroidal. Con base en los diferentes estudios, la prevalencia de la enfermedad hemorroidal tiene rangos que van de 4.4 a 86%.1
La hemorroidectomía es el procedimiento resectivo o excisional que se realiza con mayor frecuencia, representando el estándar de oro. La técnica abierta fue descrita por Milligan y colaboradores en 1937, y Ferguson, en 1959, describió la técnica cerrada.2,3
La hemorroidectomía está indicada en pacientes con sintomatología combinada por hemorroides internas o externas, en quienes hubo falla o no son candidatos a tratamientos no quirúrgicos. Éstos incluyen pacientes con enfermedad hemorroidal avanzada, padecimientos concomitantes como fisura o fístula anal o pacientes con preferencia a ser sometidos a tratamiento quirúrgico.
Uno de los principales obstáculos en los pacientes sometidos a hemorroidectomía ha sido el dolor postoperatorio que incluso, en algunos casos, requiere la administración de analgésicos narcóticos, además de la incapacidad para el desarrollo de sus actividades incluyendo el trabajo, que va de 2 a 4 semanas.
Las complicaciones asociadas a hemorroidectomía incluyen: retención urinaria (2-36%), sangrado (0.03-6%), estenosis anal (0-6%), infección (0.5-5.5%) e incontinencia (2-12%).4
Desde el principio de la década de los 80, se consideró que el dolor y la morbilidad postoperatoria, consecuencia de la hemorroidectomía tradicional, requerían la investigación de algún método menos agresivo pero igualmente efectivo para el tratamiento de la enfermedad hemorroidal.
En 1995, el Dr. Morinaga,5 en Japón, describió la técnica de ligadura de arteria hemorroidal guiada con Doppler con un equipo rudimentario, el objetivo de este procedimiento era reducir el flujo sanguíneo arterial al plexo hemorroidal y, con ello, mejorar las condiciones de los cojinetes hemorroidales, sin escisión del tejido, para alcanzar con ello la resolución clínica de los síntomas. En 2001, Sohn,6 en Alemania, publicó la desarterialización hemorroidal transanal como una alternativa; en 2002 se perfeccionó el instrumento para la técnica actual en Correggio, Italia, agregándose las mucopexias para la corrección del prolapso hemorroidal (Figura 1).7
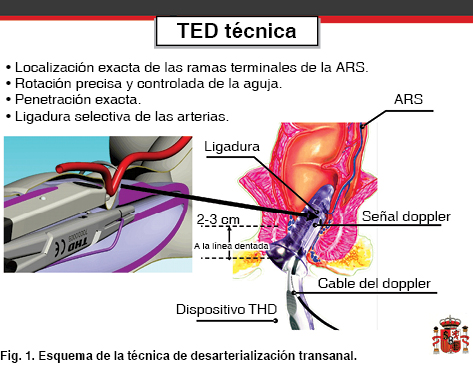
Por lo anterior, el presente trabajo tiene el objetivo de reportar la experiencia inicial en este tipo de tratamiento con THD en un centro de atención médica privada de tercer nivel.
Pacientes y métodos
Se realizó un estudio descriptivo, prospectivo, observacional y transversal en pacientes con enfermedad hemorroidal en el Hospital Español (centro de atención de tercer nivel) en el periodo comprendido de agosto 2007 a julio de 2010. El procedimiento THD se realizó a 116 hombres y 134 mujeres, el cual consistió en la ligadura de las ramas de la arteria rectal superior guiada por Doppler y agregando pexias de la mucosa para corrección del prolapso. Las variables a evaluar fueron edad, género, clasificación hemorroidaria de Goligher, sintomatología preoperatoria, enfermedad anorrectal agregada, tiempo quirúrgico para la THD sola o con procedimiento agregado, dolor postoperatorio, estancia hospitalaria, complicaciones y satisfacción por la escala visual análoga (EVA), regreso a la actividad normal y recurrencia de la enfermedad hemorroidal. El seguimiento de todos los pacientes fue por un año postoperatorio.
El procedimiento se realizó con el equipo THD (THD Lab), distribuido en México por SAM (Sistemas Administrativos Médicos). El modelo de los proctoscopios cambió durante el periodo del estudio sin influencia en los resultados.
Se llevó a cabo la evaluación clínica, se categorizó la sintomatología, en particular sangrado, prolapso o ambos, y otras patologías anorrectales asociadas como fisura, fístulas o rectocele.
En todos los pacientes, se realizó sigmoidoscopia o colonoscopia. Todos los pacientes firmaron el consentimiento informado.
El sistema THD consiste en un anoscopio, especialmente diseñado para alojar un transductor Doppler y una fuente de luz insertada en el mango. La señal acústica es óptima porque hay suficiente espacio para permitir la adecuada vibración de las membranas. El transductor localizado en esta ventana del anoscopio permite una localización exacta de las ramas de la arteria rectal superior localizadas en la pared rectal a 5-6 mm de profundidad.
El procedimiento se realizó en la sala de operaciones convencional, en quirófano central o en la unidad de cirugía ambulatoria; el procedimiento anestésico fue bajo anestesia (regional o general) en posición de navaja sevillana. Todos los procedimientos fueron llevados a cabo por el mismo cirujano.
La THD se inicia con la exploración anorrectal, tacto rectal, se realiza una maniobra introduciendo una gasa seca en el conducto anal y extracción de la misma con objeto de simular una defecación y con ello, poder reproducir el prolapso hemorroidal, con lo cual se tiene un mapeo más preciso para realizar el acto quirúrgico y cumplir con la meta de corrección del prolapso al realizar las pexias.
Una vez hecho lo anterior, se procede a identificar en sentido horario (1, 3, 5, 7, 9, 11) las ramas de la arteria rectal superior Doppler guiando la ligadura, utilizando un punto transfictivo en zeta con ácido poliglicólico 2-0 y aguja de 5/8. Se llevan a cabo, en caso de prolapso, pexias de mucosa rectal partiendo del punto de ligadura en Z en sentido distal (en dirección a línea anorrectal), el súrgete debe ser en plano submucoso con una distancia de 0.5 cm entre uno y otro y hasta 1 cm de distancia de la línea pectínea, se anuda en sentido proximal y de manera gentil para evitar tensión.
Esto se realiza en forma progresiva en sentido de las manecillas del reloj, en todos los casos se realizan las ligaduras de los puntos mencionados, pero de manera selectiva se realizan las pexias, las cuales pueden ser confeccionadas de manera individual de acuerdo al grado de prolapso, lo cual representa una ventaja por ser a visión directa y a juicio del cirujano. Se debe verificar la hemostasia y lavar con solución fisiológica. No es necesario utilizar taponamiento, ya que ello puede provocar tenesmo en el postoperatorio.
Las variables a evaluar fueron: edad, género, clasificación hemorroidaria de Goligher, sintomatología preoperatoria, enfermedad anorrectal agregada, tiempo quirúrgico para la THD sola o con procedimiento agregado, dolor postoperatorio, estancia hospitalaria, complicaciones y satisfacción por la escala de EVA, regreso a la actividad normal, recurrencia de enfermedad hemorroidal. El seguimiento de todos los pacientes fue por un año postoperatorio.
El análisis estadístico se realizó por medio de porcentajes como medida de resumen para variables cualitativas.
Resultados
Fueron 116 hombres y 134 mujeres, con edad promedio de 42.8 años (rango 21-79). Con base en la clasificación de Goligher, la mayoría (140 pacientes [56%]) correspondieron a grado II; 89 a grado III (36%), y 21 a grado IV (8%). La sintomatología fue sangrado, prolapso y prurito en 101 (40%); únicamente prolapso en 86 (34%), y sangrado en 63 (25%). Sólo 22 pacientes (8.8%) de la serie cursaron con cuadro inflamatorio agudo, pero sin trombosis circunferencial o estrangulamiento. En todos los casos se realizó dentro de la ruta diagnóstica al menos rectosigmoidoscopia, y en algunos casos, colonoscopia. Patología agregada: fístula anal simple en 11, fístula profunda en 7, fisura anal en 19 y rectocele sintomático en 3. En relación con el tiempo quirúrgico, se llevó a cabo en un promedio de 28 minutos con rango de 22-35. Combinación con otros procedimientos: esfinterotomía parcial lateral interna en 19, fistulotomía en 14, tapón de fibrina (FAP Cook) en 1, colgajo endorrectal en 3, resección colgajos cutáneos en 19, trombectomía en 5 y reparación de rectocele en 2; tiempo quirúrgico promedio de 35 minutos. Con referencia al dolor postoperatorio se utilizó EVA, reportando: 0-1 en 183 (73%), 2-3 en 47 (19%), 4-5 en 15 (6%) y 6-7 en 5 (2%); 183 (73%) pacientes no requirieron analgesia. La estancia hospitalaria fue menor a 24 horas en 183 (73%) y en 67 por más de 24 horas (27%). El grado de satisfacción del paciente con base en EVA fue: 8-10 en 224 pacientes (89.6%), 6-7 en 12 (4.8), 4-5 en 9 (3.6%) y 1-3 en 5 (2%).
No hubo complicaciones en 195 pacientes (78%); en los que sí se presentaron, éstas fueron: retención urinaria en 4 (1.6%) que requirió sondeo vesical, 14 pacientes (5.6%) con tenesmo transitorio, prolapso y sangrado recurrente en 13 (5.2%), fisura anal en 6 (2.4%) y trombosis hemorroidal en 5 (2%). Se obtuvo información de 220 pacientes (88%) que regresaron a sus actividades normales en un promedio de 3 días (rango 1 a 14).
Discusión
El método quirúrgico ideal sería aquel que estuviera de acuerdo a la anatomía, a la fisiología, que tuviera impacto en la etiopatogénesis, que fuera eficaz y que se realizará de forma segura, de invasión mínima y, por lo tanto con menor trauma a los tejidos y, por ende, dolor postoperatorio limitado, con mínimo o bajo riesgo de complicaciones.7,8 Por consiguiente, este estudio confirma que la desarterialización hemorroidal transanal (THD) es un método alternativo que reúne estas características para el tratamiento quirúrgico de la enfermedad hemorroidal. El sistema THD utiliza un abordaje transanal que permite alcanzar el tercio distal del recto. Con base en la forma elíptica del anoscopio, las fibras de la musculatura del esfínter interno no serán dañadas, ni dilatadas de manera forzada, con lo cual evitamos problemas de incontinencia anal.9,10
Las características tecnológicas del sistema permiten un procedimiento controlado y preciso para lograr identificar y ligar las ramas arteriales de la rectal superior, la ligadura selectiva de estas ramas deja un espacio libre entre cada sitio ligado para evitar el bloqueo completo del flujo venoso desde las hemorroides que podrían causar trombosis.11,12
Originalmente, este método fue utilizado para tratar la enfermedad hemorroidal de bajo o moderado grado, posteriormente las modificaciones tecnológicas del equipo hicieron posible tratar grados más avanzados.9,11,13
Asimismo, se agregó la pexia de la mucosa que corrige el prolapso hemorroidal, ya que con este dispositivo es fácil, efectiva y segura de llevarla a cabo. Así como la hemorroidectomía y el procedimiento para prolapso y hemorroides (PPH) están indicados para el tratamiento del prolapso hemorroidal, la pexia de la mucosa debe ser considerada como crucial, aunada a la desarterialización hemorroidal, en el tratamiento de grado III y IV. En la hemorroidectomía, el cirujano puede predecir la extensión de su procedimiento resectivo, sin embargo, en PPH la cantidad de tejido a resecar es impredecible, debido a que el mayor porcentaje del procedimiento se realiza con maniobras a ciegas, de tal manera que en THD, el cirujano puede ejercer un control en la realización de las pexias de la mucosa y poder llevarlas a cabo con base en las necesidades de cada paquete, de manera que puede saber dónde iniciar y dónde terminar a visión directa.12-14 En el estudio se consideraron pexias de mucosa menor (2-3 lazadas de súrgete) en 140 y mayor (más de 3) en 140 pacientes. El procedimiento es corto en duración con o sin pexia de la mucosa. Puede llevarse a cabo con anestesia general o bloqueo espinal, además, reduce el periodo de hospitalización y no se producen complicaciones significativas en comparación con otros procedimientos.
En algunas ocasiones, se reportan recurrencias del prolapso, pero esto debe ser bien evaluado, ya que a veces se trata de colgajos cutáneos que son confundidos por los pacientes. Los colgajos cutáneos deben ser extirpados si son sintomáticos.12,13 Por lo tanto, la pexia de colgajos cutáneos no está considerada como meta de la cirugía THD. Esto último debe ser muy bien explicado a los pacientes.
En la literatura se reporta recurrencia de prolapso en 10.5%,10 en este estudio tuvimos 13 (5.2%), se llevó a cabo hemorroidectomía Ferguson en 7, y ligadura complementaria por succión en 4; 2 casos de prolapso moderado asintomático no recibieron tratamiento sólo vigilancia periódica.
El sangrado postoperatorio ocurre en pocos pacientes, en este estudio no fue necesario hemostasia quirúrgica en ninguno en el postoperatorio inmediato. Los reportes de la literatura mundial son de 1 a 15% de los pacientes sometidos a desarterialización, quienes tuvieron sangrado durante el periodo de seguimiento.13,14 En esta serie hubo sangrado recurrente en 12 pacientes (4.8%), de los cuales 4 fueron manejados con fotocoagulación infrarroja y 8 fueron sometidos a hemorroidectomía Ferguson. En algunos casos, cuando se llevo a cabo la pexia de la mucosa de manera extensa, se condicionó tenesmo importante, seguramente debido a isquemia o inflamación, sin embargo, este síntoma fue transitorio. Los datos de la literatura reportan dolor después de THD hasta en un 12% de los pacientes.10 En esta casuística, sólo se presentó en 5 (2%) de los pacientes y fue controlado con analgesia convencional. Grado de satisfacción de 90% en los pacientes sometidos a este método, debido a la completa o buena resolución de los síntomas. El cirujano puede llevar a cabo el procedimiento de manera controlada y puede ajustar el método a las necesidades individuales del paciente, por lo tanto, es una cirugía a visión directa y no ciega. Puede combinarse con otros procedimientos para el tratamiento de patología anorrectal benigna concomitante; por ser un procedimiento de invasión mínima, la recuperación del paciente es rápida, genera un alto grado de satisfacción en el paciente y el cirujano, la curva de aprendizaje es fácil de superar y puede ser ambulatoria con la favorable repercusión costo-beneficio.
Por lo tanto, puedo concluir que la desarterialización hemorroidal transanal parece ser un método valido para el tratamiento no excisional de la enfermedad hemorroidal, siendo efectivo, seguro y con baja incidencia de complicaciones.
Es necesario continuar realizando estudios para analizar los resultados de este método alternativo a largo plazo.
REFERENCIAS
1. Fijten GH, Blijham GH, Knottnerus JA. Occurrence and clinical significance of overt blood loss per rectum in the general population and in medical practice. Br J Gen Pract 1994; 44: 320-325. [ Links ]
2. Johanson JF, Sonnenberg A. The prevalence of hemorrhoids and chronic constipation. An epidemiological study. Gastroenterology 1990; 98: 380-386. [ Links ]
3. Hass PA, Hass GP, Schmaltz S, Fox TA Jr. The prevalence of hemorrhoids. Dis Colon Rectum 1983; 26: 435-439. [ Links ]
4. Beck DE, Roberts PL, Rombeau JL, Stamos MJ, Wexner SD. The ASCRS Manual of Colon and Rectal Surgery. New York, Springer; 2009: 225-257. [ Links ]
5. Morinaga K, Hasuda K, Ikeda T. A novel therapy for internal hemorrhoids: ligation of the hemorrhoidal artery with a newly devised instrument (Moricorn) in conjunction with a Doppler flowmeter. Am J Gastroenterol 1995; 90: 610-613. [ Links ]
6. Sohn N, Aronoff JS, Cohen FS, Weinstein MA. Transanal hemorrhoidal dearterialization is an alternative to operative hemorrhoidectomy. Am J Surg 2001; 182: 515-519. [ Links ]
7. Felice G, Privitera A, Ellul E, Klaumann M. Doppler-guided hemorrhoidal artery ligation: an alternative to hemorrhoidectomy. Dis Colon Rectum 2005; 48: 2090-2093. [ Links ]
8. Greenberg R, Karin E, Avital S, Skormick Y, Werbin N. First 100 cases with Doppler- guided hemorrhoidal artery ligation. Dis Colon Rectum 2006; 49: 485-489. [ Links ]
9. Theodoropoulus GE, Sevrisarianos N, Papaconstantinou J, Panoussopoulos SG, Dardamanis D, Stamopoulos F, et al. Doppler-guided haemorrhoidal artery ligation, rectoanal repair, sutured haemorrhoidopexy and minimal mucocutaneous excision for grade III-IV haemorrhoids: a multicenter prospective study of safety and efficacy. Colorectal Dis 2008; 12: 125-134. [ Links ]
10. Infantino A, Bellomo R, Dal Monte PP, Salafia C, Tagoriello C, Tonizzo CA, et al. Transanal haemorrhoidal artery echo Doppler ligation and anopexy (THD) is effective for II and III degree haemorrhoids: a prospective multicentric study. Colorectal Dis 2010; 12: 804-809. [ Links ]
11. Dal Monte PP, Tagariello C, Sarago M, Giordano P, Shafi A, Cudazzo E, et al. Transanal haemorrhoidal dearterialization: nonexcisional surgery for the treatment of haemorrhoidal disease. Tech Coloproctol 2007; 11: 333-339. [ Links ]
12. Ramírez JM, Aguilella V, Elia M, Gracía JA, Martínez M. Doppler-guided hemorrhoidal artery ligation in the management of symptomatic hemorrhoids. Rev Esp Enferm Dig 2005; 97: 97-103. [ Links ]
13. Scheyer M, Antonietti E, Rollinger G, Mall H, Arnold S. Doppler-guided hemorrhoidal artery ligation. Am J Surg 2006; 191: 89-93. [ Links ]
14. Ratto C, Donisi L, Parello A, Litta F, Doglietto GB. Evaluation of transanal hemorrhoidal dearterialization as a minimally invasive therapeutic approach to hemorrhoids. Dis Colon Rectum 2010; 53: 803-811. [ Links ]














