Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Cirujano general
versión impresa ISSN 1405-0099
Cir. gen vol.33 no.1 Ciudad de México ene./mar. 2011
ARTÍCULO ORIGINAL
Colecistectomía acuscópica con dos puertos vs colecistectomía laparoscópica con tres puertos ¿Cuál es mejor?
Needlescopic cholecystectomy with two ports vs Laparoscopic cholecystectmy with three ports. Which is better?
Dr. Isaac Rodríguez Sánchez, Francisco Javier Ramírez Amezcua
Servicio de Cirugía General. ''Hospital General Dr. Darío Fernández Fierro'', ISSSTE.
Correspondencia: Dr. Isaac Rodríguez Sánchez
Mineros Núm. 30, edificio A, interior 202. Colonia Morelos
Delegación Venustiano Carranza 15270
E-mail: drsax186@yahoo.com.mx
Recibido para publicación: 14 septiembre 2010
Aceptado para publicación: 15 octubre 2010
Resumen
Objetivo: Comparar la técnica de colecistectomía acuscópica contra la técnica de colecistectomía laparoscópica habitual con 3 puertos.
Sede: Hospital General, ''Dr. Darío Fernández Fierro'', ISSSTE, México D.F., 2o nivel de atención.
Diseño: Ensayo clínico controlado en paralelo, prospectivo, aleatorizado.
Pacientes y métodos: Se incluyeron pacientes mayores de 20 años quienes ameritaban colecistectomía por patología de vesícula biliar corroborada por ultrasonido (USG), comprendido en el periodo de diciembre de 2006 a febrero 2008 y divididos en 2 grupos de forma aleatoria simple. Todos los pacientes firmaron el formato institucional de consentimiento informado. A un grupo de 50 pacientes se le realizó colecistectomía acuscópica mientras que al otro grupo de 52 pacientes se les practicó colecistectomía laparoscópica. Se documentó la edad, género, tiempo quirúrgico, complicaciones transoperatorias, diagnóstico prequirúrgico, tiempo de estancia hospitalaria postquirúrgica, intensidad y localización del dolor postquirúrgico, y la percepción estética postquirúrgica.
Análisis estadístico: Se realizó un análisis grupal y posteriormente comparativo entre ambas técnicas, utilizando el programa de análisis estadístico SPSS versión 15, las variables cuantitativas fueron analizadas mediante la prueba t de Student, y las variables cualitativas con la Chi cuadrada.
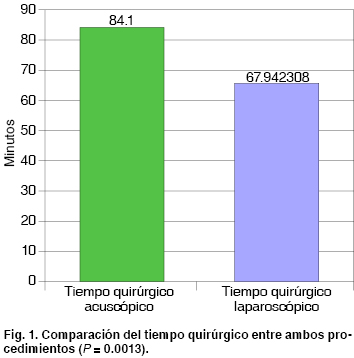
Resultados: Las variables de edad, género, diagnóstico preoperatorio, tipo de intervención de acuerdo a necesidad quirúrgica, tiempo de estancia postquirúrgica, intensidad del dolor postquirúrgico a las 6, 12, 18 y 24 horas no mostró ninguna diferencia significativa. Sólo cuatro variables tuvieron significancia estadística; éstas fueron: el tiempo quirúrgico promedio (P = 0.0013), el dolor percibido a las 6 horas de postoperatorio (P = 0.0038), la localización del dolor postquirúrgico (P = 0.0005), y la percepción estética postquirúrgica (P = 0.00004).
Conclusiones: Dado los resultados del análisis estadístico consideramos que la colecistectomía acuscópica supera por muy poco a la colecistectomía laparoscópica, debido a que es un procedimiento de menor invasión, lo cual se traduce en menor dolor postquirúrgico y sobre todo un resultado estético más aceptado y preferido por los pacientes.
Palabras clave: Colecistectomía, acuscópica, laparoscópica.
Abstract
Objective: To compare needlescopic cholecystectomy with usual laparoscopic cholecystectomy with three ports.
Setting: General Hospital, ''Dr. Darío Fernández Fierro'', ISSSTE, Mexico City. Second level health care hospital.
Design: A prospective and randomized in parallel controled clinical assay.
Patients and methods: Patients older than 20 years who needed cholecystectomy due to gallbladder pathology confirmed by ultrasound (US) were included in this study. The study was performed in the period from December 2006 to February 2008; patients were divided randomly in two groups. All patients signed the institutional informed consent form. One group of 50 patients was subjected to needlescopic cholecystectomy and the other to laparoscopic cholecystectomy. We recorded, age, gender, surgical time, transoperative complications, pre-surgical diagnosis, length of post-surgery in-hospital stay, intensity and site of post-surgical pain, and aesthetic perception after surgery.
Statistical analysis: We performed a group analysis and then a comparison study between both techniques, using the SPSS version 15 software. Quantitative variables were analyzed using Student's t test and qualitative variables were assessed with Chi square.
Results: Variables corresponding to age, gender, pre-operative diagnosis, type of intervention according to surgical need, post-surgical in hospital stay, intensity of post-surgical pain at 6, 12, 18, and 24 h revealed no statistically significant differences. Only four variables were statistically significant: average surgical time (P = 0.0013), pain perceived at 6 hours after surgery (P = 0.0038), localization of post-surgical pain (P = 0.0005), post-surgical aesthetic perception (P = 0.00004).
Conclusions: Given the results of the statistical analysis, we consider that needlescopic cholecystectomy excels by very little the usual laparoscopic cholecystecomy, because the former is a less invasive procedure, which translates into less post-surgical pain but above all a more accepted and preferred aesthetic result for the patient.
Key words: Cholecystectomy, needlescopic, laparoscopic.
Introducción
La colecistectomía es el procedimiento más común de la vía biliar y, hoy en día, se sitúa como el segundo de los procedimientos quirúrgicos que se realizan con mayor frecuencia.1
Con el paso de los años y de la mano con los avances tecnológicos y científicos, la técnica de colecistectomía abierta inicial, realizada por Langenbuch en 1882, ha sufrido variaciones con la tendencia a ser cada vez menos invasiva, es así como surge la colecistectomía laparoscópica, siendo Mouret quien realiza la primera en marzo de 1987. Continuando con el avance en dicho procedimiento comienzan a crearse y producirse nuevos instrumentos, cada vez más pequeños, que son utilizados en la colecistectomía laparoscópica, por lo que surgen nuevos conceptos como la cirugía minilaparoscópica convencional, minilaparoscopia moderna, minilaparoscopia micro, etcétera, todas ellas haciendo referencia al tamaño del instrumental utilizado, por lo que cada vez se realizan más colecistectomías laparoscópicas con mínima invasión alrededor del mundo.2-13
La colecistectomía acuscópica surge a finales del siglo pasado, y es aquélla en la cual se emplean instrumentos menores de 3 mm,6 siendo agujas el material más utilizado en este procedimiento, en México su máximo exponente es el Dr. Fausto Dávila.14,15
Siendo la colecistectomía laparoscópica un estándar de oro y un procedimiento de mínima invasión que genera múltiples beneficios a los pacientes intervenidos por esta vía,16,17 y al existir actualmente otros procedimientos todavía menos invasivos, como lo es la colecistectomía acuscópica, es necesario determinar si esta variante técnica brinda mayores beneficios a los ya demostrados por el estándar de oro actual para la colecistectomía.
Material y métodos
Se trata de un ensayo clínico controlado en paralelo, prospectivo, aleatorizado comprendido en el periodo de diciembre de 2006 a febrero 2008, en donde se incluyeron un total de 102 pacientes, quienes firmaron un consentimiento informado, aprobado por el comité de ética, en donde se les explicaba el procedimiento a realizar así como riesgos y posibles complicaciones. Estos pacientes se dividieron en 2 grupos, de forma aleatoria simple, uno de 50 al que se le practicó colecistectomía acuscópica y otro de 52 pacientes en quienes se realizó colecistectomía laparoscópica.
Los pacientes presentaban los siguientes criterios de inclusión: pacientes mayores de 20 años con patología de vesícula biliar (colelitiasis, colecistitis crónica alitiásica, colecistitis crónica alitiásica agudizada, colecistitis crónica litiásica (ccl), colecistitis crónica litiásica agudizada (ccla), discinesia vesicular, pólipos vesiculares) demostrada por ultrasonido, que ameritaban manejo quirúrgico de urgencia o bien de forma electiva. Se excluyeron aquellos pacientes con coledocolitiasis, cáncer de vesícula biliar (en quienes la colecistectomía no se pudo realizar) o de vías biliares, síndrome de Mirizzi o con fístulas biliares. Se eliminaron a los pacientes con colangitis, a quienes se les realizó exploración de vía biliar, quienes no aceptaron la intervención por colecistectomía acuscópica ni laparoscópica, en quienes se realizó colecistectomía abierta de forma inicial, y los pacientes que presentaran muerte transoperatoria.
El objetivo final del estudio fue determinar cuál procedimiento endoscópico presenta mayores ventajas para el paciente, por lo que, para llegar a ello, a un grupo se le realizó colecistectomía acuscópica, la cual consiste en intercambiar el puerto del flanco derecho por una aguja gancho acuscópica la cual se introduce en el hipocondrio derecho y con ella se tracciona y se da tensión a la vesícula biliar para lograr la colecistectomía; mientras que al otro grupo se le practicó colecistectomía laparoscópica de forma habitual con tres puertos.
Las variables a estudiar en ambos grupos fueron: la edad, género, tiempo quirúrgico, si se presentaron complicaciones transoperatorias, diagnóstico prequirúrgico, tiempo de estancia hospitalaria postquirúrgica, intensidad y localización del dolor postquirúrgico, y la percepción estética postquirúrgica. Para evaluar la intensidad del dolor (se utilizó la escala visual análoga (EVA)), la localización del dolor (de acuerdo a los puertos o aguja utilizada) y el resultado estético (de acuerdo al grado de satisfacción) se generó un cuestionario, el cual se aplicaba a los pacientes cada seis horas durante las primeras 24 horas. Para el resto de las variables se utilizaron las unidades de medidas convencionales.
Al finalizar el estudio todos los datos, previamente recabados, fueron analizados de forma grupal obteniéndose promedios y posteriormente fueron comparados entre ambos grupos, para lo cual se utilizó el software estadístico SPSS versión 15 aplicando a las variables cuantitativas la prueba t de Student, y para las variables cualitativas se usó Chi cuadrada, de tal forma determinamos cuál de los procedimientos presentó mayores ventajas para el paciente.
Resultados
No se documentó complicación en ningún procedimiento y los problemas en cuanto al desarrollo de la técnica no fueron más allá del desconocimiento exacto del instrumental por parte del equipo de enfermería, lo cual no repercutió en la adecuada realización del procedimiento ni en los tiempos de los mismos.
En el análisis grupal para los pacientes sometidos a colecistectomía laparoscópica se obtuvieron los siguientes resultados: la edad promedio fue de 49.75 años, con edad mínima de 22 años y máxima de 85 años, en cuanto al género se aprecia predominio del femenino con 41 (90.38%) pacientes, mientras que del masculino sólo se intervinieron 11 (21.15%) pacientes, lo cual representó una relación mujer-hombre de 3.7:1, el diagnóstico preoperatorio más frecuente fue la colelitiasis con 41 (78.84%) pacientes, seguida de la colecistitis crónica litiásica agudizada con 7 (13.46%) pacientes, y al final la colecistitis crónica alitiásica y la discinesia vesicular con 2 (3.84%) pacientes cada una, la cirugía electiva fue la que se realizó con mayor frecuencia en este grupo, 43 (82.69%) pacientes se intervinieron de esta forma, mientras que sólo 9 (17.3%) pacientes se intervinieron de urgencia, el tiempo quirúrgico promedio fue de 67.94 minutos, con un mínimo de 25 minutos y un máximo de 120 minutos, en el tiempo de estancia postquirúrgica, la media fue de 1.17 días con un mínimo de 1 día y máximo de 2 días de estancia hospitalaria postquirúrgica: 43 (82.69%) pacientes ameritaron 1 día de estancia postquirúrgica, mientras que 9 (17.31%) necesitaron 2 días. Para el dolor postquirúrgico medido mediante la EVA, se formaron tres grupos de dolor, leve 0-3 puntos, moderado 4-7 puntos y severo 8-10 puntos, la medición fue cada 6 horas durante las primeras 24 horas, con los siguientes resultados: a las 6 horas en promedio el dolor fue de 6.65 puntos con un mínimo de 4 y máximo de 9 puntos, 37 (71.15%) pacientes dentro del grupo de dolor moderado y 15 (28.84%) dentro del grupo de dolor severo; a las 12 horas la media de dolor fue de 4.34 puntos, con mínimo de 2 y máximo de 7 puntos, 14 (26.92%) pacientes dentro del grupo de dolor leve y 38 (73.07%) dentro del grupo de dolor moderado; a las 18 horas el promedio fue de 2.09 puntos, con mínimo de 0 y máximo de 5 puntos, 45 (86.53%) pacientes dentro del grupo de dolor leve y 7 (13.46%) dentro del grupo de dolor moderado; a las 24 horas la media fue de 0.82 puntos, con un mínimo de 0 y máximo de 5 puntos, 51 (98.07%) pacientes dentro del grupo de dolor leve y 1 (1.92%) dentro del grupo de dolor moderado. De acuerdo a su localización, el dolor postquirúrgico dentro de las primeras 24 horas fue referido con mayor frecuencia en el puerto localizado en el flanco derecho con 29 (55.76%) pacientes, seguido del puerto subxifoideo con 14 (26.92%) pacientes y en tercer lugar el puerto localizado en región umbilical con 9 (17.3%) pacientes. La percepción del resultado estético fue referida en su mayoría como satisfactoria con 40 (76.92%) pacientes, mientras que sólo 12 (23.07%) pacientes se refirieron muy satisfechos, ningún paciente se mostró insatisfecho.
Para los pacientes sometidos a colecistectomía acuscópica, los resultados fueron los siguientes: la edad promedio fue de 47.62 años, con edad mínima de 20 años y máxima de 76 años; en el género se aprecia predominio del femenino con 47 (94%) pacientes, mientras que dentro del masculino sólo se intervinieron 3 (6%) pacientes, lo cual representa una relación mujer:hombre de 15.6:1. El diagnóstico prequirúrgico más frecuente fue la colelitiasis con 39 (78%) pacientes, después la colecistitis crónica litiásica agudizada con 9 (18%) pacientes y finalmente la colecistitis crónica alitiásica con 2 (4%) pacientes. De acuerdo a la necesidad de la intervención, 42 (84%) pacientes ameritaron el procedimiento de forma electiva, mientras que sólo 8 (16%) lo requirieron de urgencia, el tiempo quirúrgico promedio estimado para este grupo fue de 84 minutos, con un mínimo de 40 y un máximo de 165 minutos, en el tiempo de estancia postquirúrgica, la media fue de 1.1 días con un mínimo de 1 día y máximo de 3 días de estancia hospitalaria postquirúrgica; 46 (92%) pacientes ameritaron 1 día de estancia postquirúrgica, mientras que 3 (6%) necesitaron 2 días y 1 (2%) paciente, debido a cuadro de intestino irritable postquirúrgico, ameritó 3 días de estancia. El dolor postquirúrgico fue a las 6 horas en promedio de 5.74 puntos con un mínimo de 2 y máximo de 10 puntos, 6 (12%) pacientes dentro del grupo de dolor leve y 34 (68%) dentro del grupo de dolor moderado y 10 (20%) pertenecían al grupo de dolor severo; a las 12 horas la media de dolor fue de 3.98 puntos, con mínimo de 1 y máximo de 10 puntos, 20 (40%) pacientes dentro del grupo de dolor leve y 29 (58%) dentro del grupo de dolor moderado y 1 (2%) paciente que presentó dolor severo (paciente con intestino irritable agregado); a las 18 horas el promedio fue de 2.1 puntos, con mínimo de 0 y máximo de 8 puntos, 42 (84%) pacientes dentro del grupo de dolor leve y 7 (14%) dentro del grupo de dolor moderado y 1 (2%) con dolor severo (paciente con intestino irritable); a las 24 horas la media fue de 0.84 puntos, con un mínimo de 0 y máximo de 9 puntos, 48 (96%) pacientes dentro del grupo de dolor leve y 1 (2%) dentro del grupo de dolor moderado y 1 (2%) permaneció en el grupo de dolor severo. La localización del dolor postquirúrgico durante las primeras 24 horas fue más frecuente en la región que corresponde al puerto subxifoideo con 28 (56%) pacientes, seguido de la región correspondiente a la aguja acuscópica en el hipocondrio derecho con 14 (28%) y finalmente el puerto umbilical con 8 (16%) pacientes. La percepción del resultado estético en los pacientes sometidos a colecistectomía acuscópica fue referida en su mayoría como muy satisfactoria con 31 (62%) pacientes, mientras que 19 (38%) pacientes se refirieron como satisfechos, no hubo pacientes insatisfechos.
Posterior al análisis grupal se procedió al análisis estadístico comparativo empleando la prueba t de Student para variables cuantitativas y Chi cuadrada para variables cualitativas, esta última no mostró diferencias significativas para las variables de edad, género, diagnóstico preoperatorio, tipo de intervención de acuerdo a necesidad quirúrgica, tiempo de estancia postquirúrgica, intensidad del dolor postquirúrgico a las 6, 12, 18 y 24 horas (Cuadro I).
Sin embargo, cuatro variables sí tuvieron significancia estadística; éstas fueron, el tiempo quirúrgico promedio que fue menor en la colecistectomía laparoscópica (P = 0.0013) (Figura 1), el dolor percibido a las 6 horas de postoperatorio que fue menor en la colecistectomía acuscópica (P = 0.0038) (Figura 2), la localización del dolor postquirúrgico presentó diferencia, ya que en la colecistectomía laparoscópica se localizó con mayor frecuencia en el puerto de flanco derecho, mientras que en la acuscópica en el puerto subxifoideo (P = 0.0005) (Figura 3), y la percepción estética postquirúrgica fue mejor en la colecistectomía acuscópica (P = 0.00004) (Figura 4).



Discusión
Los procedimientos mínimamente invasivos cada vez se realizan más alrededor del mundo, por lo que es conveniente saber cuál es el mejor procedimiento para los pacientes. Ese deseo por obtener el conocimiento sobre este aspecto fue lo que motivó la realización de este estudio, en donde si bien ya se conocen los beneficios de la cirugía laparoscópica, era importante determinar si tendría algún beneficio agregado el realizar un procedimiento aún menos invasivo como lo es la colecistectomía acuscópica. Si bien es cierto que cuatro variables presentaron significancia estadística hay que tener en cuenta que a pesar de que el tiempo quirúrgico es menor en la colecistectomía laparoscópica, debemos considerar que en un futuro esta diferencia será más estrecha o bien desaparecerá, ya que es muy probable que la misma se deba a la curva de aprendizaje de la colecistectomía acuscópica; el dolor postquirúrgico a las 6 horas ciertamente fue menor en los pacientes sometidos a colecistectomía acuscópica, sin embargo debemos ser cautelosos al respecto ya que es un dato subjetivo y muchas veces dependerá del umbral al dolor que tenga cada paciente aunque, por otro lado, este dato podría estarnos traduciendo una menor respuesta metabólica al trauma por parte del individuo, al ser la colecistectomía acuscópica un procedimiento de menor invasión que la colecistectomía laparoscópica.
La diferencia entre la localización del dolor postquirúrgico puede estar dada por el hecho de que al sustituir el puerto del flanco derecho por la aguja acuscópica evita el trauma quirúrgico en esa región, por lo que el paciente localiza el dolor postquirúrgico en otro sitio de mayor trauma, como lo son el puerto umbilical y subxifoideo. Estéticamente hay mayor aceptación por parte de los pacientes para la colecistectomía acuscópica, ya que al utilizar un puerto umbilical, un puerto subxifoideo y al sustituir el puerto en flanco derecho por la aguja acuscópica, sólo habrá una cicatriz visible que corresponderá a la del puerto subxifoideo.
Finalmente parecen pocas las ventajas de la colecistectomía acuscópica sobre la laparoscópica, sin embargo, algo es cierto y es que los pacientes la prefieren.
Dado los resultados estadísticos de nuestro estudio podemos concluir que no existe diferencia entre la colecistectomía acuscópica y la colecistectomía laparoscópica con tres puertos. Y el único beneficio que podría brindarnos la colecistectomía acuscópica, es el resultado estético.
REFERENCIAS
1. Franklin ME, Jr, Jaramillo EG, Glass JL, Treviño JM, Berghoff KR. Needlescopic cholecystectomy: lessons learned in 10 years of experience. JSLS 2006; 10: 43-46. [ Links ]
2. Gagner M, Garcia-Ruiz A. Technical aspects of minimally invasive abdominal surgery performed with needlescopic instruments. Surg Laparosc Endosc 1998; 8: 171-179. [ Links ]
3. Luo J, Cai Z, Huang Y. Clinical experience of needle-laparoscopic cholecystectomy. Annals of the College of Surgeons of Hong Kong 2000; 4: 17-19. [ Links ]
4. Carbajal JR, Valsechi SA, Castillo CA, Locatelli Rm, Illich H¡JH. Colecistectomía laparoscópica. Análisis de 234 casos. Revista de Postgrado de la VIa Cátedra de Medicina 2003; 134: 10-15. [ Links ]
5. Pérez E, Ostos L, Mejía A, García M. Colecistectomía laparoscópica ambulatoria. Rev Med IMSS 2002; 40: 71-75. [ Links ]
6. Rodríguez LS, Sánchez-Portella CA, Acosta-González LR, Sosa-Hernández R. Costes: colecistectomía laparoscópica frente a colecistectomía convencional. Rev Cubana Cir 2006; 45: 0-0. [ Links ]
7. Dávila-Ávila F, Sandoval RJ, Montes-Pérez JJ, Dávila-Ávila U, Dávila-Zenteno MR, Alonso-Rivera JM, et al. Sustitución de puertos por agujas percutáneas en cirugía endoscópica. Rev Mex Cir Endosc 2004; 5: 172-178. [ Links ]
8. Ibáñez AL, Escalona PA, Devaud JN, Montero MP, Ramírez WE, Pimentel F, et al. Colecistectomía laparoscópica: experiencia de 10 años en la Pontificia Universidad Católica de Chile. Rev Chil Cir 2007; 59: 10-15. [ Links ]
9. Dávila-Avila F, Montes-Pérez JJ, Dávila-Avila U, Dávila-Zenteno MR, Lemus-Allende J, Sandoval RJ. Propuesta de unificación de criterios para la clasificación de la cirugía minilaparoscópica. Rev Mex Cir Endosc 2004; 5: 90-98. [ Links ]
10. Look M, Chew SP, Tan YC, Liew SE, Cheong DM, Tan JC, et al. Post-operative pain in needlescopic versus convencional laparoscopic cholecystectomy: a prospective randomized trial. J R Coll Surg Edinb 2001; 46: 138-142. [ Links ]
11. Ros A, Gustafsson L, Krook H, Nordgren CE, Torrell A, Wallin G, et al. Laparoscopic cholecystectomy versus mini-laparotomy cholecystectomy: a prospective, randomized, single-blind study. Ann Surg 2001; 234: 741-749. [ Links ]
12. Cheah WK, Lenzi JE, So JB, Kum CK, Goh PM. Randomized trial of needlescopic versus laparoscopic cholecystectomy. British Journal of Surgery 2001; 88: 45-47. [ Links ]
13. Karayiannakis AJ, Makri GG, Mantzioka A, Karousos D, Karatzas G. Systemic stress response after laparoscopic or open cholecystectomy : a randomized trial. Br J Surg 1997; 84: 467-471. [ Links ]
14. Dávila-Ávila F, Dávila-Ávila U, Montero-Pérez JJ, Lemus-Allende J, López-Atzin FX, Villegas J. Colecistectomía laparoscópica con un solo puerto visible subxifoideo de 5 mm. Rev Mex Cir Endosc 2001; 2: 16-20. [ Links ]
15. Squirrell DM, Majeed AW, Troy G, Peacock JE, Nicholl JP, Johnson AG. A randomized, prospective, blinded comparison of post-operative pain, metabolic response, and perceived health after laparoscopic and small incision cholecystectomy. Surgery 1998; 123: 485-95. [ Links ]
16. Ngoi SS, Goh P, Kok K, Kum CK, Cheah WK. Needlescopic or minisite cholecystectomy. Surg Endosc 1999; 13: 303-305. [ Links ]
17. De la Torre G, Garza J. Laparoscopic cholecystectomy using 2-mm instruments. Cir Gen 1999; 21: 192-194. [ Links ]














