Caso clínico
Multigesta de 28 años de edad que ingresa para operación cesárea por embarazo de 30 semanas con ruptura de membranas de 48 horas y placenta previa marginal. Antecedentes de importancia: consumo de cocaína y marihuana, múltiples parejas sexuales y virus del papiloma humano bajo tratamiento ginecológico. Los exámenes de laboratorio se encontraban dentro de los parámetros normales previos a la cesárea. La paciente se encontraba consciente a la exploración física, cooperadora, ubicada en sus tres esferas con buena coloración de piel y tegumentos, Mallampati 2 campos pulmonares bien ventilados, ruidos cardíacos rítmicos, abdomen globoso por útero grávido, resto de la exploración sin alteraciones. Previo al procedimiento: administración de solución Hartmann 500 cm3 y bajo monitoreo no invasivo se colocó a la paciente en decúbito lateral izquierdo utilizando equipo desechable para bloqueo epidural Perifix®, se realizó asepsia y antisepsia de la región lumbar con solución de yodopovidona al 10%, se retiró el exceso con solución salina al 0.09%, se colocó campo estéril y se infiltró la piel con lidocaína al 2% realizando punción en L3-L4 con aguja de Touhy no. 17 técnica Dogliotti, se administró 300 mg de lidocaína al 2% con epinefrina y se colocó catéter epidural sin complicaciones, después se situó un apósito estéril en la zona de la punción y se retiró el catéter al terminar la cirugía. La paciente presentó dos picos febriles posteriores al procedimiento, los cuales se manejaron con metamizol intravenoso, y se dio de alta a las 48 horas.
Reingresó a los nueve días por presentar fiebre de 39 oC, dolor en miembro pélvico izquierdo y dehiscencia de herida quirúrgica. Los exámenes de laboratorio mostraron leucocitosis de 16.9 x 109 con 84% neutrófilos y velocidad de sedimentación globular de 63 mm/hora. Al examen físico, la zona de la punción estaba sana, pero la palpación despertaba dolor intenso paravertebral izquierdo; el miembro pélvico izquierdo presentaba zonas de parestesias en el dermatoma L3-L4, la fuerza muscular se encontraba disminuida 3/5, así como disminución del reflejo rotuliano ipsilateral. La resonancia magnética mostró una imagen hiperintensa a nivel de L3-L4 en su parte posterior, comprometiendo el canal raquídeo y con efecto compresivo del saco dural. La lesión se encontró ubicada entre la duramadre y el ligamento amarillo, mostrando una colección más densa que el líquido cefalorraquídeo compatible con absceso (Figura 1). Se realizó laminectomía descompresiva con toma de material purulento en el que se cultivaba Escherichia coli; los antibióticos indicados fueron meropenem y ciprofloxacino IV, su evolución fue favorable y se dio de alta sin secuelas neurológicas a las cuatro semanas.
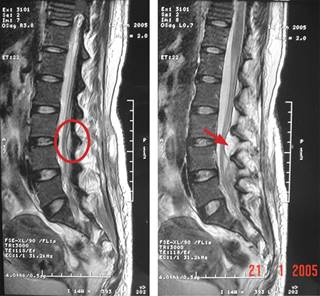
Figura 1: Resonancia magnética de columna lumbar en fase T2: imagen hiperintensa a nivel de L3-L4, en su parte posterior compromete el canal raquídeo y con efecto compresivo del saco dural; la lesión se encuentra ubicada entre la duramadre y el ligamento amarillo, siendo una colección más densa que el líquido cefalorraquídeo y que es compatible con un absceso.
Discusión
El absceso epidural es una complicación rara, su incidencia varía de 0.2-2/10,000 admisiones hospitalarias1-4, en otras publicaciones mencionan 1/506,000 pacientes obstétricas con catéter epidural3,5-7, la presentación en niños es rara, con menos de 90 casos publicados2,8,9. No obstante, existen múltiples factores para que se desarrolle esta entidad como diabetes mellitus9-11, uso de drogas intravenosas, insuficiencia renal crónica, alcoholismo, cáncer, hepatopatía e inmunosupresión1,2,11; en obstetricia es la ruptura de membranas con signos de corioamnionitis2, la colocación del catéter epidural, inserción dificultosa del mismo o varios intentos, punciones hemáticas, uso de apósitos de poliuretano para fijarlo y el tiempo de permanencia del catéter, el cual es colonizado desde las dos horas de la colocación3,10,12. Los agentes patógenos más frecuentes aislados son Staphylococcus aureus, Staphylococcus coagulasa negativos, Streptococcus viridans, Streptococcus pyogenes, Escherichia coli, Pseudomonas aeruginosa, Klebsiella pneumoniae, Enterobacter cloacae, Salmonella typhimurium, Aspergillus fumigatus, Listeria monocytogenes, Brucella melitensis, Nocardia y Actinomyces2, Mycobacterium tuberculosis13, Neisseria gonorrhoeae14, Haemophilus paraphrophilus15,16; sin embargo, existen casos en los que no fue posible identificar el agente causal7,17. El tiempo de aparición de la sintomatología varía de tres días hasta cinco meses y la triada clásica es fiebre, dolor de espalda y signos de afectación radicular con deterioro neurológico progresivo18. La leucocitosis mayor de 12 x 109 cel/L y el aumento en la velocidad de sedimentación globular apoyan el diagnóstico12,19-21. La resonancia magnética visualiza mejor la extensión y la localización del absceso2,6,18, definiéndola como una colección en el espacio epidural hipointensa en secuencias T1 e hiperintensas en secuencias T2 visualizando la membrana de éste6,9,18 y su cavidad tras la administración de gadolinio (Gd-DTPA), además de un realce en el centro, ya sea necrótico, homogéneo o parcheado20,21. El tratamiento debe ser precoz con la administración de antibióticos de amplio espectro y posterior al cultivo específico para el agente causal y con una duración de cuatro a ocho semanas22,23. La descompresión quirúrgica temprana favorece notablemente el pronóstico del paciente y depende del estado neurológico previo a la cirugía12,20,21,23,24. Los antibióticos indicados fueron meropenem y ciprofloxacino IV, su evolución fue favorable y se dio de alta sin secuelas neurológicas a las cuatro semanas (Figura 2). Royakkers6 señala un mayor número de gérmenes aislados en la piel después del aseo con el uso de yodopovidona al 10%, que con clorhexidina al 0.5% en alcohol al 80%, esto demuestra la superioridad de la clorhexidina con respecto a la yodopovidona23,25,26. Es muy importante valorar la relación riesgo-beneficio de un bloqueo epidural en pacientes con ruptura de membranas y que presenten signos de corioamnionitis2, ya que favorece al desarrollo de infección epidural así como las medidas de asepsia estrictas; asimismo, hay que considerar que el remover los apósitos del catéter en el postoperatorio de forma intencional o no incrementa los riesgos de colonización en 35%12,23 y aumenta por la simple manipulación del catéter26.











 nueva página del texto (beta)
nueva página del texto (beta)



