Introducción
La oclusión coronaria aguda representa un desafío para el intervencionista, ya que en estas circunstancias surge la tasa de complicaciones más alta. La enfermedad coronaria es la causa más frecuente de morbimortalidad a nivel mundial, llegando a 12% del total de las muertes. En México, 52.9% corresponden a síndrome coronario agudo con elevación del segmento ST (IAMCEST), sólo 15% es llevado a angioplastia primaria con una mortalidad de 10%.1
Estos pacientes muestran mayor incidencia de disfunción ventricular izquierda, arritmias ventriculares, complicaciones mecánicas y paro cardiaco. Influyen múltiples factores incluyendo: fracaso de la ACTP y presencia de fenómeno de no-reflujo (FNR).2-8
La terapia de elección es la angioplastia primaria percutánea, gracias a la cual ha disminuido la mortalidad.9-13 No obstante, en esta disminución persisten complicaciones tales como disección de la pared coronaria, fragmentación del trombo y su embolización distal, fenómeno de no-reflujo (FNR), obstrucción microvascular (OMV) y perforación coronaria;14 culminando en muchas ocasiones con la muerte.15,16 La técnica habitual reporta entre 20 y 40%, la presencia de flujo lento coronario o FNR, que es impredecible, incrementa la aparición de insuficiencia cardiaca y muerte hasta en 17.4%.17-19 Se dificulta la prevención de este fenómeno debido a la complejidad del evento agudo, presencia de trombo, tamaño de la placa aterotrombótica y vasoespasmo asociado.20 El FNR que se define por hipoperfusión del tejido miocárdico en presencia de una arteria epicárdica permeable, aparece entre 20 y 40% de los casos de IAMCEST21,22 con componente multifactorial, por ejemplo: taponamiento mecánico secundario a embolización distal desde la arteria epicárdica, compresión externa por tejido edematoso, trombosis in situ, vasoespasmo, activación de la cascada inflamatoria con estasis leucocitaria y daño por reperfusión con bloqueo del poro de transición de permeabilidad mitocondrial (MPTP) y muerte celular (Figura 1).23-25
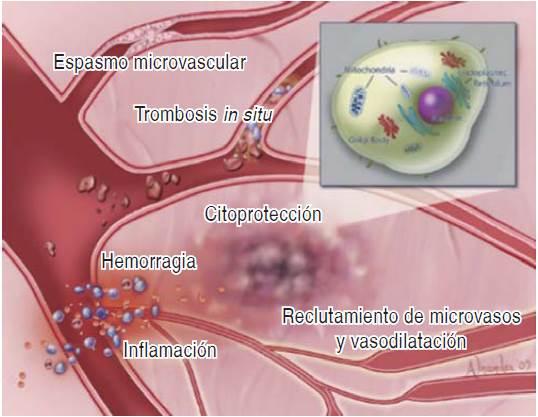
Jaffe R, Dick A, Strauss BH. Prevention and treatment of microvascular obstructionrelated related myocardial injury and coronary no-reflow following percutaneous coronary intervention. JACC Cardiovasc Interv. 2010; 3 (7): 695-704.
Figura 1 Mecanismos de fenómeno de reflujo. Esquema de los componentes que pueden presentarse en su etiopatogenia como taponamiento mecánico secundario a embolización distal desde la arteria epicárdica, compresión externa por tejido edematoso, trombosis in situ, vasoespasmo, activación de la cascada inflamatoria con estasis leucocitaria y daño por reperfusión con la consecuente muerte celular.
Los intentos para abordar y disminuir la ocurrencia de estas complicaciones incluyen la utilización de fármacos (vasodilatadores, calcio-antagonistas, donadores de óxido nítrico)26,27 y técnicas con uso de dispositivos, los cuales no han logrado evitar ni revertir por completo este fenómeno, lo que se atribuye en parte a no considerar la individualización de cada caso (Figura 2).28 Por tal motivo, se propone esta técnica novedosa para que con base en los hallazgos angiográficos de cada caso en particular (individualización) se oriente la estrategia terapéutica adecuada.
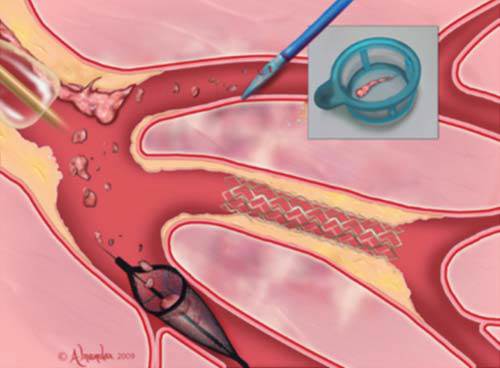
Jaffe R, Dick A, Strauss BH. Prevention and treatment of microvascular obstructionrelated myocardial injury and coronary no-reflow following percutaneous coronary intervention. JACC Cardiovasc Interv. 2010; 3 (7): 695-704.
Figura 2 Estrategias para prevenir y revertir el fenómeno de no reflujo. Esquema que muestra las principales técnicas con uso de dispositivos: como stent, balones y filtros.
Objetivo general
Evaluar la eficacia de individualizar la estrategia terapéutica durante la angioplastia primaria en pacientes con oclusión total aterotrombótica orientada mediante angiografía distal con microcatéter para prevenir el fenómeno de no reflujo (FNR).
Objetivos específicos
• Determinar los factores asociados al fenómeno de no reflujo hallados en los pacientes estudiados.
• Identificar las características angiográficas distales a la oclusión aterotrombótica total.
• Identificar la estrategia terapéutica utilizada con base en los hallazgos encontrados en la angiografía distal con microcatéter.
Material y métodos
El presente estudio es cuasi-experimental en el sentido de que se aplicará una variación en el abordaje diagnóstico del procedimiento sin asignación aleatoria. Con riesgo igual al mínimo al no realizar ninguna intervención o procedimiento adicional al que el médico tratante utilice como terapéutico o diagnóstico.
Población: pacientes del Hospital Central Militar con el diagnóstico clínico de SICACEST con 12 horas de evolución en el periodo de enero de 2015 a agosto de 2016. Criterios de inclusión: coronariografía con oclusión aterotrombótica aguda total. Criterios de exclusión: no lograr cruzar la oclusión con guía coronaria o con microcatéter, alteración metabólica grave, presencia de choque. Criterios de eliminación: que sobrevenga la muerte por causa diferente.
A los pacientes que cumplieron los criterios de inclusión se les realizó angiografía distal con microcatéter y se aplicó una estrategia individualizada para cada caso, determinando las complicaciones asociadas al procedimiento y la presencia o no de FNR mediante la angiografía final y el flujo TIMI y TMP. Previo a la intervención, los pacientes recibieron tratamiento de acuerdo con las guías AHA/ACC/ESC para el IAMCEST.
Se avanza por la arteria afectada a través de la oclusión y se llega al segmento distal a ésta, utilizando una guía coronaria «Floppy» 300 cm. Mediante ésta, se avanza un microcatéter (de 1.6 a 2.6 Fr y una luz interna de 0.016 a 0.024 pulgadas) hasta la porción distal del vaso; mediante angiografía se determina: diámetro distal real, permeabilidad de la circulación distal, longitud de la oclusión trombótica (mediante angiografía proximal y distal simultáneamente), magnitud de la carga de trombo, presencia de otras estenosis significativas, disección y OMV (Figura 3). Con base en estos hallazgos se orienta la estrategia inicial: trombólisis in situ a través de microcatéter en caso de trombo distal, dilatación con balón en caso de estenosis distal, trombólisis in situ más adenosina en caso de OMV y uso de balón de angioplastia con base en la longitud de la oclusión (> 10 mm) y diámetro distal del vaso.
Análisis estadístico
Se determinó normalidad de las variables numéricas con la prueba de Kolmogorov-Smirnov. Las variables numéricas se resumen en media y desviación estándar. Las variables categóricas se resumen en frecuencias y porcentajes. Se realizó análisis bivariado entre los sujetos que presentaron fenómeno de no reflujo y los que no. Se efectuó diferencia de proporciones mediante la prueba de chi cuadrado, test exacto de Fisher o chi cuadrado de tendencia lineal, según el caso. Se realizó análisis multivariado por regresión logística para predecir el fenómeno de no reflujo. Se consideró un valor de p < 0.05 a dos colas como significativo. Todos los cálculos se obtuvieron con el programa estadístico STATA versión 14.
Resultados
Se incluyó un total de 70 sujetos. Las características generales de la población se muestran en el Cuadro 1.
Cuadro 1 Características generales.
| Variable | Valor n = 70 (%) |
| Género masculino | 56 (80) |
| Edad | 57 ± 3 |
| Diabetes | 39 (55.7) |
| Hipertensión arterial | 30 (42.9) |
| Dislipidemia | 25 (35.7) |
| Tabaquismo | 31 (44.3) |
| Infarto previo | 8 (11.4) |
| Stent previo | 10 (14.3) |
| Uso previo de estatina | 11 (15.7) |
| Uso previo de aspirina | 35 (50) |
Género masculino (80%) con edad promedio de 57 ± 3 años. Los factores de riesgo cardiovascular en orden de prevalencia son: diabetes en 55%, tabaquismo activo en 44%, hipertensión arterial en 42% y dislipidemia en 35%. Sólo 15% tenía uso previo de estatinas.
En el Cuadro 2 se describen las características del infarto. La mayoría mostraron clase Killip I (95%). La arteria coronaria culpable más frecuente fue la coronaria derecha (57%) seguida de la descendente anterior (37%). Cerca de la mitad (47%) presentaban trombo intracoronario distal a la oclusión, longitud de la oclusión de 10 a 20 mm en 42%, pero 21% con longitud mayor de 30 mm. En 15% se observó disección coronaria; 41% mostraron datos de obstrucción microvascular y 25% con estenosis distal.
Cuadro 2 Características del infarto.
| Variable | Valor n = 70 (%) |
| Killip Kimball 2-4 | 3 (4.3) |
| Arteria culpable: | |
| Descendente anterior | 26 (37.1) |
| Coronaria derecha | 40 (57.1) |
| Circunfleja | 4 (5.7) |
| Trombo | |
| Longitud del trombo: | |
| < 10 mm | 6 (8.6) |
| 10-20 mm | 30 (42.9) |
| 20-30 mm | 19 (27.1) |
| > 30 mm | 15 (21.4) |
| Estenosis | 18 (25.7) |
| Obstrucción microvascular | 29 (41.4) |
| Disección | 11 (15.7) |
| Diámetro del vaso: | |
| < 2.5 mm | 9 (12.9) |
| 3 mm | 42 (60) |
| 3.5 mm | 12 (17.1) |
| > 4 mm | 7 (10) |
En el Cuadro 3 se detallan las características del tratamiento individualizado. De todos los pacientes, sólo a uno no se le realizó la técnica de microcatéter. A nueve de cada 10 se les practicó angioplastia primaria con implante de stent, a la mayoría se les colocó liberador de fármaco (81%). En 30% de los casos se utilizó trombolítico adyuvante. Ochenta por ciento de los pacientes lograron un flujo TIMI final de 3 y TMP 3. El FNR se observó en 18.6% de los casos.
Cuadro 3 Tratamiento.
| Variable | Valor n = 70 (%) |
| Tratamiento fi nal: | |
| Stent inmediato | 63 (90) |
| Stent diferido | 2 (2.9) |
| No stent | 5 (7.1) |
| Tipo de stent: | |
| Desnudo | 8 (11.4) |
| Medicado | 57 (81.4) |
| No stent | 5 (7.1) |
| Uso de trombolítico adyuvante | 21 (30) |
| Flujo TIMI fi nal: | |
| 0 | 3 (4.3) |
| 1 | 9 (12.9) |
| 2 | 2 (2.9) |
| 3 | 56 (80) |
| Fenómeno de no refl ujo | 13 (18.6) |
| Uso de aminas | 6 (8.6) |
| Intubación orotraqueal | 0 |
En las variables generales, la diabetes se relacionó con mayor proporción del FNR. Al analizar las variables correspondientes al tratamiento el uso de balón largo e implante primario de stent liberador de fármacos (SLF) se asocian a menor proporción del fenómeno de no reflujo (Cuadro 4).
Cuadro 4 Análisis bivariado para predecir no reflujo.
| Variable | Sin fenómeno de no reflujo n = 57 (%) |
Con fenómeno de no reflujo n = 13 (%) |
Valor p |
| Género masculino | 44 (77) | 12 (92) | 0.44 |
| Diabetes | 27 (47) | 12 (92) | 0.003 |
| Hipertensión arterial | 22 (38) | 8 (61) | 0.13 |
| Dislipidemia | 21 (36) | 4 (31) | 0.75 |
| Tabaquismo | 26 (45) | 5 (38) | 0.63 |
| Infarto previo | 6 (10) | 2 (15) | 0.63 |
| Stent previo | 7 (12) | 3 (23) | 0.38 |
| Uso previo de estatina | 9 (15) | 2 (15) | 0.66 |
| Uso previo de aspirina | 28 (49) | 7 (53) | 0.75 |
| Tipo de infarto: | 0.24 | ||
| Anterior | 23 (40) | 3 (23) | |
| Inferior | 34 (60) | 10 (77) | |
| Killip Kimball 2-4 | 1 (2) | 2 (15) | 0.08 |
| Arteria culpable: | 0.56 | ||
| Descendente anterior | 23 (40) | 3 (23) | |
| Coronaria derecha | 30 (52) | 10 (77) | |
| Circunfleja | 4 (7) | 0 | |
| Trombo | 26 (45) | 7 (53) | 0.59 |
| Longitud del trombo: | < 0.001 | ||
| < 10 mm | 6 (10) | 0 | |
| 10-20 mm | 30 (53) | 0 | |
| 20-30 mm | 15 (26) | 4 (31) | |
| > 30 mm | 6 (10) | 9 (69) | |
| Longitud del trombo > 30 mm | 6 (10) | 9 (69) | < 0.001 |
| Estenosis | 14 (24) | 4 (30) | 0.72 |
| Microvascular | 23 (40) | 6 (46) | 0.70 |
| Disección | 11 (19) | 0 | 0.11 |
| Diámetro del vaso: | 0.06 | ||
| < 2.5 mm | 8 (14) | 1 (8) | |
| 3 mm | 37 (65) | 5 (38) | |
| 3.5 mm | 7 (12) | 5 (38) | |
| > 4 mm | 5 (9) | 2 (15) | |
| Estrategia: | 0.007 | ||
| Balón largo | 53 (93) | 9 (69) | |
| Balón normal | 4 (7) | 3 (23) | |
| Tromboaspiración | 0 | 1 (8) | |
| 9 (69) | 0.03 | ||
| Tratamiento fi nal: | < 0.001 | ||
| Stent inmediato | 55 (96) | 8 (61) | |
| Stent diferido | 1 (2) | 1 (8) | |
| No stent | 1 (2) | 4 (31%) | |
| Stent inmediato | 55 (96) | 8 (61) | 0.002 |
| Tipo de stent: | 0.007 | ||
| Desnudo | 6 (10) | 2 (15) | |
| Medicado | 50 (88) | 7 (54) | |
| No stent | 1 (2) | 4 (31) | |
| Stents liberadores de fármacos | 50 (87) | 7 (53) | 0.01 |
| Uso de trombolítico adyuvante | 14 (24) | 7 (53) | 0.04 |
| Flujo TIMI fi nal: | < 0.001 | ||
| 0 | 0 | 3 (23) | |
| 1 | 0 | 9 (69) | |
| 2 | 1 (2) | 1 (8) | |
| 3 | 56 (98) | 0 | |
| Uso de aminas | 2 (3) | 4 (30) | 0.009 |
El análisis multivariado (Cuadro 5) para determinar los predictores independientes de fenómeno de no reflujo reveló que únicamente la presencia de trombo de más de 30 mm de longitud se relaciona con riesgo del desenlace (OR: 17.2, p = 0.003) y el implante de stent inmediato y de tipo medicado es un factor protector (OR: 0.13, p = 0.04).
Cuadro 5 Análisis multivariado para predecir fenómeno de no reflujo.
| Factor de riesgo | Razón de momios (IC 95%) |
Valor p |
| Trombo > 30 mm | 17.2 (2.6-110) | 0.003 |
| Stents liberadores de fármacos | 0.13 (0.01-0.96) | 0.04 |
| Diabetes | 5.4 (0.5-53) | 0.14 |
| Uso de balón largo | 0.23 (0.01-3.2) | 0.28 |
| Uso de trombolítico adyuvante | 1.56 (0.2-8.9) | 0.61 |
-2 Log LR = 37.075. R2 de Cox y Snell = 0.35. R2 de Nagel Kerke = 0.56.
Discusión
La oclusión coronaria aguda representa un desafío para el intervencionista, debido a que sus complicaciones pueden incrementar la mortalidad del paciente, destacando el FNR que según la literatura puede presentarse hasta en 40% de las angioplastias primarias, siendo en nuestro estudio de 18.6%, la más baja descrita, considerándose que esta incidencia podría disminuir al perfeccionar la técnica y aplicarla en una población mayor. En este estudio se describen características angiográficas nunca antes mencionadas en la literatura, tales como:
•Presencia de trombo distal, que consideramos que puede embolizar a la microcirculación de no ser lisado previo a la plastia con balón y ser arrastrado por el restablecimiento del flujo coronario;
•Estenosis distales que pueden ocluir la circulación distal o ser placas inestables responsables del cierre abrupto del vaso y desencadenar el evento agudo, ya que en el sitio de obstrucción es posible no detectar una lesión significativa ni ulcerada mediante métodos de imagen como la tomografía de coherencia óptica;
•Obstrucción microvascular presente en un alto porcentaje (41%) que puede explicarse por el microembolismo constante desde el inicio de la cascada de trombosis intracoronaria, disminuyendo el drenaje coronario por incremento en la resistencia y aumentando la carga de trombo.
• Aportó un parámetro de gran importancia: la medición de la longitud de la oclusión (mediante la angiografía simultánea a través del microcatéter y catéter guía). Se demostró que aquellos pacientes con obstrucciones mayores de 30 mm tienen mayor riesgo de presentar FNR secundaria a una alta carga de trombo y muy probablemente a un mayor diámetro del vaso (> 3.5 mm) y mayor estasis sanguínea, siendo estos pacientes un reto en el manejo con mayor tasa de fracaso en la angioplastia primaria y que pudieran beneficiarse de la aplicación de esta técnica, así como la estrategia dirigida como: tromboaspiración, trombolítico intracoronario y balón largo con la finalidad de disminuir y comprimir la carga de trombo con menor embolismo distal, considerando a este último como principal causa de fallo en la angioplastia primaria.
En nuestra revisión de la literatura no se encontraron datos de este manejo ni de las características angiográficas discutidas y que en nuestro hospital ha brindado excelentes resultados. Agregamos el uso de stent inmediato que resultó ser un factor protector durante la angioplastia primaria y sugerimos que puede utilizarse como estrategia inicial, dejando, sin embargo, a consideración del intervencionista la opción de usar esta estrategia cuando se halle en presencia de casos con importante carga de trombo, ya que en otros estudios como el DEFER-STEMI se han obtenido buenos resultados cuando se difiere el implante de stent en algunos casos, revelando que la mayoría de estos pacientes mostraron flujo coronario TIMI 3 en la angiografía inicial. Por otra parte, considerando que se trataba de vasos mayores de 3.5 mm de diámetro puede intuirse que la hipomotilidad coronaria resultante que condiciona el implante de stent pudiera incrementar la estasis venosa, aumentando con ello la probabilidad de trombosis del mismo, lo que explica, por tanto, que se observan mayores complicaciones al implantar stent de manera inmediata en tales circunstancias.
Consideramos que nuestra técnica es de gran importancia, ya que nos ha ayudado a orientar la decisión de tratamiento de manera individualizada para obtener mejores resultados.
Limitaciones
Nuestro estudio se realizó en un solo centro, además no se evaluó un grupo control; sin embargo, en comparación con la literatura y antecedentes en nuestro hospital hemos obtenido mejores resultados. El método por el que se evaluó el resultado final fue angiográfico utilizando TIMI y TMP y no con resonancia magnética contrastada, la cual es de elección para evaluar la obstrucción microvascular.
Conclusiones
En pacientes con infarto agudo de miocardio con elevación del ST con oclusión total aterotrombótica, la estrategia terapéutica individualizada guiada por angiografía distal con microcatéter se asocia a menor proporción del fenómeno de no reflujo, en comparación con lo descrito en la literatura médica. La presencia de una oclusión de más de 30 mm de longitud es factor de riesgo independiente de FNR, por lo que en estos sujetos podría ser más benéfico el uso del microcatéter. En cambio, el implante de stent medicado primario (SLF) y uso de balón largo son un factor protector independiente de fenómeno de no reflujo. Consideramos que este estudio sirve de base para realizar un estudio multicéntrico.











 text new page (beta)
text new page (beta)



